Services on Demand
Journal
Article
Related links
Share
Revista Uruguaya de Medicina Interna
Print version ISSN 2393-6797On-line version ISSN 2393-6797
Rev. Urug. Med. Int. vol.1 no.3 Montevideo Dec. 2016
Caso clínico
Neurofibromatosis segmentaria: una entidad subdiagnosticada
Segmentary neurofibromatosis: a subdiagnosticated entity
Dra. Melania Rosas
Residente de Neuropediatría
Dr. Alfredo Cerisola
Profesor Agregado de Neuropediatría
Dr. Fernando Martínez
Profesor Adjunto de Neurocirugía. Hospital de Clínicas.
Dra. Carolina Gontade
Pediatra. Ex Asistente de Pediatría. Policlínica de referencia pediátrica. Departamento de Pediatría.
Dr. Conrado Medici
Profesor Adjunto de Neuropediatría
Dr. Gabriel González
Profesor de la Cátedra de Neuropediatría.
Departamento e Institución responsables: Cátedra de Neuropediatría. Instituto de Neurología. Prof. Dr. Américo Ricaldoni. Facultad de Medicina. Universidad de la República. Centro Hospitalario Pereira Rossell. ASSE. Montevideo. Uruguay.
Correspondencia: Dra. Melania Rosas. Cátedra de Neuropediatría. Centro Hospitalario Pereira Rossell. Bulevar Artigas s/n. Montevideo – Uruguay. Télefono: 099532216 E-mail: rosasmelania@gmail.com
Recibido: 19/9/16 – Aceptado: 10/11/16
RESUMEN
Introducción: La Neurofibromatosis segmentaria se caracteriza por la presencia de manifestaciones de Neurofibromatosis tipo 1 limitadas a un área del cuerpo, y sin antecedente de familiares afectados. Es un ejemplo de mosaicismo, en el cual la enfermedad localizada resulta de una mutación somática post-cigótica en el gen de la Neurofibromatosis tipo 1, pudiendo afectar tanto la línea celular somática como gonadal. Es una enfermedad sub-diagnosticada, debido a que la mayoría de los pacientes con Neurofibromatosis segmentaria son asintomáticos o tienen pocos signos clínicos por lo cual la enfermedad puede pasar inadvertida, incluso para el paciente. Casos clínicos: Describimos tres casos clínicos de Neurofibromatosis segmentaria. Un niño de 6 años con una presentación bilateral, manifestada por una mancha café con leche localizada en el dorso desde el nacimiento y que a los 2 años agrega neurofibromas a ese nivel; una niña de 6 años que se presenta con un neurofibroma plexiforme a nivel del plexo braquial izquierdo sin otros elementos de Neurofibromatosis tipo 1; y por último una niña de 8 años con manchas café con leche y pecas inguinales en miembro inferior izquierdo, que desde el punto de vista neuropsicológico asocia un trastorno por déficit atencional con hiperactividad. Discusión: Es crucial conocer esta entidad y poder diagnosticarla en forma temprana en vistas a su manejo correcto yasesoramiento genético. Esto último es difícil dada la posible presencia de mosaicismo gonadal por la cual un paciente con Neurofibromatosis segmentaria puede tener descendientes con Neurofibromatosis tipo 1.
Palabras claves: Neurofibromatosis. Neurofibromatosis segmentaria. Mosaicismo. Neurofibroma plexiforme.
ABSTRACT
Introduction: Segmental neurofibromatosis refers to patients with manifestations of Neurofibromatosis type 1 limited to a segment of the body, without affected relatives. It is an example of mosaicism. It occurs as a result of a postzygotic mutation in the Neurofibromatosis type 1 gene. Both somatic and gonadal cells can be affected.As most patients are asymptomatic or have few clinical signs, it can go unnoticed, even for the patient, so it is an underdiagnosed disease. Clinical cases: we describe three cases of segmental Neurofibromatosis: a 6 years old boy with bilateral presentation, characterized by a dorsal trunk café au lait spot from newborn period, which added a neurofibroma at 2 years of age; a 6 years old girl with a left brachial plexus plexiformneurofibroma; and a 8 years old girl with left inguinal fold freckles and café au lait spots, who associated anattentional deficit with hyperactivity disorder. Discussion: It is important to know this disorder, in order to make an early diagnosis, an appropriate treatment and genetic counseling. This last point is difficult due to the possibility of a gonadal mosaicism, by which a patient with segmental Neurofibromatosis can have descendants with Neurofibromatosis type 1.
Key words: Neurofibromatosis. Segmental neurofibromatosis. Mosaicism. Neurofibroma plexiform.
Introducción
La Neurofibromatosis segmentaria (NS) es una enfermedad que se caracteriza por la presencia de manifestaciones de Neurofibromatosis tipo 1 (NF-1) limitadas a un área del cuerpo (1). Los síntomas pueden incluir mancha café con leche, neurofibroma, pecas en pliegue axilar o inguinal, nódulos de Lisch, siendo más frecuentes las manchas cafés con leche y los neurofibromas (1). Esta sub-diagnosticada debido a que la mayoría de los pacientes con NS son asintomáticos o tienen pocos signos clínicos y a que las complicaciones son infrecuentes, por lo que puede ser ignorada por el paciente y pasar desapercibida por los médicos (2). La prevalencia reportada es de 1 en 36.000 a 40.000 individuos en la población general (2), 10 a 20 veces menos frecuente que la NF1 (3,4).
Está determinada por una mutación post-cigótica en el gen NF-1, que conduce a un mosaicismo somático (1). Esto se ha demostrado de manera concluyente en un paciente con NS, en el cual se encontró una microdeleción del gen NF-1 en 18% de los fibroblastos cultivados de una mancha café con leche, pero estuvo ausente en los fibroblastos de la piel normal y linfocitos de sangre (5).
Su distribución segmentaria y la ausencia de antecedentes familiares permiten plantear que la NS es un mosaicismo somático, en el gen de la NF-1, ubicado en el cromosoma 17. Las mutaciones que ocurren durante las divisiones celulares mitóticas en el embrión dan como resultado el mosaicismo somático, con la expansión clonal subsiguiente de las células afectadas (6).
El efecto clínico del mosaicismo somático depende de la etapa en que se produce la mutación (2). Una mutación que se produce muy temprano en el desarrollo embrionario puede afectar a muchos tejidos somáticos y por lo tanto se puede esperar que resulte en la NF-1 generalizada, clínicamente indistinguible de las formas sin mosaicismo (6-8). Por el contrario, las mutaciones que ocurren más adelante pueden dar lugar a un fenotipo confinado a una sola región del cuerpo o incluso a un solo órgano (5,6). El mosaicismo somático que surge en una etapa embrionaria temprana puede afectar tanto a las células somáticas como a las germinales. Tales individuos (mosaicos gonosómicos) corren el riesgo de tener hijos afectados (6).
La importancia de este reporte radica no sólo en la baja frecuencia de la NS, sino en recordar las diferentes variantes clínicas de la neurofibromatosis para evitar que los casos de la variedad segmentaria pasen inadvertidos. Aunque frecuentemente no asocian síntomas o signos acompañantes, en ocasiones pueden presentar complicaciones propias de la neurofibromatosis.
Casos Clínicos
Caso 1. Varón de 6 años, sin antecedentes familiares de enfermedad neurocutánea. Desde el nacimiento presenta mácula marrón única bilateral en el dorso, a nivel del sector inferior de las regiones torácicas, la totalidad de las regiones lumbares y extendiéndose a ambas regiones glúteas. El límite superior de la mácula remeda a las líneas de Blaschko.
A la edad de 2 años agrega numerosas pápulas y nódulos blandos en el mismo lugar. El examen físico reveló múltiples nódulos blandos, de color de la piel, en el mismo lugar que la mancha café con leche (Figura 1). No se observaron lesiones de piel en otras partes del cuerpo. El examen oftalmológico con lámpara de hendidura y la resonancia magnética de cráneo fueron normales.

Figura 1 – Múltiples neurofibromas distribuidos bilateralmente en su espalda, sobre la mancha café con leche.
El examen histológico de uno de los nódulos, realizado a los 6 años de edad, reveló un tumor multinodular, sin atipia nuclear, mitosis o hipercelularidad, compatible con neurofibroma. En la evolución presentó lesión en región torácica baja, clínicamente vinculada con nervio intercostal. La tumoración no tuvo crecimiento y se decidió controlar clínicamente.
Caso 2. Niña de 6 años, con diagnóstico previo de parálisis braquial obstétrica izquierda. Consulta por tumoración supraclavicular izquierda, indolora y sin elementos fluxivos, se desconoce tiempo de evolución de la misma. Es remitida para evaluación por la pediatra a los 4 años de vida.
Como antecedente perinatal, nació por cesárea por presentación de cara y procidencia de miembro superior izquierdo. El desarrollo neurocognitivo es acorde a su edad. Sin antecedentes familiares a destacar. A nivel del miembro superior izquierdo presentaba hipotrofia de brazo, muy marcada en antebrazo y mano. Hipotonía con hiperpasividad a predominio distal. Paresia a predominio distal (elevación anterior y abducción de hombro pasa los 90º, flexión de codo contra gravedad, extensión de codo, flexión y extensión de puño realizan desplazamiento no venciendo gravedad, flexión y extensión de dedos contracción muscular palpable sin movimiento, músculos intrínsecos de la mano pléjicos). Reflejo bicipital presente, arreflexia tricipital, estilo-radial y cúbito-pronador.
Estudio eléctrico muestra denervación total y parcial de severa entidad a nivel del territorio de los troncos medio e inferior del plexo braquial izquierdo, con signos de denervación activa dado por fibrilaciones y ondas positivas (Figura 2). La Resonancia magnética de cráneo, cuello y tórax con contraste muestra imágenes radiculares izquierdas marcadamente engrosadas correspondientes a C6 y a C7 (Figura 3).
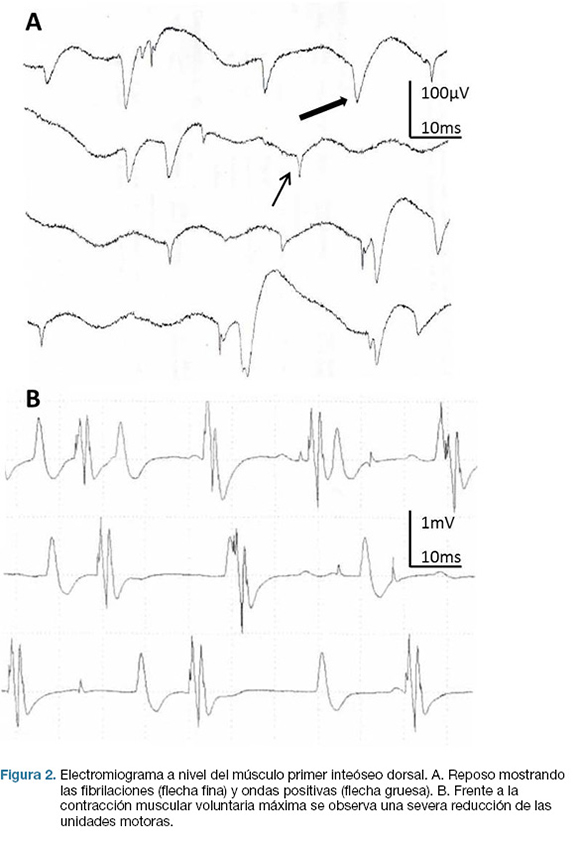
Figura 2 – Electromiograma a nivel del músculo primer inteóseo dorsal. A. Reposo mostrando las fibrilaciones (flecha fina) y ondas positivas (flecha gruesa). B. Frente a la contracción muscular voluntaria máxima se observa una severa reducción de las unidades motoras.
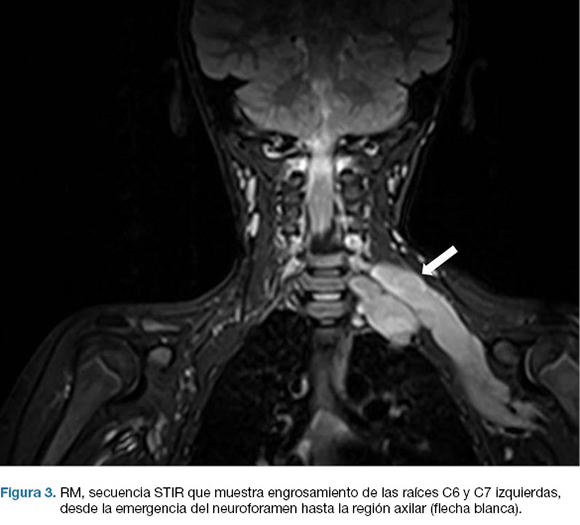
Figura 3– RM, secuencia STIR que muestra engrosamiento de las raíces C6 y C7 izquierdas, desde la emergencia del neuroforamen hasta la región axilar (flecha blanca).
Se decide realizar cirugía, la cual se decidió planificar en base a los hallazgos intra-operatorios. Se abordó por vía supraclavicular y se resecó parte de la masa que afectaba el tronco superior, controlando con neuro-estimulación intra-operatoria para no agravar el déficit motor. Se hizo anatomía patológica extemporánea obteniéndose resultado compatible con neurofibroma plexiforme, por lo que se decidió no continuar con la resección por el riesgo de déficit motor. En el postoperatorio la niña presentó síntomas sensitivos deficitarios leves en territorio de C6 que mejoraron en la evolución. Tuvo conservación motora completa. Actualmente está en seguimiento clínico e imagenológico.
Caso 3. Niña de 8 años, sin antecedentes familiares de enfermedades neurocutáneas. Buen crecimiento y desarrollo. Derivada para valoración por manchas café con leche y pecas inguinales en miembro inferior izquierdo (Figura 4), constatadas en la primera infancia. No presenta macrocefalia ni nódulos de Lisch, valorados a través de la lámpara de hendidura. Resonancia de cráneo normal. Desde el punto de vista neuropsicológico asocia un trastorno por déficit atencional con hiperactividad leve sin tratamiento farmacológico.
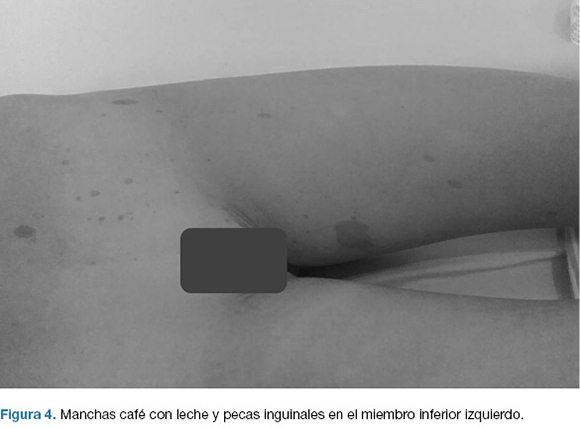
Figura 4– Manchas café con leche y pecas inguinales en el miembro inferior izquierdo.
Discusión
En el año 2001, Ruggieri y Huson propusieron la siguiente clasificación para NS: cambios pigmentarios únicamente; neurofibromas únicamente; cambios pigmentarios más neurofibromas; neurofibroma plexiforme únicamente (2).
Los tres casos clínicos que se presentan tienen manifestaciones consistentes con el diagnóstico de NS y pueden ser clasificados según las diferentes categorías antes mencionadas. Pacientes que tienen áreas muy limitadas de participación pueden ser considerados inicialmente como una variante de la normalidad (2), como ocurrió con la paciente del caso clínico 3, la cual regresa para la reevaluación después del aumento del número de lasmanchas café con leche y la aparición de las pecas inguinales.
La historia natural y la progresión de los cambios cutáneos de la NS son similares a la NF-1 generalizada (4). En ambas condiciones, cambios pigmentarios y neurofibromas plexiformes suelen aparecer en la infancia, mientras que los neurofibromas generalmente se desarrollan durante la adolescencia (4,6).
A diferencia de la NF-1, en la NS no todos los pacientes con alteraciones pigmentarias desarrollan neurofibromas en la zona afectada en la evolución. Se presume que esto refleja el linaje celular en el que la mutación se llevó a cabo (2). El paciente del caso clínico 1 presenta neurofibromas y cambios en la pigmentación en un área circunscrita, en asociación con una zona de fondo más oscuro en la parte afectada del cuerpo.
Estos pacientes son frecuentemente diagnosticados de NF-1, sobre todo si se trata de áreas múltiples o de gran difusión (2), teniendo implicancias en el seguimiento y en el asesoramiento genético.
La gran mayoría de los niños con NF-1 puede diagnosticarse con precisión después de los 6 años de edad: el 97% han desarrollado seis o más manchas café con leche mayor de 5mm de diámetro y el 81% pecas axilares/inguinales (9).
Nuestros tres pacientes, si bien habían manifestado los síntomas y/o signos durante la primera infancia, en la actualidad tienen más de 6 años de edad, no agregando lesiones que nos hicieran pensar en una NF-1 generalizada.
Las características de la enfermedad se limitan a la zona afectada, que varía de una tira estrecha a un cuadrante y, de vez en cuando, a la mitad del cuerpo. La distribución es generalmente unilateral, pero puede ser bilateral en el 6% de los casos, tal como se manifiesta en el caso clínico 1. La disposición puede ser simétrica o asimétrica. El lado derecho del cuerpo suele ser el más afectado. Los sitios afectados más comunes reportados son el tórax y el abdomen en el 55% de los casos, extremidades superiores e inguinal/axilar en un 20% cada una, extremidades inferiores y la cara en el 10% cada uno (3,8).
En los pacientes con afectación pigmentaria, las fronteras parecen seguir las líneas de Blaschko en la mayoría de los casos. En los pacientes con neurofibromas, las lesiones suelen seguir un dermatoma o implican un nervio o plexo nervioso periférico (2). Nuestros pacientes se comportaron de esta manera.
Con respecto al caso 2, que se presenta con paresia de miembro superior izquierdo a predominio distal, fue diagnosticado como parálisis braquial obstétrica por los antecedentes perinatales, a pesar de que en la parálisis braquial obstétrica, la parte más afectada del plexo es la superior del tronco y generalmente, si la lesión alcanza el plexo inferior, la lesión del plexo superior es más grave (10).
La aparición y la historia natural de estas lesiones es la misma que cuando se presentan como una complicación en la NF-1 generalizada (2).
Cualquiera de las complicaciones típicas de la NF-1 puede hallarse en los pacientes con NS. Sin embargo, la prevalencia de estas complicaciones parece ser menor (7% aproximadamente) que en la NF-1 (4). De nuestros pacientes, únicamente el caso clínico número 3, asocia como comorbilidad un Trastorno por déficit atencional con hiperactividad.
De forma similar a las personas con NF-1, que tienen un riesgo de 7% de por vida para desarrollar cáncer, los pacientes con NS también demuestran un aumento en la incidencia (5%) de cáncer. Los tumores malignos más comúnmente observados fueron los de origen de la cresta neural: tumor de la vaina nerviosa periférica y melanoma (11,12).
El reconocimiento de esta enfermedad es importante para realizar un correcto manejo y seguimiento de los pacientes, dado el riesgo de complicaciones, y para un adecuado asesoramiento genético, dado que si bien la probabilidad es menor, pueden tener descendencia con NF-1.
A unique case of hereditary bilateral segmental neurofibromatosis on the face
Cuando un paciente presente criterios de NF-1 aparentemente aislados, es importante examinar la piel y realizar el examen oftalmológico a los padres, dada la eventualidad de que se deban a un mosaicismo gonadal y no a una mutación de novo.
Bibliografía
1. Listernick R, Mancini AJ, Charrow J. Segmental neurofibromatosis in childhood. Am J Med Genet A. 2003;121A:132–5.
2. Ruggieri M, Huson SM. The clinical and diagnostic implications of mosaicism in the neurofibromatoses. Neurology. 2001;56:1433–43.
3. González G, Russi ME, Lodeiros A. Bilateral segmental neurofibromatosis: a case report and review. Pediatr Neurol. 2007;36:51–3.
4. Tanito K, Ota A, Kamide R, Nakagawa H, Niimura M. Clinical features of 58 Japanese patients with mosaic neurofibromatosis 1. J Dermat. 2014;41:724–8.
5. Colman S, Rasmussen S, Ho V, Abernathy C, Wallace M. Somatic mosaicism in a patient with neurofibromatosis type 1. Am J Hum Genet 1996;58:484-90.
6. Consoli C, Moss C, Green S, Balderson D, Cooper D, Upadhyaya M. Gonosomalmosaicism for a nonsense mutation (R1947X) in the NF1 gene insegmental neurofibromatosis type 1. J Invest Dermatol. 2005;125:463-6.
7. Tinschert S, Naumann I, Stegmann E, Buske A, Kaufmann D, Thiel G, et al. Segmental neurofibromatosisis caused by somatic mutation of the neurofibromatosis type 1 (NF1) gene. Eur J Hum Genet 2000;8:455-9.
8. Jankovich I, Kovacevic P, Visnjic M, Jankovic D, Velickovic M. A unique case of hereditary bilateral segmental neurofibromatosis on the face. An Bras Dermatol. 2012;87:895-8.
9. Obringer A, Meadows A, Zackai E. The diagnosis of neurofibromatosis-1 in the child under the age of 6 years. Am J Dis Child. 1989;143:717-9.
10. Chuang D, Ma H, Wei F. A new evaluation system to predict the sequelae of late obstetric brachial plexus palsy. Plast Reconstr Surg 1998;101:673–85.
11. Cohen P. Segmental neurofibromatosis and cancer: report of triple malignancy in a woman with mosaic Neurofibromatosis 1 and review of neoplasms in segmental neurofibromatosis. Dermatol Online J. 2016;22:8.
12. Dang J, Cohen P. Segmental neurofibromatosis and malignancy. Skinmed 2010;8:156-9.














