Services on Demand
Journal
Article
Related links
Share
Revista Uruguaya de Medicina Interna
Print version ISSN 2393-6797On-line version ISSN 2393-6797
Rev. Urug. Med. Int. vol.1 no.3 Montevideo Dec. 2016
Revisión
Eficacia y seguridad de antipsicóticos en el síndrome confusional
Efficacy and safety of antipsychotics in delirium
Dra Carolina Amigo
Ayudante del Departamento de Farmacología y Terapéutica.
Residente Cátedra de Anestesia. Hospital de Clínicas
Dra. Maynés López
Prof. Adjunta Departamento de Farmacología y Terapéutica.
Prof. Adjunta Clínica Médica 1. Hospital Maciel.
Dra. Gabriela Ormaechea
Profesora Clínica Médica A. Hospital de Clínicas
Dr. Gustavo Tamosiunas
Profesor Departamento de Farmacología y Terapéutica
Departamento e Institución responsables: Clínica Médica A. Departamento de Farmacología y Terapéutica. Hospital de Clínicas - Dr. Manuel Quíntela. Facultad de Medicina. Universidad de la República. Montevideo. Uruguay.
Correspondencia: mlopezpampin@gmail.com Departamento de Farmacología y Terapéutica. Hospital de Clínicas. Av Italia s/n- Piso 1. Montevideo, Uruguay.
Recibido: 10/8/16 – Aceptado: 20/11/16
RESUMEN
El objetivo del tratamiento del delirium es conocer y tratar la causa desencadenante, siendo el tratamiento farmacológico sintomático.
La fisiopatología del delirium no es del todo conocida; se ha asociado a un déficit de acetilcolina en el sistema nervioso central así como a un exceso de dopamina y en este motivo es que se ha basado el uso de antipsicóticos.
El objetivo de este trabajo es conocer la evidencia sobre eficacia y seguridad de los antipsicóticos en la prevención y el tratamiento del delirium
Se realizó una revisión limitada a ensayos clínicos, revisiones sistemáticas y metaanálisis para evaluar la eficacia de los antipsicóticos en la prevención y en el tratamiento del delirium. Para evaluar seguridad se incluyeron además estudios observacionales, serie de casos y alertas.
Se encontró un número limitado de ensayos clínicos que evaluaron eficacia entre diferentes antipsicóticos y comparado con placebo.
La mayoría de los estudios analizados demuestran que en la profilaxis del delirium no existen diferencias clínicamente significativas en la incidencia entre los pacientes que recibieron antipsicóticos o placebo.
Para el tratamiento sintomático del delirium, los antipsicóticos han mostrado beneficio en cuanto a reducción de severidad y duración de síntomas, no encontrándose diferencias significativas entre haloperidol y antipiscóticos atípicos.
Palabras claves: Delirium. Antipsicóticos. Uso fuera de prospecto
ABSTRACT
The main goal in delirium treatment is to identify and treat the triggering causes, being the pharmacological treatment mainly symptomatic.
Delirium physiopathology is still unknow, and has been associated with an acetylcholine deficit and a dopamine excess in central nervous system. Those are the therapeutic targets that justify the use of antipsychotics.
Our objective was to review the evidence on efficacy and safety of antipsychotics in the treatment and prevention of delirium.
A sistematic literature review was caried out in the main databases, including randomise clinilal trials, systematic reviews and meta-analyzes to evaluate the efficacy of antipsychotics in the prevention and treatment of delirium. Observational studies, case reports and international drug alerts were also included to evaluate safety.
We found a limited number of clinical trials evaluating efficacy between diferent antipsychotics and compared with placebo.
Most of the analyzed studies show that in prophylaxis there are no clinically significant differences in the incidence of delirium among patients receving antipsychotics or placebo.
For the symptomatic treatment of delirium, antipsychotics have shown benefits in reducing severity and duration of symptoms, with no significant differences between haloperidol and atypical antipsychotics.
Key words: Delirium. Antipsychotics. Off label use
Introducción
El síndrome confusional o delirium se define como una alteración del estado mental agudo y frecuentemente reversible, caracterizada por fluctuación de los síntomas, alteración de la atención, pensamiento desorganizado y alteración en el estado de alerta.
La prevalencia en pacientes hospitalizados oscila entre 5-15 %, variando de acuerdo a la población estudiada (aumenta progresivamente con la edad, en pacientes con fractura de cadera e internados en unidades de cuidados intensivos). Se asocia a un aumento de la morbimortalidad, aumento de la estadía hospitalaria y deterioro cognitivo persistente. (1,2)
En nuestro país, la prevalencia encontrada en un hospital general fue de 7,5 % y presentó una mortalidad de 34,3% (3).
La etiopatogenia del síndrome confusional es multifactorial. Se describen como factores de riesgo: la edad mayor a 60 años, la presencia de demencia, comorbilidades y polifarmacia y como factores desencadenantes: algunos medicamentos (anticolinérgicos, hipnóticos y sedantes), enfermedades intercurrentes (infecciones, stroke, cirugía) y factores ambientales como deprivación sensorial y de sueño. (1,2)
El objetivo del tratamiento del delirium es conocer y tratar la causa desencadenante, siendo el tratamiento farmacológico sintomático. Además existen diferentes intervenciones no farmacológicas, seguras y de bajo costo que han demostrado eficacia en la prevención. Algunas intervenciones incluyen evitar inmovilidad con fisioterapia precoz, evitar déficit visuales y auditivos, reorientación con familiares. (4)
La fisiopatología del delirium no es del todo conocida; se ha asociado a un déficit de acetilcolina en el sistema nervioso central así como a un exceso de dopamina.
Es este motivo en que se ha basado el uso de antipsicóticos en el tratamiento del delirium; sin embargo esta es una indicación no aprobada por las principales agencias reguladoras de medicamentos. La evidencia disponible sobre el uso de antipsicóticos en esta situación es limitada, además en la práctica clínica se utilizan con frecuencia benzodiacepinas e hipnóticos para tratar la agitación psicomotriz asociada al delirium; usos que al igual que los antipsicóticos también son fuera de prospecto u “off label”.
Los fármacos antipsicóticos son antagonistas de receptores de dopamina D2 y presentan diferente afinidad por otros subtipos de receptores dopaminérgicos, receptores serotoninérgicos, noradrenérgicos, colinérgicos e histaminérgicos. Se clasifican en típicos y atípicos, de acuerdo a su diferente perfil de seguridad y eficacia sobre síntomas negativos de esquizofrenia. (5,6)
Clásicamente haloperidol ha sido el antipsicótico más utilizado en el tratamiento de síntomas de agitación en la confusión mental, y en los últimos años se ha planteado el uso de antipsicóticos atípicos por su menor incidencia de síntomas extrapiramidales. Sin embargo, éstos no han sido extensamente comparados.
El objetivo de este trabajo es conocer la evidencia sobre eficacia y seguridad de los antipsicóticos en la prevención y el tratamiento del delirium de manera de poder realizar recomendaciones que mejoren la práctica clínica.
Metodología
Para evaluar eficacia se realizó una búsqueda en Medline, limitada a ensayos clínicos, revisiones sistemáticas y metaanálisis en español e inglés, sin límites temporales utilizando como palabras clave “antipsychotic delirium prevention” y “anitpsychotic delirium treatment”. Para evaluar seguridad se incluyeron además alertas, notificaciones, serie de casos y estudios observacionales. Para el análisis de mortalidad, se incluyeron estudios observacionales con usuarios de antipsicóticos en otras indicaciones; diferentes a la confusión mental.
Antipsicóticos en profilaxis de la confusión mental
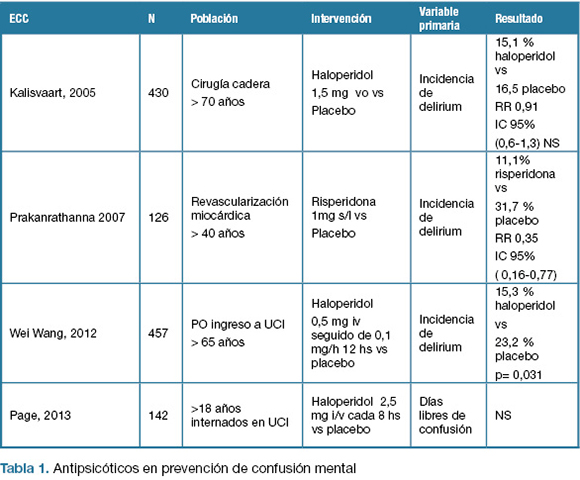
Se encontraron tres ensayos clínicos que evaluaron el uso de antipsicóticos en la prevención del delirium que utilizaron como variable primaria la incidencia de delirium y otro que comparó los días libre de confusión. Para el diagnóstico de delirium se utilizó la escala “Confusion Assessment Method” (CAM).(7)
Un ensayo clínico doble ciego, controlado con placebo comparó la eficacia de haloperidol 1,5 mg vía oral día durante 72 horas en 430 pacientes mayores de 70 años con fractura de cadera sometidos a cirugía. La incidencia de síndrome confusional en el post operatorio fue de 15,1 % en el grupo haloperidol y 16,5 % en el grupo placebo, RR 0,91(IC 95% 0,6-1,3).(8)
Otro estudio clínico randomizado incluyó 126 pacientes mayores de 40 años sometidos a cirugía de revascularización miocárdica en los que se administró risperidona 1 mg sublingual en el post operatorio inmediato o placebo. La incidencia de síndrome confusional post operatorio fue menor en el grupo risperidona 11,1 % vs 31,7% p=0,009 RR 0,35 (IC 95% 0,16-0,77).(9)
Un ensayo clínico controlado publicado en 2012, con 457 pacientes mayores de 65 años internados en unidad de cuidados intensivos luego de cirugía no cardíaca comparó el uso de haloperidol 0,5 mg intravenoso seguido de 0,1 mg/hora intravenoso con placebo . La incidencia de confusión mental en el séptimo día de postoperatorio fue de 15 % en el grupo haloperidol vs 23,2 % grupo placebo p =0,031. (10)
Otro estudio con 142 pacientes mayores de 18 años internados en unidad de cuidados intensivos comparó el uso de haloperidol 2,5 mg intravenoso cada 8 horas o placebo. La variable primaria fue días libre de confusión o coma definida como el número de días durante los primeros 14 dias luego del ingreso en que el paciente se mantenía sin confusión mental y sin coma de cualquier causa. No hubieron diferencias significativas en cuanto a días libres de confusión (5 días en grupo haloperidol vs 6 días en grupo placebo p=0,53). (11)
No se encontraron ensayos clínicos que evaluaran la eficacia de tiapride en la prevención de la confusión mental.
Si bien hay resultados contradictorios, no se evidenció beneficio clínico significativo con el uso de antipsicóticos en la prevención de la confusión mental. (Tabla 1)
Antipsicóticos en el tratamiento de la confusión mental
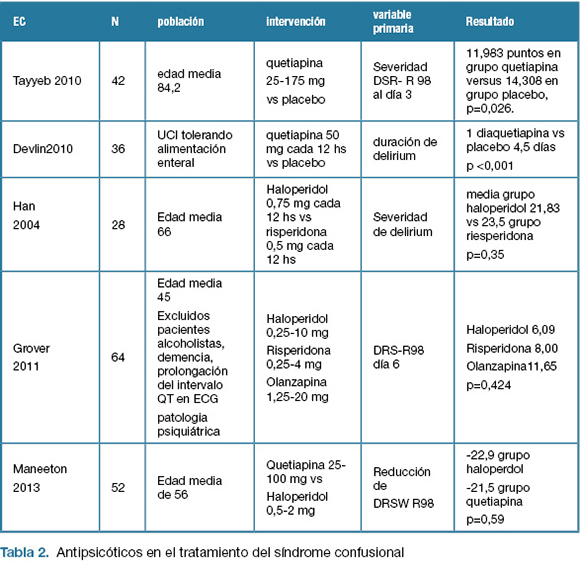
Se encontraron ensayos clínicos que evaluaron eficacia de antipsicóticos en el tratamiento del síndrome confusional comparados con placebo y ensayos clínicos que compararon la eficacia entre diferentes antipsicóticos. También se encontró una revisión sistemática de la biblioteca Cochrane. Como variable primaria se utilizó generalmente severidad del delirium medida mediante la escala revisada 98 para valoración del delirium (DRS-R 98) o duración del mismo. La escala DRS-R-98 es un instrumento que incluye 16 categorías para diagnóstico y cuantificación de la severidad, que ha sido validado en varios idiomas. (12,13)
Un ensayo clínico controlado comparó el uso de dosis flexibles de quetiapina de 25 a 175 mg día versus placebo en 42 pacientes internados por causas médicas, cirugía general y ortopédica. Se excluyeron pacientes con demencia, abstinencia alcohólica y psicosis. La media de edad fue de 84,2 años. La variable primaria fue la media del score DRS-R-98. Al inicio del tratamiento, la media del score fue de 22,736. Al día 3 la media fue de 11,983 puntos en grupo quetiapina versus 14,308 en grupo placebo, p=0,026. (14)
Otro estudio comparó el uso de quetiapina 50 mg cada 12 hs versus placebo en 36 pacientes internados en unidad de cuidados intensivos con diagnóstico de confusión mental y tolerando alimentación enteral. La dosis de quetiapina se aumentó progresivamente en aquellos pacientes que requirieron el uso de haloperidol intravenoso. Comparado con placebo, el uso de quetiapina se asoció con una menor duración del delirium 1 día versus 4,5, p=0,001. (15)
Se analizaron también los ensayos clínicos encontrados que compararon la eficacia de diferentes antispicóticos en la severidad del delirium.
Un estudio coreano randomizó 28 pacientes con una media de edad de 66 años, con diagnóstico de delirum de acuerdo a criterios de DSM III R, a recibir inicialmente haloperidol 0,75 mg cada 12 horas o risperidona 0,5 mg cada 12 horas. La variable primaria fue severidad del delirium medida mediante la escala Delirium Assesment Memorial. Se utilizaron dosis variables de antipsicoticos durante 7 días de tratamiento. No se encontraron diferencias en cuanto a reducción de la escala (media grupo haloperidol 21,83 vs 23,5 grupo riesperidona). (16)
Otro ensayo clínico incluyó 64 pacientes hospitalizados con una media de edad de 45 años, con diagnóstico de confusión mental y comparó dosis variables de haloperidol con olanzapina y risperidona. No se encontraron diferencias significativas en cuanto a severidad de la confusión mental previo al tratamiento ni en cuanto a la reducción de la severidad entre los grupos. (17)
Un ensayo clínico doble ciego, randomizado, publicado en 2013, comparó dosis flexibles de haloperidol vs quetiapina durante 7 días en pacientes con diagnóstico de confusión mental según DSM IV TR. Se incluyeron 52 pacientes con una edad media de 56 años y se excluyeron alcoholistas. No se observaron diferencias en cuanto a la reducción de la severidad del delirium medida según la escala DRS R98 entre los grupos. (18)
En la Tabla 2 se presentan los estudios, en el tratamiento del síndrome confusional con antipsicóticos.
Se analizó una revisión de la Biblioteca Cochrane realizada en el año 2007 con el objetivo de comparar la eficacia y la incidencia de los efectos adversos del haloperidol comparado con risperidona, olanzapina y quetiapina en el tratamiento del síndrome confusional. Se incluyeron ensayos clínicos con pacientes adultos hospitalizados Se incluyeron pacientes hospitalizados de ambos sexos y se excluyeron pacientes pediátricos. No se observaron diferencias significativas en la mejoría de síntomas de delirium al comparar olanzapina o risperidona con haloperidol (OR 0,63; IC de 95%: o,29 a 1,38; p=0,25). Haloperidol a dosis bajas (<3,0 mg/día) no mostró mayor incidencia de efectos adversos que los antipsicóticos atípicos. Altas dosis de haloperidol (> 4,5 mg por día) se asoció con una mayor incidencia de efectos adversos extrapiramidales en comparación con la olanzapina. Haloperidol en dosis bajas también se asoció a una disminución de la gravedad y la duración de delirium en pacientes postoperatorios, aunque no en la incidencia. (19)
Seguridad
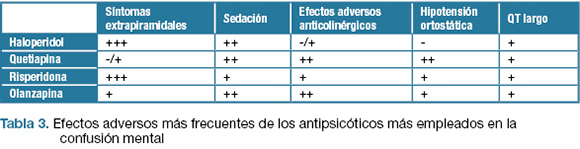
Los efectos adversos más frecuentes asociados al uso de antipsicóticos son la sedación, reacciones extrapiramidales y a nivel cardiovascular hipotensión y prolongación de la repolarización ventricular. Los mismos varían en frecuencia y severidad dependiendo de la afinidad por los distintos subtipos de receptores colinérgicos, adrenérgicos, serotoninérgicos e histaminérgicos.
El síndrome neuroléptico maligno es una entidad clínica infrecuente que se presenta como una reacción idiosincrática al tratamiento con dosis habituales de diversos fármacos antipsicóticos. Se presenta como una forma grave de parkinsonismo con signos de inestabilidad autonómica (hipertermia, inestabilidad hemodinámica y respiratoria), estupor, aumento de la creatinin cinasa en suero y mioglobinemia con potencial nefrotoxicidad. Su tratamiento se centra en la suspensión del tratamiento antipsicótico y tratamiento de soporte, pudiendo utilizarse en algunas oportunidades tratamiento farmacológico específico, siendo en general insatisfactorio. En sus variantes más graves, este síndrome puede persistir durante mas de una semana luego de suspendido en tratamiento antipsicótico y se acompaña de una alta mortalidad. (6)
Se destaca que con el uso de los antipsicóticos durante el tratamiento del delirium no se observarán efectos asociados a su uso a largo plazo como los efectos adversos metabólicos y endocrinológicos.
En la tabla 3 se presentan los efectos adversos más frecuentes de los antipsicóticos más empleados en el tratamiento de la confusión mental.
Se analizó la evidencia disponible en referencia a la seguridad del uso de estos fármacos en el síndrome confusional.
En los ensayos clínicos analizados, la seguridad fue valorada mediante variables clínicas y electrocardiograma. No se reportaron efectos adversos graves como arritmias ventriculares en ninguno de los estudios. Se reportó con baja frecuencia sedación y efectos adversos extrapiramidales.
El estudio de Wang que incluyó 457 pacientes en el periodo postoperatorio internados en cuidados intensivos no mostró prolongación del intervalo QT en los pacientes que recibieron haloperidol intravenoso.(10)
En el estudio realizado por Devlin de quetiapina vs placebo para el tratamiento del delirium en pacientes críticamente enfermos mostró que no hubieron diferencias en la incidencia de prolongación del intervalo QT y síntomas extrapiramidales, mientras que se observó una mayor incidencia de somnolencia en los pacientes que recibieron quetiapina (22% vs. 11%; p = .66). (15)
En los estudios que comparan el tratamiento entre haloperidol y antipsicóticos atípicos no se registraron diferencias en la incidencia de efectos adversos. (17, 18)
Un estudio observacional prospectivo comparó la seguridad del uso de haloperidol versus risperidona-olanzapina-quetiapina en pacientes con delirium asistidos en un hospital terciario. La tolerancia global a los 4 antipsicóticos fue buena. Un 19% de los pacientes presentó efectos adversos, destacándose somnolencia o sedación, extrapiramidalismo y bradiquinesia, todos ellos de leve entidad.No se encontraron diferencias significativas en el estudio comparativo entre los diferentes antipsicóticos. (20)
Mortalidad
En el año 2005 la Food and Drug Administration (FDA) publicó un alerta acerca del uso de antipsicóticos atípicos en el tratamiento de trastornos de conducta en los pacientes de edad avanzada con demencia, estableciendo que estos se asociaban a una mayor mortalidad.
Se incluyeron en el análisis que motivó esta alerta 17 ensayos clínicos controlados con placebo (olanzapina, aripiprazol, risperidona y quetiapina) de los cuales 15 mostraron incrementos de la mortalidad en el grupo tratado con antipsicóticos atípicos, de 1,6 a 1,7 veces, en comparación con los pacientes tratados con placebo.(21)
A raíz de esta publicación, que no establecía una advertencia sobre los antipsicóticos típicos, se realizaron tres estudios observacionales cuyo objetivo era establecer el riesgo de muerte para el uso de antipsicóticos típicos y el riesgo comparativo entre tipicos y atipicos. (22-24)
El mayor incremento en la mortalidad se observó en pacientes que recibían dosis altas de antipsicóticos típicos y en los primeros 40 días de comenzado el tratamiento.
En el año 2007, la FDA emitió una segunda alerta acerca del uso de antipsicóticos; en esta oportunidad sobre el aumento del riesgo cardiovascular con el uso intravenoso de haloperidol. Esta alerta se basa en la plausibilidad biológica vinculada al mecanismo de acción de este medicamento y numerosos reportes de casos de prolongación del QT y “torsade de pointes” registrados, algunos con resultados fatales. También se han registrado estudios de caso-control que han demostrado una relación dosis dependiente entre la administración intravenosa de haloperidol y alteraciones de la conducción cardiaca. En consecuencia de esta alerta, la FDA actualizó la ficha técnica y se incluyó una advertencia en la cual se recomienda: tener precaución con el uso de haloperidol intravenoso en pacientes con factores de riesgo de prolongación del QT como disionías (hipopotasemia e hipomagnesemia principalmente), medicamentos que prolongan el QT, enfermedad cardíaca subyacente, hipotiroidismo y síndrome QT largo congénito; y realizar monitorización electrocardiográfica del ritmo cardíaco si se administra haloperidol intravenoso. (25)
Motivado por esta alerta emitida sobre haloperidol y por el desconocimiento general acerca de este efecto adverso para el grupo de los antipsicóticos atípicos es que en el año 2009 se realizó un estudio de cohortes retrospectiva que incluyó 96.000 pacientes, con el objetivo de comparar el riesgo de muerte súbita asociado al uso de antipsicóticos atípicos vs antipsicóticos típicos y comparado con no usuarios de antipsicóticos. Los resultados mostraron que tanto los usuarios de antipsicóticos típicos como atípicos presentaron mayor riesgo de muerte súbita (OR 1.99, IC 95% 1.68-2.34 y OR 2.26, IC 95% 1.88-2.72 respectivamente (p<0.001) en comparación con el grupo de no usuarios. Para los usuarios de antipsicóticos atípicos vs antipsicóticos típicos el riesgo fue de 1.14 pero con un resultado que no fue estadísticamente significativo (IC 95% 0.93-1.39, p= 0.08). (26)
En nuestro país, el Comité Nacional de Farmacovigilancia del Ministerio de Salud Pública, luego de realizar una revisión bibliográfica y análisis del tema, realiza recomendaciones acerca del uso de haloperidol intravenoso. Sólo se recomienda el uso intravenoso para pacientes críticos con delirium y agitación bajo las siguientes condiciones: realización de electrocardiograma basal, monitoreo electrocardiográfico continuo, control con electrocardiograma diario, control diario de medio interno y siempre y cuando el paciente no presente factores de riesgo reconocidos para prolongación de QT y de torsades de pointes.
Discusión
Los ensayos clínicos analizados para valorar eficacia son con muestras pequeñas, poblaciones heterogéneas de pacientes y utilizan diferentes antipsicóticos en distintas vías y dosis.
A pesar de estas limitaciones, la mayoría de los estudios analizados demuestran que en la profilaxis del delirium no existen diferencias clínicamente significativas en la incidencia entre los pacientes que recibieron antipsicóticos o placebo.
Para el tratamiento sintomático del delirium, los antipsicóticos han mostrado beneficio en cuanto a reducción de severidad y duración de síntomas, no encontrándose diferencias significativas entre haloperidol y antipiscóticos atípicos.
No se encontraron estudios que evaluaran el uso de tiapride en el síndrome confusional, práctica que se encuentra ampliamente extendida en nuestro medio.
Tiapride es un antipsicótico no aprobado por las principales agencias reguladoras FDA y Agencia Europea de Medicamentos (EMA) y la información disponible sobre eficacia es en el tratamiento de la abstinencia alcohólica, de manera que no está recomendado su uso en el tratamiento del síndrome confusional.
Si bien los antipsicóticos no se encuentran aprobados para el tratamiento sintomático del delirium, pueden constituir una alternativa terapéutica efectiva. No se dispone de medicamentos aprobados para esta indicación, su selección está basada en el mecanismo de acción y existe evidencia (aunque limitada) de su eficacia. Por otro lado su uso es en una población de riesgo: edad avanzada, comorbilidades por lo que se requiere una monitorización más estricta de efectividad y seguridad que la de los medicamentos usados según las indicaciones aprobadas.
Las Guías de Práctica Clínica disponibles recomiendan, de elección, la implementación de medidas no farmacológicas para la prevención y tratamiento del delirium.
La Asociación Americana de Psiquiatría (APA) en su guía para el tratamiento del paciente con delirium recomienda el abordaje multidisciplinario de estos pacientes, haciendo especial hincapié en identificar la etiología y posibles causas subyacentes, y la instauración de tratamiento específico de las mismas. Acerca del manejo farmacológico del delirium recomienda el uso de haloperidol por su corta vida media, su escasa acción anticolinérgica y bajo efecto sedante. En cuanto a los antipsicóticos atípicos establece que hay poca experiencia y evidencia que avale su uso. (27)
En la guía publicada en el año 2010 del National Institute for Health and Care Excellence (NICE) sobre diagnóstico, prevención y tratamiento del delirium recomiendan tanto para la prevención como para el manejo terapéutico la implementación de medidas no farmacológicas, e identificación y tratamiento de las posibles causas. Para aquellos pacientes que persisten sintomáticos, se puede considerar el uso de antipsícoticos como haloperidol u olanzapina a dosis bajas y por un corto período de tiempo, no superior a una semana. (28)
Estudios observacionales con elevado número de pacientes muestran un aumento de la mortalidad asociado al uso de antipsicóticos a largo plazo. Con los datos disponibles, no es posible establecer diferencias de este riesgo con los diferentes antipsicóticos. Tampoco se dispone de datos de mortalidad del uso de antipiscoticos a corto plazo como es de esperarse en la confusión mental.
Es difícil generar evidencia mediante ensayos clínicos controlados en pacientes con síndrome confusional, ya que son pacientes graves, de edad avanzada y con comorbilidades; lo que constituye una población de riesgo
Conclusiones
-
El síndrome confusional tiene un elevado impacto en la morbimortalidad hospitalaria.
-
El objetivo del tratamiento es identificar y tratar su causa.
-
El tratamiento farmacológico es exclusivamente sintomático y los antipsicóticos son los fármacos de elección.
-
No se han encontrados diferencias significativas entre antipsicóticos típicos y atípicos en cuanto a la reducción de severidad y duración del síndrome confusional.
-
Las Guías de Práctica Clínica disponibles recomiendan el uso de haloperidol en dosis bajas, inciando con dosis entre 0,5-2 mg vía oral una o dos veces al día.
-
En algunas situaciones clínicas el uso de haloperidol intravenoso, en paciente monitorizado tiene una relación riesgo-beneficio favorable.
Bibliografía
1. Inouye S. Delirium in Older Persons. N Engl J Med; 2006;354: 1157-1165
2. Campbell N, Boustani MA, Ayub A, Fox GC, Munger SL, Ott C, et al. Pharmacological management of delirium in hospitalized adults a systematic evidence review.J Gen Intern Med. 2009
l;24(7):848-53.
3. Llorens M, Irigoin V, Prieto J, Torterolo A, Guerrini V, Lamas L, et al. Características clínicas del síndrome confusional en un hospital general: factores de riesgo y factores precipitantes. Arch Med Int. 2009; 31( 4 ): 93-99.
4. Trzepacz P, Breitbart W. Practice Guideline for the Treatment of Patients With Delirium. APA Practice Guidelines (on line). 2010 (cited 15 June 2016);. Available from: http://psychiatryonline.org/pb/assets/raw/sitewide/practice_guidelines/guidelines/delirium.pdf
5. Martinez-Cué C, Florez J. Fármacos antipsicóticos neurolépticos. In: Florez J, ed. by. Farmacología Humana. 6th ed. Barcelona: ElSevier Masson; 2014. p. 519-532.
6. Meyer J. Farmacoterapia de la psicosis y la mania. In: Goodman and Gilman Las bases farmacológicas de la terapéutica. 12th ed. Mexico: McGraw Hill; 2012. p. 417-456.
7. Inouye SK, van Dyck CH, Alessi CA et al. Clarifying confusion: The confusion assessment method. A new method for detection of delirium. Ann Intern Med 1990;113:941–948.
8. Kalisvaart KJ, de Jonghe JF, Bogaards MJ, Vreeswijk R, Egberts TC, Burger BJ, et al. Haloperidol prophylaxis for elderly hip-surgery patients at risk for delirium: a randomized placebo-controlled study. J Am Geriatr Soc. 2005 (10):1658-66.
9. Prakanrattana U, Prapaitrakool S. Efficacy of risperidone for prevention of postoperative delirium in cardiac surgery. Anaesth Intensive Care 2007;35(5):714-9.
10. Wang W, Li HL, Wang DX, Zhu X, Li SL, Yao GQ, et al. Haloperidol prophylaxis decreases delirium incidence in elderly patients after noncardiac surgery: a randomized controlled trial. Crit Care Med 2012;40(3):731-9.
11. Page VJ, Ely EW, Gates S, Zhao XB, Alce T, Shintani A, et al. Efect of intravenous haloperidol on the duration of delirium and coma in critically ill patients (Hope-ICU): a randomised, double-blind, placebo-controlled trial. Lancet Respir Med. 2013 Sep;1(7):515-23. doi: 10.1016/S2213-2600(13)70166-8. Epub 2013 Aug 21.
12. Fonseca F, Bulbena A, Navarrete R, Aragay N, Capo M, Lobo A, et al. Spanish version of the Delirium Rating Scale-Revised-98: reliability and validity. J Psychosom Res 2005;59:147-51.
13. Franco JG, Mejía MA, Ochoa SB, Ramírez LF, Bulbena A, Trzepacz P. Delirium rating scale-revised-98 (DRS-R-98): Colombian adaptation of the Spanish version Actas Esp Psiquiatr. 2007;35(3):170-5.
14. Tahir TA, Eeles E, Karapareddy V, Muthuvelu P, Chapple S, Phillips B, et al. A randomized controlled trial of quetiapine versus placebo in the treatment of delirium. J psychosom res. 2010;69: 485–490.
15. Devlin JW, Roberts RJ, Fong JJ, Skrobik Y, Riker RR, Hill NS, et al. Garpestad E.Efficacy and safety of quetiapine in critically ill patients with delirium: a prospective, multicenter, randomized, double-blind, placebo-controlled pilot study. Crit Care Med. 2010 ;38(2):419-27.
16. Han CS, Kim YK. A Double-Blind Trial of Risperidone and Haloperidol for the Treatment of Delirium. Psychosomatics 2004; 45:297–301.
17. Grover S, Kumar V, Chakrabarti S. Comparative efficacy study of haloperidol, olanzapine and risperidone in delirium.J Psychosom Res. 2011;71(4):277-81
18. Maneeton B, Maneeton N, Srisurapanont M, Chittawatanarat K. Quetiapine versus haloperidol in the treatment of delirium: a double-blind, randomized, controlled trial. Drug Des Devel Ther. 2013;7:657-67.
19. Lonergan E, Britton AM, Luxenberg J. Antipsychotics for Delirium. Cochrane Database of Systematic Reviews. 2007;Issue 2. doi: 10.1002/14651858.CD005594.pub2
20. Yoon HJ, Park KM, Choi WJ. Efficacy and safety of haloperidol versus atypical antipsychotic medications in the treatment of delirium. BMC Psychiatry. 2013;13:240. doi:10.1186/1471-244X-13-240.
21. Public Health Advisory: Deaths with Antipsychotics in Elderly Patients with Behavioral Disturbances (on line). Food and Drug Administration. 2005 (cited 15 June 2016). Available from: http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/ucm05317
22. Wang PS, Schneeweiss S, Avorn J, Fischer MA, Mogun H, Solomon DH, et al. Risk of Death in Elderly Users of Conventional vs. Atypical Antipsychotic Medications. N Engl J Med. 2005;353(22):2335-41.
23. Schneeweiss S, Setoguchi S, Brookhart A, Dormuth C, Wang PS. Risk of death associated with the use of conventional versus atypical antipsychotic drugs among elderly patients. Canadian Medical Association Journal. 2007;176(5):627-632.
24. Gill SS, Bronskill SE, Normand SL, Anderson GM, Sykora K, Lam K, et al. Antipsychotic Drug Use and Mortality in Older Adults with Dementia Ann Intern Med. 2007;146(11):775-786.
25. Information for Healthcare Professionals: Haloperidol (marketed as Haldol, Haldol Decanoate and Haldol Lactate) (on line). Food and Drug Administration. 2007 (cited 15 June 2016). Available from: http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/DrugSafety
26. Ray WA, Chung CP, Murray KT, Hall K, Stein CM. Atypical Antipsychotic Drugs and the Risk of Sudden Cardiac Death. N Engl J Med. 2009;360(3):225-235.
27. Trzepacz P, Breitbart W, Franklin J, Levenson J, Martini DR, Wang P. Practice Guideline for the Treatment of Patients With Delirium. APA Practice Guidelines (on line). 2010 (cited 15 June 2016). Available from: http://psychiatryonline.org/pb/assets/raw/sitewide/practice_guidelines/guidelines/delirium.pdf
28. National Institute for Helath and Care Excellence. Delirium Diagnosis, prevention and management (on line). 2010 (cited 31 May 2016);NICE clinical guideline 103. Available from: http://guidance.nice.org.uk/cg103