Introducción
La obesidad (OB) es un trastorno metabólico de origen multifactorial que se caracteriza por un exceso de grasa corporal, que puede ser perjudicial para la salud. Desde 1975, su prevalencia a nivel mundial se ha casi triplicado. Actualmente, más de 650 millones de adultos mayores de 18 años presentan OB, por lo que la Organización Mundial de la Salud (OMS) cataloga a esta enfermedad como una pandemia, al ser un problema de salud pública a nivel mundial. Los últimos estudios del año 2021 en América Latina indican que la OB afecta al 24.2 % de la población latinoamericana, lo que significa que 1 de cada 4 adultos la padecen. Por su parte, en Uruguay, el 27.6 % de la población presenta OB, lo que significa que 3 de cada 10 adultos son obesos. 1,2,3,4,5
En ese contexto de multicausalidad que presenta la OB, el sueño inadecuado -tanto en cantidad, calidad y regularidad- es uno de los factores que influye en el metabolismo energético a través de dos mecanismos: afecta el gasto energético y a su vez condiciona el consumo calórico. La influencia sobre el gasto energético está vinculada a la presencia de somnolencia ya que, como consecuencia de esta alteración, hay una disminución del movimiento y por ende del gasto energético. En cuanto al consumo calórico, este se ve alterado por el desbalance de las hormonas mediadoras del apetito y la saciedad. 6
La falta de sueño, o el sueño interrumpido, se ha asociado con efectos negativos para la salud, además de los referidos a la obesidad: diabetes tipo 2, desarrollo de enfermedades cardiovasculares (ECV), debilitamiento del sistema inmunológico, deterioro cognitivo y problemas en la salud mental (como ansiedad y depresión). Es por ello que dormir cumple una función biológica esencial en nuestro organismo. 7
Según las recomendaciones actuales, los adultos sanos deben dormir un promedio de 7 a 9 horas por noche. Se estima que un 35.2 % de la población adulta estadounidense duerme en promedio menos de 7 horas, según datos arrojados por la American Sleep Association (ASA). De la proporción general de adultos con OB, un 3 a 5 % podría ser atribuible a la falta de sueño. El estilo de vida actual es uno de los principales factores que han afectado la cantidad y calidad de sueño, lo cual altera los ritmos circadianos (RC) y tiene repercusiones en la salud. Se considera al sueño uno de los principales marcadores de estos ritmos, los cuales son encargados de favorecer que ciertos procesos del organismo se optimicen en diferentes momentos durante las 24 horas de un día. (8,9,10,11,12,13
Si la duración y/o calidad de sueño se encuentran alteradas, y por lo tanto los RC se ven afectados también, entonces los procesos coordinados por este sistema se verán comprometidos. Se observa que el sueño presenta un rol significativo en la modulación de la ganancia de peso, en las señales neuroendocrinas y, por consiguiente, en la regulación homeostática de la glucosa e insulina. En virtud de ello, las alteraciones en la duración y/o calidad de sueño se consideran factores de riesgo para el desarrollo de OB. 12,13
En Uruguay, documentos gubernamentales emitidos por el Ministerio de Salud Pública (MSP), mencionan la corta duración de sueño como un factor de riesgo para el desarrollo de OB, lo que indica que este componente esencial en la salud de las personas debe ser considerado dentro de los pilares de su tratamiento. 14
La OB en su tratamiento debe atenderse por las características que presenta: un problema de salud crónico, epidémico, complejo, heterogéneo y estigmatizado. En Latinoamérica se cuenta con la Guía de Práctica Clínica Argentina Sobre Diagnóstico y Tratamiento de la Obesidad, que brinda información actualizada en cuanto al manejo de este trastorno. Dicho documento propone un abordaje que afronte el problema desde el paradigma de la complejidad, entendiendo que no podrá ser tratado con medidas aisladas. Su tratamiento requiere una mirada multidisciplinaria y un enfoque interdisciplinario. Revertir las altas cifras de OB tendrá un impacto tanto en la morbilidad que esta presenta, como en los costos sanitarios que asocia. 15
Mundialmente cada año mueren 2.8 millones de personas debido a las comorbilidades asociadas a la OB. Por lo tanto, al ser una enfermedad no transmisible (ENT) y a su vez un factor de riesgo para el desarrollo de otras ENT, al tratarla se podrá incidir indirectamente en la morbimortalidad de estas otras, tales como: diabetes mellitus tipo 2, hipertensión arterial, ECV, dislipemias, entre otras. 14,16
Revisiones previas ya han establecido una relación entre el sueño y la OB. Según lo expuesto por Chamorro R et al. y Noh, tanto la alteración de la cantidad como de la calidad de sueño se consideran factores que influyen al desarrollo de OB y otras ENT. Conforme expresa Cooper et al., en individuos cuya duración de sueño es regularmente menor a 7 horas por noche existe una mayor probabilidad de desarrollar OB o presentar un índice de masa corporal (IMC) más elevado, en comparación con individuos que presentan más horas de sueño por noche. 6,17,18
Las revisiones mencionadas anteriormente comparten los siguientes resultados que develan la presencia de un vínculo entre la alteración de sueño con la OB. En primer lugar, numerosos estudios comparten en sus hallazgos variaciones antropométricas relacionadas al aumento de IMC, circunferencia de cintura (CC) y peso, cuando la cantidad y/o calidad de sueño se ven afectadas. De este modo, se ha visto que un mayor estado de fatiga, a causa de una disminución en las horas de sueño, puede reducir los niveles de actividad física provocando un menor gasto energético. Otro factor que puede contribuir a un balance energético positivo es la alteración que sucede a nivel endócrino en las hormonas grelina (hormona orexígena) y leptina (hormona anorexígena), donde la grelina se ve aumentada y la leptina disminuida. Por otro lado, a efectos de contrarrestar un mayor tiempo de vigilia, se ha observado que se produce un aumento en la ingesta, relacionado al apetito hedónico, que especialmente se vincula con un mayor deseo por alimentos de alta densidad energética. Asimismo, se observa que una mayor ingesta de alimentos durante la noche biológica se asocia con una ganancia de peso no deseada. 6,17,18
La presente revisión tiene como objetivo conocer la evidencia reciente acerca de los mecanismos subyacentes que conforman una posible relación entre la cantidad y/o calidad de sueño con el desarrollo de OB en personas adultas.
Metodología
La bibliografía expuesta en la presente revisión narrativa fue extraída de diferentes plataformas virtuales de bases de datos bibliográficas como PubMed, Medline Plus, Scielo, Timbó, MDPI, Mendeley y Elsevier. Con respecto al tipo de publicaciones, se utilizaron artículos de revistas científicas, revisiones (narrativas y sistemáticas), ensayos clínicos, ensayos clínicos aleatorizados y metaanálisis. Asimismo, para la extracción de datos puntuales o cifras se recurrió a publicaciones y archivos emitidos por entes de la salud como OMS, Organización de las Naciones Unidas para la Alimentación y la Agricultura (FAO), Ministerio de Salud Pública de Uruguay, Sitio Oficial de la República Oriental del Uruguay, Banco Mundial, Sleep Foundation, National Sleep Foundation, American Academy of Sleep Medicine (AASM), Sleep Research Society (SRS), ASA, Ministerio de Salud Argentino.
La bibliografía utilizada fue aquella con un rango de publicación no mayor de cinco años (2017 a 2022).
La búsqueda de información se filtró por: texto completo, idiomas inglés y español, estudios realizados en humanos, sexo masculino y/o femenino, y edad adulta de 18 a 64 años, o el promedio en dicho rango.
En aquellos artículos que presenten estudios que evalúen la calidad de sueño se buscó que aplicaran el Índice de Calidad de Sueño de Pittsburgh (ICSP), mientras que los estudios que evaluaron cronotipo, que aplicaran Horne and Ostberg’s Morningness - Eveningness Questionnaire o Munich Chronotype Questionnaire. Dichos instrumentos de evaluación han sido validados para su aplicación en población adulta.
Para la búsqueda de información se utilizó vocabulario controlado mediante los descriptores en ciencias de la salud (términos DeCS y MeSH), tales como: “circadian dysregulation”, “circadian clocks”, “chronobiology rhythm disorder”, “sleep disturbance”, “sleep deprivation”, “obesity”, “central obesity”, “body mass index”, “weight gain”, “adults”, “circadian rhythm sleep disorders”, “chronobiology disorder”. Dichos términos se aplicaron también para la búsqueda de estudios en idioma español, utilizando sus respectivas traducciones en este idioma. Se seleccionaron aquellos artículos cuyos títulos y resúmenes calificaban como potencialmente relevantes, cumpliendo con los criterios de inclusión anteriormente mencionados.
Resultados
Con base en los resultados obtenidos tras la búsqueda bibliográfica se decide subdividir la evidencia en diferentes secciones.
Relación entre el estilo de vida y la urbanización con la cantidad y calidad de sueño
Un estudio realizado en Brasil investigó la influencia de la luz artificial en el comportamiento del sueño. Los resultados muestran que la fase de actividad y el comportamiento del sueño ha cambiado en consecuencia al uso e incorporación de la electricidad, sumado a influencias propias de la vida moderna. Aquellas personas que viven sin electricidad, y quienes la han adquirido hace poco tiempo, suelen dormirse una hora antes en comparación con comunidades más urbanizadas. A su vez, la duración del sueño tendió a ser mayor. 19)
Otra investigación en México buscó examinar la asociación entre tres comportamientos del estilo de vida (cantidad de sueño, actividad física y tiempo de pantalla) con el IMC en 6419 adultos. Se clasificó como “fenotipo no saludable” a las variables de poca duración de sueño, tiempo prolongado de pantalla y falta de actividad física intensa. Los resultados mostraron que los principales factores modificables del estilo de vida con mayor asociación al sobrepeso (SP) y OB fueron: el tiempo de pantalla (TV, celular, computadora y tablets), actividad física y la duración del sueño. Asimismo, los participantes con SP y OB (tipo 1 y 2) reportaron menor tiempo de sueño por día en comparación con los participantes normopeso. Se concluyó que el 37 % de los participantes eran obesos y que factores propios del “fenotipo no saludable” se asociaron significativamente con la OB. 20
Al investigar factores del estilo de vida, se vio una relación entre el estrés y el sueño. En un estudio transversal, realizado en 263 estudiantes de medicina en Arabia Saudita, se evaluó la prevalencia y la relación entre una deficiente calidad de sueño y la presencia de estrés. Los resultados mostraron una alta prevalencia de estrés (53 %) y una deficiente calidad de sueño (76 %), con una significante asociación estadística entre ambas variables. Asimismo, se observó que la mayoría de los estudiantes dormía un promedio de 5.8 ± 1.3 horas. En conclusión, el estudio muestra que presentar altos niveles de estrés es un importante predictor y contribuyente a una mala calidad de sueño. 21)
Se ha visto que los adultos jóvenes tienen mayor predisposición a desarrollar jet lag social (JLS) debido a que entre semana suelen comenzar sus actividades en horarios tempranos y el tiempo destinado a dormir es corto. Esta situación puede causar una discordancia entre el reloj biológico interno y la vida social. Bodur et al., en un estudio realizado a 710 estudiantes universitarios, tuvo como objetivo comparar medidas antropométricas (IMC, CC y de cuello) y la calidad de sueño en individuos con y sin JLS, comparando también aspectos de la ingesta dietética entre los días lectivos y no lectivos en los diferentes grupos (con y sin JLS). Contrastando ambos grupos, quienes presentaban JLS mostraron niveles más bajos en la calidad de la dieta, una peor calidad de sueño y valores de IMC más elevados. 22
Influencia de los diferentes cronotipos en hábitos alimenticios y sueño
Existen varios marcadores circadianos. Entre ellos, el cronotipo es aquel que refleja la hora o el momento preferido en el día de un individuo para realizar sus actividades, incluyendo las horas de descanso. Las personas pueden clasificarse como cronotipo matutino, intermedio y vespertino. Se ha descubierto que el cronotipo puede cumplir un rol modificador entre el horario de las comidas y la OB. 23
Sobre una muestra de 1854 participantes, en Finlandia, se estudió la asociación entre el cronotipo, el horario de ingesta de energía y macronutrientes. Dentro de los hallazgos del estudio, el cronotipo vespertino mostró posponer la ingesta (hacia la noche) de energía y macronutrientes, con una tendencia a un mayor consumo de sacarosa, grasas y ácidos grasos saturados, pero con una menor ingesta de proteínas que el cronotipo matutino. Asimismo, el cronotipo vespertino mostró tener un patrón de comidas más irregular, con una ingesta energética más acumulada en la noche que en la mañana. También se observó que una alta proporción de estos individuos reportaron dormir menos de 5 horas por noche y experimentar sueño insuficiente e insomnio. Se concluyó que posponer el horario de la ingesta energética en personas de cronotipo vespertino con patrones dietéticos no favorables puede exponerlos a un alto riesgo de desarrollar OB y trastornos metabólicos en el futuro. 24
En otro estudio realizado en Pittsburgh participaron 872 individuos. Se definió el horario de las comidas en relación con el ciclo sueño/vigilia (como indicador de tiempo circadiano) y por consiguiente se investigó la relación entre el horario de las comidas y el IMC dependiendo del cronotipo. Los resultados de este estudio demostraron que personas con un cronotipo diurno presentaron un mayor consumo de la ingesta total diaria por la mañana, asociándolo con una menor probabilidad de SP y OB. A diferencia del cronotipo vespertino, cuyos resultados arrojaron que existe una mayor probabilidad de SP y OB si el consumo de la ingesta total diaria se centra en la noche. Estas asociaciones fueron más fuertes para la ingesta de carbohidratos (HC) y proteínas que para los lípidos. (23
Por último, se incluye un estudio realizado en Finlandia cuya muestra fue de 1097 individuos. Primero se examinó de forma independiente el cronotipo con el momento de ingesta de energía y los cambios antropométricos. Luego, se estudió si el cronotipo modificaba la asociación entre el momento de la ingesta y el riesgo de OB. La proporción de individuos que ganó más peso tendió a ser mayor en el cronotipo vespertino que en el diurno, prevaleciendo en el cronotipo vespertino un 26 % de obesos y en el diurno un 17 %. Se vio que las mujeres de cronotipo vespertino tuvieron un mayor aumento de peso (3 veces más) a diferencia de las mujeres de cronotipo diurno. Aquellos participantes con una mayor ingesta nocturna, tuvieron casi dos veces más probabilidades de tener OB al inicio y al final del seguimiento, que aquellos cuya ingesta fue menor. Por lo tanto, se concluye que el consumo de energía por la noche puede jugar un rol en el desarrollo de OB independientemente del cronotipo. 25
Afectación del comportamiento metabólico y neuroendocrino por alteraciones del sueño
En un estudio con un diseño cruzado y aleatorizado se sometió a una muestra chica de participantes a una evaluación de 8 días de laboratorio, donde se midieron los niveles de grelina activa y los niveles de hambre/apetito antes y después de comidas de prueba idénticas. En los resultados se encontró que los niveles de grelina activa fueron más altos en la tarde biológica que en la mañana biológica, coincidiendo con la variación circadiana del hambre en los participantes. Se observó que, en los participantes con los RC alterados, los niveles de grelina activa posprandial aumentaron. Dada esta situación, dichas personas pueden presentar un balance energético positivo. Asimismo, esta alteración resultó en un aumento del apetito por alimentos de alta densidad calórica. 26
Estudios han marcado la existencia de un ritmo circadiano endógeno en el organismo. Se ha visto que los niveles de glucosa e insulina plasmática varían durante el día, así se consuma la misma comida pero en diferentes momentos. Leung et al. investigaron los niveles postprandiales de glucosa e insulina luego de la ingesta de una comida baja en índice glucémico, comparando así los resultados obtenidos entre la mañana y la noche en un grupo de adultos sanos. Los hallazgos muestran niveles postprandiales más altos de glucosa e insulina en la noche que en la mañana, luego de la ingesta de una misma comida baja en índice glucémico. 27
Similares resultados se han encontrado en 10 estudios incluidos en un metaanálisis donde se evaluaron los niveles postprandiales en plasma de glucosa e insulina obtenidos luego de una ingesta idéntica de comidas de prueba, consumidas por los mismos individuos, en diferentes momentos del día (mañana y noche). Se concluyó que la respuesta insulínica y de glucosa fue más alta en la noche que en la mañana, marcando así la existencia de una diferencia postprandial en ambas variables durante el día. 28
El estudio de tipo transversal de Hashemipour et al. evaluó en una población de 612 personas obesas o con SP la posible asociación entre la calidad de sueño y la resistencia a la insulina (RI). Los resultados muestran que la calidad de sueño se calificó como deficiente en el grupo con RI en comparación con el grupo que no presentó RI. Esto marca una asociación existente entre las personas con OB o SP entre la calidad de sueño y la RI. 29
Crononutrición: timing de las comidas y su efecto metabólico
Mediante un estudio observacional de corte transversal se buscó investigar las asociaciones entre el horario y frecuencia de las comidas con la OB y el síndrome metabólico en una población de 14.279 adultos coreanos. Los resultados permitieron concluir que un mayor consumo de calorías por la mañana que por la noche, evitando comer luego de las 21:00, junto con un horario de sueño adecuado (entre 7-8 h), puede ser útil para reducir los riesgos de OB y síndrome metabólico, independientemente de la duración del ayuno. 30
Otro estudio realizado en una muestra de 20 participantes tuvo como objetivo analizar el impacto de la cena tardía (22:00) en el metabolismo nocturno en comparación con la cena de rutina (18:00). Este ensayo aleatorizado cruzado tuvo como resultado que cenar de forma tardía causó un cambio de 4 horas en la fase posprandial, por lo que se superpuso con la fase de sueño debido a que los participantes tenían que acostarse a las 23:00. Mediante los análisis de sangre se observó que el período posprandial de las personas que cenaron tarde se caracterizó por niveles más altos de glucosa, una demora en el pico de triglicéridos y una menor oxidación de ácidos grasos exógenos y ácidos grasos libres (aprox. 10 % en comparación con grupo control). Esto causó un estado anabólico durante el sueño, priorizando el almacenamiento de lípidos ante la movilización y oxidación. Estos efectos encontrados podrían promover la OB si se producen de forma crónica. 31
A través de un estudio transversal aplicado en una muestra de 110 participantes se evaluó las relaciones existentes entre la hora reloj de la ingesta de alimentos y el ritmo circadiano endógeno (medido por el inicio de la secreción de melatonina, hormona reguladora del sueño), el contenido energético de la ingesta y la composición corporal. Los resultados mostraron que los individuos con mayor nivel de grasa corporal consumen la mayoría de las calorías (en relación con un día) cerca del inicio de la secreción de melatonina, lo que indica el inicio de la noche biológica, en comparación con los individuos con bajo porcentaje de grasa corporal. Esto significa que la composición corporal de los participantes se vio mayormente asociada al momento circadiano que a la hora reloj en que se realizó la ingesta. Por lo tanto, los resultados evidencian que el consumo de comida cerca del inicio de la noche biológica tiene un rol relevante en la composición corporal, más allá de otros factores como la cantidad o el contenido de la ingesta o la actividad física. 32
Relación entre calidad de la dieta y patrón dietético con la cantidad o calidad de sueño
Diferentes asociaciones se han observado entre distintos patrones dietéticos y el sueño. En un estudio transversal realizado en Teherán, en una población de 304 mujeres con SP y OB, se evaluó la relación entre una dieta baja en HC y la calidad de sueño con el efecto mediador de los marcadores inflamatorios como la proteína C reactiva (PCR) y capacidad antioxidante total. Como fundamento, los investigadores sustentan que la restricción de HC en la dieta, especialmente antes de acostarse, lleva a una disminución en la secreción de marcadores inflamatorios como la PCR, que en consecuencia derivan en un aumento en la expresión de los genes reloj y en una mejor regulación de sueño. Asimismo, se vio que los efectos en la calidad de sueño, con una dieta alta en HC, están asociados a una disminución en la síntesis de melatonina. Los resultados mostraron que una dieta baja en HC tiene una importante asociación con la calidad de sueño. Los hallazgos sugieren que una dieta baja en HC o reducir su consumo disminuye hasta un 43 % la probabilidad de una mala calidad de sueño. Con base en los resultados de este estudio, se concluyó que la capacidad antioxidante total y la PCR podrían ser dos factores mediadores que influyen en estos hallazgos. 33
En un estudio aleatorizado de alimentación controlada se tuvo como principal objetivo evaluar los efectos de un patrón dietético americano saludable sobre el ICSP. Participaron 51 adultos con SP y OB, clasificados con problemas de sueño mediante el ICSP y a quienes se les valoró la calidad objetiva de sueño mediante el uso de actigrafía de muñeca y muestras de saliva para evaluar niveles de melatonina. Bajo un régimen de restricción calórica, los participantes fueron aleatoriamente distribuidos para recibir una dieta acorde al patrón dietético americano versus un grupo cuyo aporte proteico fue aumentado. Se concluyó que, aunque la calidad objetiva de sueño puede no mejorar, consumir un patrón dietético saludable recomendado por las guías americanas, o más alto en proteínas durante el régimen hipocalórico, se asocia con mejoras en la calidad percibida de sueño y somnolencia diurna entre adultos con SP y OB. 34
Estudios han vinculado la calidad de sueño con la dieta mediterránea (DM). Los estudios realizados por Godos et al. y Muscogiuri et al. investigaron la asociación entre la adherencia a la DM y la calidad de sueño. Ambos estudios fueron realizados en Italia en población adulta. Los hallazgos obtenidos por Muscogiuri et al. muestran que los sujetos con mejor calidad de sueño obtuvieron una adherencia significativamente mayor a la DM, en comparación con los individuos que presentaron peor calidad de sueño. Asimismo, estos últimos mostraron valores más altos de IMC y CC, lo que sugiere que una peor calidad de sueño fue más prevalente en sujetos con OB. Por otro lado, Godos et al. mediante una muestra de individuos más amplia (n = 1936), reportó que una mejor adherencia a la DM fue vinculada con una mejor calidad de sueño. Especialmente la latencia de sueño se asoció significativamente con mayor adherencia a este tipo de dieta. Finalmente, mediante un análisis más exhaustivo se halló que la asociación entre la calidad de sueño y la alta adherencia a la DM fue dada entre los individuos con un estado nutricional de normopeso u SP y no en participantes obesos. 35,36
Cantidad y calidad de sueño vinculado a la ganancia de peso
Un estudio de tipo transversal realizado en Corea por Park et al. investigó la asociación entre la duración, la calidad de sueño y las categorías de IMC. Se extrajeron datos de 107.718 individuos que participaron en un estudio de salud previo. Los resultados de esta investigación mostraron que la corta duración de sueño se vio íntimamente relacionada con las categorías de OB. Asimismo, la mala calidad de sueño indicó una importante asociación con la OB, con mayor predominancia en mujeres que en hombres. 37
En otro estudio de diseño transversal, los objetivos fueron determinar si una deficiente calidad de sueño estaba relacionada con la adiposidad abdominal y no con la adiposidad corporal total. Participaron 101 individuos con un IMC promedio de 29.35 ± 6.93kg/m2. Los resultados asociaron una peor calidad de sueño con mayores niveles de grasa visceral y leptina. El grupo de individuos con un mayor puntaje de ICSP, es decir con una peor calidad de sueño, presentó más grasa visceral abdominal que el grupo con normal calidad de sueño, pero sin haber diferencias en la cantidad total de grasa corporal. Este estudio fue uno de los primeros en encontrar una asociación entre la mala calidad de sueño con mayores niveles de adiposidad abdominal y leptina. 38)
González et al., mediante una revisión sistemática, estudiaron la evidencia existente entre la relación de un sueño habitual (8 horas) versus una restricción nocturna del sueño (< 6 h) y sus efectos en la ingesta dietética en población adulta. La evidencia mostró una relación positiva entre el total de energía consumida y una duración corta de sueño, sin constatar un tiempo de comida específico. Por lo tanto, concluyeron que los individuos con una restricción parcial de sueño presentaron un aumento de la ingesta total de energía y de macronutrientes, cuando se los comparó con el grupo control (sueño habitual). 39
En otro estudio transversal, realizado por Hur et al. en una muestra amplia de adultos coreanos, se evaluó cómo la calidad de la dieta podría interferir en la relación entre el estado de sueño (calidad y cantidad) y la OB. Mediante los resultados se obtuvo que, en comparación, las mujeres obesas presentaron niveles más altos de sueño insuficiente (< 7 h por día) y peor calidad de sueño (ICSP > 5 puntos) que las mujeres no obesas. Asimismo, las mujeres revelaron una peor calidad de sueño y niveles más bajos en la calidad de la dieta que los hombres. Los hallazgos de este estudio permitieron concluir en una asociación significativa entre la calidad de sueño y la OB, siendo esta relación potencialmente influida por la calidad de la dieta en mujeres. 40
En una población de 63 trabajadores por turnos se buscó evaluar la relación entre la calidad, duración e higiene del sueño con el control del apetito hedónico. En promedio, las mujeres presentaron SP y los hombres OB. Mediante distintas encuestas online para evaluar cada una de las variables se obtuvo que el 84 % manifestó una ganancia de peso desde el comienzo del trabajo por turno. Se encontró una asociación entre peor calidad y menor duración de sueño con mayor antojo de alimentos. Por otro lado, un mayor impulso hedónico por el consumo de alimentos palatables se asoció con una peor calidad e higiene de sueño. Consecuentemente, el estudio sugiere que en trabajadores por turnos que presentan alteraciones en el sueño, el apetito hedónico puede ser un causante del aumento de peso en estos individuos. 41
Otro estudio mostró la relación entre el patrón de sueño, el estado nutricional y la ingesta dietética de 130 agentes de seguridad de la Ciudad de Panamá. Los resultados mostraron una alta proporción de OB abdominal (44.6 %), exceso de peso (85.4 %), OB (53.9 %), insomnio (19.2 %) y somnolencia (94.6 %). Asimismo, el 43.1 % de los individuos presentó dificultad para dormir y el 56.9 % durmió menos de 7 horas por día. Las conclusiones mostraron una alta proporción de malnutrición por exceso según IMC, OB abdominal según la CC, y también alteraciones en la calidad de sueño. En cuanto a la dieta se vio que fue excesiva en calorías, grasas y HC, y deficiente en vitamina C, vitamina A, calcio y fibra. 42
Discusión
En las sociedades occidentales el sueño ha sido modificado considerablemente, en relación con su contexto de 24 horas. La luz es uno de los estímulos sincronizadores con mayor importancia para un adecuado desarrollo de los RC, y el ciclo sueño/vigilia es un componente de estos. Durante la noche, la exposición a la luz puede ser un factor disruptor para el sistema circadiano. Dentro de la sección de resultados referentes al estilo de vida y la urbanización, el estudio de Pilz et al. encontró que la incorporación de la electricidad y la luz artificial fueron acontecimientos que modificaron el sueño nocturno. Por otro lado, Kolovos et al. hallaron que un menor tiempo de sueño fue asociado con mayores niveles de IMC debido a un mayor tiempo destinado al uso de pantallas y a una falta de actividad física. En cambio, una peor calidad de sueño se relacionó con mayores niveles de estrés según Almojali et al. Finalmente, presentar una deuda de sueño acumulada, conocida como el JLS, sumado a una mala calidad de la dieta y una mala calidad de sueño, tal como expresaron Bodur et al. en su estudio, son factores que se asociaron con un aumento de peso y un posible desarrollo de OB. 6,17,19)F1
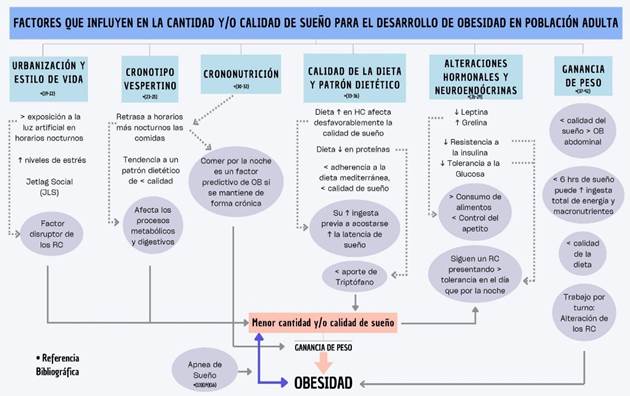
Figura 1: Esquema sobre factores que influyen en la cantidad y/o calidad de sueño para el desarrollo de obesidad en población adulta.
En relación con el cronotipo, se puede concluir que se observa una tendencia en el cronotipo vespertino a retrasar la ingesta de energía a horarios más tardíos en la noche y a presentar un patrón dietético de menor calidad, lo que en conjunto aumentaría la probabilidad de desarrollar OB. La alimentación es un potente sincronizador de los RC, comandados por el reloj biológico central (o pacemaker), ubicado en el núcleo supraquiasmático en la zona del hipotálamo. Ingerir alimentos durante la noche biológica puede afectar los procesos metabólicos y digestivos. No obstante, si bien la evidencia muestra la importancia del momento de la ingesta energética en la salud metabólica, el papel que cumple el cronotipo dentro de esta asociación necesita más estudio.6,24,25
Acorde a los resultados referentes a la crononutrición, comer por la noche es un factor predictivo de OB si se mantiene de forma crónica. Resulta interesante destacar que ingerir alimentos en horarios inusuales puede resultar en el desarrollo de OB. La crononutrición engloba los efectos del timing (momento del día) en la alimentación y la composición de la ingesta (energía y macronutrientes), con relación a cómo se organizan los RC a lo largo del día. El estilo de vida moderno ha llevado a que actualmente un 40 % de los humanos retrasen su ingesta energética hacia la noche. Por lo tanto, según el estudio de Ha y Song, destinar un mayor consumo de la energía total diaria en la mañana, en conjunto con adecuadas horas de sueño (7-8 h), puede ser una recomendación útil para reducir el riesgo de OB y síndrome metabólico. 6,17,27
En relación con la calidad de la dieta y patrón dietético, diversos resultados se han destacado. Dentro de los pilares terapéuticos en la OB, la dieta cumple un rol esencial. No solo se debe reducir la ingesta calórica para promover un gasto energético negativo, sino que también es fundamental mejorar la calidad alimentaria. En cuanto al sueño, la dieta cumple una función sustancial en su regulación. Se ha visto que una dieta alta en HC puede impactar desfavorablemente en la calidad de sueño. Es así como, según Tavakoli et al., reducir su consumo disminuiría un 43 % la probabilidad de una mala calidad de sueño. Asimismo, se destaca que una ingesta alta en HC previa al momento de acostarse, aumenta la latencia de sueño (componente de la calidad de sueño). Los hallazgos de Hudson et al. sostienen que un patrón dietético saludable al estilo americano alto en proteínas mejora la calidad subjetiva de sueño y somnolencia diurna en adultos con SP y OB. Específicamente, sobre la proteína se destaca que el triptófano al ser un precursor de la melatonina y la serotonina logra mejorar la calidad de sueño. Su consumo depende de la ingesta dietética de proteínas por ser un aminoácido esencial. Como se obtuvo en los estudios de Muscogiuri et al. y Godos et al., la presencia de proteínas ricas en triptófano en la dieta mediterránea puede resultar en un buen mecanismo para promover una mejor calidad de sueño. En cuanto a las grasas, no se mencionan estudios ya que los resultados son inconsistentes y controversiales, por lo que es necesaria más investigación al respecto. 15,17,33,34,35,36
Se destaca al sueño como un modulador importante dentro de las funciones neuroendocrinas y metabólicas, al punto de que alteraciones en su arquitectura pueden desencadenar en modificaciones hormonales, como en la grelina y leptina, hormonas implicadas en la regulación del apetito y gasto energético. La leptina es secretada por el tejido adiposo y actúa en los receptores del hipotálamo inhibiendo el apetito y generando sensación de saciedad. La grelina es secretada por el estómago y páncreas, y se encarga de estimular el apetito. Los niveles de grelina circulantes en sangre varían a lo largo del día y dependen de la ingesta de alimentos. Se destaca que las personas que duermen poco presentan bajos niveles de leptina, elevados niveles de grelina y mayor peso corporal a diferencia de individuos que duermen entre 7 y 9 horas. Como resultado, la restricción de sueño puede derivar en un mayor consumo de alimentos, por falta en el control del apetito, lo que aumenta el riesgo de desarrollar OB. Lo anterior coincide con los resultados obtenidos por Qian et al., en que los individuos con los RC alterados presentaron aumentada la grelina activa postprandial. 17,18,26,42
Por otra parte, la disrupción del sueño puede causar alteraciones en la tolerancia a la glucosa. Se ha visto, como se confirma en dos estudios diferentes de Leung et al., que el metabolismo de la glucosa sigue un ritmo circadiano. Se observa que hay una mayor tolerancia a la glucosa durante el día que por la noche biológica, donde esta disminuye. De igual forma sucede con la insulina, la cual desciende su sensibilidad hacia la noche. Este mecanismo puede explicarse ya que, a menor sensibilidad a la insulina por la noche, también será menor la tolerancia a la glucosa. Es así como se vio en el estudio de Hashemipour et al. que sujetos con OB y SP asociaban peor calidad de sueño con RI. Esto sugiere que mejoras en la cantidad y/o calidad de sueño pueden favorecer a la salud metabólica. (17,18,27,28,29
Con el fin de combatir las ENT, desarrollar políticas y programas de prevención contemplando otros elementos además de la dieta y el ejercicio resulta necesario. Aspectos como la higiene del sueño y el ambiente obesogénico son algunas de las consideraciones nutricionales a integrar en el abordaje en relación con el sueño y la OB. Varios son los estudios que muestran una relación entre la mala calidad y/o falta de sueño con el aumento de peso. Sweatt et al. muestran en sus hallazgos que a menor calidad de sueño hay mayor asociación de adiposidad abdominal. La importancia de esta afirmación radica en que la OB abdominal incrementa el riesgo de mortalidad y de padecer enfermedades cardiometabólicas. Asimismo, González et al. observaron que una restricción de sueño de menos de 6 horas puede conducir a un aumento de la ingesta total de energía y macronutrientes. Por lo tanto, dicha asociación sugiere que una restricción de sueño incrementa la ingesta total diaria de energía, pero no el gasto energético. 38,39,42
Como se mencionó anteriormente, alteraciones metabólicas ocurren luego de una restricción de sueño. El comportamiento metabólico difiere dependiendo del sexo; es así que Park et al. notaron que una menor calidad de sueño se asocia mayormente en mujeres con OB que en hombres. Asimismo, Hur et al. observaron que mujeres con OB presentaban una peor calidad de sueño, potenciada por una mala calidad de la dieta. El origen de esta disparidad de género no está claro; sin embargo, podría explicarse debido a desigualdades en las hormonas metabólicas involucradas en el ciclo de sueño-vigilia como lo es la leptina, así como en el comportamiento de la ingesta entre los diferentes géneros. 37,40
Finalmente, los trabajadores por turnos son una población fuertemente afectada debido a los horarios de trabajo que enfrentan, lo cual modifica forzosamente sus RC, alterando sus horas de sueño y alimentación. En el estudio de Vidafar et al. se encontró que el 84 % de los individuos manifestaron un aumento de peso desde que comenzaron a trabajar por turno, en quienes a su vez la calidad y duración de sueño disminuyó. Por otro lado, Herrera et al. hallaron resultados similares. Indudablemente incorporar al sueño como uno de los pilares terapéuticos de la OB será útil en pacientes con esta enfermedad o en personas expuestas a un desajuste circadiano, como dichos trabajadores. 6,41,42
Resulta necesario destacar que la OB per se provoca alteraciones en la organización del sueño, y que es un factor de riesgo para el desarrollo de trastornos respiratorios como la apnea del sueño. Por lo tanto, esta relación refleja una bidireccionalidad entre la OB con la cantidad y/o calidad de sueño. 6,14,15
Como principal limitación de la presente revisión se resalta que esta expone mayormente estudios con un diseño transversal, lo cual no permite marcar una correlación de causalidad entre las variables. A pesar de las diferencias metodológicas existentes entre los diversos estudios utilizados, se arriba a similares resultados, los cuales consolidan una relación entre la cantidad y/o calidad de sueño con la OB.
Conclusiones
Se concluye que existe evidencia actual que relaciona la cantidad y/o calidad de sueño con la OB en población adulta. Son varios los mecanismos subyacentes que explican dicho vínculo. La reducción de la cantidad y/o calidad de sueño deriva en una alteración en las funciones neuroendocrinas y metabólicas. A nivel neuroendocrino, cambios hormonales en la grelina y la leptina afectan el control del apetito y saciedad. A nivel metabólico, se genera un aumento en la RI y una disminución en la tolerancia a la glucosa. Dormir entre 7 y 9 horas por noche sería recomendable con el fin de mantener la homeostasis en dichos procesos.
Otros factores como el aumento de estrés, el JLS, un patrón dietético de mala calidad, retrasar hacia horas de la noche las comidas, una alta exposición a la luz artificial en la noche, el trabajo por turnos y presentar un cronotipo vespertino podrían alterar la cantidad y/o calidad de sueño y resultar en un aumento de peso. Aun así, se requieren más investigaciones, en particular ensayos clínicos que permitan dilucidar una relación causal entre el sueño y la OB. En Uruguay, debido a la alta prevalencia de OB, resulta importante realizar estudios que evalúen la temática de la presente revisión. Contar con cifras sobre los hábitos de sueño de la población uruguaya permitirá a los profesionales de la salud integrar al sueño como otro pilar dentro de la prevención y tratamiento de la OB a nivel de salud pública.











 texto en
texto en 



