Introducción
La presencia de la papila gingival es fundamental para lograr un resultado estético favorable en la restauración por implantes dentales de un solo diente, y la reconstrucción de la papila ausente todavía es un problema impredecible que resulta en un verdadero desafío.
La pérdida de papilas en la región anterior del maxilar puede causar problemas funcionales, fonéticos y estéticos (Blatz et al, 1999). Tarnow et al (1992) demostraron que la presencia o no de la papila interdental depende principalmente de la distancia desde el punto de contacto al hueso interdental alveolar. Según estos autores, en el 98% de los casos en que la distancia era de 5 mm o menos, la papila estaba presente. Esto se reduce al 56% de los casos a 6mm, y sólo el 27% de los casos a 7mm.
Jemt (1997) desarrolló un índice que evalúa el grado de recesión o regeneración de las papilas alrededor de las restauraciones implanto-asistidas (implanto-soportadas) unitarias. En este índice, una puntuación de 0 significa que no existe papila; 1 significa la presencia de menos de la mitad de la papila; 2 indica la presencia de al menos la mitad de la altura de la papila (pero ésta no llega al punto de contacto); 3 significa que todo el espacio proximal es llenado por la papila y donde la papila es hiperplásica y ha sobrellenado la restauración, esta puntuación será de 4.
Hay una diferencia significativa entre los tejidos que rodean el diente natural y los que rodean un implante. En los implantes, la ausencia de las ramas de los vasos sanguíneos asociadas con el ligamento periodontal resulta en un suministro sanguíneo restringido (Berglundh et al, 1994). Aún con todas las técnicas quirúrgicas para el aumento y la reconstrucción de la papila, el problema del suministro sanguíneo restringido se presenta como un factor limitante importante. En estos casos, la combinación de procedimientos quirúrgicos y restauradores puede ser necesaria (Beagle, 1992; Azzi et al, 1998; Nemcovsky 2000; Azzi et al, 2001).
En la literatura se proponen varios enfoques quirúrgicos y no quirúrgicos para reconstruir la papila interdental perdida. Varios factores pueden determinar la selección de un procedimiento específico. Estos incluyen la altura de la cresta ósea, la dimensión del espacio inter-proximal, el tamaño y la forma del área de contacto, el ancho del tejido queratinizado, la experiencia del profesional, la cantidad de tejido conectivo disponible en el sitio donante y los fenotipos mucogingivales.
Varios autores afirman que más de un procedimiento puede lograr el objetivo de la reconstrucción de la papila con éxito. Azzi et al (1998) demostraron una técnica en la que se colocó un injerto de tejido conectivo bajo la papila y la incisión y el colgajo semilunar se desplazaron coronariamente. Una variación de la técnica fue introducida por Nemcovsky et al. (2000) donde se colocó un injerto gingival y preservó el epitelio a través de una incisión de acceso a palatino de la papila. El principal factor limitante en todas estas técnicas quirúrgicas reconstructivas y de aumento de la papila, es el suministro de sangre insuficiente.
Existe controversia en cuanto a la medida en que los resultados se ven afectados por la distancia desde el punto de contacto al hueso interdental alveolar. Algunos autores (Jemt, 1997; Grunder, 2000) han informado de que incluso con una distancia de 9 mm desde el punto de contacto al hueso interdental alveolar se pueden lograr excelentes resultados en una restauración implanto-soportada unitaria.
Aunque en la literatura relacionada con el aumento de la papila se pueden hallar resultados impredecibles y controvertidos, hay estudios que demuestran que la papila puede ser reconstruida utilizando técnicas adecuadas y una buena selección del caso.
En el presente caso, la reconstrucción de la papila fue posible, a pesar de haber una distancia de 10 mm desde el punto de contacto hasta el hueso interdental alveolar. La piedra angular para el éxito es proporcionar suficiente tejido conectivo con suministro de sangre adecuado - en otras palabras, un injerto de tejido conectivo pediculado. En comparación con los injertos libres, el suministro de sangre del injerto pediculado se mantiene desde el sitio donante, lo cual es una ventaja importante. El procedimiento de tunelización aumenta la estabilidad en el sitio receptor. Este método ha demostrado una morbilidad mínima postoperatoria, además de ofrecer un cierre de tejidos blandos en los sitios donante y receptor, proporcionando una mayor cantidad de tejido.
Técnica quirúrgica
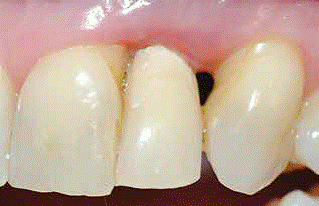
Una mujer sana de 47 años fue remitida para la reconstrucción de la papila interproximal perdida en la zona superior izquierda (implante de un incisivo lateral superior izquierdo y zonas adyacentes del central y del canino) (Fig. 1). La paciente se había sometido previamente a dos procedimientos quirúrgicos que incluían la regeneración ósea guiada (GBR) y en la segunda fase la colocación del implante. Dos años después, su principal queja fue sobre el resultado estético, con la pérdida de la papila alrededor del implante.
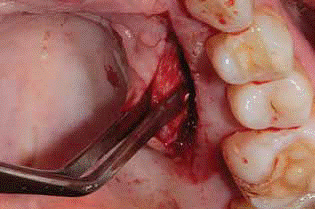
Figura 2: El injerto pediculado se disecciona desde el paladar a través de una única incisión que va desde el primer molar hasta el canino. Se obtuvo el cuidado de finalizar la incisión a unos pocos milímetros a distal del sitio implante.
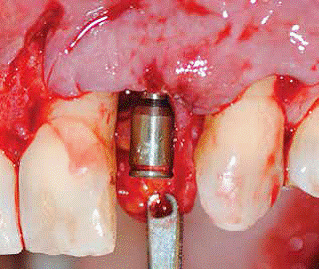
Figura 3: Se realizó una incisión vertical al final de la incisión horizontal mesial al incisivo central y distal al canino, extendido a la mucosa alveolar para permitir el avance coronal del colgajo. El pilar de cicatrización se conectó al implante.
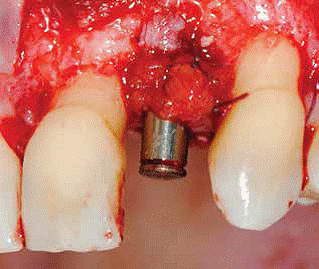
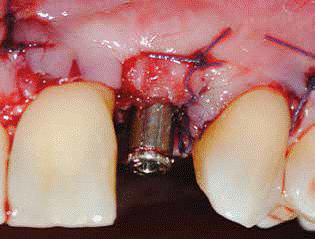
Figura 4: El extremo distal del injerto pedículo fue dividido en dos partes y que luego se colocó alrededor del pilar y suturó por vestibular.
Se midió la distancia entre el punto de contacto y la cresta ósea alveolar y se encontró que era de 10 mm. Después del examen clínico y radiológico, la paciente fue informada sobre el procedimiento adicional a realizar.
En esta técnica modificada se utilizó un injerto de tejido conectivo pediculado. Se realizó una incisión palatina única desde el primer molar hasta el canino (Fig. 2) teniendo cuidado de finalizar la incisión a unos pocos milímetros a distal del sitio del implante. Se utilizó una sutura en el extremo distal del injerto pediculado para ayudar a deslizarlo bajo el túnel creado e introducirlo bajo la zona gingival vestibular. Además, el pilar de cicatrización se conectó al implante, y el extremo distal del injerto pediculado fue dividido en dos partes creando un bífido (Fig. 3). La parte bífida del injerto se colocó entonces alrededor del pilar y se suturó por vestibular (Fig. 4). El colgajo bucal se avanzó en dirección coronaria a nivel de la unión cemento-esmalte (cuello dentario) cubriendo todo lo posible al injerto de tejido conectivo pediculado y las superficies radiculares expuestas, y se suturó (Fig. 5).
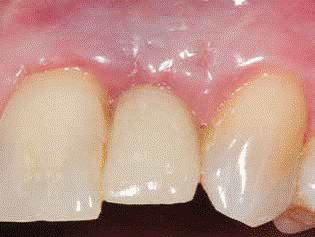
La ventaja de este procedimiento es obtener como resultado una mayor cantidad de tejido blando alrededor del pilar y una estabilidad mantenida en el tiempo. Esta técnica podría prevenir una segunda etapa quirúrgica, y también podría establecer un mejor patrón de cicatrización sin interferir con el suministro de sangre desde la base del injerto pediculado. Esta técnica consiguió el restablecimiento de la papila en el espacio interdental y la cobertura de la recesión gingival en los dientes adyacentes (Fig. 6).
Resultados
Este caso ha demostrado que la técnica quirúrgica de usar un injerto rotacional pediculado de tejido conectivo palatino, puede regenerar una papila interdental perdida y proporciona ventajas funcionales y estéticas significativas en el sitio inter-proximal. La papila reconstruida permaneció estable y sin signos de inflamación clínica seis meses después de la cirugía. Sin embargo se necesitan estudios clínicos con tamaños de muestra grandes, para determinar la tasa de éxito y la previsibilidad de esta técnica quirúrgica. En casos estéticamente comprometidos, un enfoque restaurador complementario puede enmascarar la pérdida de tejidos, pero rara vez estas técnicas pueden lograr resultados estéticos ideales.