Introducción
Las fracturas expuestas de pierna son lesiones frecuentes, sus principales complicaciones son la infección y la dificultad en la consolidación ósea. Sobre todo aquellas que se presentan con gran contaminación y contusión a nivel de partes blandas y ósea (1. A pesar del gran avance en la cirugía ortopédica continúa existiendo porcentajes elevados de complicaciones (2.
Requerirán múltiples intervenciones, con el fin de preservar la extremidad y en ocasiones no será posible. Cuando lo más adecuado sea la amputación, se debe intentar preservar la mayor longitud del miembro (3.
Por todo lo anterior, se recomienda un enfoque ortoplástico. Lo cual significa, llevar a cabo principios y prácticas de ambas especialidades (cirugía ortopédica y cirugía plástica) en forma conjunta, al enfrentarse a estas lesiones graves. Para lograr este abordaje se requiere valorar desde el inicio y en cada momento, la evolución de los tejidos lesionados simultáneamente por parte de ambas especialidades, ejecutando un plan escalonado e individualizado; evitando la acción en paralelo, de esa manera disminuiremos al mínimo las complicaciones (4,5,6,7,8,9.
Nuestro objetivo, es mostrar a través de un caso clínico, la importancia del enfoque ortoplástico en las fracturas expuestas graves.
Caso clínico
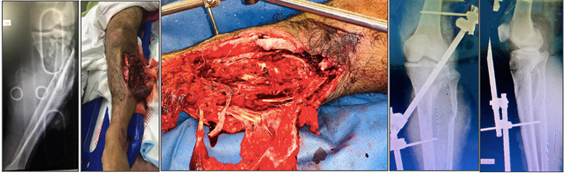
48 años, sexo masculino, sin AP relevantes, presentó un siniestro de tránsito como conductor de moto en ruta. Del balance lesional, presentó una fractura de tibia y peroné proximal, metafisoepifisaria, schatzker V (10, expuesta Gustilo IIIb, con lesión vascular de arteria tibial anterior sin isquemia aguda. Luego de las limpiezas quirúrgicas iniciales se destaca gran destrucción de la logia anteroexterna de pierna, con lesión superficial tipo degloving en 1/3 proximal de pierna, en 50% de la circunferencia, lesión tendinosa de músculo tibial anterior, músculo extensor del hallux, músculos peroneos, asociaba lesión ligamentaria externa de rodilla, sin lesión nerviosa, con lesión ósea conminuta de peroné en su tercio medio y superior, luxación de articulación tibio peronea proximal, fractura de platillo tibial externo cizallante, de metáfisis tibial proximal conminuta incluyendo el arrancamiento de la tuberosidad tibial anterior y lesión condral contusa en cóndilo femoral externo, comprometiendo la articulación de la rodilla. (Figura 1.)
En la primera intervención se realizó ligadura del tronco arterial lesionado sin alterar el flujo de llegada al pie. Luego se llevaron a cabo 3 limpiezas quirúrgicas donde se estabilizan las fracturas con osteosíntesis a mínima y fijación externa puenteando la rodilla, con cierre tardío de las heridas. El paciente presenta regular evolución y se observa a los 7 días, una zona de piel necrótica en cara anterior y medial de pierna; secreción seropurulenta por la herida externa, constatando una complicación infecciosa, luego confirmada por estudios bacteriológicos de muestras de tejido profundos intraoperatorios tomadas por cirujano ortopédico. (Figura 2.)
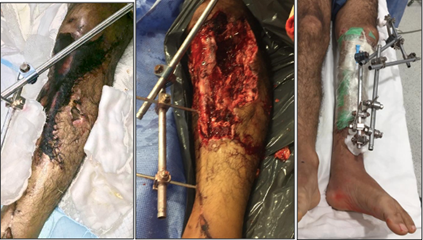
Se realiza una serie de desbridamientos resecando todo tejido necrótico desde la superficie a la profundidad incluido los implantes metálicos. Aquí se genera un defecto óseo tibial cavitario metafisoepifisario (Solomin tipo B) (11 y un defecto de cobertura cutánea extenso, en sector anteroexterno de pierna de 15 centímetros. (Figura 2)
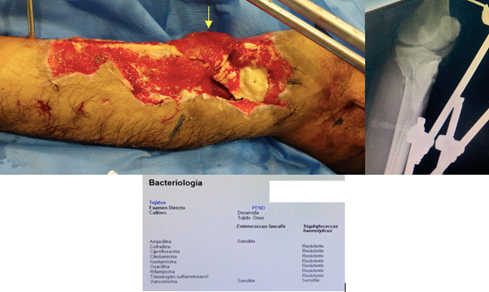
En vistas a la reconstrucción se planificaron 3 etapas. En la primera etapa, se colocó en el defecto óseo un espaciador con cemento óseo y antibiótico dirigido a los gérmenes desarrollados (enterococcus faecalis y stafilococo haemofilus multiresistente). Se realizan limpiezas cada 3-5 días colocando Presión Tópica negativa (PTN), fabricado de forma artesanal mediante vació central localizado en la habitación del paciente. Buscando mediante el espaciador, disminuir el espacio muerto y liberar altas dosis de antibiótico y con PTN disminuir el edema, mantener cerrada la herida entre una cirugía y otra, estimular tejido de granulación, etc. Dado que presentaba el tendón patelar expuesto, se realizó un colgajo de musculo gemelo medial logrando su cobertura, en vistas a evitar su necrosis. Además, los colgajos musculares son útiles en estas etapas, dado que mejoran la llegada de flujo sanguíneo al hueso. (Figura 3.)
Aproximadamente al mes de evolución, en una segunda etapa, luego de conseguir cultivos negativos de las heridas (<105 UFC por gramo de tejido), de muestras profundas tomados intraoperatoriamente, se procede a solucionar el defecto óseo, fijar la fractura y lograr la cobertura de las partes blandas. Se realiza un colgajo rotacional, osteocutáneo de peroné. Se decidió llevar a cabo dicho colgajo, por presentar la epifisis del peroné proximal luxada, el complejo ligamentario posterolateral de rodilla ausente y un defecto óseo de peroné en su tercio medio y proximal de 5 cm. Para rotar el colgajo osteo-musculocutáneo de peroné proximal fue necesario liberar el nervio ciático poplíteo externo, alargar el tendón bíceps femoral, que, en conjunto con el aporte de injerto autólogo de cresta iliaca logró rellenar el defecto tibial y al mismo tiempo disminuir drásticamente el defecto de cobertura cutánea. A pesar de esto, continuaba con 2 centímetros de tejido óseo tibial diafisario expuesto, donde se realizaron perforaciones en la cortical ósea para permitir mayor granulación de tejido por parte de la PTN. (Figura 4)
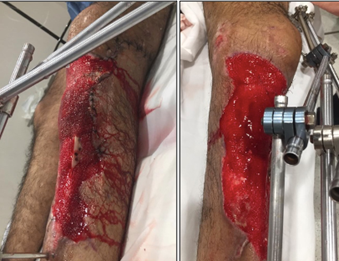
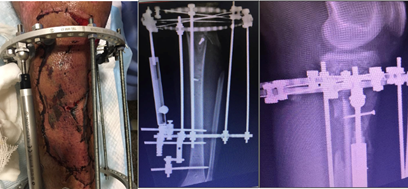
A las 6 semanas de evolución, con el paciente aun internado se planifica la cirugía final (tercera etapa), colocando un marco de Ilizarov en compresión del trazo metafisario permitiendo movilidad de rodilla, tobillo y descarga de peso precoz. La decisión de utilizar como método de estabilización definitivo el fijador externo circular fue principalmente por el antecedente infeccioso reciente y brindarle al paciente movilidad de rodilla y carga de peso precoz. En el mismo acto, se cubre el defecto de piel, mediante injerto de piel parcial. (Figura 5)
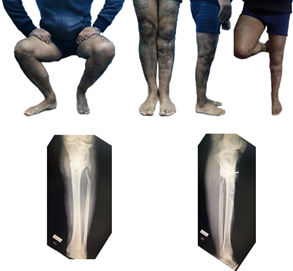
Presentó buena evolución, requirió completar 6 semanas de tratamiento antibiótico dirigido a los gérmenes cultivados (guiado con medicina interna de nuestra institución). A los 3 meses de evolución, las heridas se encontraban cerradas, el paciente deambulaba con muletas sin presentar dolor y sin inestabilidad de rodilla. A los 6 meses de evolución, presentaba el foco consolidado por lo cual se procedió a dinamizar el montaje de ilizarov, permitiendo que las cargas atraviesen el hueso en lugar del fijador y de esa manera se intensifica y acelera la remodelación del callo óseo. A los 7 meses, se retira el montaje y se equipa con Dynamic-Foot-Ankle-Orthesis (DAFO) para lograr una marcha eficiente, dada la secuela para la dorsiflexión del tobillo. Durante la evolución, surgieron complicaciones que se fueron solucionando durante la internación, diarrea, depresión y farmacodermia fueron algunas de ellas. Al momento del seguimiento, mayor a 24 meses de evolución, el paciente y su familiar se encontraban muy satisfechos, con reintegro laboral completo y un puntaje del score ASAMI bueno-excelente (12. (Figura 6)
Discusión
Frente a una fractura de pierna expuesta grave, una vez se haya realizado un desbridamiento completo del hueso no viable, el cirujano ortopédico (traumatólogo) debe obtener una fijación estable; mientras que el cirujano plástico u ortopédico de tejidos blandos, debe proporcionar cobertura vascularizada y estable (1,2. Estos dos componentes son complementarios y ambos van a contribuir al éxito o al fracaso de la restauración funcional del miembro. Es lo que llamamos el abordaje ortoplástico de la cirugía reconstructiva de las extremidades, es decir, la aplicación de los principios y la práctica de ambas especialidades aplicadas simultáneamente para optimizar los resultados en la reconstrucción (4,6,7,8.
Por lo tanto, lo ideal sería el trabajo conjunto de ambos especialistas y planificar la solución a los problemas que surgen en estos casos, escalonadamente respetando dichos escalones paso a paso sin tomar decisiones de forma separada o paralela. Según variados autores, este abordaje mejora los resultados funcionales en estos pacientes (13,14,15.
Un ejemplo claro de la conjunción de principios, demostrado en nuestro caso, es la buena evolución de su rodilla, estable e indolora en un paciente sin complejo ligamentario externo ni articulación tibioperonea proximal. En la planificación, se opta por la realización del colgajo locoregional, rotacional de peroné para mejorar el enorme déficit de cobertura, sabiendo que, no se provocarían secuelas ortopédicas y priorizando la función del miembro, más que lo estético (16.
El cirujano reconstructivo puede pasar de un nivel a otro y, en muchos casos, emplear simultáneamente diferentes opciones de la escalera para diferentes problemas. La individualización en la indicación de cada técnica, para cada paciente y lesión, mediante el enfoque anterior, garantizará las posibilidades de éxito (17,18.
En nuestro caso, al momento de reconstruir las partes blandas, existía la indicación, sin lugar a duda, de un colgajo microquirúrgico a distancia. Múltiples factores impulsaron a buscar otra alternativa a los colgajos microquirúrgicos (19,20.
Un aspecto a considerar, fue la planificación integral desde el inicio, teniendo todas las variables y recursos sobre la mesa, lo que permitió llevar a cabo un plan posible, en etapas, priorizando la funcionalidad de nuestro paciente.
Como debilidad del trabajo destacamos la presentación de un caso clínico, correspondiendo a un bajo nivel de evidencia.
A modo de conclusión, evidenciamos como el abordaje ortoplástico de las fractura expuestas graves de pierna busca brindarle al paciente la posibilidad de una recuperación más precoz y funcional.