Introducción
A lo largo de las últimas décadas, ha habido un aumento progresivo de la tasa de cesáreas en la mayoría de los países, pero no se conocen por completo las razones que han impulsado esta tendencia 1,2. El aumento de la tasa de cesárea constituye un importante motivo de preocupación en el ámbito de la salud pública, se han visto incrementos de hasta un 70%, lo cual provoca debates a nivel mundial debido a los posibles riesgos maternos y perinatales asociados con este aumento, la inequidad en el acceso y las cuestiones relativas al costo 3-5. La Organización Mundial de la Salud (OMS) sostiene que no existen beneficios adicionales con proporciones de cesárea por encima del 15% 3, 6.
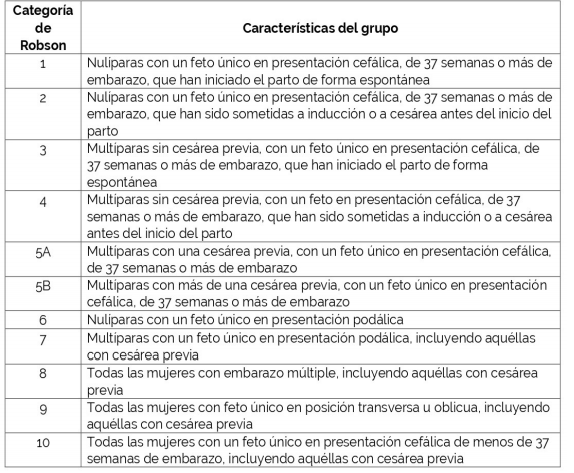
En el 2014, la OMS efectuó́ una revisión sistemática de los estudios disponibles relacionados con propuestas y análisis de tasa ideal de cesárea en poblaciones o países determinados. Asimismo, propuso utilizar el Sistema de Clasificación de Robson como estándar global para evaluar y comparar las tasas de cesárea y darle seguimiento en los establecimientos sanitarios a lo largo del tiempo y compararlos entre ellos 2,3. Ésta propone un método que discrimina la población atendida en diez grupos, representados en la Tabla 1. La misma tiene en cuenta cuatro conceptos obstétricos y permite identificar los grupos que más aportan a la cifra global de cesárea, hacer comparaciones en igualdad de condiciones entre instituciones y dentro de la misma institución en el tiempo, permitiendo planear intervenciones específicas 2,3,6.
Objetivo
El objetivo de este estudio es analizar la tasa de cesáreas anual y en los 10 años y 10 meses en las dos maternidades públicas de referencia de Uruguay: Hospital de Clínicas (HC) y Centro Hospitalario Pereira Rossell (CHPR) y compararlos entre si identificando los grupos de Robson con mayor incidencia de las mismas.
Normas éticas
El presente estudio es retrospectivo a partir de datos obtenidos del Sistema Informático Perinatal (SIP), se preservaron la confidencialidad, anonimato y derechos de las mujeres participantes, considerándose una investigación sin riesgos ya que el sujeto de investigación no sufre daño alguno como consecuencia inmediata o tardía del estudio.
El estudio cuenta con el aval y aprobación del Comité de Ética en Investigación del Centro Hospitalario Pereira Rossell (comité.etica.investigacion@gmail.com)
Material y métodos
Se realizó un estudio observacional, descriptivo, retrospectivo y transversal para analizar la vía de finalización de los nacimientos, así como las características demográficas de las poblaciones en las maternidades del HC y CHPR en un período de 10 años y 10 meses desde el 1/1/2009 al 31/10/2019. Los datos se obtuvieron a partir del SIP, este es un sistema publicado por el Centro Latinoamericano de Perinatología, Salud de la Mujer y Reproductiva en 1983, utilizado como estrategia para mejorar la calidad de la atención a madres y recién nacidos7. Actualmente el Ministerio de Salud Pública de Uruguay exige su uso por parte de todas las maternidades del país, y se encarga de recolectar y validar los datos ingresados con el objetivo de obtener estadísticas fiables a nivel institucional, local y nacional. El mismo contiene información demográfica, antecedentes obstétricos, atención prenatal, finalización del embarazo, complicaciones, parto y puerperio y desenlaces neonatales, datos recopilados por médicos y obstetras, prospectivamente, a partir del primer control prenatal hasta el alta de la madre y el recién nacido7
Tanto el HC como el CHPR, son centros de atención de tercer nivel que reciben pacientes obstétricas provenientes tanto de Montevideo como del interior del país que se asisten en el sistema de salud pública del Uruguay. Sin embargo, si bien ambos cuentan con Centro de Tratamiento Intensivo (CTI) neonatal para la atención de neonatos de bajo, mediano y alto riesgo, únicamente el HC cuenta con CTI materno y siendo un hospital que nuclea todas las especialidades médicas y quirúrgicas, cuenta con centro de diálisis, con centro de cirugía cardíaca, piso de neurocirugía entre otras tantas especialidades lo que lo hace recibir pacientes obstétricas de alta complejidad en su manejo.
En este estudio se incluyeron todas las mujeres que tuvieron sus partos por vía vaginal o cesárea en estos dos centros en el periodo de tiempo mencionado. Se excluyeron a las pacientes con embarazos menores de 20 semanas.
Se utilizó la clasificación de diez grupos propuesta por Robson para cada centro. Se obtuvo la información necesaria de cada mujer embarazada para esta clasificación:
1) embarazo con feto único/múltiple;
2) paridad;
3) inicio del parto;
4) edad gestacional;
5) cesárea previa; y
6) presentación o situación fetal.
Se consideró nulíparas a las pacientes sin antecedentes de partos o cesáreas previas y multíparas a las pacientes con al menos un parto o cesárea previa. Se calificó el inicio de parto espontáneo cuando no hubo intervención médica para desencadenar el inicio de las contracciones uterinas; inducido cuando se dio una intervención farmacológica o mecánica para hacerlo; y cesárea electiva cuando se programó la cesárea antes de que ocurriera alguno de estos dos eventos. La edad gestacional se definió por ecografía. El antecedente de cicatriz uterina incluyo la presencia de una o más cesáreas. La presentación o situación fetal se categorizó en cefálica, podálica, transversa u oblicua. La tasa de cesárea se calculó como la proporción de pacientes que tuvieron parto por cesárea del total de los partos atendidos en el lapso de tiempo mencionado, calculado para cada centro, en cada año y de forma global.
Las pacientes se clasificaron de acuerdo a los diez grupos clínicos, mutuamente excluyentes, descriptos por Robson. Se calculó, para cada centro por separado:
El tamaño de cada grupo como la relación entre las pacientes pertenecientes a cada grupo de Robson con respecto al total de la población atendida número de pacientes atendidas pertenecientes a cada grupo/ número total de nacimientos x100).
La proporción especifica de cesáreas realizada dentro de cada grupo (número de cesáreas realizadas a mujeres pertenecientes a cada grupo/ número de nacimientos pertenecientes a ese mismo grupo x100).
La contribución absoluta hecha por cada grupo al porcentaje global de cesáreas como el dividendo del número de cesáreas en el grupo por el total de partos atendidos (número total de cesáreas realizadas en el grupo /número total de nacimientos x100).
La contribución relativa del grupo al porcentaje global de cesáreas como el dividendo del número de cesáreas del grupo por el número total de cesáreas de cada centro número de cesáreas en el grupo/número total de cesáreas en cada centro x100).
Para comparar ambos centros se utilizó el test de chi cuadrado y se consideró estadísticamente significativo un Valor p menor a 0,05 utilizando el programa OpenEpi versión 3.01 con tabla de 2x2 disponible en: http://www.openepi.com/TwobyTwo/TwobyTwo.htm.
Resultados
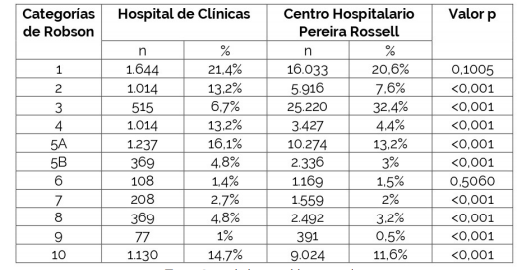
Se obtuvo un total de 85.526 nacimientos. De estos nacimientos 7.685 (8,9%) se produjeron en el HC mientras que 77.841 (91.1%) fueron en el CHPR.
En la Tabla 2 se muestran las características de la población para cada centro. En el HC 3.006 mujeres (39,1%) eran nulíparas y 4.676 (60,9%) multíparas, versus 26.067 (33,5%) y 51.774 (66,5%) en el CHPR respectivamente. En el HC 1.632 (21,2%) tenían el antecedente obstétrico de una o más cesáreas mientras que en el CHPR fue el 12.621 (16,2%).
Respecto a la forma de inicio del parto en el HC 3.997 (52%) fueron de inicio espontaneo, 1.847 (24%) fueron de inicio inducido y 1.841 (24%) fueron cesáreas electivas; en el CHPR 50.873 (65,3%), 15.735 (20,3%) y 11.233 (14,4%) respectivamente.
En relación a la vía de finalización del nacimiento de forma global, en el HC 3.468 (45,2%) fueron por parto vaginal normal, 368 (4,8%) por parto instrumental y 3.849 (50%) por operación cesárea; mientras que en el CHPR fue 54.188 (699%), 2.558 (3,3%) y 21.095 (27,1%) respectivamente.
Tabla 2: Características poblacionales de cada centro (%).
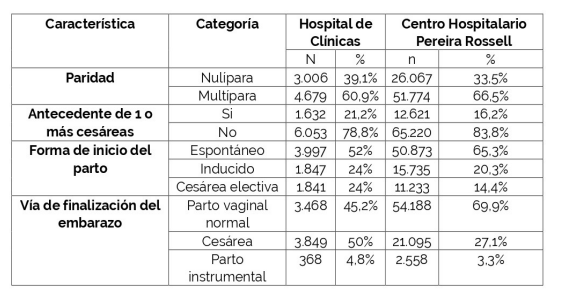
Características demográficas en cuanto paridad, antecedente de 1 o más cesáreas, forma de inicio del trabajo de parto y vía de finalización del embarazo
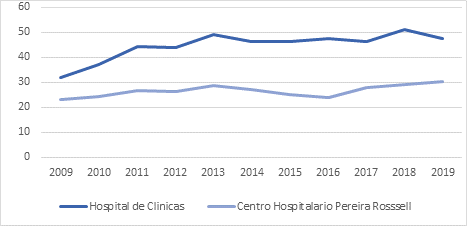
Respecto al porcentaje de cesáreas en cada centro y por año se observa un porcentaje de cesáreas por año de 49,2% ± 5 en el HC vs 29,3% ± 3 en CHPR.
En la Figura 1 se puede valorar la evolución del porcentaje de cesáreas en cada año para cada centro. Para el HC se observa desde 2009 al 2019 los siguientes porcentajes de cesárea por año: 32%, 37,2%, 44,2%,43,2%, 49%, 46,4% 46,5%, 47,6%, 46,5%, 51,3% y 47,4% respectivamente. Mientras que los porcentajes de cesáreas por año para el CHPR fueron: 23,1%, 24,4%, 26,9%, 26,3%, 28,7%, 27,1%, 25,3% 24,4%, 27,9%, 29% y 30,3% respectivamente.
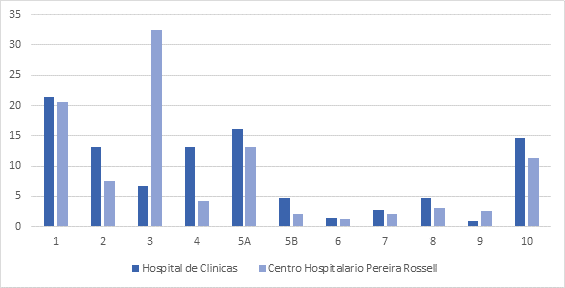
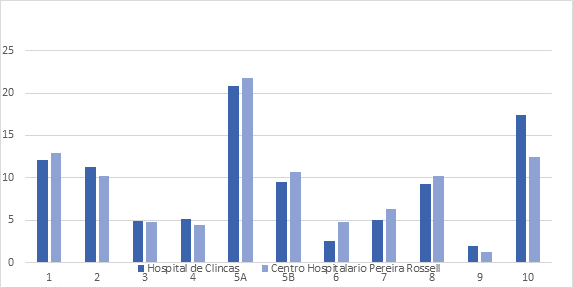
La Tabla 3 y 4 se muestran la distribución de pacientes utilizando la clasificación de Robson el HC y CHPR respectivamente, mientras que en la Figura 2 permite comparar dicha distribución entre los dos centros.
En el HC los grupos 1, 5A y 10 registraron mayor número de pacientes con 21,4%, 16,1% y 14,7% respectivamente. Por otro lado, los grupos que registraron mayor número de pacientes en el CHPR fueron el 3, 1 y 5A, en ese orden con 32,4%, 20,5% y 13,1% respectivamente.
Tabla 3: Clasificación de Robson Hospital de Clínicas
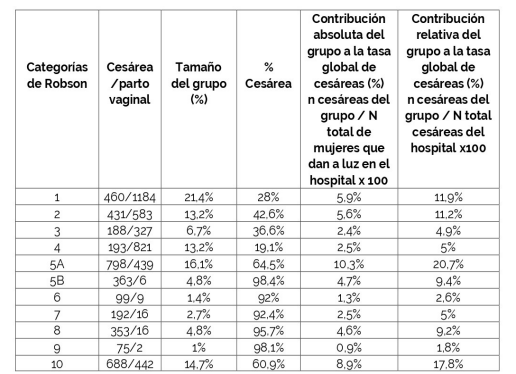
Se muestra tamaño de cada grupo, % de cesáreas y contribución absoluta y relativa a la tasa global de cesáreas en el HC
Tabla 4: Clasificación de Robson Centro Hospitalario Perera Rosell
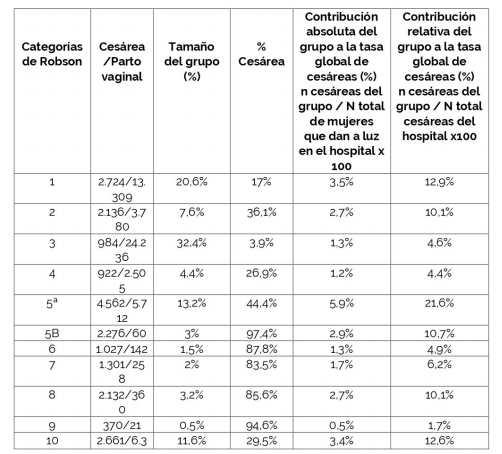
Se muestra tamaño de cada grupo, % de cesáreas y contribución absoluta y relativa a la tasa global de cesáreas en el CHPR
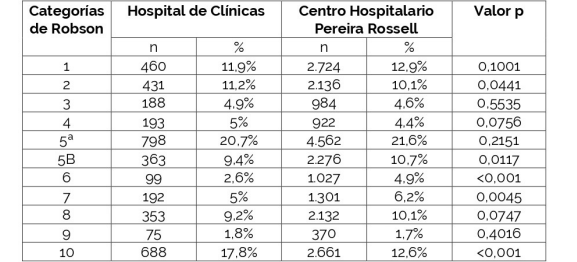
En la Tabla 5 se compara el porcentaje de pacientes para cada grupo en cada centro, observándose que únicamente los grupos 1 y 6 no tienen diferencias estadísticamente significativas (Valor p mayor a 0,05), mientras que el resto de los grupos tienen diferencias significativas.
Los grupos con mayor contribución relativa a la tasa global de cesáreas en el HC fueron los: 5A, 10 y 1 con tasas de 20,8%, 17,4% y 12,1% respectivamente. Los grupos que tuvieron mayor contribución en el CHPR fueron los mismos con 21,8%, 12,5% y 12,9% respectivamente. La contribución relativa del grupo a la tasa global de cesáreas para cada centro se puede ver en la Figura 3. En la Tabla 6 se comparan dichas tasas para cada grupo y cada centro destacando que no existen diferencias estadísticamente significativas en la mayoría de las categorías para ambos centros a excepción de las categorías 2, 5B, 6, 7 y 10.
Discusión
En 2015 la OMS realizo una declaración en donde recomendaba que la tasa ideal de cesárea debe oscilar entre el 10% y el 15%3. Para ello se basó en la declaración hecha por un panel de expertos en salud reproductiva en una reunión organizada por la OMS en 1985 en Fortaleza (Brasil) (8. Las cesáreas son cada vez más frecuentes, tanto en países desarrollados como en países en desarrollo2,9. En Latinoamérica nacen cerca de 11 millones de niños cada año y las tasas de cesárea alcanzan valores que superan el 35% lo que representa 2 millones de cesáreas adicionales por año10. Uruguay no resulta ajeno a esta tendencia, pues su tasa de cesáreas pasó de un 32% en 2006 a un 43,1% en 201511. El aumento en la tasa de cesáreas asocia riesgos evidenciado un aumento de las complicaciones siendo las más frecuentes: infecciones, hemorragia obstétrica, histerectomía periparto, necesidad de unidad de cuidados intensivos y acretismo placentario12.
En nuestro estudio podemos evidenciar que en ambos centros ha habido un aumento en la tasa global de cesáreas entre el 2009 al 2019, pasando del 32% a 47,4% en el HC y del 23,1% al 30,3% en el CHPR, lo cual no escapa a las estadísticas internacionales y nacionales mencionadas anteriormente. Existen múltiples razones que pueden explicar el aumento en la tasa de cesáreas siendo las 4 más referidas: un número mayor de usuarias que solicitan cesáreas a demanda o sin justificación médica, aumento de los litigios médico-legales que llevan a un mayor intervencionismo obstétrico, aumento en el número de mujeres que realmente tienen indicación médica de cesárea y un beneficio de tiempos y económico para el médico tratante13.
En relación a los grupos de Robson más prevalentes en ambos centros, mientras que para el HC fueron los grupos 5A, 1 y 10 para el CHPR fueron los grupos 1, 3 y 5A. De estos datos podemos analizar que, si bien los grupos 1 y 5A son los más prevalentes en ambos centros, el HC presenta mayor porcentaje respecto al CHPR del grupo 5A, con diferencia estadísticamente significativas, el cual podría asociarse a mayor riesgo de cesárea. Por otro lado, el CHPR tiene un alto porcentaje de pacientes pertenecientes al grupo 3 las cuales son las que presentan menor riesgo de cesárea. Mientras que el HC presenta mayor porcentaje de embarazos de pretérmino, con mayor riesgo de cesárea, existiendo diferencias estadísticamente significativas en los grupos mencionadas para los dos centros.
Por otro lado, los grupos de Robson con mayor contribución relativa a la tasa global de cesáreas son el 1, 5A y 10 para ambos centros, sin diferencias estadísticamente significativas para los grupos 1 y 5A entre los centros. Existen múltiples recomendaciones de disminuir la realización de la primera cesárea en embarazos de bajo riesgo, es decir, embarazos simples, con fetos únicos en presentación cefálica y de termino, como es el caso del grupo 1 de la clasificación de Robson(14, 15). El aumento en la tasa de cesáreas de este grupo determina un aumento en la tasa de cesáreas en las pacientes multíparas al aumentar el factor de cesárea previa, como es el grupo 5A de la clasificación de Robson14. El Colegio Americano de Ginecología y Obstétrica publicó en 2014 una recomendación acerca de la prevención de la primera cesárea teniendo en cuenta múltiples variables, entre ellas, la progresión del trabajo de parto la cual sería considerablemente mayor en pacientes nulíparas y por tanto sobrepasar estos plazos no debería ser una indicación estricta de cesárea15.
La vía de finalización del embarazo en el grupo de pacientes con cesáreas previas ha sido, por mucho tiempo, controversial lo que podría determinar un grupo con un mayor riesgo de cesárea. Sin embargo, el Colegio Americano de Ginecología y Obstetricia recomienda fomentar la prueba de parto vaginal en gestantes con cesárea anterior sin contraindicaciones para la misma, las cuales tienen un éxito de parto vaginal de entre el 60 al 80% y con pocas complicaciones16. En cuanto a los beneficios de un parto vaginal post cesárea si bien la mortalidad materna es mayor que en una cesárea electiva, su valor relativo sigue siendo muy bajo (13/100.000 vs 4/100.000) por lo que el parto post cesárea es una práctica segura, considerando siempre los deseos de cada paciente17. En relación a la morbilidad el riesgo de rotura uterina en el parto post cesárea, la cual es la complicación más temida, se equipara con el mayor riesgo de histerectomía en futuros embarazos vinculados a trastornos adherenciales, placentarios y complicaciones quirúrgicas17.
Respecto a la contribución relativa a la tasa de cesárea de los otros grupos de Robson tampoco existen diferencias estadísticamente significativas para los grupos 2, 3, 4, 8 y 9 entre ambos centros. Sin embargo, existen diferencias significativas para los grupos 5B, 6, 7 y 10 lo que podría explicarse por las diferentes políticas de asistencia de los centros en cuanto al parto en presentaciones distocias. A su vez, el HC se caracteriza por ser un centro que asiste embarazos con patológicas médicas y obstétricas de alto riesgo como son: preeclampsias severas que requieran ingreso a CTI materno, nefropatías, cardiopatías y enfermedades autoinmunes, entre otras. Esto último podría estar relacionado a la necesidad de interrupción de los embarazos a edades gestacionales precoces que, en el CHPR, lo que podría explicar la mayor tasa de cesáreas en este grupo.
Encontramos como limitantes del estudio no lograr identificar otras patologías graves que no son consideradas en la clasificación de Robson y que puedan preponderar en las poblaciones que estudiamos. La posibilidad de que aumenten el número de cesáreas, merece mayor estudio.
Conclusiones
Este estudio pone en evidencia que ninguna de las dos maternidades públicas de referencia del Uruguay escapa a las estadísticas internacionales en cuanto al aumento en la tasa de cesáreas. Dado que cada centro posee poblaciones diferentes, la clasificación de Robson permite valorar y comparar la tasa de cesáreas según subgrupos, evidenciado que, si bien la tasa global de cesáreas del HC es mayor que en el CHPR al analizar los grupos por separado, la tasa de cesáreas es similar en ambos centros. Esta discordancia podría explicarse por las características poblacionales de cada maternidad, destacando que mientras que el CHPR se caracteriza por la atención de pacientes de bajo riesgo obstétrico, el HC recibe mayor porcentaje de pacientes de alto riesgo obstétrico siendo centro de referencia nacional por contar con CTI materno y una amplia gama de especialidades médico-quirúrgicas.
Finalmente, es importante destacar la importancia de reducir el porcentaje de la primera cesárea en ambas maternidades. A su vez, en ambos centros se debería fomentar el parto vaginal en mujeres con cesáreas previas reforzando protocolos ya establecidos.