Introducción
Existe una alta incidencia de fracturas de tobillo en la población adulta. La afectación del maléolo posterior (MP) ocurre de forma variable1. Las fracturas trimaleolares implican un 7 % de las fracturas de tobillo. Dada la inestabilidad que provocan en la articulación tibioperoneo-astragalina, la mayoría derivan en luxo-fracturas, con implicancias terapéuticas y pronosticas, llevando a peores resultados que aquellas uní o bimaleolares2)(3)(4)(5)(6.Las razones de estos resultados no están claras: si se trata de mal reducción, inestabilidad, daño del cartílago o cambio de presión en la articulación, aún queda sin resolver7.
Múltiples trabajos biomecánicos y algunos clínicos estudian cómo mejorar el pronóstico de estas lesiones8)(9.
En los últimos años gracias a los trabajos de Haraguchi N. y Bartonicek J.10)(11)(12 hemos logrado comprender mejor las fracturas con compromiso del MP, observando una amplia variabilidad en su presentación; desde pequeños fragmentos extrarticulares del sector posterolateral hasta fragmentos con extensión medial difíciles de distinguir de las fracturas de pilón tibial.
Si bien el tratamiento quirúrgico de las fracturas de los maléolos mediales y laterales son comunes, cuando el MP también se encuentra fracturado, la necesidad de su reducción y fijación es menos clara13 La fijación estaba indicada en las fracturas con MP mayores del 25-33 % de la superficie articular tibial, teniendo en cuenta estudios clásicos que demostraban mayor inestabilidad del tobillo en presencia de estas lesiones2)(14. Actualmente existe una tendencia hacia el tratamiento quirúrgico de la gran mayoría de las fracturas de MP. Por lo cual nos planteamos como pregunta de investigación: ¿Cuál es la evidencia actual en el tratamiento de la fractura de MP en las fracturas bi-trimaleolares de tobillo?
Objetivo general
Realizar una revisión de la bibliografía sobre la fractura de MP en el contexto de las fracturas bi-trimaleolares de tobillo.
Objetivos específicos
Revisar las indicaciones quirúrgicas de la fractura de MP en las fracturas de tobillo bi-trimaleolares.
Conocer qué tipo de tratamiento aplicado a las fracturas de MP ha demostrado mejores resultados clínicos y menores complicaciones a corto y largo plazo, evaluando los scores de pie y tobillo; y el desarrollo de artrosis postraumática precoz.
Materiales y métodos
Estrategia de búsqueda
Se realizó una búsqueda bibliográfica sistematizada en los buscadores Pubmed, Ovid, Google académico y Bireme.
Como palabras clave se utilizaron ankle fractures (Mesh), posterior malleolus, posterior malleolar fractures, trimalleolar fractures, internal fixation, fractures fixation (Mesh) y se combinaron con los buscadores booleanos AND y OR.
Los criterios de inclusión fueron: artículos clínicos de fracturas de MP en fracturas de tobillo bi-trimaleolares, sobre tratamiento quirúrgico, ortopédico o ambos y artículos que expresen sus resultados con un score funcional y con un seguimiento mínimo de 1 año.
Los criterios de exclusión fueron artículos sobre fracturas de MP asociado a fractura de tibia distal, fracturas aisladas de MP, fracturas expuestas, fracturas por estrés, fracturas de pilón tibial, fracturas que afectan al pie, fracturas de astrágalo, fractura de calcáneo, artículos biomecánicos, opiniones de expertos, reportes de casos y revisiones sistemáticas.
Se limitó la búsqueda a pacientes adultos, mayores de 19 años, artículos publicados en los últimos 5 años y aquellos en idioma inglés, portugués y español.
Resultados
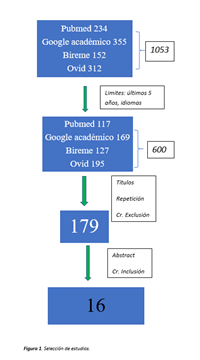
De la búsqueda inicial finalizada en mayo 2018 se obtuvieron un total de 1053 artículos con las palabras claves mencionadas. Luego de limitar la búsqueda quedaron 600 artículos.
En este momento, se realizó la lectura de los títulos, aplicando los criterios de exclusión y se eliminaron 421 estudios. De los 179 abstracts revisados, por dos revisores independientes, teniendo en cuenta los criterios de inclusión, se llego a un total de 16 artículos, de los cuales 8 son estudios clínicos prospectivos comparativos de cohortes, Nivel de Evidencia II. Los otros 8 artículos son Nivel de Evidencia IV.
En nuestra revisión incluimos un total de 1029 pacientes portadores de luxo fracturas y/o fracturas bi-trimaleolares.
Los artículos se clasificaron según el sistema de puntuación del centro de medicina basada en la evidencia. Para los estudios sobre terapia o pronóstico, la evidencia de Nivel I se atribuye a los ensayos controlados aleatorizados, la evidencia de Nivel II son estudios de cohorte, la evidencia de Nivel III son estudios de casos y controles, la evidencia de Nivel IV son series de casos y la evidencia de Nivel V son artículos de opinión de expertos.
En el flujograma se resume el proceso de selección (Figura 1).
Extracción de datos
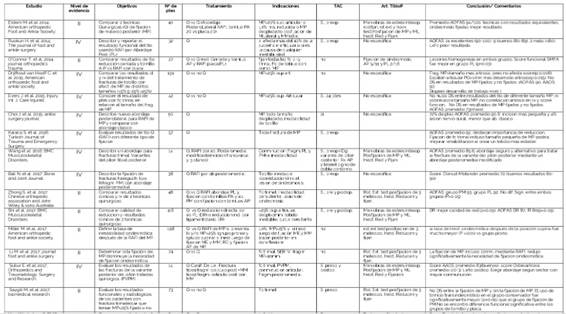
Las variables extraídas de los 16 artículos seleccionados son: objetivo del estudio, tamaño de la muestra, sexo, promedio de edad, tipos de fracturas, etiología, solicitud de tomografía computada (TC) de tobillo, indicaciones de fijación del MP, método de tratamiento, intervenciones realizadas, técnica quirúrgica, tiempo hasta la cirugía, actitud sobre sindesmosis, seguimiento promedio, protocolo de rehabilitación y los resultados de acuerdo a determinadas variables (scores funcionales de tobillo, artrosis, infección, lesión nerviosa) y su validez estadística.
Algunas de estas características se muestran en la tabla 1 (Tabla 1).
Análisis de los datos
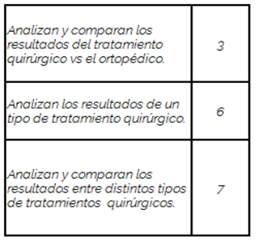
Dada la heterogeneidad entre los artículos obtenidos de la revisión, se subagruparon para sistematizar sus resultados: artículos que comparan tratamiento quirúrgico vs ortopédico, artículos que muestran los resultados de un tipo de tratamiento quirúrgico y artículos que comparan el tratamiento quirúrgico entre sí (Tabla 2).
Estudios que comparan los resultados del tratamiento quirúrgico con el ortopédico
Tres estudios en base al tamaño del MP, comparan el tratamiento quirúrgico con el ortopédico. El trabajo de Drijfhout van Hooff et al15 logra comparar de forma retrospectiva, a 5 años de seguimiento, el resultado del tratamiento conservador de MP<25 % vs la reducción cerrada (RC) y fijación con tornillos anteroposteriores (AP) en fracturas con MP>25 %. Se revisaron 83 pacientes tratados ortopédicamente y 24 quirúrgicamente. No se encontraron diferencia significativa a favor de ninguno de los tratamientos. Concluyen que los MP de mayor tamaño desarrollan mayor porcentaje de artrosis, pero no tienen peores resultados funcionales que aquellos pequeños. Por otro lado, una restauración no anatómica de la superficie de la articulación tibiotalar (fija o no) fue un factor de riesgo para desarrollar artrosis, incluso en MP de 5-25 % (p=0,006).
El segundo, es un estudio de Evers et al.7, donde comparan dos grupos de forma retrospectiva, uno con fracturas del MP<25 % y el otro con MP>25 %, medido en radiografía (Rx) lateral y TC. En el grupo 1 se fijaron 2/23 MP y en el grupo 2 19/19. No se publicaron diferencias significativas entre los pacientes con MP fijados y no fijados. Tomando en cuenta los pacientes donde se utilizó Rx y TC, informaron que la Rx lateral sobrevaloró el tamaño del MP.
Por último, el estudio de Saygili et al.16 quienes estudiaron pacientes que presentaban fracturas bi-trimaleolar con MP<25 %. Compararon los resultados de 46 pacientes que recibieron tratamiento conservador sobre el MP vs 27 pacientes tratados quirúrgicamente. De estos últimos, 17 fueron tratados mediante reducción abierta (RA) y fijación con placa de sostén y 10 con RC y fijación con tornillos AP. No se encontraron diferencias estadísticamente significativas entre los pacientes con fijación y sin fijación de MP. Tampoco entre aquellos fijados con placa vs tornillos. Estos resultados, corresponden al último subgrupo de artículos. Hallaron diferencia significativa (p˂0.05) en la utilización del tornillo transindesmótico, siendo mayor su utilización en el grupo conservador.
Estudios que analizan el tratamiento quirúrgico y sus resultados
En trece artículos se trataron quirúrgicamente el MP de las fracturas bi-trimaleolares de tobillo.
En seis estudios se evaluaron los resultados de pacientes tratados con una determinada técnica quirúrgica.
Ruokun et al.17 analizaron retrospectivamente los resultados de 32 pacientes tratados con RA y fijación interna de fragmentos de MP de tamaño variable, por vía posterolateral (PL). Los pequeños fragmentos se fijaron con tornillos y los grandes con placa de sostén. Logrando una reducción anatómica con <2 mm de escalón articular en 99 % de los casos y con un score AOFA (100-90)(American Orthopedic Foot and Ankle Score) en 21 pacientes, (89-80) en 9 y (<80) en 2. A pesar de esto, aquellos pacientes que se presentaron con luxación de tobillo, desarrollaban fracturas de MP de mayor tamaño y mostraron peores resultados funcionales, aunque sin diferencia significativa.
En el trabajo de Karaca et al.18 evaluaron los resultados de la RA y fijación interna, independientemente del tamaño del fragmento de MP (tamaño MP promedio=18 % sup. articular). En 46 de los 57 pacientes, el score AOFA fue excelente y bueno, pero encontraron disminución en la dorsiflexión del tobillo afectado de forma significativa (p<0,001), luego de 44 meses de seguimiento. Concluyen que la reducción anatómica de la fractura prima sobre el tipo de fijación.
Observamos características en común en los estudios de Wang et al. (19, Bali et al.20 y Sukur et al.21 ya que indicaron la fijación de la fractura de MP como consecuencia de la conminución y el compromiso del sector posteromedial de la tibia. Ejemplo (Figura 2).
Por último, en el trabajo de Choi et al.22 describen una variación del abordaje posterolateral clásico de tobillo para llevar a cabo la RA y fijación interna del MP, logrando disminuir el riesgo de lesión al nervio sural.
Estudios que analizan y comparan los resultados entre tratamientos quirúrgicos
Los restantes siete artículos comparan distintas técnicas quirúrgicas. En el trabajo de Erdem et al.23 compararon prospectivamente dos grupos homogéneos, de 20 pacientes con MP>20 %, donde realizaron RA y fijación del MP con placa de sostén vs fijación con tornillos 3.5 mm en dirección PA. Obtuvieron buenos resultados funcionales sin diferencias significativas entre las técnicas de fijación.
Según O’Connor et al.24, Shi et al.25 y Li et al.26 la RA directa del MP principalmente por abordaje PL y la fijación con placa de sostén, mostraba mejores resultados significativamente que la RC por ligamentotaxis y fijación con tornillos AP.
Como describe Shi et al. (25 el beneficio de la fijación con placa es superior, principalmente en aquellos MP>25 % de superficie articular.
Zong et al.27 en su trabajo retrospectivo, evalúan 2 grupos de pacientes con lesiones similares, donde se realizó RA y fijación con tornillos del MP. En un grupo, se utilizó el abordaje PL en posición prona y fijación con tornillos PA, y en el otro grupo, abordaje posteromedial (PM) de tobillo en posición supina para la reducción y fijación con tornillos AP. No se encontraron diferencias significativas en sus resultados. Según el autor a través del abordaje PM se consigue una mejor visualización de la superficie articular tibial, dado que, mediante el abordaje PL la guía de reducción es la línea metafisaria proximal, siendo un signo de reducción indirecta de la superficie articular tibial.
Xing et al.28 estudiaron 69 pacientes con luxofracturas de MP conminuta y rotura de la sindesmosis. Compararon el tratamiento convencional mediante el abordaje posterolateral y/o el abordaje medial de tobillo vs un nuevo abordaje medial, donde se reproduce la luxación original del tobillo, para lograr una reducción abierta anatómica de la superficie articular tibial. Informaron que, en este tipo de lesiones, el nuevo abordaje puede proporcionar mejores resultados funcionales y menor incidencia de artrosis postraumática sin comprometer la cicatrización ni el tiempo de recuperación.
Para finalizar se destacan los trabajos de Miller et al.26 y Li et al.29 quienes estudiaron lesiones de tobillo tanto por supinación-rotación externa (SER) como pronación-rotación externa (PER) de la clasificación de Lauge-Hansen. Midieron la necesidad de fijación de la sindesmosis, en los pacientes que presentaban fijación o no de la fractura de MP. Observaron que, la fijación de la fractura de MP disminuyó de manera significativa la necesidad de fijación sindesmótica. También informaron, que las lesiones tipo PER presentaron mayor inestabilidad sindesmótica que aquellas tipo SER.
En el total de artículos de nuestra revisión encontramos 1029 pacientes portadores de luxofracturas y/o fracturas bi-trimaleolares. La fractura de MP se trato de forma quirúrgica en 673 pacientes y de forma conservadora en los restantes. Los pacientes en los que no se fijó el MP se consideraron pacientes tratados de manera conservadora, incluso si se realizó cirugía para la fijación del maléolo medial (MM) y/o maléolo lateral (ML).
Por último, fue sistematizado el criterio de fijación de la fractura de MP utilizado por los autores en sus respectivos estudios. Las indicaciones de fijación de la fractura de MP en las fracturas bi-trimaleolares, según la frecuencia encontrada en los artículos seleccionados, son las siguientes:
1― Inestabilidad del tobillo, tibioastragalina y/o sindesmótica. Definida por los investigadores en los estudios.
2― tamaño MP: siendo variable el porcentaje límite de superficie articular de tibia, (MP> 10-33 %).
3― Conminución y/o hundimiento articular.
4― MP con desplazamiento (Escalón articular y/o separación > 2 mm).
5― Fragmento MP posteromedial
6― Fractura trimaleolar
Discusión
En nuestra revisión la gran mayoría de los artículos correspondían a series de casos y cohortes retrospectivas de pacientes tratados quirúrgicamente. El tamaño promedio de las series fue 64 pacientes (14-131). Las lesiones en estudio afectaban de forma más frecuente a pacientes de sexo femenino, entre 40-50 años, que presentaron traumatismos de tobillo, de baja energía, rotacionales, como consecuencia de caídas de su propia altura.
La clasificación AO Müller de fracturas fue la mayormente utilizada en los estudios.
Las fracturas de MP son heterogéneas en su forma. Por lo tanto, el uso de la TC para identificar la forma, el tamaño exacto, la ubicación y la orientación del trazo de fractura estará justificado10)(11)(30.
En 12 de los estudios incluidos se solicitaron TC de tobillo con los objetivos de obtener un diagnóstico lesional exacto, una planificación precisa del tratamiento e incluso, como control postoperatorio para medir la reducción articular.
Es notorio durante la revisión que el tamaño del MP continúa siendo importante, entonces es crítico determinarlo exactamente. Muchos autores han utilizado las radiografías laterales para dicha evaluación, demostrando esta ser poco confiable31 Meijer et al.7 y Evers et al.32 describen que la valoración en la Rx lateral sobrevalora el tamaño del MP, incluso otros informan que infravalora el tamaño, por lo tanto, este método de medición es muy inexacto.
Según González et al.33 el enfoque oblicuo en rotación externa muestra con mayor precisión el fragmento de MP.
A pesar de esto, la exactitud diagnóstica es superior al realizar TC. 7)(10)(13)(15)(34(Figura 2).
En la bibliografía analizada, observamos que el tamaño del MP límite, a partir del cual debería indicarse la fijación es variable entre los autores y no existe evidencia que conteste esta interrogante. Serían necesarios estudios que comparen pacientes con fracturas de MP<y>25 %, tratados con y sin fijación de MP.
Drijfhout van Hooff et al.15 concluyen en su estudio, que los pacientes con MP de mayor tamaño fijados, desarrollan mayor porcentaje de artrosis, pero no tienen peores resultados funcionales que aquellos pequeños sin fijar. Además observaron que los fragmentos medianos (MP 5-25 %) fijados de forma AP, tenían mayores porcentaje de artrosis en comparación con las otras fracturas. Es por esto, que Evers7 y Drijfhout van Hooff et al.15 abogan por una adecuada reducción del MP, más que por su fijación o cual tipo de fijación.
Karaca et al.18 y O Connor et al.25 informan peores resultados en pacientes tratados con reducción cerrada y fijación AP del MP al compararlos con la reducción abierta, ya que, en ocasiones mediante ligamentotaxis no se lograba una adecuada reducción. Estos autores recomiendan tener un umbral de tolerancia bajo para las incongruencias articulares. Si existe desplazamiento >2 mm del MP, es posible indicar la fijación del ML y MM pero no directamente del MP; dado que si el ligamento tibioperoneo posteroinferior, (LTPPI) está intacto, la reducción y estabilización del ML puede lograr reducir el MP a <2 mm1.
Miller et al. (29sugieren evaluar la inestabilidad posterior del tobillo en el intraoperatorio, luego de estabilizados los ML y MM (Cajón posterior). Si existe traslación talar posterior con desplazamiento del MP, sugieren tratar el MP.
No olvidemos que, debido a que el fragmento de MP habitualmente es un accesorio para la inserción del LTPPI, desempeñaría un papel importante en la estabilidad sindesmótica26.
Saygili16, Li26) y Miller et al. (29 demostraron que la fijación de la fractura de MP posterolateral, incluso de tamaño <25 % de superficie articular de tibia, disminuye de forma significativa la necesidad de estabilización sindesmótica adicional. A pesar de esto, encuentran casos que luego de fijada la fractura de MP, la sindesmosis continúa demostrando inestabilidad en las maniobras de estrés intraoperatorias.
Se nombran múltiples ventajas para evitar un tornillo sindesmótico. Podrían inhibir el movimiento normal del tobillo, romperse después de un período de carga, causar dolor sobre la articulación y requerir un segundo procedimiento para su extracción26.
Por otro lado, encontramos las fracturas de MP variantes de pilón. Aunque varios autores las estudian por separado, las incluimos en nuestra revisión19)(21)(28.
Se describen como fracturas de MP que se extienden hacia el colículo posterior del MM, lo que indica la presencia de un fragmento posteromedial. A diferencia de la fractura trimaleolar estándar y la de Volkmann, la fractura “variante del pilón posterior” se divide en fragmentos posteromedial y posterolateral. De forma habitual se acompañan de impactación articular y fragmentos osteocondrales libres19.
Estas fracturas provocan una severa inestabilidad en el tobillo, ya que sobre el colículo posterior se inserta el haz profundo del ligamento deltoideo20.
Wang et al.19 informan que la evaluación del compromiso posteromedial del MP, solo es posible mediante el uso de TC.
Las fracturas con afectación PM de MP y las fracturas de MP conminutas indicarían patrones de fracturas independientes, a diferencia de las analizadas más arriba, requiriendo atención especial en el abordaje quirúrgico y su fijación. Debemos tener en cuenta que, la conminución y el hundimiento articular no se corrigen con ligamentotaxis, lo que requiere reducción directa y abierta. Los trabajos de Wang et al.19, Sukur et al.21 y Xing et al.28 informaron buenos resultados en pacientes tratados quirúrgicamente con RA y fijación interna.
En la actualidad, el abordaje quirúrgico óptimo para la fijación de fracturas MP conminutas sigue siendo controvertido20)(21.
El abordaje posterolateral en posición prona, inicialmente diseñado para la fractura del MP, es el abordaje quirúrgico más aceptado para la variante del pilón en la actualidad. Varios autores informan sobre la necesidad de realizar diferentes abordajes para manejar de mejor manera estas fracturas28. Incluso Xing et al.19 publicaron una serie de casos donde realizaron la dislocación intraoperatoria del tobillo para lograr reducir y fijar adecuadamente estas fracturas complejas. Por otro lado, Sukur et al.21 seleccionan la incisión de acuerdo con la ubicación de la conminución y la impactación osteocondral. En comparación con la reducción del fragmento posterolateral, que se puede lograr a través de ligamentotaxis, siempre se requirió una visualización directa para reducir la fractura posteromedial. Wang et al.19 y Bali et al.20 describieron algunas ventajas del abordaje posteromedial modificado sobre el abordaje posterolateral, siendo mejor para manejar ambos fragmentos.
En este sentido y como informan Shi et al.24 la morfología del MP podría ser más importante que el tamaño del MP.
Los estudios muestran que las características del MP están influyendo en la posición del paciente durante la cirugía, en la elección de los abordajes y en la técnica de reducción y fijación elegida19)(21)(28.
En nuestra revisión contamos con trece artículos que trataron quirúrgicamente el MP de las fracturas bi-trimaleolares de tobillo. Se obtuvieron reducciones articulares adecuadas <2 mm, buenos resultados funcionales (AOFAS>80), logrando la consolidación de la fractura con parámetros radiológicos aceptables y con un porcentaje bajo de pacientes con artrosis sintomática luego de un seguimiento a mediano plazo. Las complicaciones nombradas fueron: problemas de heridas, necrosis de piel e infección superficial 1,5 %, así́ como parestesias en territorio del nervio sural 4 % y necesidad de retiro de implantes 15 %.
El protocolo de rehabilitación postoperatorio informado fue bastante uniforme; con férula suropedia durante 3 semanas y luego comenzar movilidad activa, permitían la carga de peso parcial a las 6-8 semanas y la carga total a las 8-12 semanas postoperatorias. Cuanto mayor afectación del sector posteriomedial y conminución del MP, mayor tiempo se retrasaba la carga de peso5)(15)(17)(18)(20)(21)(22)(23)(24)(25)(27)(28.
A diferencia de lo que podría ocurrir en fracturas de pilón tibial, en los trabajos analizados, el tratamiento en un tiempo predominó sobre el tratamiento en 2 tiempos (fijación externa seguido de conversión a osteosíntesis), la latencia promedio de espera hasta la cirugía eran 5 días, incluso en luxofracturas de tobillo. Para estos casos, Bali, Erdem Ruokun et al.17)(20)(23 recomiendan realizar una maniobra de reducción en urgencias y la confección de una inmovilización adecuada, evitando así el mayor sufrimiento de las partes blandas. (Figuras 2 y 3)
Destacamos la escasa información brindada en los artículos (uno solo), sobre la situación de las partes blandas, ya que es bien conocida la importancia que juegan estos tejidos en la toma de decisiones terapéuticas alrededor de estas lesiones20.
La técnica quirúrgica más utilizadas fue la RA de las fracturas de MP y la fijación con tornillos 3.5 mm en dirección posteroanterior (PA). Las otras técnicas nombradas fueron RC de MP y fijación percutánea con tornillos AP, RA y fijación con placa de sostén o fijación con kirschner17)(18)(19)(20)(21)(23)(24)(27)(28.
Para aquellos MP>25-33 % se recomendará la reducción abierta y la fijación con placa de sostén; en los MP pequeños es posible la fijación con tornillos 3.5 mm. En estos casos el método de reducción, aún es controvertido.
Entendemos como fortalezas de nuestra revisión la búsqueda realizada por dos revisores y la utilización de más de una base de datos. La exclusión de las fracturas aisladas del MP y las asociadas a fracturas de tibia diafisaria distal; sumado a la inclusión de las fracturas con extensión posteromedial, dan mayor validez externa al estudio. Entre las limitaciones de nuestro trabajo destacamos el número pequeño de estudios que existen con buen nivel de evidencia y la gran heterogeneidad de los estudios, lo que hace difícil la comparación de los resultados.
Conclusiones
Nuestra comprensión de las fracturas de MP en el contexto de las fracturas bi-trimaleolares, continúa evolucionando. Es clara la utilidad de TC para un adecuado manejo de estas lesiones.
La evidencia no es suficiente para fijar todos los MP, hay que tener en cuenta múltiples factores como son: inestabilidad tibiotalar y sindesmótica comprobada, características morfológicas del MP y congruencias articulares (Figura 3).
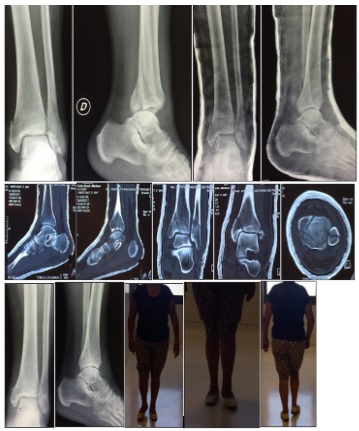
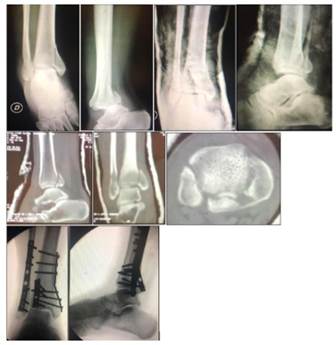
Figura 3: Luxofractura trimaleolar. Reducción en urgencias. Valoración con TAC de tobillo. Tratamiento ortopédico. Seguimiento al año, AOFAS=90
En la revisión observamos como el tratamiento quirúrgico de las fracturas de MP en las fracturas bi-trimaleolares está mostrando buenos resultados funcionales con bajo índice de complicaciones. La reducción abierta y fijación interna con placa de sostén es el tratamiento que ha demostrado mejores resultados a corto y mediano plazo, no encontrando estudios con seguimiento a largo plazo.