Introducción
La atresia de duodeno es una patología congénitainfrecuente, con una incidencia de 1 cada 6000 a 10000 nacidos vivos. Su presentación clínica varía según el tipo de malformación, atresia o estenosis, pudiendo ser una obstrucción parcial o total al pasaje del contenido gástrico, lo cual determinará la aparición de diferentes signos y/o síntomas en una misma entidad.
El diagnóstico en aproximadamente el 50% de los casos es prenatal 1)(2por medio de la realización de una ecografía, hecho que se sospecha a partir de las 20 semanas de gestación.
Existen distintas opciones terapéuticassegún el tipo de atresia. En pacientes que presentan atresia duodenal, estenosis o páncreas anular, se recomienda el tratamiento quirúrgico, siendo el procedimiento de elección la realización de una duodeno-duodeno anastomosis3)(4)(5 y para aquellos pacientes portadores de membrana duodenal, se puede plantear tanto el tratamiento quirúrgico como el endoscópico.
La sobrevida es alta (95%).La mortalidad se asocia principalmente a la presencia de cardiopatías congénitas3)(4)(5.Con respecto a la morbilidad, la presencia de complicaciones tempranas es poco frecuente (fuga anastomótica, hemorragia, infección del sitio quirúrgico) pero se ha descrito un índice de complicaciones tardías entre el 12-15% (formación de bridas con eventual desarrollo de oclusión intestinal, estenosis, megaduodeno, eventración) con una mortalidad tardía asociada de hasta un 6%5.
Caso clínico
Lactante de 1 año y 4 meses. Nacida de 36 semanas, peso al nacer de 3000 grs. Se realizó diagnóstico postnatal de Síndrome de Down.Alimentada a pecho directo exclusivo hasta los seis meses, con un crecimiento, y desarrollo adecuado para un paciente con síndrome de Down. No otras malformaciones asociadas.La introducción de sólidos en la alimentación a los 6 meses de vida fue el evento desencadenante, ya que la paciente comienza con episodios de vómitos biliosos reiterados ante las ingestas.Estos episodios fueron interpretados como reflujo gastro-esofágico, el cual es frecuente en pacientes con síndrome de Down, por lo que se indicó tratamiento médico del mismo, fraccionando las ingestas, espesando los alimentos y evitando el decúbito luego de cada ingesta. No se realizaron estudios imagenológicos hasta ese momento. El hecho puntual que motivó la consulta pediátrica fue el haber detectado, luego de un nuevo episodio de vómitos, la presencia de una servilleta con el logo de una confitería que la paciente había ingerido días previos el día de su primer cumpleaños, lo cual llamó la atención de sus padres. Nunca presentó sangrados acompañando a los vómitos. Tránsito digestivo bajo y urinario sin alteraciones. Se valora el paciente presentando a nivel abdominal, una masa, situada a nivel de hemiabdomen derecho, de límites irregulares, de forma algo redondeada, superficie regular, consistencia blanda, móvil, libre con respecto al hígado, que se moviliza con los movimientos respiratorios, desaparece con la contracción de la pared muscular abdominal y no despierta dolor a la palpación por lo que se interpretó como una tumoración intraabdominal.
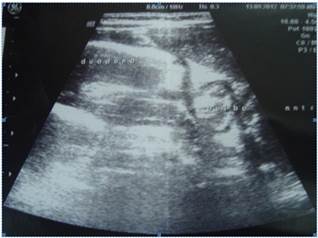
Se solicita una ecografía abdominal con el planteo de tumoración de origen anexial, probablemente un quiste de ovario, sospechado por las características de la tumoración.
Del estudio se destaca:Importante dilatación de la 1era y 2da porción duodenal. (Figura 1).Ovarios de aspecto normal, sin tumoraciones.
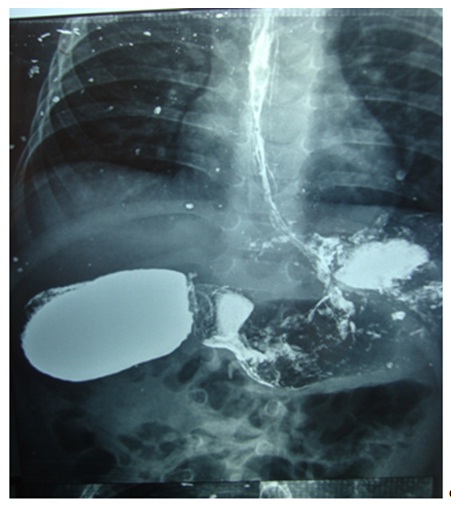
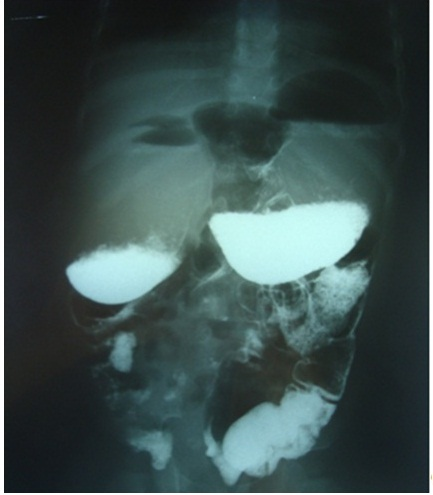
Se realiza diagnóstico presuntivo de obstrucción duodenal por lo que se solicita unestudio radiológico contrastado de esófago-gastro-duodeno con bario, que informa la existencia de una marcada dilatación del duodeno en la primera, segunda y parte de la tercera porción, con peristaltismo aumentado a dicho nivel debido a una obstrucción distal. Refiereademás la existencia de pasaje filiforme y de escaso volumen.En suma, obstrucción duodenal de pared externa continua, por obstrucción intrínseca casi completa de la tercera porción duodenal (Figura 2 y Figura 3).
Se solicita ecodoppler de vasos mesentéricos con el objetivo de valorar la disposición del duodeno y su relación con los vasos mesentéricosa fin de descartar la concomitancia de una malrotación intestinal.Este estudio evidencia una disposición normal del duodeno, encontrándose a la derecha de los vasos mesentéricos.
Se realiza una fibro-esófago-gastro-duodenoscopía, con fines diagnósticos y eventualmente terapéutica dada la sospecha de la existencia de una membrana duodenal incompleta, pudiendo realizarse de ser posible el tratamiento endoscópico de la patología. La mismaconfirmó la presencia de una membrana duodenal, que producía una obstrucción entre la segunda y tercera porción y que no fue posible franquear con el endoscopio.Frente a esta nueva situación se deciderealizartratamiento quirúrgico.
En la exploración se evidencia marcada dilatación duodenal, uniforme,a nivel de la 1era y 2da porción. Se decide realizar una duodeno-duodenoanastomosis látero-lateral, a puntos separados (“en diamante”).No se presentaron complicaciones durante el procedimiento.La paciente presentó buena evolución postoperatoria.
Discusión
La obstrucción duodenal congénita es una causa poco frecuentede obstrucción intestinal.El 50% presenta alguna malformación asociada, constituyendo junto con la prematurez y el bajo peso al nacer, uno de los tres factores pronósticos desfavorables de esta patología.
La más frecuente, como en el caso de nuestra paciente, es la asociación con síndrome de Down (28-30%)3)(4)(5. El 4% de los pacientes portadores de síndrome de Down son portadores de atresia duodenal. Otras posibles asociaciones son las cardiopatías congénitas (22%),la malrotación intestinal (19%), malformaciones renales, vertebrales, entre otras6. La elevada cifra de anomalías asociadas sugiere la existencia de un complejosistema de anomalías múltiples, cuyo origen se remontaría al comienzo de la vida intrauterina, a diferenciade otras atresias del resto del intestino, donde el insulto es en etapas más tardías del desarrollo.
La obstrucción puede sercon pared externa continua o discontinua. La obstrucción con pared continua a su vez puede ser intrínseca o extrínseca.La obstrucción intrínseca puede ser causada por una atresia duodenal propiamente dicha, una estenosis ola presencia de una membrana duodenal, la cual a su vez puede ser total (80% de los casos) o parcial. Una variante rara de diafragmas duodenales es la membrana en “manga de viento” o “windsock deformity”, quees una membrana que abomba distalmente como resultado de la peristalsis intestinal y cuya base de implantación suele estar situada algunos centímetros proximal al sitio donde se encuentra la zona de transición entre el sector dilatado y el sector estrechoque es necesario conocer, para evitar el error de confeccionar una anastomosis distal al sitio de la oclusión. La obstrucción extrínseca puede ser causada por un páncreas anular, por bridas congénitas en un paciente con malrotación, por una vena porta preduodenal, o por la existencia de tumores externos o adenopatías.
El mecanismo patogénico más aceptado se debe a una falla en el mecanismo de recanalización del duodeno, lo que explicaría, la conformación del espectro malformativo que va desde la simple membrana mucosa hasta la atresia3)(4)(5.Entre la quinta y décima semana de gestación, se produce un aumento en la proliferación de la línea celular endodérmica del duodeno, lo que oblitera la luz del órgano, convirtiéndolo en una gruesa cuerda sólida. Luego, la luz duodenal se recanaliza y es formada por vacuolas que coalescen. La atresia duodenal ocurre cuando falla la vacuolización y la recanalización. La estenosis y la membrana duodenal ocurrirían cuando se produce una recanalización incompleta del duodeno.
El diagnóstico de obstrucción duodenal puede realizarse precozmente, por medio de ecografía prenatal. La obstrucción alta del tubo digestivo ocasiona polihidramnios en el 60-80% de los casos de atresia3)(4)(5 y en el 10-20% de los pacientesportadores de obstrucciones incompletas. La obstrucción duodenal se hace evidente ecográficamente mediante el hallazgo del estómago y del duodeno dilatados y llenos de líquido en su interior,imagen que es similar a lade “doble burbuja” observada en la radiografía de abdomen postnatal.El diagnostico postnatal se sospecha en la sala de partos si al aspirar el contenido gástrico se obtienen más de 30 cc de líquido, que puede ser claro o bilioso según el sitio de localización de la obstrucción.El estudio de mayor jerarquía continúa siendo la radiografía de abdomen simple de pie y acostado, donde se observa la típica imagen “en doble burbuja” ocasionada por el aire acumulado en el estómago y en el duodeno dilatado separados éstos por el píloro.En aquellos pacientes con obstrucción completa suele verse ausencia de aire intestinal distal a la oclusión, (imagen de “vidrio deslustrado”) a diferencia de aquellos que se presentan con una oclusión parcial donde se puede objetivar aire más allá de la obstrucción.
El estudio radiológico contrastado de esófago-gastro-duodeno permite detectar el sitio de la obstrucción y valorar si la misma es completa. Pueden verse también los movimientos peristálticos y antiperistálticos “de lucha” del duodeno proximal para vencer el obstáculoasí como el pasaje filiforme a través de la obstrucción en un duodeno dilatado. A su vez permite descartar la presencia de una malrotación intestinal. Las imágenes de doble burbuja que muestran aire libre en porciones distales deben hacer pensar en membrana fenestrada.
La fibro-esófago-gastro-duodenoscopía puede permitir la confirmación del diagnóstico, valorar su topografía, su relación con la ampolla de Vater y realizar el tratamiento definitivo de la patología mediante la resección de la membrana duodenal. La resección puede ser mediante incisión con electrocauterio, ondas de alta frecuencia o ablación con láser5)(7)(8)(9.
El ecodoppler de vasos mesentéricos permite valorar la disposición del duodeno y su relación con los vasos mesentéricos a fin de descartar la concomitancia de una malrotación intestinal.
El vómito es el signo característico y está presente en la mayoría de los casos, en general es de aspecto bilioso, pero en casos en que la membrana es prevateriana estos pueden ser claros. Cuando la obstrucción es incompleta la presencia de síntomas puede no ser precoz.Esto ocurre en niños mayores con dificultad en el ascenso ponderal y con cuadros caracterizados por vómitos postprandiales de alimentos parcialmente digeridos y malnutrición crónica, principalmente al introducir los sólidos en la dieta. Pueden presentar episodios de dolor abdominal de tipo cólico, lo que traduce la lucha del órgano para vencer la obstrucción.
Las alternativas de tratamiento puede ser quirúrgicas o endoscópicas.
Las quirúrgicas pueden realizarse por abordaje convencional o por vía laparoscópica.El tratamiento quirúrgico consiste en la realización deuna duodenotomía longitudinal en la pared anterior del duodeno a nivel de la zona de transición. El sitio de transición entre el duodeno proximal distendido y el duodeno distal pequeño puede estar varios centímetros distal a la base de la membrana. La membrana duodenal se encuentra más frecuentemente a nivel de la segunda porción duodenal, y ocasionalmente en la tercera. La misma puede ser resecada siempre y cuando sea delgada, sea la única causa de obstrucción y se identifique y preserve la ampolla de Vater. Se debe recordar que la ampolla de Vater puede abrirse directamente en el sector medio de la membrana o muy cercano a ésta. Si la ampolla de Vater se encuentra en la cara medial de la membrana o no se visualiza correctamente, la resección solo puede incluir la porción externa de la misma. Tanto en los casos de membrana duodenal como en los casos de “membrana en manga de viento” la duodenotomía debe cerrarse por medio de una duodenoplastia, en sentido transversal, para minimizar el riesgo de estenosis.
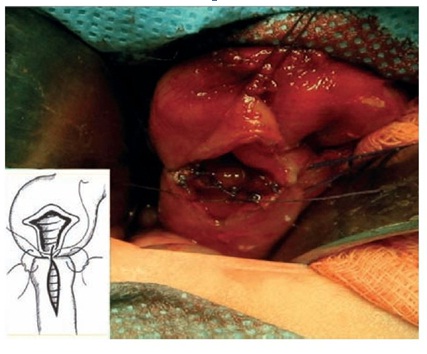
Otra opción de tratamiento quirúrgico es la realización de una duodeno-duodeno anastomosis latero-lateral en “diamante” a manera de “by-pass” de la membrana a fin de evitar el obstáculo, que suele ser la mejor opción de tratamiento para algunos autores4,dado que es la más directa, la más fisiológica y la que tiene menos riesgos potenciales de complicación a largo plazo (Figura 4)
La anastomosis duodeno-duodenal en “diamante” fue publicada por Kimura et.al en 19773)(4)(5 con la finalidad de ampliar la boca del extremo distal que habitualmente es hipoplásico y de calibre varias veces menor al proximal. Este fue el procedimiento de elección en nuestro paciente.
Si bien el abordaje quirúrgico más frecuentemente realizado es por medio de una incisión transversa supraumbilical derecha, existen otras vías de abordaje propuestas por diferentes autores.
Una alternativa utilizada por algunos cirujanos es la incisión umbilical. Aquellos autores que la prefieren, manifiestan que la misma permite un adecuado abordaje de la cavidad abdominal, con una exposición similar a otras vías de abordaje, pero con mejor resultado estético y menor índice de complicaciones10. El abordaje umbilical fue introducido inicialmente por Tan-Bianchi en 1986 para la piloromiotomia de Ramstedt y Fredet. Luego de esta publicación, múltiples autores adoptaron dicha vía de abordaje. Múltiples trabajos han demostrado una similar incidencia de complicaciones intraoperatorias, similar tiempo operatorio y estadía hospitalaria así como también similar incidencia de infecciones del sitio quirúrgico en el tratamiento de la hipertrofia pilórica para ambas vías de abordaje11)(12.
Más recientemente, algunos autores han utilizado el abordaje umbilical para la cirugía neonatal, por ejemplo en atresias o membranas duodenales, malrotación intestinal, enterocolitis necrotizante, íleo meconial, quistes de duplicación intestinal, enfermedad de Hirschsprung, entre otros, demostrando que es una vía efectiva, segura y mejor del punto de vista estético que la laparotomía transversa estándar13)(14)(15)(16)(17)(18. Un estudio comparativo entre ambas vías de abordaje ha demostrado que para el tratamiento de la patología neonatal, tienen similar incidencia de complicaciones, tiempo quirúrgico, requerimiento de analgesia postoperatoria y estadía hospitalaria. Destacan que es importante realizar una generosa sección fascial y muscular para permitir un abordaje adecuado, y que el abordaje umbilical puede ser útil como alternativa a la laparoscopía en centros que no cuentan con material, instrumental o experiencia para dicha vía de abordaje19.
Muensterer propone el abordaje laparoscópico por puerto único (“single-incision pediatric endosurgery”), el cual es utilizado en múltiples centros a nivel internacional para otros procedimientos como las apendicectomías, colecistectomías o esplenectomías20).
Con respecto a la corrección endoscópica, algunos autores refieren que la misma resuelve rápida y eficazmente la obstrucción; tiene menos complicaciones y reduce el tiempo de hospitalización, para ello debe contarse con endoscopios pequeños, y un endoscopista de experiencia.
Existen escasas publicaciones sobre resolución endoscópica de membranas duodenales. Se encuentran reportes de casos de resolución de la patología mediante resección por láser21, resección por medio de alta frecuencia22, y dilatación con balón23. El primer reporte de una membranectomía realizada por vía endoscópica fue en 1989, donde se describe el uso exitoso de ondas de alta frecuencia para realizar un corte “en T” de la membranaduodenal24. En la literatura se describen casos de resolución endoscópica en pacientesde tan solo 7 días de vida25.Existen reportes con excelentes resultados pronósticos en los que se realizaron tanto secciones longitudinales como circunferenciales de membranas duodenales, así como también casos en los que se realizaron secciones radiales de la membrana, con resultados promisorios26)(27. Las intervenciones realizadas por vía endoscópica se han asociado con potenciales complicaciones, dentro de las cuales se incluyen la reestenosis23, lesión de la ampolla de Vater28 y perforación intestinal29. Sin embargo, existen pocos reportes que mencionen dichas complicaciones, lo que podría deberse a un “subreporte” de las mismas, o bien, a la relativa seguridad de este abordaje.
En lo que respecta a la dilatación con balón, existen reportes de casos en los que ha sido efectiva, incluso en neonatos y lactantes. A su vez, se menciona, que a diferencia de la electrocauterización, la dilatación con balón conlleva un menor riesgo de lesión de la ampolla de Vater y de la mucosa duodenal, con la consiguiente perforación intestinal30)(31. Para evitar el daño a la pared intestinal causado por una excesiva y brusca dilatación, debe comenzarse con balones de diámetro pequeño. Luego de realizada la dilatación del foramen duodenal, debe realizarse una nueva exploración endoscópica para descartar la presencia de un sangrado activo o una lesión duodenal. Pueden realizarse dilataciones seriadas, aumentando el calibre del balón, hasta que el foramen duodenal sea de un calibre similar al duodeno distal. La experiencia preliminar con la dilatación con balón endoscópica sugiere que dicho procedimiento permite corregir la estenosis duodenal bajo visión directa, y se asocia a menor tiempo operatorio, evita una cirugía abdominal y permite una precoz recuperación.
Meehan describió la resolución de una atresia duodenal por medio de cirugía robótica. La misma se realizó en un neonato de 1 día de vida, con un peso de 2,400 g. El procedimiento se realizó en 3 horas, y el paciente cursó el postoperatorio sin complicaciones. La cirugía robótica aún se encuentra en desarrollo y es necesario realizar estudios con mayor número de pacientes para poder obtener conclusiones definitivas33.
El pronóstico es bueno. La sobrevida es de 95%, la cual se ha incrementado gracias a los avances en los cuidados intensivos neonatales. La principal causa de fallecimiento de estos pacientes continúan siendo las malformaciones cardíacas3)(4.