Introducción
La colangiopatía portal se define como el conjunto de alteraciones que aparecen en la vía biliar, conducto cístico y vesícula biliar, como consecuencia de la hipertensión portal (HP). Incluye estenosis con dilatación supraestenótica, cálculos biliares y várices coledocianas1)(2)(3)(4)(5)(6 La presentación con dolor abdominal, ictericia, prurito o colangitis se observa en menos del 20% de los pacientes y en la mayoría de los casos (70-95%) no tiene manifestaciones clínicas1)(2)(3). La causa más común de colangiopatía portal es la obstrucción de la vena porta extrahepática con el consecuente desarrollo de cavernoma. En el adulto, en ausencia de factores locales (infección intraabdominal, tumores o cirugías), se asocia a trastornos de la coagulación, síndromes mieloproliferativos crónicos, ingesta de anticonceptivos orales y embarazo3)(4)(5)(6. La colangiografía por resonancia magnética es el método no invasivo de elección para el diagnóstico de la colangiopatía y la ecografía doppler para la evaluación del cavernoma, arteria hepática y colaterales venosas7)(8)(9)(10. El tratamiento de los pacientes con colangiopatía portal está guiado por las manifestaciones o complicaciones biliares (litiasis, colangitis a repetición) o de la hipertensión portal (hemorragia digestiva)11.
Caso clínico
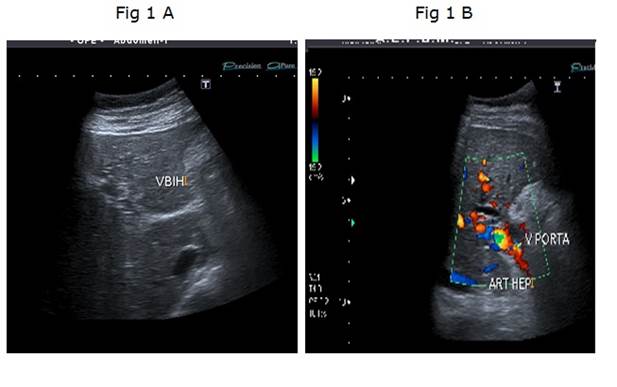
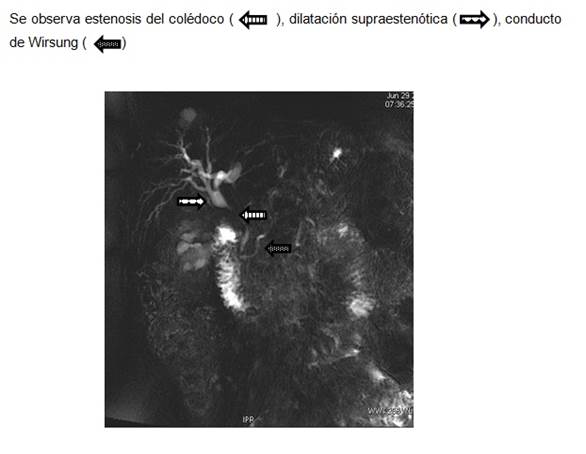
Mujer de 62 años, con antecedentes personales de hipotiroidismo, sin antecedentes de cirugía abdominal, con diagnóstico de síndrome de intestino irritable (episodios repetidos de dolor abdominal, sin síntomas atribuibles a la esfera hepatobiliar, con laboratorio, ecografía y endoscopias digestivas (alta y baja) normales). Consultó por un nuevo episodio de dolor abdominal de características clínicas similares pero con una bioquímica que mostraba una bilirrubina total de 0,62 mg/dl, fosfatasa alcalina de 509 U/l (20-240), gama-glutamil-transpeptidasa de 221 U/l (5-36), aspartato-transferasa de 95 U/l (5-27), alanino-transferasa de 125 U/l (5-33), con proteínas totales 7,30 g/dl, albúmina 4 g/dl, tasa de protrombina 72%, hemoglobina 12,1 g/dl (12,0-15,5), glóbulos blancos 7.9 mil/mm3 (4,3-10), plaquetas 331 mil/mm3 (130-440). La ecografía de abdomen (Figura 1a) mostró un hígado de forma y tamaño habitual, sin alteración de la ecogenicidad, de bordes regulares y sin lesiones focales. La vía biliar intrahepática presentaba leve dilatación y el colédoco proximal medía 9 mm. La vesícula biliar presentaba paredes engrosadas y se encontraba poco distendida a pesar del ayuno. El bazo medía 150 mm de longitud. En el estudio doppler (Figura 1b) no se identificó vena porta permeable, el hilio hepático presentaba varias estructuras vasculares algunas trombosadas, otras con calibre fino que correspondían a la transformación cavernomatosa de la vena porta. Las ramas portales intrahepáticas se encontraban permeables. La arteria hepática estaba aumentada de calibre y tortuosa al igual que sus ramas intrahepáticas. La colangioresonancia magnética mostró (Figura 2): estenosis de tercio medio de colédoco de una longitud aproximada de 2,5 cm, de bordes regulares, con dilatación proximal del colédoco, hilio y vía biliar intrahepática. No se observaba el cístico ni la vesícula biliar. El Wirsung no presentaba alteraciones. La videogastroscopía (VGC) informaba várices esofágicas grandes con puntos rojos que se extendían hacia el cardias y fondo gástrico (GOV-2). Las dosificaciones de CA 19-9 e IgG4 fueron 10,0 U/l (0,0-35) y 291 mg/dl (3,0-201), respectivamente. En la Tabla 1 se detallan los resultados de los estudios de la coagulación. La citometría de flujo en sangre periférica para el diagnóstico de hemoglobinuria paroxística nocturna no constató déficit de glucosil fosfatidil-inositol en las células sanguíneas (monocitos, eritrocitos, granulocitos).
Discusión
Las estenosis de la vía biliar extrahepática se puede dividir en benignas y malignas. Por frecuencia, entre las primeras se encuentran las que se producen como consecuencia de una cirugía hepatobiliar (colecistectomía o trasplante hepático) y entre las segundas el colangiocarcinoma12)(13)(14)(15)(16)(17)(18)(19. Sin embargo, cuando no hay antecedentes quirúrgicos y el contexto clínico, al menos a priori, aleja el diagnóstico de cáncer, el clínico debe considerar otras opciones diagnósticas menos frecuentes. La colangitis esclerosante primaria (CEP) que se caracteriza por inflamación y fibrosis de los conductos biliares intra y extrahepáticos podría, aunque tan sólo en el 5% de los casos, tener una presentación con compromiso exclusivo del colédoco. Esta patología afecta mayoritariamente a los hombres, habitualmente a menores de 50 años y se asocia a una enfermedad inflamatoria intestinal hasta en un 80% de los casos20)(21. Otra patología a considerar, también benigna y que afecta frecuentemente la porción extrahepática de la vía biliar es la colangiopatía asociada a aumento de inmunoglobulina G4 (IgG4), que en la colangiografía puede ser indistinguible de la CEP o del colangiocarcinoma. También predomina en hombres (80%) pero su debut es luego de los 60 años y no se asocia a enfermedad intestinal. Suele verse compromiso de otros órganos como el páncreas (pancreatitis autoinmune), un aumento sérico de IgG4 e infiltración de los conductos biliares y tejido hepático por células plasmáticas IgG4-positivas20.
Otras causas de estenosis de la vía biliar menos frecuentes pero que en el contexto clínico adecuado toman relevancia, son la colangiopatía isquémica (trombosis de la arteria hepática en el ambiente del trasplante hepático, la quimioembolización arterial hepática en un paciente con hepatocarcinoma21)(22), la colangiopatía por SIDA, las vasculitis sistémicas) y la compresión extrínseca de la via biliar secundaria al cavernoma de la vena porta (colangiopatía portal).
En el caso clínico descrito la presencia de una colonoscopía sin lesiones mucosas y de dosificaciones de IgG4 y CA 19.9 en rango, aleja el planteo de CEP, colangitis por IgG4 y colangiocarcinoma. La presencia de elementos de HP (esplenomegalia) en ausencia de enfermedad hepática evidente hizo sospechar el diagnóstico de hipertensión portal prehepática (trombosis de la vena porta) y la colestasis vinculable a una estenosis de la vía biliar secundaria al cavernoma que se desarrolla como consecuencia de dicha trombosis. Estas hipótesis se confirmaron con el ecodoppler abdominal, al poner de manifiesto un cavernoma de la vena porta y una colangioresonancia que evidenció la estenosis coledociana con dilatación supraestenótica. El dolor abdominal podría vincularse a los episodios de trombosis de la vena porta, que en ausencia de recanalización, favorecería la formación de colaterales venosas (cavernomatosis porta) y como consecuencia se produciría el desarrollo de alteraciones en la vía biliar (estenosis). Dichas alteraciones se producen 2 a 3 décadas luego del desarrollo de la hipertensión portal, por lo que constituyen una manifestación tardía3.Existen diversas teorías que intentan explicar el mecanismo por el que la HP determina alteraciones en la vía biliar. Una de las más conocidas establece que las paredes de la vía biliar son comprimidas por la presión del cavernoma y por la dilatación de los plexos venosos del colédoco (plexo pericoledociano de Saint y paracoledociano de Petren) que se ven afectados por el aumento de la presión portal al drenar en las venas pancreaticoduodenales. Este mecanismo podría ser reversible y resolverse con la descompresión del sistema venoso luego de una derivación. Sin embargo no todos los casos se resuelven, y aunque se podría plantear que quizá se deba a que la derivación no logre un descenso suficiente de la presión portal, la asociación de un mecanismo no reversible como la fibrosis secundaria a isquemia es otra hipótesis planteada por varios autores. Esta isquemia podría ser consecuencia de la trombosis per se, de la prolongada compresión de las colaterales o de la extensión del proceso trombótico a las pequeñas vénulas del conducto biliar1)(2)(3. La estenosis también podría ser consecuencia de la formación de un pseudotumor sólido fibroso que contiene múltiples colaterales venosas y que podría estenosar el conducto biliar1)(2)(3)(4. Por último, existe una teoría infecciosa donde la estenosis de la vía biliar surge a punto de partida de una colangitis que llevaría a la inflamación, neo-angiogénesis y depósito de tejido fibroso5.
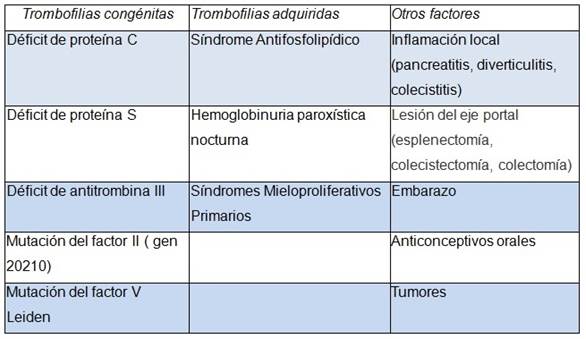
Luego de diagnosticada la colangiopatía portal, es imprescindible el estudio de la causa de la trombosis, por lo que se estudiaron los factores protrombóticos hereditarios y adquiridos. Los neoplasmas mieloproliferativos son la causa más frecuente de trombosis portal en adultos y en este caso se detectó la presencia de la mutación V617 del gen JAK2 apoyando el diagnóstico de Trombocitosis Esencial, sin encontrar otros factores coadyuvantes. En la mayoría de los casos la trombosis portal es de etiología multifactorial y en la Tabla 2 se resumen las etiologías más frecuentes. Es importante tener presente que como consecuencia del hiperesplenismo y la hemodilución, el recuento de células sanguíneas frecuentemente es normal. El recuento plaquetario por encima de 200 mil en un paciente con esplenomegalia e hipertensión portal, lleva a la sospecha de un síndrome mieloproliferativo como es el caso de la paciente que se detalla. Se inició anticoagulación previa ligadura endoscópica de las várices esofágicas. En la evolución se mantuvo asintomática y se constató normalización del hepatograma sin mediar tratamiento específico.
Conclusión
La hipertensión portal, además de manifestarse con esplenomegalia y várices esófago-gástricas, puede tener consecuencias sobre la vía biliar y constituir una colangiopatía portal, más evidente cuando la causa de la hipertensión es la obstrucción extrahepática con desarrollo de cavernoma. La neoplasia mieloproliferativa es la causa más frecuente de trombosis portal y el hiperesplenismo consecuente, contrarrestaría la hiperplaquetosis. La colangioresonancia magnética y el ecodoppler constituyen un pilar fundamental en el diagnóstico y el tratamiento se encuentra supeditado a la presencia de síntomas biliares y complicaciones de la hipertensión portal.
En la imagen a la izquierda (Figura 1 A) se observa corte transversal en lóbulo izquierdo que muestra dilatación intrahepática de la vía biliar. En la imagen a la derecha (Figura 1 B) se observa un corte transversal a nivel del hilio hepático con doppler color que muestra desarrollo de colaterales en el hilio formando el cavernoma de la vena porta asociado a la dilatación y tortuosidad de la arteria hepática.