Introducción
Dado que el coronavirus 2 (SARS-CoV-2) se encuentra predominantemente en las secreciones nasofaríngeas y salivales de pacientes afectados1,2, los tratamientos odontológicos deben orientarse hacia la prevención y el control de la propagación de la infección. El alto riesgo de infección se debe a las características implícitas en la consulta odontológica3, como la generación de aerosoles y la corta distancia de trabajo a la zona orofaríngea del paciente.4
Las circunstancias sanitarias a las que nos enfrenta el COVID-19, han demandado nuevas estrategias en la atención odontológica. Existen lineamientos generales5,6, a partir de los cuales cada especialidad debió construir su especificidad dentro de los protocolos de atención.
En lo que respecta a Endodoncia, aún no existe un número abundante de reportes. Al dia 19/4/2020 la búsqueda en PubMed exhibe los siguientes hallazgos: “Coronavirus COVID 19”: 2955 resultados, asociado a “Endodontics”: 3 resultados. En la estrategia de la presente revisión se empleó las siguientes palabras clave: COVID-19, SARS-CoV-2, Coronavirus, Aerosol, Dentistry, Endodontics, Infection control y Rubber dam.
Los criterios de inclusión en la búsqueda abarcaron artículos completos, informes técnicos y comunicados institucionales y/o gubernamentales, publicados hasta el mes de abril de 2020.
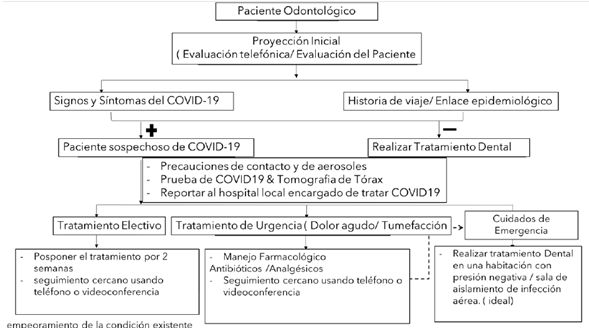
Las siguientes sugerencias en el área endodóntica, son las que las evidencias actuales nos permiten realizar hasta la fecha. La Asociación Dental Americana7 y la Facultad de Odontología Udelar6 han recomendado posponer los tratamientos odontológicos electivos, realizando sólo aquellos que constituyan una urgencia. La causa más frecuente de consulta de urgencia odontológica, es de origen endodóntico.8 El primer paso es la evaluación inicial del paciente vía telefónica en el consultorio o en el servicio de salud, de acuerdo a la Fig 1.
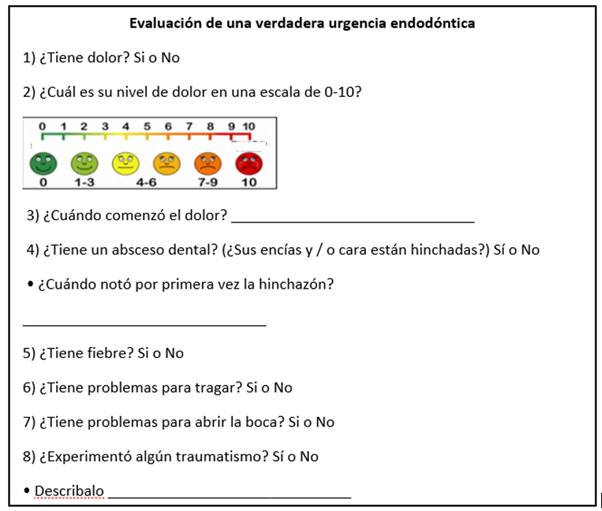
Se recomienda indagar si el paciente presenta “dolor dental intenso, infección, hinchazón, sangrado o traumatismo en la boca”. Mientras el escenario sanitario no se modifique, es necesario identificar si la demanda del paciente se corresponde con una verdadera urgencia endodóntica o es una intervención que podría posponerse (ver cuestionario adaptado de Ather y col.9). Según la valoración se podrá considerar si el tratamiento farmacológico sería suficiente para el alivio sintomático o si se requiere de intervención en consultorio.
Dada la heterogeneidad de la presentación de casos de COVID-19, pudiendo cursar asintomáticos o con leve sintomatología similar a otras infecciones respiratorias, cada paciente debe considerarse como potencialmente infectado por este virus.10 Las medidas padrón sugeridas en esta publicación se deben aplicar en todos los pacientes.
El profesional deberá hacer uso del equipo de protección personal (EPP), siguiendo las pautas recomendadas para su colocación y retiro, descriptos anteriormente. Una vez instalado adecuadamente el paciente en el consultorio, se procederá a realizar la antisepsia de la cavidad oral con las soluciones indicadas (ver introducción de este documento).
Si se requieren estudios imagenológicos, se recomiendan aquellos que no induzcan tos y/o náuseas, o el aumento de secreción salival. Los estudios de elección son los extraorales (Ortopantomografía ó Tomografía ConeBeam). Si la radiografía intraoral fuera necesaria, se colocará doble barrera sobre el sensor o la película.11-12.
Luego de completado el proceso de diagnóstico y planificación de la terapéutica endodóntica, se recomienda el uso sistemático de aislación absoluta, cubriendo también la nariz del paciente durante todo el procedimiento13. Se sugiere también realizar nuevamente la descontaminación del campo con peróxido de hidrógeno al 1%. El dique de goma es una barrera eficaz para minimizar la aerosolización de los fluidos alojados en la cavidad oral y nasal.9,14 Se ha demostrado la reducción del 70 % de partículas en el aire en un área de trabajo de 1 metro de diámetro y la prácticamente nula presencia de saliva en los aerosoles.15-16
Los tratamientos generadores de bioaerosoles son considerados “intervenciones de alto riesgo”17. Por este motivo se desaconseja el uso de equipos de ultrasonido y la producción de spray a través de la jeringa triple, así como evitar/reducir el uso del material de alta rotación.10,18 Se sugiere, también, reducir la duración de la consulta. Cuando sea utilizado instrumental rotatorio, éste debe ser empleado, de preferencia, con sistema anti retorno (para evitar la contaminación cruzada), sin refrigeración o con mínima cantidad 19 y se debe acompañar de aspiradores/suctores potentes para reducir la propagación de aerosoles.20
Se recomienda la protección ocular del paciente en todas la maniobras endodónticas. 21
Las causas mas frecuentes de urgencia endodóntica responde a diversos grados de inflamación y/o infección de los tejidos pulpar y periradicular. Se describirán los tratamientos de los cuadros22 de urgencias de resolución endodóntica más frecuentes, cuando se ha optado por conservar la pieza.
A) Pulpitis irreversible sintomática
La pulpitis irreversible sintomática integra el grupo de cuadros con patología pulpar vital. Se manifiesta con sintomatología prolongada y persistente a la estimulación térmica o hiperosmótica, con intensidad moderada a intensa, acompañado de dolor espontáneo, en ocasiones referido o irradiado, pudiendo también existir dolor a la percusión, a los cambios posturales o de aparición nocturna.22-24 Los hallazgos radiográficos dependen del grado de evolución de la inflamación, pudiendo exhibir ensanchamiento del espacio del ligamento periodontal.23
En la Escuela y Hospital de Estomatología de la Universidad de Wuhan (WHUSS), ciudad donde se han reportado los primeros casos de COVID-1925, la pulpitis irreversible sintomática ha sido la causa mas frecuente de las urgencias odontológicas durante el periodo enero-marzo 2020.10
Si la medicación analgésica ya no es efectiva en el alivio de la sintomatología se procederá a tratamientos que requieren intervención presencial.
La pulpa inflamada de forma irreversible se presenta hiperalgésica, dificultando su anestesia.26 En estos casos se puede indicar la administración preoperatoria de analgésicos/antiinflamatorios 1 hora antes de la anestesia.27 Luego de la anestesia es prudente esperar al menos 15 minutos para continuar con las maniobras de aislación absoluta.
En estos casos se recomienda seguir los siguientes pasos:
a) remoción de restauraciones defectuosas y tejido cariado. Si estas maniobras pueden realizarse sólo con instrumentos manuales, será de elección su empleo.28 En estas intervenciones se procurará la exposición de la pulpa cameral, si es posible la pulpotomía, y su posterior sedación29.
Sin embargo en la mayoría de los casos, estos procedimientos requieren del uso de algún equipamiento que genere aerosoles. Si se va a utilizar instrumental rotatorio, se realizará también la cavidad de acceso coronario
b) irrigar con solución de hipoclorito de sodio (1%-2,5%)
c) localizar los conductos y realizar la extirpación (por lo menos del conducto más amplio)
d) si la anatomía de la pieza lo permite, realizar la conformación en longitud de trabajo tentativa
e) colocar una medicación tópica (por ejemplo hidróxido de calcio)
f) obturar la cavidad de acceso con doble sellado.
En estos casos se plantea la intrincada decisión entre el alivio transitorio logrado con instrumentos manuales o la resolución de la urgencia que conlleva instrumental generador de aerosoles.
Las maniobras locales suelen ser suficientes para el alivio de la pulpitis irreversible sintomática, es opcional la indicación posterior de medicación analgésica/antiinflamatoria.30-32.
B) Periodontitis apical sintomática
Este cuadro se corresponde con la inflamación del periodonto periradicular, frecuentemente en la zona periapical, con respuesta dolorosa a la percusión y a la palpación; de intensidad moderada a severa, pudiendo no estar asociado a hallazgos radiológicos o presentar ensanchamiento del espacio del ligamento periodontal.22-23,33
La causa más frecuente de inflamación de los tejidos perirradiculares es de origen microbiano y se encuentra asociado a una pulpa necrótica.34-35
La resolución de estas consultas de urgencia consiste en:
a) la evaluación clínico-radiográfica
b) anestesia (opcional)
c) aislación absoluta
d) apertura coronaria
e) es fundamental neutralizar el contenido tóxico-microbiano de cámara y conductos irrigando con solución de hipoclorito de sodio (2,5%), remover contenido orgánico cameral con instrumentos manuales
f) ingresar al sistema de conductos, removiendo su contenido por tercios con limas acordes a la anatomía canalicular, procurando no impulsarlo hacia la zona apical, intercalando el desbridamiento mecánico con profusa irrigación/aspiración con aguja de irrigación fina
g) luego de esta maniobra también se podría permeabilizar la zona foraminal con instrumentos manuales finos, especialmente si se sospecha que se encuentra en transición hacia la fase siguiente
h) colocar medicación antiséptica y realizar el doble sellado de la cavidad de acceso.
i) si la pieza lo requiere se puede realizar el alivio de la oclusión.36 También se puede acompañar de la indicación de medicación analgésica/antiinflamatoria coadyuvante.37
C) Absceso apical agudo
El absceso apical agudo es una reacción inflamatoria a la infección pulpar caracterizada por dolor espontáneo, intenso, sensibilidad del diente a la presión, con diferentes grados de movilidad, formación concomitante de pus e inflamación de tejidos circundantes22-23. La imagen radiográfica podrá variar entre un ligero aumento del espacio del ligamento periodontal hasta una imagen radiolúcida mas definida23,33,38. El paciente puede presentar manifestaciones sistémicas como la presencia de fiebre y / o linfoadenopatía38 .
La periodontitis apical descripta anteriormente, puede progresar y convertirse en un absceso que cursará por diferentes etapas de evolución. En todas las fases se procurará el drenaje de la colección purulenta, lo que variará es la localización de la vía del mismo39.
En la fase inicial el absceso se encuentra circunscripto a la zona periradicular. Luego de las maniobras de desbridamiento y neutralización descriptas en el cuadro anterior, se realiza el desbridamiento foraminal sobrepasando esa zona con limas finas y abundante irrigación/aspiración de solución de hipoclorito de sodio, procurando el drenaje a través del conducto.
En la siguiente fase el contenido purulento avanza por el tejido óseo procurando el drenaje hacia el exterior, originando una tumefacción no fluctuante. Se deben realizar las mismas maniobras que en la etapa anterior, con resultados variados dependiendo de la capacidad de drenaje vía conducto.
La siguiente fase se corresponde con la ruptura del periostio y la consecuente tumefacción submucosa. En estos casos se practican las maniobras a través del conducto y se acompaña del drenaje a través de incisión en la mucosa y colocación de dren. En situaciones menos frecuentes el drenaje se realiza por piel, realizando similares maniobras.
En todas las fases se preconiza la colocación de medicación antiséptica y el sellado de la cavidad de acceso (lo cual evita la sobreinfección del conducto, disminuye el número de agudizaciones y reduce la cantidad de sesiones del posterior tratamiento endodóntico).35
Se indicará medicación analgésica/antiinflamatoria. La indicación de antibióticos se limitará a aquellas situaciones en las que el paciente presente alguna repercusión general u otro tipo de compromiso sistémico. En estos cuadros, las maniobras locales no pueden ser sustituidas por medicación de uso sistémico.40-41
D) Traumatismos
La reducción de las actividades de socialización debido al aislamiento físico impuesto durante la declaración de emergencia sanitaria, podría resultar en una disminución en la ocurrencia de traumatismos.10 En caso de requerir tratamiento de traumatismos alvéolo dentarios se recomienda consultar los protocolos de la International Association for Dental Traumatology (IADT)42 o en la app ToothSOS43 de la IADT.
Reflexiones Finales
Las recomendaciones previamente descritas se deben acompañar de la evaluación de cada caso en particular, optando por la mejor decisión clínica según las características de cada paciente, la disponibilidad de recursos, la capacitación del operador, las normativas vigentes y las evidencias surgidas hasta ese momento. Por el momento no se pueden clasificar estas recomendaciones como Fuertes o Débiles (criterio GRADE), dada la constante generación de evidencia de niveles disímiles. 28
Cuando las condiciones sanitarias habiliten a continuar con los tratamientos electivos, se procederá a finalizar los tratamientos endodónticos iniciados en los tratamientos de urgencia, así como también los tratamientos suspendidos ante la declaración de emergencia sanitaria.
El hecho de no contar aún con ninguna medida terapéutica efectiva en la prevención del COVID-19, plantea un escenario de incertidumbre en la práctica odontológica. Se prevé que persistirá en nuestra población como una infección menos virulenta, si sigue el mismo patrón evolutivo de otras infecciones por coronavirus10. Los tratamientos electivos postergados, paulatinamente se irán coordinando y los protocolos de atención también se irán modificando. Las medidas básicas expuestas anteriormente no se alterarían en su contenido medular, por lo que tanto en la práctica privada como en la colectivizada, se adoptarán nuevos procedimientos en forma permanente.
Dado que la mayoría de los tratamientos de urgencia son de causa endodóntica8, se está procurando un test de diagnóstico alternativo, rápido, que pueda ser utilizado rutinariamente por endodoncistas, empleando saliva como muestra antes de comenzar un procedimiento de urgencia44. El SARS Cov2 puede ingresar a la saliva desde las vías respiratorias superiores e inferiores, así como desde el fluido crevicular gingival4. Según To y col. se ha detectado el virus en la saliva del 91,7% de los pacientes infectados1. Estas consideraciones en el control de la infección sugieren que, probablemente, se deba redefinir el rol del odontólogo en el equipo de salud, en relación a la prevención y monitoreo de infecciones virales13.
Se ha reportado las propiedades neuroinvasivas del COVID-1945, por lo que en futuras pesquisas se podría indagar sobre la posible presencia/viabilidad del coronavirus en el componente neural de la pulpa dentaria, hasta ahora no reportada.
La permanente producción de evidencia sobre este tema, convierte estas pautas en un documento dinámico que podrá ser sometido a revisiones con actualizaciones periódicas, generando futuras nuevas recomendaciones.