Introducción y antecedentes
El tratamiento implanto-protésico del maxilar superior edéntulo se ve frecuentemente limitado por la ausencia de disponibilidad ósea en el sector posterior, así como por la alta prevalencia de hueso de baja densidad1. La pérdida ósea posterior está condicionada por los procesos patológicos asociados a las piezas dentarias que afectan al hueso alveolar, así como por la utilización de técnicas traumáticas de exodoncia y por la neumatización del seno maxilar expresado en prolongaciones alveolares del seno favorecidas por la pérdida de piezas dentarias2. Diferentes estrategias son utilizadas para resolver estas situaciones que dificultan o imposibilitan la colocación de implantes posteriores. Entre ellas se describen: la utilización de implantes cortos subantrales3,4implantes vestibularizados o palatinizados cuando existe disponibilidad ósea en las paredes respectivas5, la colocación de implantes postantrales de anclaje pterigoideo6y la recuperación del volumen óseo tanto en la apófisis alveolar como en el aspecto intrasinusal. Las técnicas de aumento óseointrasinusal, conocidas como elevación sinusal, alcanzan una relevancia notoria por su alto impacto en las posibilidades terapéuticas de las situaciones antes descritas, destacándose como ventaja la posibilidad de colocar los implantes en el sitio y con el eje exacto que la prótesis requiere.
Se han propuesto diversos abordajes para incrementar la altura subantral disponible7, destacándose las técnicas de abordaje crestal, como las desarrolladas por Summers8,Gosci9 y Trombelli10, así como las técnicas de abordaje lateral desarrollados por Salagaray y Losada en 1980 y Tatum en 198611 en uno y dos tiempos quirúrgicos presentando cada una de ellas indicaciones específicas. La regeneración ósea en los senos neumatizados puede combinarse con regeneración ósea alveolar horizontal o vertical para colocar implantes dentales protésicamente guiados. Los implantes intrasinusalespresentan unaalta tasa de supervivencia, bajo carga funcional (97%), independientemente de la técnica y los materiales utilizados12.
Diferentes materiales han sido utilizados para el relleno del espacio subschneideriano tales como injerto autólogo, homoinjerto y xenoinjerto13. La utilización de injerto óseo autógeno está limitada por la necesidad de contar con un sitio donante (mayor complejidad y morbilidad). Este puede ser de fuente intraoral, para casos en los cuales la necesidad de reconstrucción es pequeña, o de fuente extraoral, para casos complejos14.
Según la literatura, el hueso autógeno presenta una mayor tasa de reabsorción ósea comparada con la mezcla de hueso autógeno y sustituto óseo lentamente reabsorbible. Diversos autores afirman que cuando se rellena un seno maxilar con un Xenoinjerto, como el HMBD, solo o combinado con hueso autólogo el volumen óseo es preservado, mientras que cuando se rellena solo con hueso autólogo, el volumen injertado disminuye en forma significativa. Se reporta una utilización creciente de HMBD para la regeneración ósea en seno maxilar15. Este material se presenta en dos tamaños de partículas: Bio-Oss® S (0.25-1mm) y Bio-Oss L (1-2 mm), las que han sido utilizadas en elevación sinusal. La utilización de HMBD proporciona un método seguro y predecible para la formación de nuevo hueso evitando la morbilidad del sitio donante, reduciendo el tiempo quirúrgico y racionalizando el uso de recursos, existiendo evidencia histológica de formación de nuevo hueso y evidencia radiográfica referida al mantenimiento del volumen inicial obtenido.
Shanbhag et al. reportan en un meta-análisis que la utilización de osteoconductores de reabsorción lenta es favorable cuando se lo compara con hueso autólogo. Mordenfeld reporta una existencia del 17.3 % de las partículas a 11 años lo que justifica el éxito reportado16. Chackartchi et al.compararon la cantidad de nuevo hueso formado luego de un procedimiento de elevación sinusal con dos tamaños diferentes de partículas de HMBD realizando una evaluación clínica, tomográfica e histológica. Los autores concluyeron que ambos tamaños de partículas cumplen su rol en la técnica de elevación de piso de seno, tanto clínica como histológicamente17.
Objetivo general
El propósito de este estudio fue evaluar la formación de nuevo hueso en pacientes rehabilitados con prótesis fija implanto-asistida en maxilares tratados previamente con elevación sinusal bilateral utilizando dos tamaños diferentes de partículas de HMBD.
Objetivos específicos
1. Evaluar histológica e histomorfométricamente el nuevo hueso formado en relación a los dos tamaños de partículas
2. Determinar la tasa de rotura de la membrana de Schneider con cirugía piezoeléctrica.
3. Evaluar la tasa de supervivencia de los implantes.
4. Evaluar radiográficamente los fenómenos de reneumatización sinsual.
Metodología
Se llevó a cabo un estudio clínico, aleatorizado en el cual veinte pacientes consecutivos, asistidos en la Carrera de Especialización en Implantología Oral, de la Facultad de Odontología de la Universidad de la República, fueron incorporados, entre noviembre de 2011 y agosto de 2013, constituyendo la muestra.
Criterios de inclusión:
Buenas condiciones de salud general, ASA 1 y ASA 2.
No estar bajo tratamiento médico o bajo la administración de fármacos que comprometan la intervención quirúrgica.
Ausencia de patologías sinusales que contraindiquen el procedimiento.
No fumador.
Ausencia de periodontitis.
Edentulismo posterior bilateral de maxilar superior con disponibilidad ósea subantral menor a cuatro milímetros, ancho suficiente y que requieren rehabilitación fija implantoasistida.
Posibilidad de absorber los costos económicos de su rehabilitación.
Criterios de exclusión
Pacientes con enfermedades sistémicas que contraindican la cirugía oral menor.
Pacientes que consumieron bisfosfonatosvía oral por más de tres años.
Pacientes fumadores.
Presencia de patologías: sinusitis maxilar, enfermedad periodontal no tratada, enfermedad de caries activa, presencia de tumores y de quistes en los maxilares.
Los pacientes incluidos en el estudio recibieron la información referida al proyecto y firmaron el consentimiento informado para validar su participación en el mismo.Los pacientes recibieron un tratamiento de elevación sinsual bilateral en dos tiempos, en un estudio de boca dividida con un único operador. En cada paciente se realizó una adjudicación al azar del tamaño de las partículas de HMBD utilizadas: 0.25-1 mm (S) y 1.0-2.0 mm (L), por personal de la institución no integrante del equipo de investigación. Los casos de rotura de la membrana de Schneider fueron registrados.
Técnica quirúrgica empleada
El equipo, bajo estricto cumplimiento de las normas de bioseguridad de la Institución18, realizó los siguientes procedimientos:
Antisepsia perioral con clorhexidina al 2%.
Aislamiento del campo operatorio con campo quirúrgico estéril.
Antisepsia intraoral con clorhexidina al 0.12%.
Anestesia local infiltrativa regional con Mepivacaína al 2% con adrenalina 1:100.000
Incisión mucoperióstica en la cresta del reborde óseo con hoja de bisturí número 15 y descargas a mesial y distal alejadas del área a intervenir.
Elevación de colgajo de espesor total.
Determinación del sitio de la osteotomía con la orientación proporcionada por la guía quirúrgica.
Osteotomía con cirugía piezoeléctrica (Piezotome®-Satelec) utilizando un inserto diamantado en forma de lámina bajo irrigación salina realizando una ventana lateral elíptica cuyo límite superior fue ubicado a 15 mm por encima de la cresta alveolar, el anterior 3 mm por detrás del límite anterior del seno maxilar, el inferior 3 mm por encima del suelo sinusal y el posterior de acuerdo al número de implantes a colocar. Las dimensiones de la ventana fueron establecidas en10 mm de altura y 12 mm de ancho mesiodistal.
Se realizó el diagnóstico de roturas de la membrana de Schneider durante la osteotomía, en forma visual y con la maniobra de Valsalva.
Decolamiento de la membrana sinusal con curetas sinusales Biomet3I®.
Se diagnosticaron las roturas de la membrana como consecuencia del decolamiento, de acuerdo a lo establecido en el punto 9.
Ante la constatación de roturas de la membrana de Schneider se procedió a colocar una membrana de colágeno reabsorbible Bioguide® (Geistlich) en forma previa al relleno sinusal de acuerdo al criterio establecido por Fugazzoto y Vlassis19.
Se rellenó de la cavidad subschneideriana con HMBD de acuerdo al tamaño de partículas correspondiente al sorteo realizado, no se colocó membrana de colágeno cubriendo la antrostomía(20)
Reposición del colgajo
Cierre con sutura de seda 4-0 (Ethicon®).
Recomendaciones postoperatorias y aplicación del protocolo de medicación sistémica.
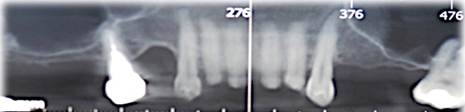
El mismo procedimiento fue efectuado en el lado contralateral. (Fig. 1 y 2)
Protocolo de medicación sistémica
Se prescribieron dos cápsulas de 1000 mg de Amoxicilina y Ácido Clavulánico, una hora antes de la cirugía y una dosis del comprimido cada doce horas durante siete días. En el caso de pacientes alérgicos se utilizó 600 mg de Clindamicina, una hora antes de la cirugía y una dosis de 300 mg cada 6 horas, durante 7 días. Se prescribió Dexametasona 8 mg, vía oral, un comprimido pre-operatorio y un comprimido por día durante 3 días.
Técnica quirúrgica de colocación de implantes
Luego de 9-12 meses de realizados los procedimientos de elevación sinusal, se llevó a cabo en cada paciente la cirugía de colocación de los implantes. Previo a su instalación, se tomó una muestra de tejido mediante una trefina para llevar a cabo estudios histomorfométricos en el laboratorio de Anatomía Patológica de la Facultad de Odontología de la UdelaR, bajo los siguientes procedimientos:
Antisepsia perioral con clorhexidina al 2%
Aislamiento del campo operatorio con campo quirúrgico estéril.
Antisepsia intraoral con clorhexidina al 0.12%.
Anestesia local infiltrativa regional con 2 tubos de mepivacaína al 2% con adrenalina 1:100000.
Incisión mucoperióstica sobre la cresta del reborde con una hoja de bisturí número 15 y descargas a mesial y distal alejadas del área a intervenir.
Decolamiento del colgajo de espesor total.
Colocación de la guía quirúrgica.
Localización de los sitios a implantar, iniciando la osteotomía con una fresa redonda número 6 (Maillefer) hasta 3 mm de profundidad y continuando con una fresa trefina de 3 mm de diámetro exterior y 2 mm de diámetro interno (Biomet3I®), profundizando hasta 8 mm.
Obtención de la biopsia retirando la muestra de tejido óseo del interior de la trefina.
Almacenamiento de la biopsia en formol al 10%.
Culminación de la osteotomía de acuerdo al implante seleccionado.
Instalación del implante, Osseotite (Biomet3I®) de 4 mm de diámetro y de 10-11 mm de longitud.
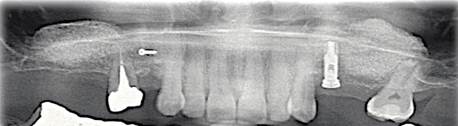
Instalación del tornillo tapa del implante. (Fig. 3)
Sutura con seda 4-0 sin tensión.
Recomendaciones post-operatorias y aplicación del protocolo de medicación sistémica.
Se realizó el primer control post-operatorio a los siete días de la cirugía, donde las suturas fueron removidas. Luego de un período de cuatro meses de la colocación del implante se evaluó la osteointegración de los mismos y comenzaron los procedimientos para la rehabilitación mediante prótesis fija implantoasistida. Los criterios empleados para valorar el éxito fueron basados en la literatura 21.
Estudios imagenológicos de control
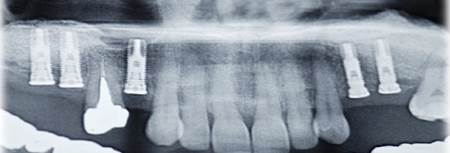
A efectos de evaluar el volumen de nuevo hueso y monitorear los fenómenos de reneumatización del seno maxilar se adquirieron tomografías computadas de haz cónico y se midió la distancia entre el extremo del implante y el suelo sinusal elevado. Estos exámenes fueron realizados luego de la carga funcional de los implantes y serán repetidos a los 5 años.
Resultados
En todos los casos se consiguió una correcta recuperación del volumen óseo, obteniendo nuevo hueso intrasinusal maduro que permitió colocar los implantes planificados, y rehabilitar los mismos. Durante las cirugías de elevación sinusal no se registraron roturas de la membrana de Schneider durante la osteotomía y solo se registraron dos episodios de perforación durante el decolamiento manual de la membrana, asociados estos a la anatomía intrasinusal (un tabique y una raíz proyectada al interior del antro).
Análisis y procesamiento histológico
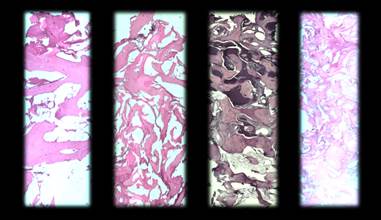
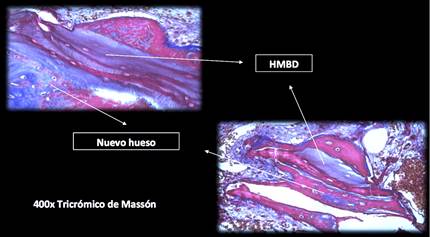
El estudio histológico e histomorfométrico se realizó en el laboratorio de Anatomía Patológica de la Facultad de Odontología de la UdelaR. Las muestras se colocaron en una solución de formol buffer tamponado al 10% con un pH 6,5 para su preservación y para el procesamiento técnico de inclusión en parafina, previa descalcificación de los mismos. Las piezas fueron sometidas a una solución de Ion-Exchange DecalUnit (I.E.D.) de Biocare Medical, por 24 horas para su descalcificación. El sistema de descalcificación I.E.D. incorpora una resina catiónica de intercambio iónico fuerte en una solución de ácido débil, para eliminar los iones de calcio del tejido óseo para su sustitución por iones hidrógeno. El proceso de intercambio iónico no requiere soluciones concentradas de ácidos fuertes como en los métodos de descalcificación tradicionales, las estructuras celulares delicadas permanecen intactas, lo que mejora su observación microscópica. Los cilindros óseos descalcificados se seccionaron longitudinalmente por su eje central con una cuchilla de micrótomo, obteniéndose de cada espécimen dos fragmentos óseos con una superficie de corte del sector central del cilindro. (Fig. 4)
El procesamiento se realizó en un procesador automático de tejidos marca SLEE Thermo, utilizando 7 estaciones, cinco de ellas en alcoholes de graduación creciente hasta llegar al alcohol isopropílico al 100% y dos de parafina.Obtenidos los bloques de parafina se realizaron los cortes histológicos seriados de 4um y luego se colorearon con Hematoxilina Eosina. Las láminas fueron codificadas con números ordinales continuos a partir del 1 para mantener la confidencialidad de los pacientes y para cegar a los observadores para el análisis histológico. De esta forma desconocían el tipo de injerto óseo (partículas de Bio-Oss® S o L) colocado en cada paciente. El análisis histológico se realizó en un microscopio óptico binocular Olympus BX 50, por un solo observador, ciego calibrado y experiente en la observación de las piezas. Las imágenes microscópicas de las laminillas fueron capturadas con una cámara de video Infynit1, acoplada al microscopio binocular, se utilizó el software Image Pro Plus ® versión 7.0. para capturar las imágenes y la herramienta Live Tiling del software para escanear la laminilla, obteniendo una imagen total del cilindro óseo con una magnificación de 10x. (Fig. 5)
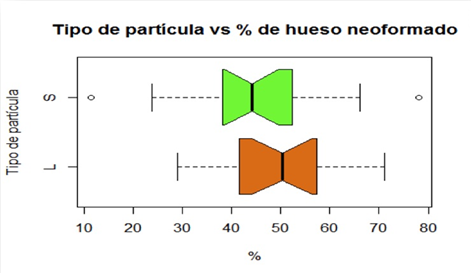
Para el análisis histomorfométrico, se evaluaron las imágenes distinguiendo el tejido óseo vital de neoformación, el tejido blando no mineralizado (médula ósea, tejido conjuntivo, etc.) y el material de injerto. La diferenciación de hueso vital de neoformación, con respecto al material de injerto y otras estructuras, se realizó evaluando las características de hueso con las tinciones utilizadas y la presencia de osteocitos.El material de injerto se identificó por la ausencia de osteocitos. Se midió el área total del cilindro óseo y subsecuentemente las diferentes áreas mencionadas anteriormente, obteniéndose un valor expresado en porcentajes.Para este análisis, se realizó la identificación de las áreas por dos observadores ciegos calibrados. Para cuantificar el porcentaje de las diferentes áreas se trabajó con el software de edición de imagen Raster Adobe Photoshop CS5.Del área total del cilindro óseo se substrajeron los espacios en blanco, que correspondían a zonas de contracción del tejido consecutivas al procesamiento histológico. Los demás tejidos fueron identificados con un color diferente y medidos sus porcentajes por el software de edición de imágenes. Los porcentajes de cada tejido y del material de injerto se expresan en la siguiente tabla. (Fig. 6)
Fig. 6
| AREA | S | L |
|---|---|---|
| Tejido óseo vital neoformado | 42.6% | 47.2% |
| Tejidos no mineralizados | 42.5% | 38.3% |
| Material de injerto | 14.4% | 13.7% |
El procesamiento estadístico de estos resultados fue realizado en la Unidad de Estadística de la Facultad de Odontología. Al aplicar la prueba de los rangos con signo de Wilcoxon(22) se observó un valor p de 0.1454. Tomando un nivel de significación de 0.05, no existe diferencia estadísticamente significativa para descartar la igualdad de medianas entre ambas poblaciones. (Fig. 7)
En el diagrama de cajas se observa que los intervalos de confianza para la mediana se superponen, lo que no permite afirmar que las medianas de ambos grupos difieren.
La tasa de supervivencia de los implantes fue del 100% en un seguimiento de un año. Considerando los siguientes criterios21:
Éxito (salud óptima): función y estética satisfactoria, ausencia de dolor y movilidad, pérdida ósea marginal menor a 2 mm en el primer año y ausencia de inflamación.
Supervivencia del implante: desempeño correcto de la función, compromiso estético, ausencia de dolor y movilidad, pérdida ósea mayor a 4 mm y ausencia de inflamación.
Fracaso: dolor durante la función, movilidad, pérdida ósea avanzada y pérdida de la osteointegración.
Discusión
Los resultados de este estudio se encuentran en línea con trabajos previos que utilizaron como osteoconductor para la elevación sinusalel HMBD. La utilización de los dos tamaños de partículas utilizadas en este estudio parece no influir en el resultado en cuanto a la formación de nuevo hueso. Chackartchi et al. en 2010 no encontraron diferencias cínicas e histológicas entre las dos presentaciones de HMBD al estudiarlas en elevación sinusal, siendo ambas exitosas17. Los resultados obtenidos en el presente estudio, confirman que se encuentran altas tasas de neo-formación ósea, independientemente del tamaño de partículas utilizado L y S (47.2% y 42.6% respectivamente).
Referente al desgarro de la membrana de Schneider, Wallace et al. en un estudio de 100 casos consecutivos reportaron un 30% de rotura de la membrana cuando utilizaron instrumental rotatorio y un 7% con el instrumental piezoeléctrico23. Recientemente un estudio meta-analítico publicado por Atieh et al. en 2015 no establece diferencias significativas entre ambas técnicas24. En este estudio se observó un excelente desempeño de la piezocirugía ya que las antrostomías realizadas mostraron 0% de rotura de la membrana y los únicos dos casos de rotura fueron durante el decolamiento (4.54%), atribuidos a la existencia de un tabique y a la proyección de una raíz dentaria en el suelo sinusal.
En cuanto a la colocación de una membrana de colágeno cubriendo la antrostomía, Wallaceet al. en 2005 reportaron un incremento del hueso neoformado utilizando una membrana de colágeno para cubrir la antrostomía20.
Suárez et al.25 en 2015publicaron un meta-análisis donde demostraron que la colocación de una membrana no influye en el porcentaje de hueso vital neo-formado (utilizando barrera 32-36% y no utilizándola 33-37%).En este estudio no se utilizó membrana de colágeno y no pareció influir en los resultados histológicos. La posible afectación de la calidad ósea, por no utilizar la barrera, se observa en la superficie del material de relleno, encontrándose en muchos casos una superficie de osteoide inmaduro, esta condición no afecta el sitio a implantar ubicado en el centro del volumen de nuevo hueso, lo que justifica los excelentes resultados obtenidos y las conclusiones del estudio de Suarez25.
En línea con lo reportado con autores precedentes como Di Stefano et al.26Felice et al.27), Oliveira et al.28 y Meloni et al29 se observó una tasa de supervivencia del 100% de los implantes instalados en el control de 1 año.
Conclusiones
Con la metodología empleada todos los pacientes incluidos en este estudio mostraron una alta tasa de neoformación ósea en los senos maxilares elevados, recuperando el volumen y permitiendo una inserción segura de los implantes así como su rehabilitación exitosa.
La cirugía piezoeléctrica resulta recomendable para los procedimientos de elevación sinusal a efectos de reducir el riesgo de rotura de la membrana de Schneider durante la osteotomía.
El estudio demostró que no existe diferencia estadísticamente significativa en la cantidad de nuevo hueso formado, en relación al tamaño de las partículas utilizadas. Por este motivo sería recomendable la utilización de las partículas grandes (L) que tienen un rendimiento superior en volumen (45%), reduciendo el costo del procedimiento











 texto en
texto en 
 Curriculum ScienTI
Curriculum ScienTI