Serviços Personalizados
Journal
Artigo
Links relacionados
Compartilhar
Odontoestomatología
versão On-line ISSN 1688-9339
Odontoestomatología vol.13 no.18 Montevideo dez. 2011
Vilarrubí Alejandra*, Pebé Pablo**, Rodríguez Andrés***
Resumen
Existe un creciente interés en la realización de prótesis fijas de coronas y puentes dento e implantosoportadas en base a estructuras libres de metal. En este sentido, se han hecho múltiples intentos de utilizar prótesis fi jas convencionales con materiales exclusivamente cerámicos, aunque la mayor parte de ellas no ha alcanzado los resultados esperados. En la búsqueda de un material que combine las características de adecuada resistencia mecánica, estética, y biocompatibilidad, surge la zirconia como material con aplicaciones odontológicas. Los clínicos tienen a disposición nuevas herramientas tecnológicas, gracias a las cuales pueden lograr resultados ampliamente satisfactorios. La utilización de la zirconia y de la tecnología CAD CAM en prostodoncia fija debe basarse en un correcto diagnóstico y selección del caso clínico. Así mismo, la correcta realización de las etapas clínicas de: preparación dentaria de los pilares, impresiones, prueba de la estructura y cementado, son imprescindibles para lograr el éxito en este tipo de rehabilitación prostodóncica. El objetivo de este artículo es describir la tecnología CAD CAM aplicada a la zirconia en prostodoncia fi ja a través de la descripción de un caso clínico.
Palabras clave: zirconia, prótesis fija libre de metal, uso de CAD CAM en prótesis fija
Abstract
There is a growing interest in the performance of crowns and fixed partial dentures based in all ceramic structures, supported by tooth or dental implants. In addition to this, there have been multiple attempts to use all ceramic FPD (fi xed partial dentures), although most of them have not achieved the expected results. From this and the aspirations of looking for a material which can combine adecuate characteristics of mechanical, aesthetic and biocompatibility properties, zirconia comes as a new material with dental applications. New technological tools are available by which clinicians can achieve more satisfactory results. The use of zirconia and CAD CAM technology in fixed partial dentures must be based on a correct diagnosis and case selection. What is more, the proper validation of: teeth preparation, impressions, framework check and cementation are essential to the fi nal success of the restoration. The purpose of this article is to describe the clinical and lab stages which involves making a zirconia fixed partial denture, by describing a clinical report.
Key words: zirconia, all-ceramic fixed dental prosthesis, computer-aided design/computer-aided manufacturing (CAD-CAM)
*Doctor en Odontología. Facultad de Odontología, UDELAR.
** Profesor Tit. Cátedra de Rehabilitación, Prostodoncia Fija y Trastornos Témporo-mandibulares.
*** Asist. Cátedra de Rehabilitación, Prostodoncia Fija y Trastornos Témporo-mandibulares y Asist. Cátedra de Materiales Dentales.
vilarrubialejandra@hotmail.com
Fecha recibido: 04.08.2011 - Fecha aceptado: 28.09.2011
Introducción
Los materiales cerámicos que son específi camente desarrollados con fines médicos u odontológicos se denominan biocerámicas (1). La aparición de la zirconia como un biomaterial data de fines de los años 1960, cuando Helmer y Driskell publicaron el primer artículo con referencia a las aplicaciones médicas de la zirconia. Desde entonces, los trabajos de investigación se basaron en la zirconia parcialmente estabilizada con itrio, con autores como Garvie y Nicholson haciendo importantes aportes. Casi simultáneamente, alrededor del año 1970 con Duret, empieza a desarrollarse la tecnología CAD CAM para la fabricación de restauraciones dentales. Diez años después Mörmann desarrolla el primer sistema CEREC. Hubo un acelerado desarrollo de otros sistemas gracias a la evolución de la tecnología de software, aparecieron: Cercon en 1998, Procera Zirconia en 2001, Lava en 2005 y Zirkonzahn en 2006, entre otros. En esta última década se generó un gran conocimiento con respecto a la zirconia en cuanto a sus propiedades químicas y cristalográficas, así como también se avanzó de gran forma en lo que hace referencia a su proceso de producción. Esto ha corrido en paralelo con el desarrollo de la tecnología CAD CAM, generando un signifi cativo incremento de las aplicaciones clínicas de la zirconia.
Características del material
El zirconio ó circonio (Zr) es un elemento químico de número atómico 40 y peso atómico 91,22 situado en el grupo 4 de la tabla periódica de los elementos. Es un metal duro, blanco grisáceo y resistente a la corrosión. Los minerales más importantes en los que se encuentra son el circón (ZrSiO4) y la badeleyita (ZrO2). El ZrO2 (óxido de zirconio ó zirconia) presenta una estructura cristalina monoclínica a temperatura ambiente cuando se encuentra en estado puro, que se transforma en fases de tipo tetragonales y cúbicas al aumentar la temperatura. El cambio de estructura es reversible y provoca cambios dimensionales que pueden producir grietas en el material. Cuando comienza a enfriarse, luego de haber atravesado altas temperaturas, se generan grandes tensiones que pueden llevar al óxido de zirconio puro a la fractura. El agregado de 2 a 3% de óxido de itrio estabiliza parcialmente la fase tetragonal y el material utilizado es conocido como zirconia parcialmente estabilizada con itrio. A partir del polvo base se confeccionan los bloques de zirconia (Fig.1). El interés principal en el uso del oxido de itrio (Y2O3) como estabilizante es la posibilidad de obtener cerámicas formadas casi completamente por zirconia en fase tetragonal a temperatura ambiente. Este material tiene propiedades mecánicas superiores comparada con la zirconia pura. Su resistencia flexural es de 1600 Mpa(1) y su resistencia a la fractura es de 9 MPa m½, superior a cualquier cerámica que se utilice actualmente. Las principales ventajas de la zirconia como material son: biocompatibilidad, los valores de sus propiedades mecánicas y su alta estética. No obstante la zirconia no está excenta de problemas, entre ellos podemos mencionar: la degradación espontánea (la cual está relacionada con la transformación hidrotérmica) y el estrés derivado del proceso de fabricación. Su baja conductividad térmica hace que por lo general no exista ningún tipo de sensibilidad a los cambios térmicos (a diferencia de los metales). En cuanto a las aplicaciones odontológicas de la zirconia se menciona: composites, attachments, prótesis fijas de coronas y puentes, pernos, brackets de ortodoncia, pilares de implantes e implantes (1,2).
Indicaciones en prostodoncia fija
Para la selección de este material deberán presentarse las siguientes condiciones: superar los 18 años de edad, tener relaciones oclusales armónicas, presentar salud gingival, periodontal y periapical, así como tener un buen estado de salud oral.
Los artículos reportan casos con brechas de mediana extensión, rectas y con un máximo de dos pónticos posteriores. Referente a las condiciones del pilar, deberá tener una altura superior a 4 mm en sentido gíngivo-oclusal antes de iniciar la preparación dentaria, debido a las exigencias físico mecánicas a las que será sometida la estructura. El criterio de selección es similar a una prótesis fi ja convencional, aunque debe tomarse en consideración el área para los conectores, la cual debe ser de 6 mm2 a nivel anterior y 9 mm2 en el sector posterior, no pudiendo ubicarse los valores por debajo de estas referencias.
Contraindicaciones
Similar a como sucede en una prótesis fi ja convencional, no está indicado en pacientes que presenten evidencias de parafunción severa (3). También quedan excluidos los pacientes que presenten malas condiciones de higiene oral, un estado de salud general adverso, o alergia a alguno de los materiales a utilizar. No está indicada en pilares cuya altura gíngivo-oclusal sea inferior a 4 mm y/o que presenten pérdida de resistencia estructural.
Presentación del paciente
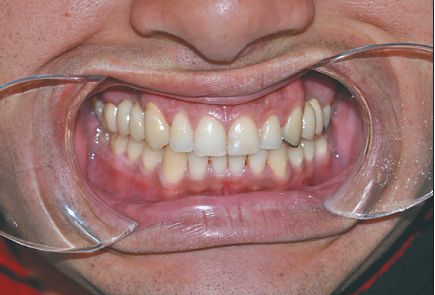
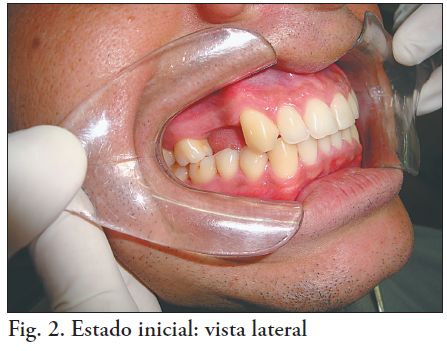
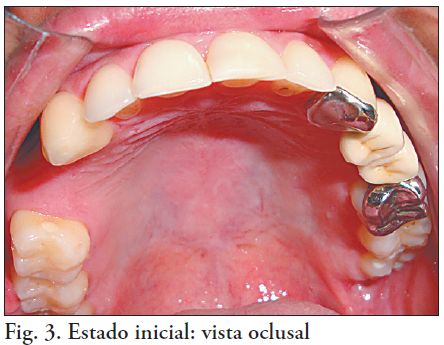
M.T, de sexo masculino, 29 años de edad. Su motivo de consulta es la ausencia de piezas en el sector 1. Al examen clínico se detectan buenas condiciones de salud bucal. Presenta edentación parcial que involucra las piezas 1.4 y 1.5, siendo una brecha de mediana extensión (Fig. 2 y 3). Las piezas vecinas a la brecha, 1.3 y 1.6, son sanas, presentan buena posición y orientación en la arcada y salud periodontal. La corona de ambas tiene buen volumen y altura gíngivo-oclusal. La relación oclusal con los antagonistas naturales es correcta. En el sector 2 presenta una prótesis fi ja convencional metal-resina 2.3-2.6. El tratamiento del área desdentada mediante implantes se descartó por imposibilidad de financiamiento. Se realizó la historia clínica y el plan de tratamiento en base a lo que se realiza en la Clínica Integrada IV de la Facultad de Odontología de la UDELAR. Se realizó el montaje de los modelos de estudio en articulador y un encerado diagnóstico para valorar el caso clínico. El plan de tratamiento tenía como objetivo devolver la salud y el equilibrio del sistema estomatognático, así como también mejorar la estética del paciente. La terapia básica incluyó detartraje, profilaxis y enseñanza de higiene. Se propuso al paciente realizar una prótesis fi ja de zirconia dentosoportada para reponer las piezas 1.4 y 1.5, cuyos pilares serían las piezas 1.3 y 1.6.
Secuencia clínica
PREPARACIÓN DE LOS DIENTES PILARES
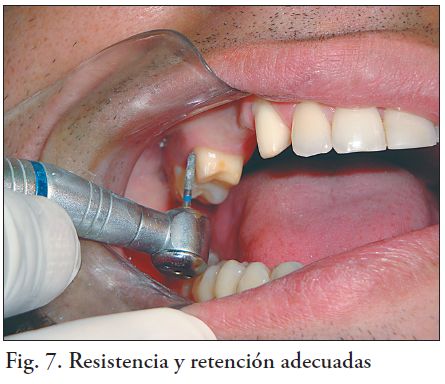
La preparación de los dientes pilares para una prótesis fija con estructura de zirconia, presenta las siguientes características: ser del tipo corona total (en diente pulpado), con ángulo de convergencia entre 6 y 12 grados. La preparación debe asegurar adecuadas condiciones de resistencia, retención y presentar ángulos redondeados.
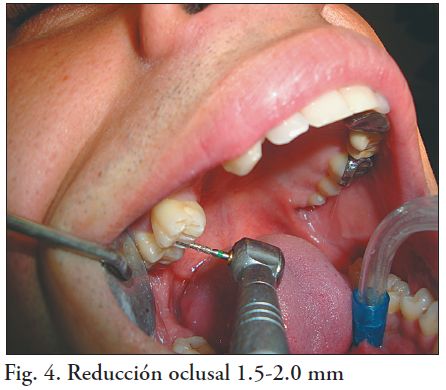
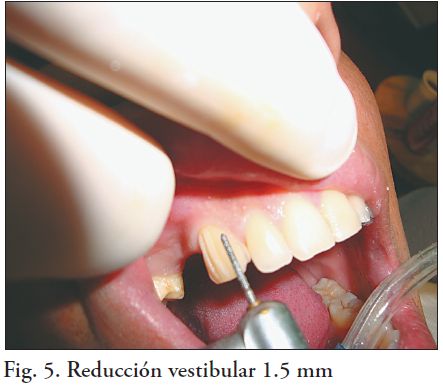
La reducción vestibular, lingual y proximal es de 1.5 mm, y se necesita 1.5-2.0 mm de reducción oclusal como mínimo. En caso de que el espacio interoclusal sea crítico, la corona puede ser realizada con la cara oclusal exclusivamente en zirconia.
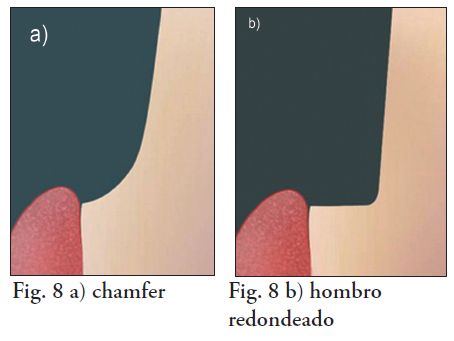
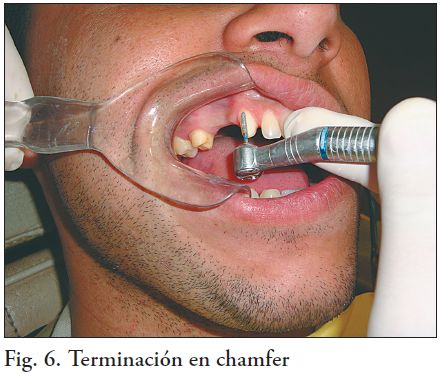
Pueden utilizarse ranuras guías para realizar el tallado (fig 4-5). La terminación es de tipo chamfer u hombro con ángulo axiocervical redondeado, sin retenciones adicionales (fig. 4, 5, 6, 7 y 8 a, b) (4,5). Las piedras son de diamante de grano medio y el tallado se realiza con abundante irrigación e intermitencia. La preparación es supragingival y la terminación es con fresas multicuchillo de corte liso o piedras de diamante de grano fino.
PROVISORIO
 PROVISORIO
PROVISORIO Posterior al tallado, se coloca un provisorio realizado con un material de resina acrílica, que cumpla con los requisitos estéticos, biomecánicos, higiénicos y funcionales acordes al caso. En esta oportunidad se realizó a partir del encerado diagnóstico mediante una técnica indirecta directa. El cementado se realizó en base a un cemento libre de eugenol.
IMPRESIONES
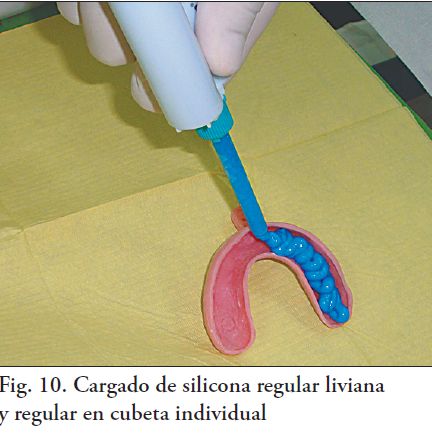
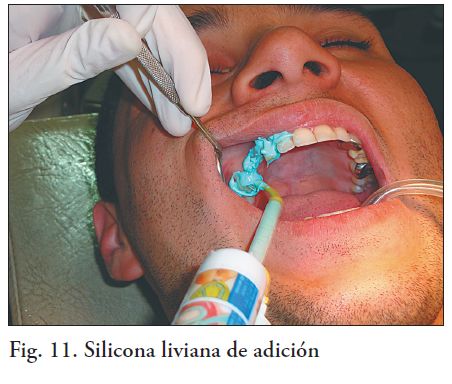
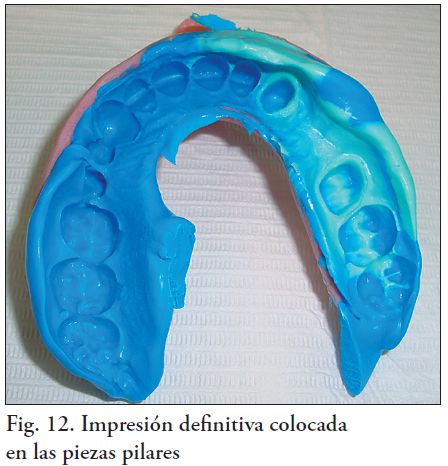
Se utilizó una técnica de impresión realizada en un tiempo, con técnica doble mezcla simultánea con cubeta individual. En la cubeta se cargó silicona regular de adición, y para las preparaciones dentarias se utilizó una jeringa de impresión automezclante cargada con silicona liviana de adición (Fig. 9, 10, 11 y 12). Se tomó una impresión del antagonista con alginato con cubeta de stock, y un registro de oclusión máxima con cera.
Etapa de laboratorio
CONFECCIÓN DE MODELOS
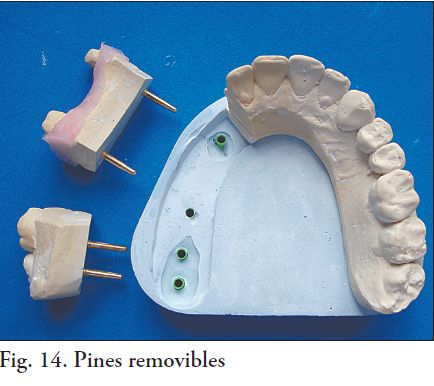
Se realizó el modelo de trabajo en yeso extraduro, con pines removibles de precisión de la zona donde se va a confeccionar la prótesis fija (Fig.13 y 14). Luego de confeccionado el mismo, se montó en articulador junto con el modelo antagonista en oclusión máxima. Los modelos montados fueron enviados a un centro de maquinado de zirconia.
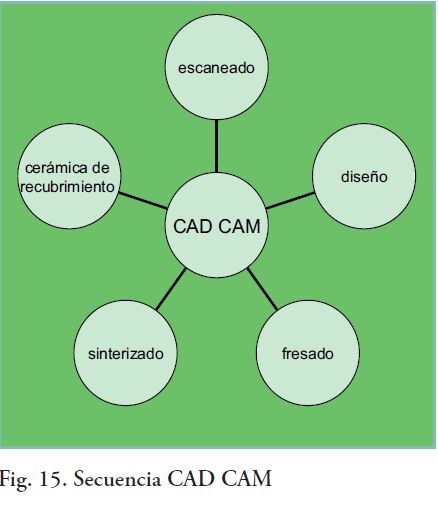
PROCESO CAD CAM
Este proceso consta de 2 etapas: la fase CAD y la fase CAM (computer-aided desing/computeraided manufacturing) (Fig.15). El mismo ofrece varias ventajas desde la perspectiva del laboratorio dental, debido a la automatización de los procedimientos de fabricación. El potencial de los sistemas CAD-CAM para mejorar la precisión se basa en la omisión del encerado, el investido, el colado y en la disminución del tiempo de trabajo.
La primera etapa involucra el escaneado, el cual puede ser realizado: en boca, mediante un escáner intraoral (óptico) o en el laboratorio, mediante el escaneado del modelo (como se realizó en este caso) lo cual es más frecuentemente utilizado con un escáner mecánico, láser u óptico. Esta etapa también involucra el diseño, el cual es realizado mediante un software operativo y varía según los distintos sistemas y marcas. La segunda etapa, el proceso CAM, implica el fresado de bloques de zirconia preparados industrialmente mediante una máquina fresadora.
Secuencia – Fase CAD
ESCANEADO
Se toman impresiones digitales del modelo mediante un procedimiento de escaneado óptico sin contacto, con proyección de franjas y triangulación para una alta precisión, de manera de obtener una representación de tipo tridimensional en la pantalla de la computadora del modelo. Este proceso requiere de la toma de hasta 30 imágenes con el escáner, para establecer las características del modelo de trabajo. El escaneo láser constituye una “impresión virtual” que registra los datos morfológicos del muñón y de los elementos adyacentes, a la cual seguirá una imagen tridimensional en la que se definirá el diseño de la estructura. El rayo láser posee un ángulo de incidencia igual a los 45º con respecto al plano de trabajo, para poder tomar datos tanto de las paredes axiales del muñón como sobre los planos oclusales. El punto láser es leído por un sistema óptico que determina con exactitud la posición. El tiempo promedio de escaneo de un muñón es de 5 minutos. El registro de oclusión, de la brecha y de las piezas vecinas también es escaneado. (Fig 16 a.)
DISEÑO
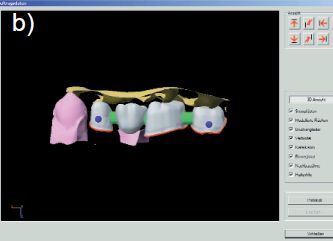
Si bien la preparación de las cofias es establecida automáticamente por el software, el diseño puede variarse. De acuerdo con la forma del muñón, el técnico de laboratorio puede utilizar un espaciador, por ejemplo, si se presentan ángulos fi losos, como podría ser en una transición axio-oclusal, para mejorar la forma y lograr las características adecuadas. De todos modos, por lo menos 1mm de la superfi cie interna no podrá ser afectada por el espaciador. El técnico podrá también tomar en consideración los datos que proporcionan las piezas vecinas y el antagonista, para así variar el diseño primario establecido por el programa utilizando un “cuchillo de cera virtual”. El diseño es siempre guiado por los parámetros que establece el sistema de computadora y que son cruciales para lograr la resistencia de la estructura. El grosor mínimo del esqueleto de zirconia es de 0.6mm y la superficie de los conectores es: 6 mm2 para las piezas anteriores y 9 mm2 para el sector posterior, no pudiendo ubicarse los valores por debajo de estas referencias (6). El diseño de tipo tridimensional puede ser visualizado en cualquier dirección como parte del proceso de diseño e inclusive el grosor del margen (interfase) del cemento puede ser establecido. La selección de color de la estructura puede realizarse de entre 7 tonos pre-establecidos para correlacionarlo con la dentición natural del paciente. (Fig 16 b.)
Fase CAM
FRESADO
El diseño virtual del esqueleto es transformado en códigos legibles para la máquina fresadora, tomando en consideración inclusive la posterior contracción que sufrirá el material durante la etapa de sinterizado. El diseño final es enviado a la máquina fresadora, previamente cargada con los bloques apropiados para el procedimiento. (Fig 16 c, d, e.) La máquina puede tener una gran capacidad, por lo que puede ser cargada en la noche y trabajar automáticamente durante varias horas, fresando una importante cantidad de estructuras y cofi as, optimizando el rendimiento de la misma. Los bloques, si bien tienen una composición química similar entre las diferentes marcas, suelen tener diferencias en la dureza y translucidez, debido al procedimiento de fabricación y la selección del polvo utilizado, así como la técnica de sinterizado. Dependiendo del sistema utilizado y de la marca, los bloques podrán ser totalmente sinterizados ó pre-sinterizados. Los bloques que son totalmente sinterizados, al ser fresados, logran la forma final real de la subestructura, pero la alta dureza que presentan tiene algunas desventajas como ser: mayor tiempo de fresado y rápido desgaste de las herramientas que fresan (7). Otro método más frecuentemente utilizado es el que maneja bloques de zirconia presintetizados, cuyo estado de tipo poroso, hace que sean más fáciles de fresar para la máquina. Sin embargo, después de esta etapa inicial, la estructura tiene que ser sinterizada en un horno para alcanzar una mayor dureza y densidad del material. Este pro-ceso de sinterizado, es acompañado por una contracción de la estructura en un rango del 20-30%. Para compensar esta contracción, en el proceso de fresado, la subestructura se fresa a un tamaño aumentado, tomando en cuenta la futura contracción que sufrirá. El éxito de esta compensación numérica, depende de la composición y homogeneidad del bloque de zirconia y del proceso de fabricación de los bloques que utiliza cada fabricante. Lo anteriormente descripto, puede impactar directamente en el ajuste final de las restauraciones y es más crítico a medida que la rehabilitación se hace más larga (8). El procedimiento para la confección de un esqueleto de 3 piezas en la máquina, implica un tiempo promedio de fresado de unos 50 minutos.
SINTERIZADO
Se realiza un pulido manual y se establece el color de la subestructura previo a que la misma vaya al horno. El proceso de sinterizado se realiza en un horno especial de forma automatizada, incluye fases de calentamiento y enfriado y dura aproximadamente unas 11 hrs., aunque es variable según el sistema. (Fig 16 f.)
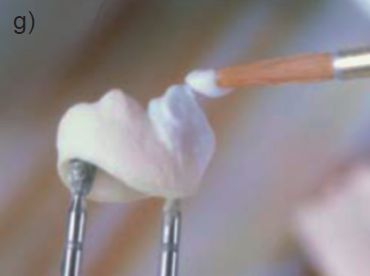
CERÁMICA DE RECUBRIMIENTO
La última etapa consiste en el agregado de la cerámica de recubrimiento. La cerámica que se utiliza tiene un coefi ciente de expansión térmica similar al de la zirconia y consiste en un sistema de 16 tonos basados en la escala VITA clásica. (Fig. 16 g.)
Continuación de la secuencia clínica
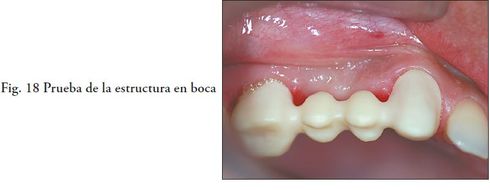
PRUEBA DE LA ESTRUCTURA
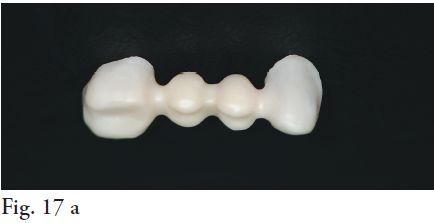
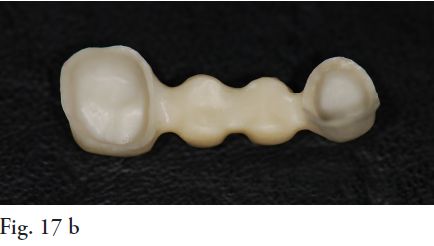
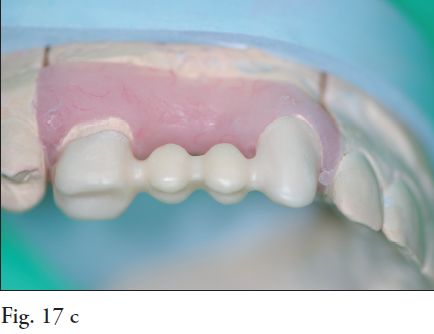
En el procedimiento de prueba de la estructura lo que se controla principalmente es el ajuste marginal (Fig.17 a, b, c y 18). La precisión que se logra a través del CAD CAM en la confección de estas prótesis fijas, logra muy buena adaptación marginal, lo que ya ha sido demostrado por varios estudios científicos y es una de las grandes ventajas que presentan estos sistemas (5,7). La mayoría de los autores coincide en que el ajuste marginal clínicamente aceptable es de 100-120 micrómetros. En un estudio que compara algunos sistemas de CAD CAM, se desprenden los siguientes valores de ajuste marginal: 66-71 micrómetros para Lava y 9-12 micrómetros para Procera, entre otros, deduciendo que los valores se ubican claramente dentro de los parámetros aceptables clínicamente. Este factor es crucial ya que es uno de los determinantes del éxito a largo plazo de la rehabilitación prostodóncica. Posteriormente a la prueba de la estructura se procede a la toma final de color.
Fig. 17. Estructura de zirconia (a,b,c)
PRUEBA DEL BIZCOCHO
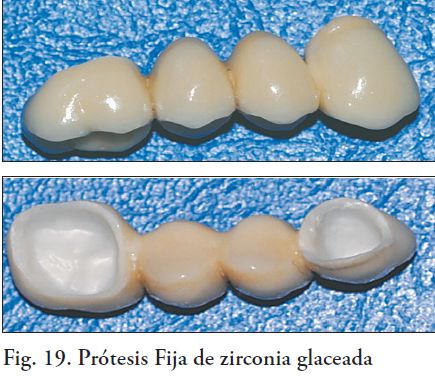
Luego de que el esqueleto ha sido probado en boca es enviado al laboratorio, para el agregado de cerámica de recubrimiento. Antes del glaseado final se debe realizar otra prueba en boca, para verificar los contactos oclusales y los puntos de contacto proximales (Fig.19).
CEMENTADO
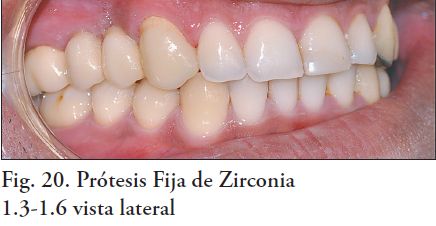
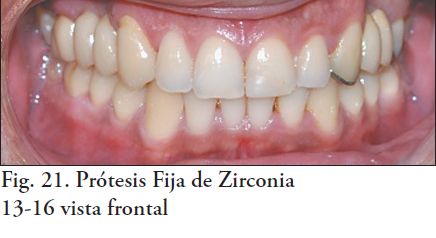
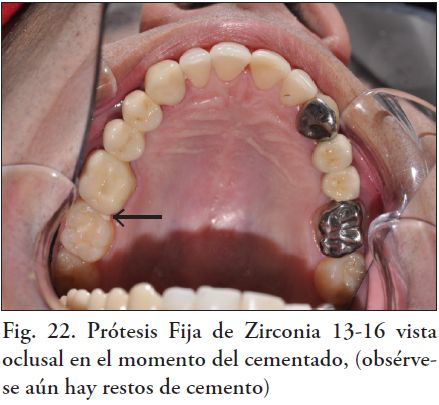
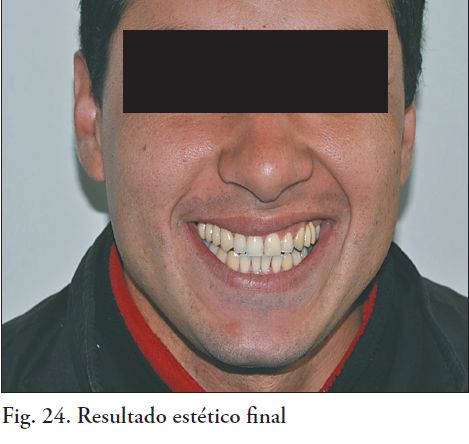
En este procedimiento se puede utilizar: fosfato de zinc, ionómero de vidrio ó cemento autoadhesivo. Los resultados clínicos demuestran que el tipo de cemento utilizado no influye en la durabilidad de este tipo de rehabilitaciones (9, 13-18). En este caso el cementado se realizó con ionómero de vidrio, Fuji I (Fig. 20, 21, 22, 23 y 24). Como terapia de mantenimiento: se indica un primer control a los tres meses de cementada la prótesis fija, continuando luego con controles semestrales.
Discusión
En estudios anteriormente planteados, las prótesis fijas metal-cerámicas han mostrado una tasa de éxito del 85% a 10 años (11). Actualmente, numerosos estudios de seguimiento clínico han demostrado que la zirconia presenta las propiedades mecánicas adecuadas para ser utilizada en prostodoncia fija (4-9, 11-12, 14, 17). Así mismo, el desarrollo de los sistemas CAD CAM y la utilización de esta biocerámica permite satisfacer la demanda aumentada por parte de los pacientes de restauraciones dentales libres de metal. (3,4,6) Crisp describe una tasa de éxito del 100% de prótesis fijas de zirconia cementadas al primer año, exceptuando el craquelado de la cerámica de recubrimiento que se produjo en 1 caso clínico de 38 examinados (3). Con referencia a lo anteriormente mencionado, Beuer et al. demostraron que al utilizar la técnica de sobreprensado, en la cual una cerámica de recubrimiento específica se prensa sobre la estructura, estas complicaciones pueden evitarse (12, 20, 21). Sin embargo, estas consideraciones a tener en cuenta, no son únicas para este tipo de prótesis de zirconia y ocurren también craquelados en la cerámica de las prótesis fi jas que presentan estructuras metálicas (11). En otro estudio clínico restrospectivo de 39 meses con prótesis fijas de zirconia, tanto anteriores como posteriores, no hubo ninguna fractura de la estructura, como relata Edelhoff (6). La etapa de diseño de los conectores es crucial en lo que hace a la resistencia a la fractura y la longevidad de las prótesis fi jas de zirconia y se relaciona con el tipo de software utilizado sumado a la capacitación que presente el técnico de laboratorio (3,10). Es importante tener en cuenta las condiciones anteriormente mencionadas, ya que prótesis fijas de zirconia con retenedores intracoronarios han reportado una tasa de fracasos muy elevada (8).
En referencia a la adaptación marginal de la zirconia, algunos estudios científicos han comparado la misma, tomando en cuenta distintos sistemas CAD CAM disponibles en el mercado mundial, encontrando diferencias. Así mismo, autores como Kohorst y col. demostraron que ésta depende de varios otros factores, entre ellos, el procedimiento de fabricación del bloque de zirconia utilizado (8). Además, hay resultados contradictorios con respecto al logro de una buena adaptación marginal al comparar el uso de zirconia presintetizada (la cual es más frecuentemente utilizada) y sinterizada. Esto en parte podría deberse a las diferencias que existen entre los sistemas CAD CAM utilizados (19). De todas maneras, parece ser claro que las condiciones de producción de los bloques de zirconia, las cuales son mantenidas en reserva por las diferentes marcas, son de fundamental importancia, ya que influyen directamente en las propiedades finales de la rehabilitación. Autores como Zarone y col. relatan que la adaptación marginal referente a las prótesis fijas de zirconia depende de varios factores como ser: diferencias entre los sistemas CAD CAM, características individuales de la prótesis (largo, confi guración) y efecto del agregado de la cerámica de recubrimiento (26). No se encuentran diferencias signifi cativas en ajuste marginal entre prótesis fijas de 3,4 y 5 unidades en línea, aunque el incremento en la extensión y la utilización de estructuras en arco cruzado tienen una tendencia a incrementar el desajuste marginal (27). Al comparar varios materiales y sistemas, autores como Gonzalo y col. han encontrado los siguientes valores de ajuste marginal en micrómetros: Lava Zirconia: 66-71, Inceram: 40-80 y Pocera Zirconia: 9-12. De este estudio también se desprende que la técnica CAD CAM es más precisa que el encerado convencional para prótesis fi ja metal-cerámica, encontrándose mayor desajuste marginal en esta última, aunque sus valores se ubiquen dentro de lo clínicamente aceptable (10). La zirconia ha sido testeada en pacientes con hipersensibilidad a los metales y sus aleaciones, dando como resultado que es una alternativa viable y segura en esos casos, ya que no genera reacciones de hipersensibilidad (22). Así mismo, la adhesión bacteriana a la misma es menor, si la comparamos con el titanio, lo cual ha sido demostrado en varios estudios, tanto in vitro como in vivo, de ahí que la biocompatibilidad sea una de sus mayores ventajas (23-25). Autores como Oliva J, Oliva X, Oliva JD, resaltan la ventaja estética de este material frente a los metales, al describir una rehabilitación que involucra los dos incisivos centrales con dos coronas de zirconia, evitando la translucidez grisácea de los metales (2).
Conclusiones
La tasa de éxito de las prótesis fijas con estructura de zirconia, demostrada por estudios de seguimiento clínico de mediano plazo, es muy elevada. La estética que alcanzan, evitando la translucidez grisácea de los metales y la biocompatibilidad que presentan por ser biocerámicas, son sus mayores virtudes. Además, el ajuste marginal que logran a través de la tecnología CAD CAM, las posiciona en ventaja frente a las prótesis fijas metal cerámicas convencionales. Aunque se precisan estudios de seguimiento a largo plazo, sus aplicaciones clínicas parecen ser muy alentadoras.
Referencias bibliográficas
-
Vagkopoulou T, Koutayas S, Koidis P, Strub J. Zirconia in Dentistry: Discovering the nature of an upcoming bioceramic. The European Journal of Esthetic Dentistry, 2009 4 (2): 130-151
-
Oliva J, Oliva X, Oliva JD. Five-year Success Rate of 831 Consecutively Placed Zirconia Dental Implants in Humans: A Comparison of Th ree Different Rough Surfaces. Int J Oral Maxillofac Implants. 2010 MarApr;25(2):336-44
-
Crisp R, Cowan A, Lamb O, Tulloch N, Burke F, A clinical evaluation of all-ceramic Bridges placed in UK general dental practices: first-year results, Br Dent J. 2008 Nov 8; 205(9): 447-82
-
Molin M, Karlsson L. Five-year clinical prospective evaluation of zirconia-based denzir 3-unit FDPs, Int J Prosthodont. 2008 May-Jun; 21 (2): 223-7
-
Gonzalo E, Suárez M, Serrano B, Lozano J. Marginal fit of zirconia posterior fi xed partial dentures. The International Journal Of Prosthodontic 2008, 21 (5): 398-340
-
Edelhoff D, Beuer F, Weber V, Johnen C. Hip zirconia fixed partial dentures- clinical results after 3 years of clinical service. Quintessence Int. 2008 Jun; 39 (6): 459-471
-
Reich S, Kappe K, Teschner H, Schmitt J. Clinical fit of four-unit zirconia posterior fixed dental prostheses. Eur J Oral Sci. 2008 Dec; 116 (6): 79-84
-
Kohorst P, Brinkmann H, Li J. Marginal accuracy of four-unit zirconia fixed dental prostheses fabricated using diff erent computer-aided design/computer-aided manufacturing systems. Eur J Oral Sci. 2009 Jun; 117(3): 319-325
-
Komine F, Blatz MB, Matsumura H. Current status of zirconia-based fixed restoratios. J Oral Sci. 2010; 52 (4): 531-9
-
Gonzalo E, Suarez MJ, Serrano B. A comparison of the marginal vertical discrepancies of zirconium and metal ceramic posterior fi xed dental prostheses before and after cementation. J Prosthetic Dent 2009, 102: 378-384
-
Siegward D, Heintze DDS. Survival of zirconia and metal-supported fixed dental prostheses: a systematic review. Int J Prosthodont. 2010 Nov-Dec;23(6):493-502
-
Beuer F, Edelhoff D, Gernet W. Th ree-year prospective evaluation of zirconia-based posterior fixed dental prostheses. Clin Oral Investig 2009, 13(4): 445-451
-
Tinschchert J, Schulze KA, Natt G. Clinical behaviour of zirconia-based fixed partial dentures made of DC-Zirkon: 3 year results. Int J Prosthodont 2008;21(3):217-222
-
Molin MK, Karlsonn SL. Five year clinical prospective evaluation of zirconia-based Denzir 3-unit FPDs. Int J Prosthodont 2008, 21: 223-227
-
Schmitter M, Mussotter K, Rammelsberg. Clinical performance of extended zirconia frameworks for fixed dental prostheses: twoyear result. J Oral Rehabil 2009, 36: 610-615
-
Cehreli MC, Kokat AM. CAD CAM zirconia vs slip cast glass infi ltrated alumina/zirconia all-ceramic crowns: 2-year results of a randomized controlled clinical trial. J Appl Oral Sci 2009, 17: 49-55
-
Schmitt J, Holst S, Reich S. Zirconia posterior fixed partial dentures: a prospective and clinical 3-year follow up. Int J Prosthodont 2009, 22: 597-563
-
Ortorp A, Kihl ML, Carlsson GE. A 3-year retrospective and clinical follow-up study of zirconia single crowns performed in a private practice. J Dent 2009, 37: 731-736
-
Att W, Komine F, Gerds T. Marginal adaptation of three different zirconium dioxide three-unit fixed dental prostheses. J Prosthet Dent 2009, 101: 239-247
-
Roediger M, Gersdorff N, Huels A. Prospective evaluation of zirconia posterior fi xed partial dentures: 4-year clinical results. Int J Prosthodont 2010, 23: 141-148
-
Beuer F, Schweiger J, Kappert HF. Highstrength CAD/CAM-fabricated veneering material sintered to zirconia copings- a new fabrication mode for all-ceramic restorations. Dent Mater 2009, 25: 121-128
-
Bilge Gökcen-Röhlig. Appplicability of zirconia dental prostheses for metal allergy patients. Int J Prosthodontic 2010, 23: 562-565
-
Rimondi L, Cerroni L, Carrassi A, Torricelli P. Bacterial colonization of zirconia ceramic surfaces: an in vitro and in vivo study. Int J Oral Maxillofac Implants 2002; 17: 793-798
-
Scarano A, Piattelli M, Caputi S. Bacterial adhesion on commercialy pure titanium and zirconium oxide disks: an in vivo human study. J Periodontol 2004, 75: 292-296
-
Scotti R, Kantorski KZ, Monaco C. SEM evaluation of in situ early bacterial colonization on a Y-TZP ceramic: a pilot study. Int J Prosthodontic 2007, 20: 419-422
-
Zarone S, Russo S, Sorrentino R. From porcelain-fused-to-metal to zirconia: clinical and experimental considerations. Dental Materials 2011, 27: 83-96
- Tinschert J, Natt G, Mautsch w. Marginal fi t of alumina-and zirconia-based fi xed partial dentures produced by a CAD/CAM system. Operat Dent 2011, 26(4): 367-374
Agradecimientos: A la empresa 3M ESPE (Uruguay) para Lava Zirconia (USA).