Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Odontoestomatología
versión On-line ISSN 1688-9339
Odontoestomatología vol.13 no.17 Montevideo mayo 2011
Implante craneano individual de granvolumen en polimetilmetacrilato demetilo a partir de un prototipo rápido.Reporte de un caso
Resumen
Abstract
Palabras claves: Prótesis Buco Maxilo Facial, implante craneano, endo-prótesis, estereolitografía, prototipo rápido
Keywords: Maxillofacial Prosthetics, cranial implants, endo-prosthesis, stereolithography, rapid protoyping
(*) Profesor, Director del Servicio de Prótesis B.M.F., Facultad de Odontología UdelaR.
(**) Asistente Titular del Servicio de Prótesis B.M.F., Facultad de Odontología UdelaR.
(***) Asistente Contratado del Servicio de Prótesis B.M.F., Facultad de Odontología UdelaR.
Fecha recibido: 14.10.10 - Fecha aceptado: 16.12.10
Introducción
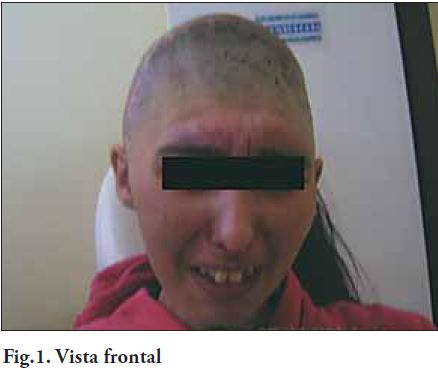
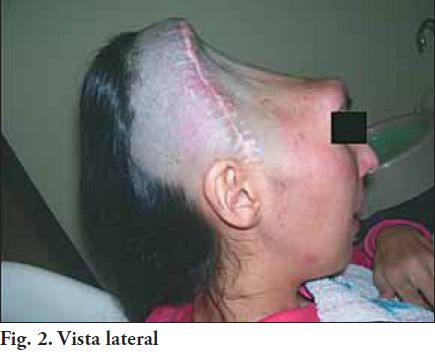
En el marco de la atención descentralizada del Servicio de Prótesis Buco-Maxilo-Facial, de la Facultad de Odontología (UdelaR.), la paciente fue derivada a interconsulta desde el Servicio de Neurocirugía del Hospital de Tacuarembó (A.S.S.E.), al Servicio de Prótesis Buco Maxilo Facial del Hospital de Durazno (A.S.S.E.) en diciembre de 2008. Se trata de una paciente de 24 años de edad, que sufrió un traumatismo craneano como consecuencia de un accidente de tránsito, una de cuyas secuelas fue la pérdida de aproximadamente el 40% de sustancia ósea en zona anterior y bilateral de la bóveda craneana (Fig. 1 y 2).
Como consecuencia de la interrupción de la continuidad ósea, se produce una deformación facial, que además trae aparejado graves alteraciones estéticas y funcionales. Con la reconstrucción del defecto óseo se busca, mejorar la cosmética, protección de los tejidos subyacentes y estabilizar la presión intracraneal, lo cual podría estimular la recuperación de funciones perdidas. De lograr alcanzar los objetivos planteados, permite al individuo la reinserción a la vida familiar y social. El implante de calota craneana, es una endoprótesis de material aloplástico, que va a sustituir el tejido duro (hueso) perdido. Este es fi ja-do, en block quirúrgico por medio de tornillos y placas de osteosíntesis.
Se formó un equipo multidisciplinario (1). Integrado por: Dr. Alvaro Villar (Neurocirujano), Dr. Esteban Pollo (Anestesista), Dres. José Crestanello y Augusto Robano (Cirujanos Bucomaxilofaciales) y los Dres. Roberto Soler, Javier De Lima y Carlos Cabrera (Protesistas Bucomaxilofaciales), quienes realizaron desde el manejo de las imágenes, hasta la obtención fi nal del implante. En la interconsulta, el equipo multidisciplinario opta por la reconstrucción mediante una prótesis interna, en este caso en polimetil-metacrilato de metilo (P.M.M.A.). El procesado de imágenes y la construcción de la prótesis se realizó en el Servicio de Prótesis Buco-Maxilo-Facial de la Facultad de Odontología de la UdelaR.
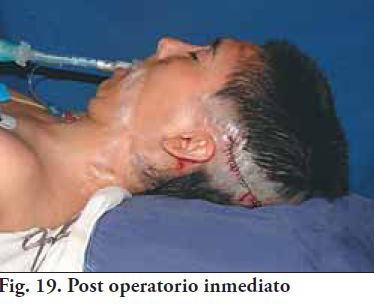
El procedimiento quirúrgico, se llevó a cabo en el Hospital de Tacuarembó, dirigido por el Dr. Ciro Ferreira, que puso a total disposición la infraestructura técnica y administrativa, para realizar la intervención planificada, el postoperatorio inmediato y el tratamiento rehabilitador correspondiente.
La paciente y familiares, por declaración de consentimiento informado, autorizaron el procedimiento planteado, conociendo sus ventajas e inconvenientes, como forma de dar solución a una deformidad, que no había sido posible rehabilitar hasta el momento.
Antecedentes
En el Servicio de Prótesis B.M.F., se han resuelto satisfactoriamente pérdidas de sustancia ósea a nivel de cráneo, utilizando el método de la moulage o impresión facial, preconizado por Benoist (2). Luego de vaciado el modelo, se realiza conjuntamente con el cirujano, una modifi cación del mismo, conocido como cirugía de modelo, desgastando el yeso en forma aproximada al espesor estimado de recubrimiento cutáneo. Sobre este modelo modificado se construye la maqueta, que se procesará para obtener la prótesis interna. Este procedimiento se ha realizado exitosamente, en pacientes que involucraron pequeñas superficies óseas perdidas, sin embargo debido a la extensión del caso que se presenta y su particular complejidad morfológica, no es viable obtener un resultado aceptable aplicando el método anteriormente descripto.
Descripción
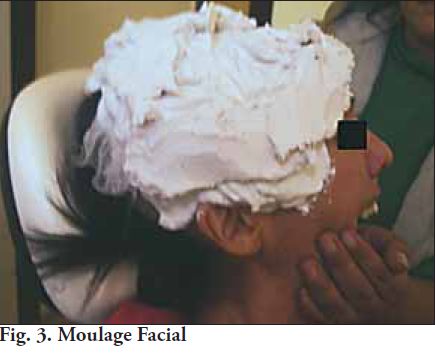
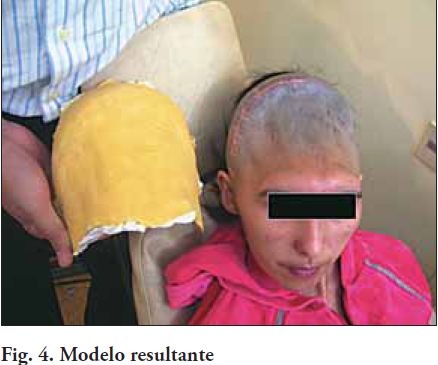
El equipo quirúrgico establece que no es viable la reconstrucción mediante autoinjertos, inclinándose por la opción de utilizar implantes o prótesis confeccionadas en materiales aloplásticos, por lo que convocan a los protesistas maxilofaciales a integrar el equipo. Al examen local, la paciente presenta un gran defecto en el sector anterior y bi-lateral de la bóveda craneana, involucrando los huesos frontal, parietal, temporal y occipital. Sin alteración a la palpación de bordes en las estructuras óseas, libres de espículas y sintomatología; al igual que la zona de tejidos blandos. Dentro de los exámenes complementarios se realizó un “Moulage Facial” (Fig. 3), y la obtención de un modelo de yeso convencional con valor diagnóstico (Fig. 4). Este es el procedimiento, que en muchos casos, se utiliza para obtener el modelo definitivo y la prótesis a instalar al paciente (3).
Luego de completada la historia clínica protésica, se establecen los posibles planes de tratamiento protésicos, elevando las alternativas al equipo multidisciplinario. La conclusión fue que es posible realizar una prótesis de esas características en dos materiales a elegir: polimetil-metacrilato de termo-curado o titanio colado y la necesidad de utilizar un soporte informático para la obtención de la misma. El software libre empleado, fue InVesalius beta 2, desarrollado por el Centro Renato Archer, Campinas (SP) Brasil, que nos permite procesar las imágenes Dicom, obtenidas de una Tomografía Axial Computarizada (TAC) y transformarlas en formatos .STL compatibles con las máquinas que desarrollan los prototipos rápidos. Los implantes se pueden realizar de dos formas:
1. Diseñar y confeccionar el implante directamente en el ordenador, a partir de la TAC, obteniendo el positivo, en el material selec-cionado, por medio de tallado en una fresadora 3D (4)(5).
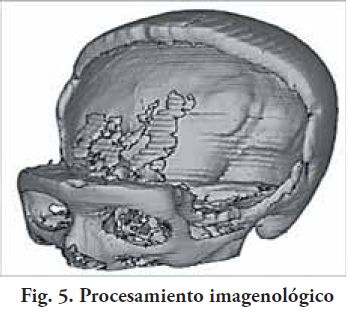
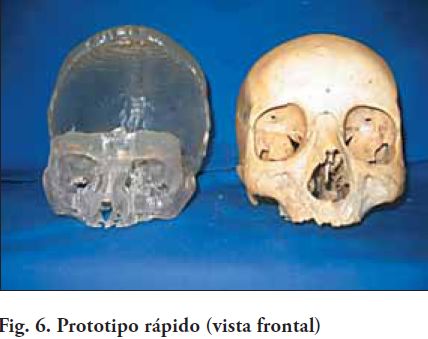
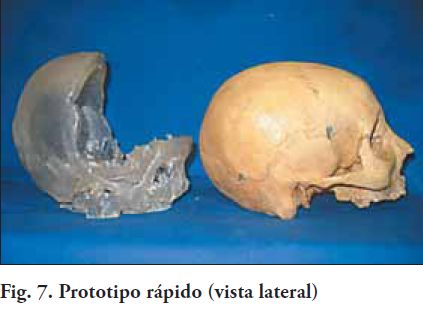
2. Obtener un modelo 3D, conformar sobre el mismo, una pieza patrón, que luego va a ser transformada en el implante defi nitivo, también en el material seleccionado (Fig. 5, 6 y 7). Este procedimiento técnico de laboratorio, se realiza artesanalmente, utilizando diferentes materiales que nos permiten tallar un patrón, el que posteriormente se procesa para obtener el implante (6)(7).
Se entendió que el segundo procedimiento, es el que se podía realizar en nuestro medio, por estar al alcance la tecnología adecuada a un costo razonable. La técnica de prototipos rápidos ha sido muy exitosa, en otros países, usándose con excelentes resultados, en un alto número de pacientes, para el tratamiento rehabilitador de defectos craneales y maxilares (8)(9)(10). El modelo obtenido es un prototipo rápido, a partir de una TAC, siendo un procedimiento no invasivo, exacto, que asegura la reproducción de las estructuras óseas remanentes del paciente con gran fidelidad. Sobre el prototipo se confecciona una prótesis precisa, que al momento de su instalación en el block quirúrgico, ajusta perfectamente. Se solicita una TAC con cortes axiales o helicoidales Dicom de 0.6 hasta 1 mm, este rango es el que nos permite cargar todas estas imágenes obtenidas en el software antes mencionado, dándonos buena definición sin quedar un archivo muy pesado para su manejo. Con el software InVesaluis se realiza la transformación de las imágenes computarizadas, en una imagen de tres dimensiones (3D). De esta forma se hace un cambio de formato Dicom a “.STL” compatible con las máquinas industriales de impresión en 3D. Estas impresoras digitales son las que confeccionan nuestro prototipo rápido. Permite la materialización tridimensional en escala real, 1:1 de las estructuras obtenidas en la tomografía computada, con el cual planifi camos la cirugía, confeccionamos la maqueta y obtenemos la prótesis a instalar. El tiempo que insumen estos procedimientos, exploración de la TAC y confección de dicho prototipo es de aproximadamente 10 días y un plazo similar para la confección del implante (11)(12)(13)(14)(15). Existen diferentes impresoras 3D para la obtención de prototipos:
• Estereolitografía (SLA): Este método utiliza polímeros líquidos que se solidifican con un láser ultravioleta guiado por un programa de computación. Es el más utilizado para obtener el prototipo, obteniéndose un modelo resistente sobre el cual se pueden realizar las diferentes etapas de trabajo necesarias para la confección de la maqueta y el ajuste de la futura prótesis.
-
Sinterización selectiva a láser (SLS): Este método utiliza un polvo termoplástico, con una posterior aplicación de láser para fundirlo y conformar el modelo.
-
Modelado por deposición (FDM): El mecanismo utiliza un flujo de plástico derretido que va siendo depositado por capas.
-
3D Printer: Utiliza un polvo y deposita un adhesivo líquido para dar forma al objeto (16) (17).
Construcción de la prótesis
En la clínica y el laboratorio de Prótesis Buco-Maxilo-Facial, se comparten en líneas generales, los mismos materiales y técnicas a los utilizados en la práctica odontológica convencional. La realización de una prótesis de gran volumen, es sin duda, un desafío para el protésico dental, siendo necesario ocasionalmente, la adaptación de materiales, técnicas y/o equipamientos, para el procesamiento de determinados tipos de prótesis. Esto es particularmente cierto, en este caso, donde se debe procesar una prótesis interna que por sus características, forma y volumen requieren consideraciones particulares, que a continuación se detallan:
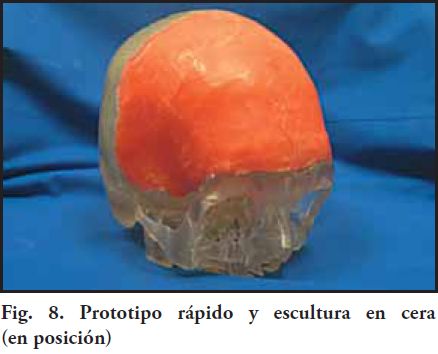
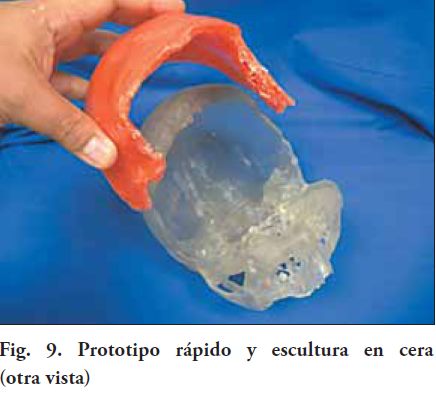
A-1) Material y procedimiento para la confección de la escultura o patrón: se utilizó cera rosada en láminas, este material es de uso habitual para el protésico dental. Tiene bajo costo, fácil obtención y manipulación, sin embargo presenta como desventaja una alta deformación dimensional por unidad de cambio de temperatura. Debido al volumen considerable de este patrón de cera y a su inestabilidad dimensional, la manipulación debió ser extremadamente cuidadosa, no someterla a cambios bruscos de temperatura, por tener un coeficiente de expansión térmica lineal entre 200 x 10 -6 y 390 x 10 -6 / Cº, aproximadamente 0.8%. También como precaución, debe incluirse el patrón rápidamente en la mufla, por mantener la cera una tensión residual que podría provocar deformación del mismo (18). En rasgos generales se le proporcionó a esta escultura un espesor similar al de la bóveda craneana sana, ajustando los bordes y espesores a los obtenidos en el prototipo rápido, lográndose una correcta adaptación de la maqueta al defecto en todo su contorno, con un volumen adecuado. Para devolver la morfología superficial y contornos craneales, se realizaron en acuerdo con el equipo médico, dos esculturas, una de ellas con las medidas antropométricas de la masa ósea perdida y otra de menor volumen, es decir con un menor grado de convexidad, pero que mantuviera un contorno craneal armónico (Fig. 8 y 9). Las dos prótesis obtenidas de sendas maquetas, permiten al equipo quirúrgico seleccionar la más adecuada en el momento de la intervención, a los efectos de poder reposicionar el colgajo, sin provocar tensiones en la sutura.
A-2) Material y procedimiento para la confección de la cámara de moldeo: se utilizaron para tal finalidad los mismos materiales que se utilizan en la puesta en mufla de una prótesis dental convencional. Se realizó una cavidad de moldeo en yeso piedra, mediante la confección de un núcleo duro en dos partes por la línea de mayor convexidad. Se completo la mufla con yeso parís (19).
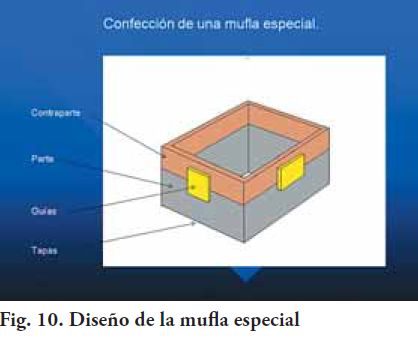
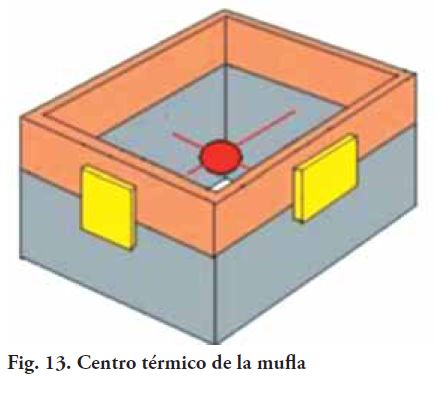
A-3) Material y procedimiento para la confección de la prótesis: el material utilizado para este caso fue el poli-metil metacrilato de metilo (PMMA), incoloro, termo-curable, de micro-partículas, que es altamente biocompatible para ser utilizado tanto en prótesis internas o inclusiones. La ausencia de pigmentos en su constitución, junto con un procesado correcto asegura ausencia de reacciones de los tejidos receptores de la prótesis. En el procesado del mismo se deberá asegurar la eliminación de monómero residual tanto como sea posible, siendo éste el responsable de la mayoría de las reacciones adversas. (20). El mencionado material es de fácil obtención y bajo costo. Permite realizar ajustes si fuera necesario, por parte del protesista en sala de operaciones, tanto sustracción (desgaste y recorte), como adición (agregado de material auto - curable), con relativa facilidad y rapidez. Presenta propiedades mecánicas que aseguran condiciones de resistencia con espesores adecuados, compatibles con los tejidos de la bóveda craneana a reponer. Le permite al cirujano en el acto quirúrgico, realizar la fijación en la prótesis y los tejidos sanos adyacentes mediante placas y tornillos, siendo factible también la colocación de tornillos accesorios para fijar haces musculares cuando es necesario. El material utilizado para el implante, por ser termo curable, debe esterilizarse por técnicas en frío o a muy bajas temperaturas, existentes en el ámbito hospitalario. Por las características detalladas anteriormente se consideró al PMMA como el material de primera elección para la confección de la prótesis interna propuesta. La diferencia con la manipulación habitual, es que debido al gran volumen de la mufla y la cavidad de moldeo, se tuvieron que manejar tiempos diferentes a los habituales. Para la eliminación de la cera se dejó la mufl a 15 min. en agua hirviendo, a los efectos que llegue a la temperatura adecuada dentro de la cámara de moldeo. El prensado se realizó en una prensa de mesa, hidráulica, de dimensiones especiales, que soporta dos toneladas de presión, lo que facilitó su procesamiento. El mismo fue empaquetado en una etapa plástica avanzada de polimerización, para disminuir los riesgos de aparición de poros en el acrílico de la prótesis. Cada una de las prótesis insumió 250 gramos de polímero aproximadamente. El ciclo de curado, debido al importante volumen de material, se realizó durante 12 hs. a 60 grados y 6 horas a ebullición, controlando la evaporación del agua, para obtener la completa eliminación del monómero residual. A-4) Equipamiento: debido al gran volumen de estas prótesis, no fue posible encontrar en el mercado una mufla tan grande, que tuviera la capacidad para alojar ambas esculturas, ni tampoco para procesarlas en forma unitaria. Por lo tanto se diseñó y construyó una que tuviera las dimensiones necesarias para procesar las dos maquetas a la vez (Fig. 10). Esta mufl a fue diseñada de forma simple, y se construyó a partir de planchuelas de hierro, uniéndolas entre sí mediante soldadura eléctrica, con cuatro guías soldadas a la parte, para asegurar el ajuste entre ambas (Fig. 11, 12 y 13). La parte tiene doble altura, ya que es la que recibe el mayor volumen de los patrones y la contra-parte la mitad por ser solamente la que completa la cámara de moldeo.
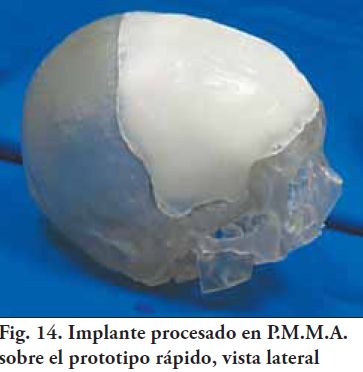
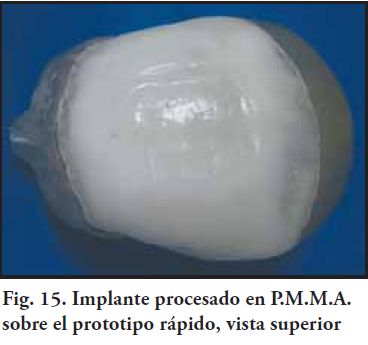
Se construyeron dos prensas individuales de tamaño especial. Cada una tiene dos hierros ángulo de 2cm. de ala, en uno se soldaron dos tuercas de ¾, en el otro dos orificios pasantes para que los tornillos, de cabeza allem, permitan el ajuste de una de las caras de los ángulos a la mufl a. Se ubi-có cada una en un extremo, para poder mantener cerrada la mufla durante la eliminación de cera y el proceso de polimerización. A-5) Adaptación y terminación superfi cial: Una vez cumplida la etapa de procesado, cada una de las prótesis debieron ser ajustadas sobre el prototipo rápido, destacándose que no se buscó un ajuste marginal extremadamente preciso (Fig. 14 y 15). Por consulta con el neurocirujano, no era imprescindible un perfecto ajuste, pudiendo quedar una cierta luz entre prototipo rápido y la prótesis. Esto es favorable desde varios puntos de vista:
-
constructivo, por las variaciones dimensionales de los materiales empleados.
-
práctico, por la complejidad del terreno óseo anfractuoso.
-
quirúrgico, por permitir una mejor ubicación del implante en sala de operaciones, sin necesidad de hacer retoques.
El proceso de acabado se realizó mediante el devastado, a los efectos de lograr una superfi cie interna y externa sin espículas, sin bordes fi losos ni concavidades o convexidades marcadas, terminándose con un proceso de arenado en todas las caras (Fig. 16). No es aconsejable la terminación de la superficie con un pulido a espejo. Se obtuvo una transición entre modelo y prótesis de un contorno suave, para evitar lacerar los tejidos blandos de recubrimiento y correr el riesgo de una posible exposición de la prótesis por injuria mecánica.
El implante se construye previo a la cirugía, se lo entrega montado en su prototipo, esterilizado por algún método en frío, como puede ser gas o con equipos a base de peróxido de hidrógeno. El utilizado fue este último por disponer el Hospital de Tacuarembó del equipo necesario. El proceso se realiza en menos de una hora (entre 45 y 55 minutos) a una temperatura menor a 40º C. Se coloca el material a esterilizar en la cámara de esterilización, se cierra y produce el vacío. Se inyecta y vaporiza una solución acuosa de peróxido de hidrógeno, por la aplicación de una radiofrecuencia muy baja (13.56 Mhz.), iniciando la generación del plasma. En estado de plasma, el vapor de peróxido de hidrógeno es separado en especies activas, que se combinan con la membrana plasmática de los microorganismos provocando la destrucción de los mismos. Al cesar la radiofrecuencia los componentes activados pierden su alta energía y se recombinan para formar oxígeno y agua, que es el único residuo del proceso. Es un método rápido, seguro para el paciente y los operadores, no requiere aireación y no deja residuos tóxicos. Su inconveniente radica en el costo y las limitaciones por no poder esterilizar, géneros (algodón, gasa), celulosas y derivados (21).
Intervención quirúrgica
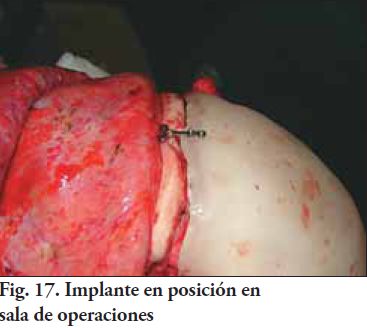
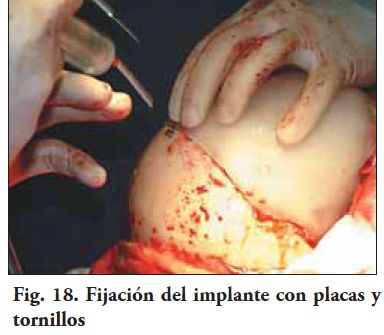
Con las prótesis estériles, inclusive el modelo estereolitográfico, da comienzo la intervención quirúrgica con todos los integrantes del equipo multidisciplinario presentes en block. Se procede a la preparación del paciente, el anestesista comienza a realizar la inducción y la intubación para poder empezar con el procedimiento. El neurocirujano realiza la incisión, descubierta y decolado correspondiente hasta llegar a la zona de trabajo. Los cirujanos maxilo-faciales prueban los implantes y se procede a seleccionar el de convexidad menor, ya que era el que permitía reposicionar el colgajo, con una aproximación de los labios de la herida sin tensiones. Los retoques en block por parte de los protesistas maxilo-faciales no fue necesaria, ya que los dos implantes tenían una correcta adaptación y no fue necesario realizar ningún ajuste intra-operatorio. El equipo de cirugía procede a fijar el implante mediante las placas de osteosíntesis y los tornillos adecuados (Fig. 17, 18 y 19).
Características y beneficios del Implante:
-
Permiten ser enviados estériles a la cirugía, incluyendo el prototipo.
-
Son fácilmente contorneados en la misma intervención, mediante un modelado de su superfi cie, pudiéndose trabajar sobre el modelo en el block quirúrgico.
-
Dan una adecuada protección a la masa craneana existente.
-
Rigidez y dureza similar al hueso ausente.
-
Su colocación ayuda a la regularización de la presión intracraneana.
-
Recompone el perfil anatómico perdido, devolviendo la fisonomía y estética perdidas.
-
Rehabilita psicosocialmente al paciente, favoreciendo su inclusión familiar y social.
-
Son fácilmente fijados rígidamente por sistema de placas y tornillos, en la intervención quirúrgica.
-
Son de bajo costo y accesibles para el Sistema Nacional de Salud (SNIS).
Discusión
La aplicación del procesamiento informático, imagenológico combinado con las técnicas 3D, en particular la estereolitografía, permite la obtención de un prototipo rápido. Este procedimiento ha demostrado una precisión ampliamente superior, con respecto a la técnica convencional de confección de prótesis a partir de una Moulage facial. La realización de un prototipo rápido es el único método que le permite al protesista contar con la reproducción exacta del defecto, más aún en un caso de esta complejidad, donde gran parte de los márgenes se encuentran en planos anatómicos profundos. La utilización del P.M.M.A. para este tipo de prótesis interna, se considera como primera elección dado su fácil construcción y la posibilidad de un eventual desgaste en el proceso de ajuste en sala de operaciones con respecto al titanio.
Conclusiones
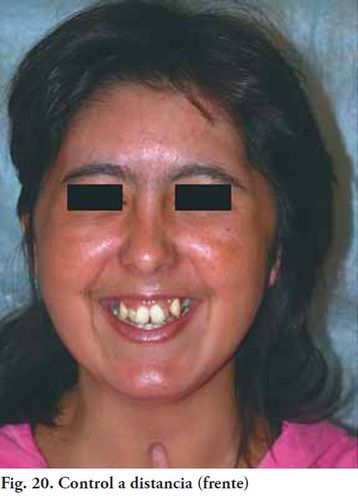
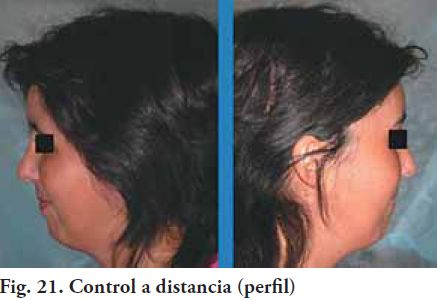
Se presentó un caso de etiología traumática, con una gran pérdida de sustancia de aproximadamente de un 40 %. Al año de evolución después de colocado el implante de cráneo de P.M.M.A, no se presentaron complicaciones de ninguna naturaleza (Fig. 20 y 21).
Referencias bibliográficas
-
Jankielewicz I. et al. Conceptos y principios generales en prótesis-buco-maxilo-facial. En: Prótesis Buco Maxilo Facial. Barcelona: Quintessence, 2003. p37-48
-
Benoist M. Activities diverses de la prothese maxillo-faciale. Paris: Julien Prelat, 1978. p375-422
-
Trigo J. Inclusiones y prótesis internas. En: Prótesis Restauratriz Maxilo Facial. Buenos Aires: Mundi, 1987. p147
-
Sannomiya EK, Silva JV, Brito AA, Saez DM, Angelieri F, Dalben Gda S. Surgical planning for resection of an ameloblastoma and reconstruction of the mandible using a selective laser sintering 3D biomodel. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008;106(1):36-40
-
Silva DN, Gerhardt de Oliveira M, Meurer E, Meurer MI, Lopes da Silva JV, Santa-Bárbara A. J. Dimensional error in selective laser sintering and 3D-printing of models for craniomaxillary anatomy reconstruction. Craniomaxillofac Surg. 2008 ;36(8):443-9.
-
Almeida AB, Raposo-do-Amaral CE, Ferreira DM, Hotta L, Raposo-do-Amaral CA, Silva JVL et al. Modelo tridimensional do esqueleto craniofacial: precisão de uma ferramenta para o planejamento cirúrgico. Braz J Craniomaxillofac Surg [en línea] 2009; 12: 5-9. [fecha de acceso: 1 de junio de 2011]. Disponible en: http://www.abccmf.org.br/ Revi/2009/Jan_Mar_2009/03%20%20Modelo%20tridimensional%20do%20esqueleto%20craniofacial.pdf
-
Sannomiya EK, Reis SA, Asaumi J, Silva JV, Barbara AS, Kishi K. Clinical and radiographic presentation and preparation of the prototyping model for pre-surgical planning in Apert’s syndrome Dentomaxillofac Radiol. 2006 Mar;35(2):119-24
-
Villela CHS, Noritomi PY, Silva AM, Silva JVL, Cavalcanti MGP, Passini AC. et al. Th e virtual biomodel as a complementary resource for the diagnosis of mandibular ankylosis. Virtual and Physical Prototyping 2007; 2 (4): 225–228
-
Meurer E, Oliveira MG, Meurer MI, Silva JVL, Santabarbara A, Heitz C. Os biomodelos de prototipagem rápida em Cirurgia e Traumatologia Bucomaxilofacial. Rev Odontol 2007; 7: 494-528
-
Steck JH, Miquelino R, Lemos Gomes de Souza A, Gouveia María de Fátima, Lopes da Silva JV. Planejamento de cirurgias complexas em cabeça e pescoço – o uso de modelos tridimensionais. Rev Bras Cir Cabeça Pescoço [en línea] 2007; 36 (3): 171-173. [fecha de acceso: 1 de junio de 2011]. Disponible en: http://sbccp.netpoint.com. br/ojs/index.php/revistabrasccp/article/ view/92/84
-
Meurer MI, Meurer E, Silva JVL, SantaBárbara A, Nobre LF, Oliveira MG et al . Aquisição e manipulação de imagens por tomografi a computadorizada da região maxilofacial visando à obtenção de protótipos biomédicos. Radiol Bras [en línea]. 2008 [fecha de acceso: 1 de junio de 2011] ; 41(1): 49-54. Disponible en: http://www.scielo.br/scielo.php?script=sci_ arttext&pid=S0100-39842008000100013&ln g=en&nrm=iso&tlng=pt
-
Butzke KW, Batista Chaves KD, Dias da Silveira HE, Dias da Silveira HL. Evaluation of the reproducibility in the interpretation of magnetic resonance images of the temporomandibular joint. Dentomaxillofac Radiol. 2010;39(3):157-61
-
Silveira HL, Gomes MJ, Silveira HE, Dalla-Bona RR. Evaluation of the radiographic cephalometry learning process by a learning virtual object. Am J Orthod Dentofacial Orthop. 2009;136(1):134-8.
-
Liedke GS, da Silveira HE, da Silveira HL, Dutra V, de Figueiredo JA. Infl uence of voxel size in the diagnostic ability of cone beam tomography to evaluate simulated external root resorption. J Endod. 2009 ;35(2):233-5.
-
Silveira HL, Silveira HE, Dalla-Bona RR, Abdala DD, Bertoldi RF, von Wangenheim A. Software system for calibrating examiners in cephalometric point identification. Am J Orthod Dentofacial Orthop. 2009;135(3):400-5
-
Todescan FF, Bechelli A, Romanelli H. Implantología contemporánea-Cirugía y prótesis. Cap. 1 Chilvarquerl, p1-10. Cap.2 Rodanello H., pág 11-54. Ed. Artes Médicas, Sao Paulo. Brasil, 2005.
-
Oliveira, MF, Maia IA, Noritomi PY, Nargi GC, Silva JVL, Ferreira BMP, Duek EAR. Construção de Scaffolds para engenharia tecidual utilizando prototipagem rápida. Matéria (Rio J.) [en línea]. 2007; 12 (2) [fecha de acceso: 1 de junio de 2011], 373-382 . Disponible en: http://www.scielo.br/ scielo.php?script=sci_arttext&pid=S151770762007000200016&lng=pt&nrm=iso>. ISSN 1517-7076. doi: 10.1590/S151770762007000200016
-
Craig R, O’Brien W, Powers J. Ceras. En: Materiales dentales. 6ª ed. Madrid: Mosby, 1996. p209-210
-
Saizar P. Resinas Acrílicas. En: Prótesis a placa. 5ed. Buenos Aires: Progdental, 1953. p677-687
-
Rudd K, Morrow R, Knight G, Howard E. Revestimiento, quemado y colado. En: Rudd K, Morrow R, Rhoads JE. Procedimientos en el laboratorio dental: Prótesis parcial removible. 2ed. Mallorca: Salvat, 1988. P285-309
-
Sociedad de Enfermeras en Pabellones Quirúrgicos y Esterilización, Zona Sur. Sistema de esterilización por plasma de peróxido de hidrogeno [en línea]. Chile. [fecha de acceso: 1 de junio de 2011]. Disponible en: http:// www.enfermeraspabellonyesterilizacion.cl/ trabajos/plasma.pdf
Dr. Roberto Soler: rgsoler@adinet.com.uy