Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Odontoestomatología
versión On-line ISSN 1688-9339
Odontoestomatología vol.11 no.12 Montevideo mayo 2009
Hipomineralización molar-incisiva (MIH): una patología emergente
Dra. Licet Alvarez* Dra. Laura Hermida**
* Prof. Agdo. Programa Docencia Servicio Investigación- Área pediátrica. Prof. Adj. Cátedra Odontopediatría. Universidad de la República
**Asist. Grado 2 Programa Docencia Servicio Investigación- Área pediátrica.Universidad de la República
El aumento en la prevalencia de hipomineralizaciones del esmalte preocupa a la Odontopediatría. Las lesiones abarcan desde opacidades delimitadas blanco amarillentas o amarronadas hasta la ruptura del esmalte, siempre afectando a los primeros molares e incisivos permanentes. Por tal motivo se define esta patología con el nombre de "Molar Incisor Hipomineralization", lo que motiva el uso internacional de la sigla MIH. Se trata de una lesión de Hipomineralización del esmalte, de origen sistémico y etiología variada que se desarrolla en el primer año de vida del individuo. Se debe hacer el diagnóstico diferencial con hipoplasias del esmalte, fluorosis y amelogénesis imperfecta.
Las lesiones tienen un significativo impacto en las necesidades de tratamiento, incluso en poblaciones con baja actividad de caries, dificultan las técnicas adhesivas y requieren procedimientos rehabilitadores de alto costo en el adulto. La prevalencia reportada a nivel internacional varía entre 3 y 23.4%, afectando por igual a ambos sexos. En nuestro país son necesarios estudios para determinar su prevalencia.
Palabras clave: Hipomineralización del esmalte, Hipomineralización molar e incisiva, MIH.
The increase of the enamel hipomineralizarion prevalence worries pediatric dentistry. It goes from delimited yellowish whited opacities to the rupture of the enamel, always related to the permanent first molars and incisives. It is because this reason that this patology is redefined as "Molar Incisor Hipomineralization", what motives the international use of the term MIH. This is about a hipomineralization enamel lesion, of sistemic origin and complex ethiology which is developed on the first year of the patient’s life. The diagnosys must be done whith different enamel hypoplasia, fluorosis and imperfect amelogenesis.
This has a significant impact in the treatment necesities even in comunities whith low caries activity which make difficult the adhesive techniques and require expensive rehabilitation processes in adults. It’s prevalence varies between 3 and 23.4% and both sexes are affected equally. In our country studies are needed to determine it’s prevalence.
Key words: Enamel Hipomineralization, molar-incisor hipomineralization, MIH.
Fecha de recibido: 16.02.09
Fecha de aceptado: 02.04.09
Introducción
En los últimos años nos ha sorprendido el aumento en la incidencia de alteraciones estructurales del esmalte, que afectan principalmente primeros molares e incisivos permanentes. Se trata de lesiones de diferente magnitud, que muchas veces provocan la consulta de urgencia, por aumento en la sensibilidad a los cambios térmicos, invalidando la función. Del mismo modo requieren de restauraciones complejas, poco convencionales para su rehabilitación, aún en poblaciones con baja actividad de caries.
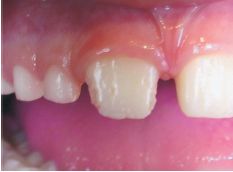
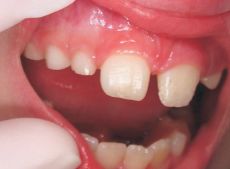
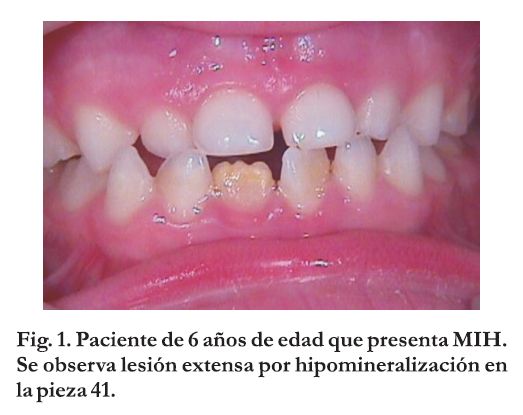
Simultáneamente en la literatura internacional comienzan a aparecer comunicaciones que describen un aumento de la prevalencia de lesiones de esmalte, en niños nacidos a partir de la década del 70, mostrando severas y extensas hipomineralizaciones de esmalte no producidas por fluorosis en molares e incisivos. Aunque las denominaciones a lo largo de los años difieren ("Primeros molares hipomineralizados", Hipomineralización idiopática de los primeros molares permanentes", "Hipomineralización no asociada a fluorosis en los primeros molares permanentes" y "Molares en queso" (1,2), la descripción clínica del fenómeno es similar en cada trabajo. Las lesiones abarcan desde opacidades demarcadas blanco amarillentas o amarillo amarronadas hasta severas hipomineralizaciones con ruptura del esmalte. Weerheijm y col. sugirieron diferenciar estas patologías dándoles un nombre propio:"Molar-incisor hypomineralization" ("Hipomineralización molar e incisiva"), lo cual motivó la sigla MIH , basado en características clínicas e histológicas y no en posibles etiologías, dada su diversidad. Esta denominación fue aceptada por consenso en la Reunión de la Academia Europea de Odontopediatría en Atenas, 2001, y se mantiene hasta hoy. A partir de la misma se acepta que MIH se define como "una lesión provocada por la hipomineralización del esmalte, de origen sistémico y diverso, que afecta 1 a 4 de los primeros molares permanentes, frecuentemente asociado a lesiones en los incisivos superiores y/o inferiores permanentes3 (Figuras 1y 2).
El propósito del presente trabajo es divulgar las características que posee esta patología desde el punto de vista clínico e histológico, sus repercusiones epidemiológicas, así como las posibles soluciones a las necesidades de tratamiento que sus complicaciones requiere, a través de una revisión bibliográfica y el reporte de un caso clínico que se ajusta a las mencionadas características.
Revisión
Para llevar a cabo este trabajo se revisó la literatura existente del tema desde el año 2000 hasta la fecha, en idioma inglés, español y portugués. Se utilizó la base de datos Medline (a través de Pubmed).
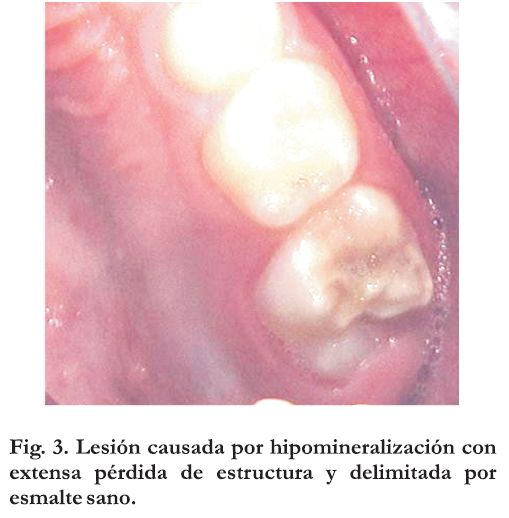
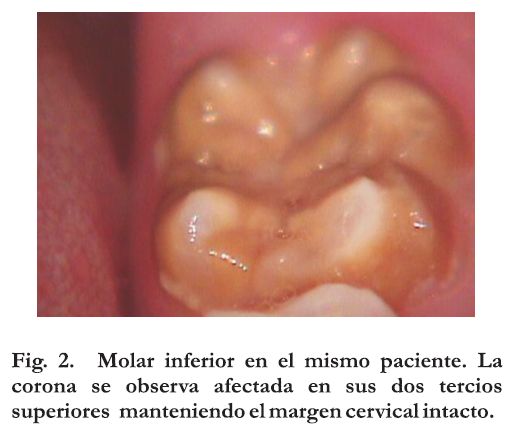
Las lesiones provocadas por hipomineralización que son diagnosticadas como MIH, pueden afectar uno solo de los primeros molares permanentes, dos de ellos o extenderse a los cuatro. Generalmente se trata de lesiones simétricas y cuando afecta más de un molar, el riesgo relativo de manifestarse en los incisivos aumenta en forma directa. En casos severos el esmalte de estos molares puede llegar a la desintegración, fundamentalmente de cúspides y caras oclusales, lo que favorece el acúmulo de biofilm y la aparición de caries, generalmente de muy rápida progresión. A pesar de ello, en la observación clínica, se aprecia el tercio cervical de la corona intacto (Figura 3).
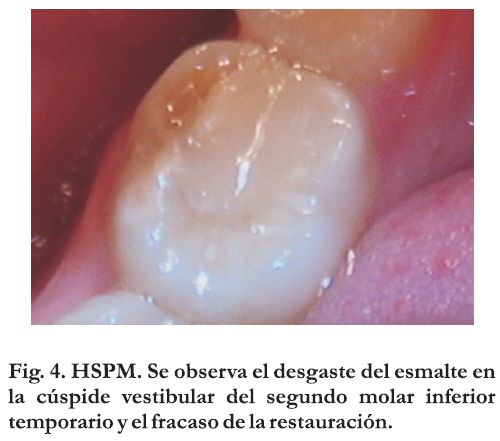
Del mismo modo puede observarse en la dentición caduca, en segundos molares primarios, siendo reconocida por la sigla HSPM4 (Figura 4), correspondiendo a la denominación en inglés: Hipomineralized second primary molars. .Se identifican lesiones hipomineralizadas con características y posible etiologìa similar a las descritas en las piezas permanentes. Elfrink y col afirman que estos defectos de mineralización pueden explicar la variación en la prevalencia de caries entre el primer y segundo molar decìduo en poblaciones de baja prevalencia de caries.
La mayoría de las veces se observan lesiones extensas en uno o más de los segundos molares, que llegan a comprometer la salud pulpar o la propia pieza dentaria, en pacientes donde no existen lesiones activas o factores etiológicos claros (4,8). Afecta el 4.9% de la población siendo el 87% lesiones de opacidad demarcada.
En Uruguay no existen datos epidemiológicos acerca de MIH, pero a nivel internacional se reporta una enorme variación, con un rango que se extiende entre 3% y 23.4% (5,6,7). Los datos aportados por Comes Martinez nos hablan de una diferencia significativa en la prevalencia a medida que analizamos poblaciones más jóvenes (7). La prevalencia en la población infantil aumentaba de 5,9% a 23,4% en niños nacidos en 1995 y 1998 respectivamente.
Se piensa que estas cifras pueden ser mayores dado que la evolución de las lesiones hacia la exposición dentinaria o su consiguiente complicación con una lesión de caries puede dificultar el verdadero diagnóstico. Muchas veces el molar se pierde y se concluye que el motivo es caries dental cuando en realidad la etiología primaria de la pérdida fue la hipomineralización de la pieza involucrada (MIH).
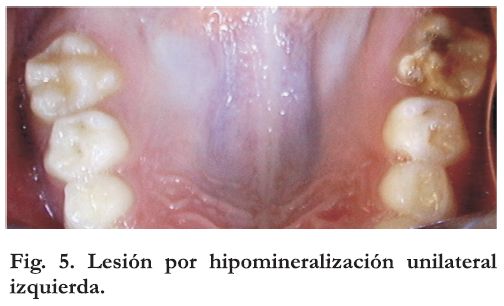
Se reporta con mayor frecuencia la afectación de un solo molar, no habiendo diferencias estadísticamente significativas entre maxilar superior e inferior (Figura 5).
MIH afecta por igual a ambos sexos. La prevalencia y severidad aumenta en niños menores, es decir aquellos nacidos en años más recientes (5).
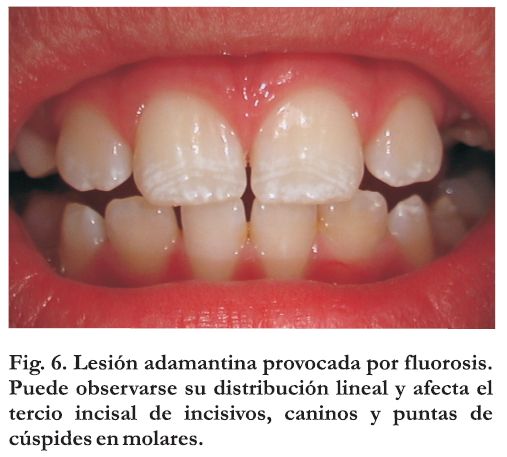
Clínicamente puede observarse desde un cambio de coloración blanco, amarillenta, amarillo-amarronada, hasta la presencia de un esmalte poroso y en muchos casos con solución de continuidad que hace necesario el diagnóstico diferencial con una hipoplasia del esmalte. La hipoplasia del esmalte es un defecto cuantitativo del esmalte por afectación de los ameloblastos en fase secretora y clínicamente se aprecia en fosas, surcos o áreas de menor espesor de esmalte. En cambio, la hipomineralización es un defecto cualitativo del esmalte, identificado como una alteración en la traslucidez, claramente demarcada, de grado variable y puede ser blanca, amarilla o marrón. También puede denominarse opacidad delimitada, ocasionada por una alteración en la calcificación inicial o durante la maduración de los ameloblastos (2). Siempre se trata de lesiones opacas del esmalte (afecta la traslucidez), provocadas por una hipomineralización, rodeadas o delimitadas por esmalte completamente normal. Esta característica la diferencia claramente de lesiones por fluorosis, donde la difusión de la lesión es patognomónica (Figura 6).
El esmalte afectado por MIH al ser sometido a las fuerzas masticatorias puede claudicar, desgastándose, fracturándose y muchas veces dejando verdaderos nichos en dentina, que posibilitan el acúmulo de la placa microbiana, facilitan el depósito de sarro y pueden contribuir a afectar severamente esos molares. La pérdida de esmalte puede ocurrir inmediatamente después de la erupción o en forma progresiva por efecto de las fuerzas de la masticación, dependiendo del grado de afectación de la mineralización. Esta es otra diferencia significativa con las hipoplasias del esmalte, pues su grado de severidad es constante, salvo en aquellos casos en que se agrega un proceso de caries.
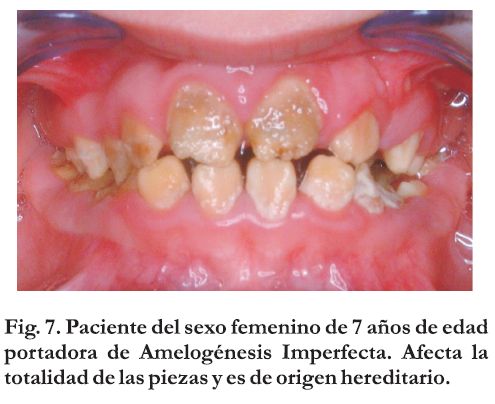
No son defectos que puedan asociarse claramente a lesiones por tetraciclina, donde la etiología es identificable o amelogénesis imperfecta, debido a que esta última es de origen hereditario (Figura 7).
El paciente puede estar asintomático o presentar dolor al aire, al frío y/o al calor, aún en aquellos casos donde el esmalte no se ha desintegrado. Además de la estética este es el motivo de consulta más frecuente y relata su imposibilidad de realizar una correcta higiene o simplemente ingerir cualquier alimento.
Desde el punto de vista histológico se encuentran áreas de esmalte con porosidad variable cuyos bordes bien definidos están rodeados de esmalte normal. Existe una menor concentración de mineral, que va decreciendo desde la unión amelodentinaria hacia la zona sub-superficial del esmalte, al contrario de lo que ocurre en el esmalte normal (9). Del mismo modo la dureza y elasticidad del esmalte van disminuyendo de la unión amelocementaria a la zona cuspídea.Se observa un alto contenido de carbón y menor porcentaje de calcio y fosfato en relación al esmalte normal (2,10) .
Conjuntamente con las lesiones en el primer molar permanente, se pueden detectar lesiones en los incisivos superiores y más raramente en los inferiores. Existe una relación directa entre la severidad de las lesiones y la afectación del grupo dentario anterior. Cuando la lesión en los molares es más severa, el riesgo relativo de afectación de los incisivos aumenta. Siempre que se afecta una pieza también lo está su homóloga contralateral, aunque no se evidencie clínicamente, lo que hace pensar en una afectación sistémica. Esto lo diferencia de lesiones del esmalte de origen ambiental- local (8,10).
Wetzel y Reckel clasifican las lesiones en grados:
-
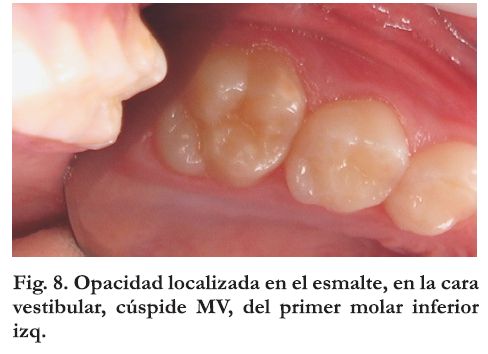
Grado 1: lesión blanca aislada, amarillenta o amarillo amarronada sobre la superficie masticante o en la parte superior de la corona (Figura 8)
-
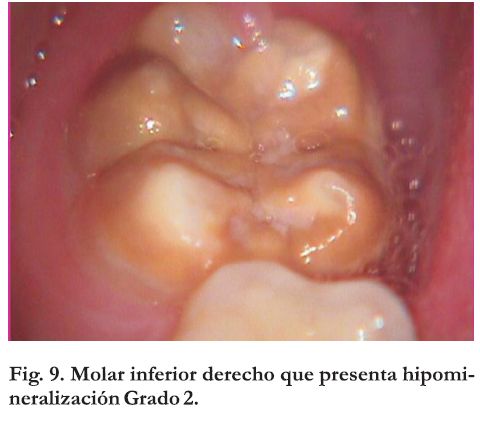
Grado 2: hipomineralización amarillo amarronada del esmalte afectando mas o menos todas las cúspides y parte superior de la corona ( figura 9)
-
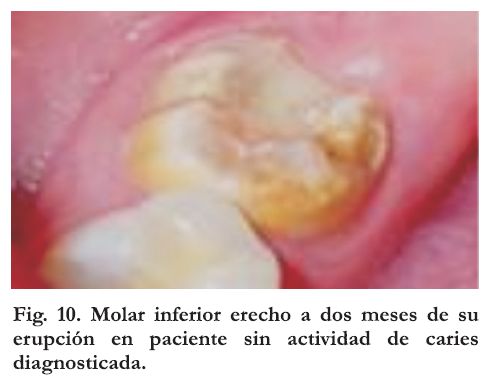
Grado 3: Gran deficiencia mineral con discoloraciones amarillo-amarronadas y defectos en la morfología coronaria resultante de una extensa pérdida de esmalte (figura 10)
En la dentición decidua se utiliza el criterio de la Asociación Europea de Odontología para Niños (Weerheijm et al, 2003), donde las piezas afectadas de fluorosis son excluídas:
-
Lesión del esmalte observada como opacidad delimitada de color blanca, amarilla o marrón, sobre la cara oclusal o vestibular.
-
Opacidad del esmalte, delimitada, amarillo-amarronada sobre la cara oclusal de los molares donde puede observarse una ligera pérdida de tejido sobre la cúspide vestibular.
-
Opacidad delimitada del esmalte sobre la superficie oclusal o vestibular próxima a una restauración plástica.
-
Restauración atípica en un molar, como puede ser una corona de acero, en una cavidad bucal libre de caries.
La etiología asociada a esta patología es incierta, posiblemente se trate de una combinación de factores (11). No existe una causa que sea claramente responsable, ni aún una combinación de múltiples factores que se haya podido determinar como clara etiología al actuar en forma conjunta. Se trata de alteraciones que ocurren durante el primer año vida del individuo, coincidiendo con el período de calcificación de la corona de primeros molares e incisivos permanentes. Aunque los signos clínicos del fenómeno son claramente uniformes es evidente que muchos factores pueden causar estos defectos.
En la literatura se describen varios factores de riesgo como son: prematuridad, cambios ambientales, dioxinas presentes en la leche materna, polychlorinated biphenyls, toxinas derivadas del plástico de las mamaderas o chupetes que actuarían en forma sistémica, varicela, alteraciones gastrointestinales, de vías respiratorias, otitis, infecciones renales, drogas administradas en el primer año de vida y enfermedades infecciosas que provoquen hipertemias (1,3,4).
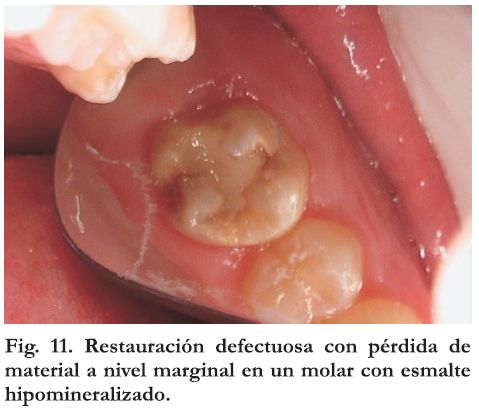
Las características estructurales de la patología MIH traen consigo una gran dificultad a la hora de rehabilitar a los pacientes. Las preparaciones cavitarias de piezas dentarias afectadas de lesiones por hipomineralización suelen ser complejas. No es posible realizar una adecuada técnica adhesiva ya que la adhesión del material de relleno al esmalte hipomineralizado puede ser débil y el esmalte cercano a la obturación se puede fracturar. Por lo tanto hay mayor riesgo a caries secundaria, motivo por el cual el uso de resinas compuestas no estaría indicado (Figura 11). El desgaste paulatino del esmalte lleva a una pérdida de dimensión vertical, de la guía anterior en caso de estar afectados los incisivos. Como ya dijimos, las técnicas adhesivas utilizando compuestos resinosos no son adecuadas en un esmalte defectuoso, por lo que se aconseja el pre-tratamiento de la lesión con remineralizantes y luego recurrir de ser posible a ionómeros de vidrio fotopolimerizables nanoparticulados para la rehabilitación primaria (3,6,7,11) . Sin embargo, todas las alternativas reportadas para el sector anterior que pretenden obtener estética y función de la mano de la biología, no han logrado resultados exitosos a largo plazo (11,13).
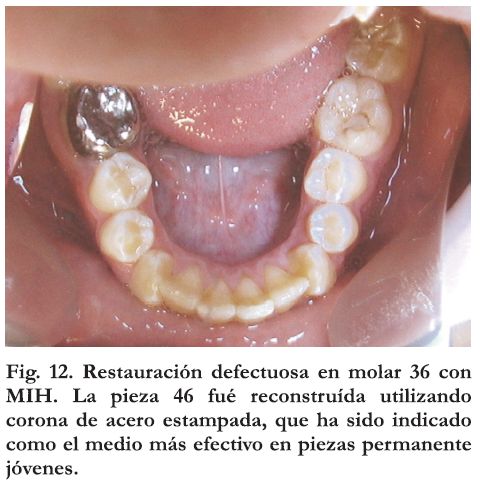
En el sector posterior, frente a lesiones de mediana a severa gravedad y teniendo en cuenta la evolución de las mismas, el consenso internacional indica que la corona de acero prefabricada continúa siendo una buena solución alternativa en pacientes en crecimiento, hasta el establecimiento de la oclusión. (Figura 12)
Caso clínico
Se presenta al paciente JD, de 6 años de edad, sexo masculino, sin actividad de caries presente o pasada (CPO=0, ceo=0, IHOS=0.5), de bajo riesgo general y local y en control odontológico desde el nacimiento. Como antecedentes personales se destaca que es un paciente nacido prematuro y por cesárea. Por lo demás es un paciente sano desde el punto de vista sistémico, sin antecedentes familiares a resaltar.
El motivo de la consulta es el intenso dolor a los cambios térmicos, que imposibilita la alimentación y la higiene, localizado exactamente en la zona de los primeros molares permanentes, en erupción activa. Conjuntamente relata la presencia de arenilla en la boca que lo asocia a la "ruptura" de sus incisivos. En el sector anterior el mayor problema es estético, no presentando dolor a los cambios térmicos.
Clínicamente se observó una lesión opaca de esmalte en molares inferiores con ligera pérdida de tejido y la presencia de Hipomineralización (aspecto en queso) del incisivo central superior, con un pronunciado desgaste del borde incisal y superficie libre vestibular cercano al borde. Se pudo observar la desintegración del esmalte durante la profilaxis con el cepillo dental (Figuras 13 y 14)
Fig. 13 y 14. Paciente JD, sexo masculino, 6.5 años de edad, con lesiones por MIH en incisivo central superior derecho y molares inferiores
El plan de tratamiento estuvo dirigido a disminuir la sintomatología del paciente, proteger las estructuras remanentes evitando la claudicación de las piezas dentarias afectadas y devolver estética y función.
El esmalte del incisivo central se desintegraba al tacto con el cepillo dental por lo que se decidió evitar toda acción abrasiva. Se indicó, en primera instancia, la autoaplicación de derivados de la caseína para la incorporación de iones calcio y fosfato, solicitando al paciente que aplicara con la yema del dedo dos veces al día Mi Paste® y manteniéndolo en control semanal. Se utilizó la presentación al 10% en crema de MI Paste con Recaldenttm (casein fosfopeptido y fosfato cálcico amorfo). Su utilización se fundamentó en la capacidad de liberación lenta de iones calcio y fosfato hacia la superficie y subsuperficie.
Al mes de comenzado el tratamiento se pudo observar un cambio en el brillo y traslucidez de las piezas anteriores tratadas, así como disminución en la sintomatología dolorosa en el sector posterior (Figura 15)
Para brindar protección a la estructura dentaria y devolver morfología y función, se reconstruyó la corona del incisivo con ionómero vítreo modificado con resina de la marca 3M. Se eligió el compuesto nanoparticulado por su textura y estética (Figura 16).
Fig. 15. Aspecto del esmalte en incisivo superior derecho del paciente JD, a un mes de haber comenzado el tratamiento con la crema MI Paste al 10%. Puede observarse la recuperación del brillo
Fig. 16. Reconstrucción coronaria con ionómero nanoparticulado
En JD dada las características de las lesiones del esmalte a nivel molar solamente fue necesario la colocación de una corona de acero en el molar 46. Se seleccionó corona de acero estampada por su filosofía conservadora y dado que la sensibilidad de la pieza, aún bajo anestesia local, impedía cualquier tipo de tallado coronario. Las coronas de los molares se reconstruyeron con ionómeros modificados con resina de fotopolimerización (Vitremer) previo a la toma de impresión. Como elemento cementante se utilizó ionómero de vidrio.
El paciente ha sido controlado periódicamente y se mantiene bajo un programa de seguimiento en espera del desarrollo completo de su dentición.
Discusión
Los defectos del desarrollo del esmalte diagnosticados como MIH y HSPM aparecen como una patología emergente, que plantea un desafío en relación a su diagnóstico y difícil manejo dado sus características estructurales.(1-4,6-8)
El manejo de estas lesiones exige terapias rehabilitadoras poco conservadoras en virtud de la imposibilidad de tratar el esmalte para la adhesión; la única prevención posible está encaminada a evitar que las secuelas sean más graves y el tratamiento más agresivo, por eso debe hacerse especial énfasis en el diagnóstico precoz (11).
Los diferentes trabajos indican que las hipomineralizaciones no producidas por fluorosis tienen un significativo impacto en las necesidades de tratamiento, incluso en poblaciones con baja actividad de caries, como es el caso de Finlandia (11). Debido a que no conocemos la prevalencia de esta patología en nuestro medio, consideramos que es importante realizar un relevamiento que permita establecer pautas para el diagnóstico temprano y tratamiento oportuno que faciliten la limitación del daño, puesto que el manejo es complejo y varía de acuerdo a la severidad de la lesión y del momento del diagnóstico. El desafío está planteado en relación a la búsqueda de alternativas de tratamiento que permitan alivio en la sintomatología dolorosa y limitación del daño, hasta que los dientes afectados tengan una maduración mayor del órgano dentino-pulpar y la sensibilidad disminuya. Esto permitirá realizar una higiene oral óptima para preservar la salud oral integral del paciente. En relación a este aspecto y debido a las características histológicas estudiadas, la incorporación oportuna de calcio y fosfato en las lesiones de opacidad localizada, sin pérdida de sustancia, resulta una opción no invasiva y reparadora a considerar, aunque esto está supeditado a la sintomatología que presente el paciente y son necesarios estudios y seguimiento que respalden esta opción de tratamiento.
Conclusiones
MIH es una patología inducida en los primeros años de vida del individuo, durante la etapa de mineralización de la corona de los molares y cuya etiología es desconocida. Los niños afectados por esta severa enfermedad requieren atención inmediata a la erupción de las piezas y un programa de controles permanente. La necesidad de tratamiento no siempre simple y de alto costo nos indica la necesidad de profundizar en nuestro país estudios necesarios para determinar cuál es la prevalencia. Resulta fundamental establecer pautas de seguimiento en los períodos de erupción de primeros molares e incisivos, para aquellos pacientes que tengan historia de haber padecido cualquier patología en los primeros dos años de vida.
Referencias Bibliográficas
-
Weerheijm KL, Jälevik B, Alaluusua S. Molar-incisor hypomineralisation Caries res. 2001;35:390.
-
Weerheijm KL; Groen Hj; Beentjes VE, Poorterman JH. Prevalence of cheese molars eleven-year-old dutch children. ASDC J Dent Child. 2001 Jul-Aug;68(4):259-62,229.
-
Preusser S; Ferrins V; Wleklinski C; Wetzel W. Prevalence and severity of Molar hypomineralization in a region of Germany- A brief communication. Public Health Dent.2007 Summer;67(3):148-50.