En Chile, desde la vuelta a la democracia en los 90 se comenzó a implementar una serie de estrategias en salud mental influenciadas por la adopción de la declaración de Caracas realizada por la Organización Panamericana de la Salud, la cual apuntaba hacia una reestructuración de la atención psiquiátrica en América Latina (Organización Panamericana de Salud/ Organización Mundial de la Salud (OPS/OMS), 1990).
Adhiriendo a estas propuestas, se elaboró el “Plan Nacional de Salud Mental para Chile” en 1993, que luego se sustituiría por el “Plan Nacional de Salud Mental y Psiquiatría” del 2000, que estableció una red de atención y problemas prioritarios bajo lo que se denominaría como “perspectiva comunitaria” (Ministerio de Salud (MINSAL), 1993, 2000; Minoletti & Zaccaria, 2005).
Esta perspectiva consistía en entender la salud y en particular la salud mental, no como dependiente solamente de factores biológicos, sino que significaba incluir las condiciones de vida de los individuos en esta definición. Se comienza a hablar entonces del traspaso de un modelo biomédico (factores biológicos) hacia un modelo biopsicosocial (factores biológicos, psicológicos y sociales) en la prevención, tratamiento y rehabilitación de las alteraciones en la salud mental, poniendo en relación a actores del sistema de salud con miembros de la sociedad civil (MINSAL, 2000).
Tomando como una de sus prioridades programáticas el diagnóstico de esquizofrenia, por ser uno de los problemas de salud que mayor “discapacidad” concentraba y bajo el alero de la pretensión comunitaria del nuevo plan, se desplegaron una serie de redes de servicios para ampliar la atención ambulatoria y se buscó estimular la participación ciudadana en salud a través de las agrupaciones de familiares y usuarios (Valdés & Errázuriz, 2012; Fondo Nacional de Discapacidad (FONADIS), 2004; MINSAL, 2000).
Respecto a las nuevas redes de servicios, con el objetivo de que las personas con diagnóstico de esquizofrenia pudieran incorporarse dentro de la vida comunitaria de manera óptima se desarrolló la “norma técnica de hogares protegidos” para “disponer de hogares protegidos, donde personas en situación de discapacidad psíquica puedan incorporarse a la vida del vecindario de la mejor manera posible, como cualquiera de sus habitantes, es un avance notable en el compromiso de mejorar su calidad de vida” (MINSAL, 2000a, pág. 2).
Respecto a la participación ciudadana, se buscó estimularla a partir de la creación y fortalecimiento de las agrupaciones de usuarios y familiares en salud mental (MINSAL, 2000). Desde el 90 el ministerio de salud ya había impulsado actividades dirigidas a familiares de pacientes de larga estadía en hospitales psiquiátricos, concretándose en el 93 el “Programa de Apoyo al Desarrollo Organizacional de Agrupaciones de Usuarios de Servicios de Salud Mental y de sus Familiares” que buscaba promover la ayuda mutua, sensibilización y educación de la comunidad; esperando que las agrupaciones de familiares tuvieran un desempeño de gestores y ejecutores de proyectos de rehabilitación psicosocial (MINSAL, 2000a).
Las investigaciones respecto al efecto de estas reformas han estado principalmente pendientes de la satisfacción usuaria o del desempeño de habilidades para la vida diaria en los hogares protegidos a través de encuestas o instrumentos cuantitativos (Tapia, Grandon & Bustos, 2014), mientras que la participación ciudadana en salud ha sido estudiada a través de la descripción de sus características en relación con los tipos de vinculación con el Estado que ésta adquiriría (Peroni, 2009).
En este marco general, uno de los colectivos en salud mental que ha vivenciado estos cambios gubernamentales y que ha apostado por la autogestión de casas de acogida para sus propios familiares, diagnosticados con trastornos psiquiátricos severos como la esquizofrenia, es la Agrupación de Familiares de Pacientes Psiquiátricos (AFAPs).
Este hecho no es menor, pues a propósito del comentado plan de salud mental y psiquiatría del 2000 que significó que pacientes psiquiátricos hospitalizados pasaran hacia un sistema de atención en red con énfasis comunitario, se dio “origen” a este colectivo que partió al alero de familiares de pacientes internados en el Hospital “El Peral” de Santiago. Su conformación entonces, no estuvo ajena a los reacomodos de las estrategias del Estado en salud, y, de hecho, corresponden a un producto para hacer frente a esa contingencia.
En ese sentido ¿Qué efectos y vicisitudes produce la acción gubernamental si es pensada desde las prácticas de los familiares y pacientes que vivencian estos entramados? A partir de los resultados obtenidos de una investigación etnográfica focalizada (Knoblauch, 2005) realizada en la agrupación entre los meses de octubre y diciembre de 2017, se buscará responder esta pregunta describiendo y analizando las continuidades y discontinuidades que emergen de la vinculación de AFAPs con la política pública desde los/as actores, tratando con ello de producir información importante para la inclusión ciudadana en la discusión y rediseño de las políticas públicas en salud.
Hacia nuevas formas de organización social: Ciudadanía biológica y biosocialidad como propuestas analíticas
Dentro de las propuestas teóricas desarrolladas en los últimos años para comprender el fenómeno de la organización social en el ámbito de la salud y las implicancias que conlleva su relación con las políticas públicas gubernamentales, se encuentran las desarrolladas por Rose y Novas (2005), quienes proponen el concepto de ciudadanía biológica para entender los cambios que provoca en la relación entre sociedad civil y Estado las transformaciones en la medicina y la biotecnología. Rose (2012) lo entiende como:
Uso el término “ciudadanía biológica” descriptivamente, para comprender todos los proyectos de ciudadanía que han vinculado sus concepciones de ciudadano a creencias acerca de la existencia biológica de los seres humanos en cuanto individuos, hombres y mujeres, familias y linajes, comunidades, poblaciones y razas, y especies (p. 270).
Ahora bien, esto no sólo se relaciona con prácticas que provienen desde el Estado, sino que también comprenden a las maneras en que los ciudadanos se vinculan entre sí y se diferencian de otros a partir de indicadores biológicos, posibilitando con ello procesos de identificación y afiliación para elaborar demandas hacia los gobernantes (Rose & Novas, 2005; Rose, 2012).
Respecto a las características de la ciudadanía biológica, para Rose (2012) esta comprende un aspecto individualizante y otro colectivizante. En el primero, cobra importancia la labor que generaron políticas de educación poblacional en salud de parte de los gobiernos, las cuales tienden a propiciar una reconfiguración en la manera en que los ciudadanos se relacionan consigo mismos, re-comprendiendo sus identidades, sentimientos y formas de actuar desde el saber biomédico.
En el segundo, es la condición biológica como característica común entre sujetos la que posibilita la generación de colectivos sociales (Rose, 2012). Este rasgo distintivo es el principal en las agrupaciones y movimientos que se producen en salud y ha sido trabajado desde la noción de biosocialidad definida por Rabinow (2005) y que ha influido diversos estudios sociales en salud, tanto en chile y Latinoamérica con la finalidad de describir las luchas que desde la sociedad civil se abren a partir de la biomedicina (Gibbon & Novas (Eds.), 2008; Gregoric, 2012; Castillo-Sepúlveda, 2015; Faraone & Bianchi (Comps.), 2018; Rojas Navarro, Rojas, Castillo-Sepúlveda & Schöngut-Grollmus, 2018).
Por biosocialidad se entiende a los procesos de colectivización que producen identidades a propósito de una condición biológica que es compartida por un grupo y lleva al activismo, junto con problematizar la producción de “verdades” hacia la vida que emergen desde el saber biomédico (Gibbon & Novas, 2008a). Con ello, se crean nuevos tipos de identidades en los pacientes y nuevas formas de asociarse entre ellos y con sus familiares, médicos, científicos, instituciones, fundaciones y compañías biotecnológicas (Gibbon & Novas, 2008a).
Los elementos que se entrecruzan entre las prácticas derivadas del saber biomédico, las tecnologías que lo soportan, las instituciones, las políticas, colectivos e identidades que emergen de la sociedad civil, muestran una forma de relación socio-técnica particular, que aplicada al ámbito específico de la salud mental ha sido descrita por Rose (2012) como ciudadanía Neuroquímica. La principal característica de este tipo de activismo pasaría por poner en discusión las epistemes biomédicas y con ello disputar las maneras en cómo se comprende y abordan las condiciones de vida de los usuarios/as diagnosticados/as.
Los modos particulares en que estos colectivos practican el cuidado, generan redes de asociación y se insertan en el diálogo con instituciones públicas es conceptualizado por Rose (2012) desde el concepto de biovalor, entendido como la producción de valores éticos, formas de relacionarse con otros y con si-mismos, que los colectivos biosociales pueden inscribir en la manera en cómo se producen políticas públicas sobre sus modos de vida.
En ese sentido, describir desde un estudio de caso las maneras en cómo se entrecruzan prácticas biomédicas, políticas de estado y activismo biosocial, permitiría dar cuenta de modos particulares de producción de valores éticos desde la sociedad civil, en este caso AFAPs, y su inscripción, diálogo y/o tensión con las prácticas de intervención públicas en salud mental.
¿Cómo comprender el surgimiento/ensamble de AFAPs? Herramientas para el estudio de un actor-red
Con una fuerte base empírica en su producción teórica y tomando inicialmente como pregunta los aspectos metodológicos que guían la labor científica en su registro social, la Teoría del Actor-red (ANT) tomó forma a partir de los trabajos de Latour, Callon y Law, quienes también la han llamado como sociología de asociaciones o traducciones (Ramos, 2012).
Resulta relevante entender que para la ANT tanto sociedad como naturaleza son productos de ensambles, asociaciones y negociaciones en la actividad científica. Para su estudio proponen el concepto de actantes, el cual busca responder a la pregunta sobre quienes actúan en la sociedad, dado que las ciencias sociales tradicionales habían reducido este campo de agencia a los sujetos humanos (Latour, 2005; Tirado & Doménech, 2005).
La red de ensambles que se produce por la interacción de diversos actantes es la propuesta para reconstruir lo social desde la ANT. Bajo este modelo, Ramos (2012) sintetizando a autores como Latour, Callon y Law, propone que existen a lo menos 3 operaciones que serían fundamentales para que un actor-red se forme y se consolide en el tiempo: Traducciones, enrolamientos y alineamientos.
Las traducciones tendrían que ver con los mecanismos, estrategias y operaciones prácticas de entrelazamiento que un actante realiza para poder relacionar a otros actantes humanos y no humanos entre sí, correspondiendo al lazo que distintos agentes realizan para sostener su vínculo (Ramos, 2012).
Los enrolamientos por su parte, se relacionarían con las traducciones realizadas para sostener ese lazo entre distintos agentes, donde al adecuarse y actualizarse continuamente los distintos intereses de los actantes participes en la red, esta puede sostenerse en el tiempo. A través de lo que buscan los distintos actantes se identifican mapas de intereses, movilizando con ello a otros agentes en actividades que logren el desarrollo de sus fines, enrolando los intereses de los agentes que participan en la red bajo una temporalidad específica (Ramos, 2012).
Cuando se logra el proceso de enrolar a distintos actantes bajo un mapa de intereses de los distintos agentes que participan de la red, se hablaría de un alineamiento, incorporando con ello el rol activo que tienen los actantes de naturaleza heterogénea en el proceso de constitución de la red (Ramos, 2012).
Son estos procesos los que para Ramos (2012) permitirían dar cuenta de un actor-red, el cual se formaría por la agencia de actantes humanos y no humanos bajo una asociación temporal en virtud de los mapas de intereses que dichos agentes tengan, produciéndose cadenas de entrelazamientos y de inscripción donde los objetos van adquiriendo su materialidad.
En este articulo la manera práctica de como estudiar estos ensamblajes se desarrolló mediante una etnografía focalizada en tanto permite describir y analizar el significado de prácticas grupales a través de un registro exhaustivo y denso en tiempos no extendidos, a partir de la producción de información sobre una temática en particular (Knoblauch, 2005). La etnografía focalizada se llevó a cabo en uno de los hogares protegidos gestionados por AFAPs entre los meses de octubre y diciembre de 2017 en la comuna de El Bosque, Santiago de Chile. Se eligió este hogar producto de ser el primero que comenzaron a gestionar y donde viven los/as usuarios/as de mayor data atendiéndose en instituciones públicas, siendo la mayoría proveniente de internaciones de larga estadía en el hospital “El Peral” antes de la reforma de psiquiatría comunitaria.
Se realizaron observaciones participantes donde los principales lugares que se pudo compartir fueron las comidas (desayuno, almuerzo, cena), los dormitorios, el patio y la comunidad aledaña al hogar; los cuales se seleccionaron por ser factor importante de la vida social. Adicional a ello, se pudo acceder a documentos de la agrupación y se realizaron entrevistas semi-estructuradas tanto a familiares, usuarios/as de los hogares, y de trabajadoras.
Sobre los familiares, se eligió a 3 quienes participan en la agrupación desde su constitución, teniendo la característica de yuxtaponer su rol como miembro de AFAPs con el de trabajadores a propósito de las prácticas que demanda la gestión del hogar. Participaron 8 usuarios/as quienes eran residentes del hogar al momento de la investigación, quienes recibían prestaciones de salud mental en distintos centros de atención de salud públicos por diagnósticos de esquizofrenia, discapacidad psíquica, entre otros; y que se encontraban en una condición de salud adecuada para asentir y participar de la investigación. Finalmente, se entrevistó a 3 trabajadoras de la organización quienes tenían distintos años de experiencia laboral en el hogar.
Para esta empresa y entendiendo las particularidades que implica realizar investigación en salud mental (Minoletti, 2014), se realizaron consentimientos informados tomando en consideración la legislación que regula la investigación con personas en Chile y que contaron con la aprobación del comité de ética institucional de la Universidad de Santiago de Chile y del comité ético-científico del Servicio de Salud Metropolitano Sur, al cual corresponde el hogar protegido administrado por AFAPs y oficia como autoridad sanitaria local de la cual depende el hogar.
Como resguardo ético final, los nombres de los participantes en este artículo serán remplazos por una corchea que detalla si se refiere a un familiar, trabajador/a o usuario/a, junto con un número para diferenciar su referencia.
El ensamble de una biosocialidad: La AFAPs es un actor-red
A continuación, se presentan algunos resultados de una etnografía llevada a cabo en AFAPs, donde se pudo describir al menos 4 ensambles distintos en la historia de la agrupación y que permiten comprenden el modo específico de biosocialidad que fue produciéndose en contigüidad con los cambios asociados a las políticas públicas en salud mental.
El diagnostico de esquizofrenia y la internación en el hospital “El Peral”
Los familiares comenzaron a conocerse en el Hospital Psiquiátrico “El Peral” por la década de los años 70, pues la mayoría de los/as usuarios/as de larga data en los actuales hogares protegidos de AFAPs provienen de esta institución.
En general los familiares son los que acompañaban a los/as usuarios/as en sus primeros ingresos al hospital y los describen también como sus primeros acercamientos hacia instituciones psiquiátricas asilares, pudiendo ser madres, padres, tíos u hermanos quienes se hacían parte de este proceso.
La primera visita consistía en controles sostenidos con un médico psiquiatra en el “Instituto Psiquiátrico Horwitz” quién realizaba el diagnóstico de esquizofrenia y solicitaba la internación del usuario/a en el hospital “El Peral” mediante una interconsulta a lo que durante esa época se denominaba “La clínica del Peral”. Uno de los usuarios lo recuerda así:
Claro pa' llegar al Peral. Me dijeron allá en el consultorio lo van a atender, ahí se ve si tiene hospitalización o no allá. Bueno ya, pasaron 15 personas o 12 y ahí hablamos con el doctor (audio no legible), pero alto, conversamos como una hora y me preguntaban cómo, no, yo me siento bien to’ (audio no legible). Taba jodio yo, taba flaco, pelo largo, entonce', eh, ya listo dijo, después ya dijo, venga (audio no legible), pasaron dos sesiones, la otra, y la tercera y dijo ya, no hace caso ya, las pastillas del (audio no legible). Quiere hospitalizarme en el Peral, le dijo el doctor a mi mamá, ¿cómo eso?, no sabía que había, esa cuestion po', el manicomio, es como un manicomio (audio no legible), ¿y es peligroso?, no, depende del sector donde esté, que si (audio no legible). (…) pescó el teléfono, marcó el número, aló el Peral, hay un paciente que ta' aquí interesante, necesita hospitalización, ¿hay camas disponibles?, en el c, la clínica c del peral, pabellón 2. ((Usuario 2), comunicación personal, 7 de Diciembre de 2017)
Dentro del hospital “El Peral” describen que no existían espacios privados, dado que la distribución de las camas era en grandes pabellones colectivos subdivididos entre hombres y mujeres, siendo un factor de angustia constante en ellos/as.
La práctica asilar en el Hospital “El Peral” implicaba la privación de libertad por parte de los/as usuarios/as, por lo que los/as residentes de AFAPs recuerdan que tendían a realizar fugas por las paredes de la institución, que duraban hasta que algún funcionario policial u familiar los volvía a llevar hacía el Hospital. Si bien los familiares describen que la privación de libertad era una de las cosas que más costaba sobrellevar, permitió que se generaran mayores lazos de apoyo entre generaciones (madres, hijos) a propósito de los cuidados que implicaba el tener un familiar dentro del hospital psiquiátrico. Una familiar lo recuerda así:
no sé si como desde el principio me llamó mucho la atención bueno primero conocí el Horwitz me acuerdo (…) yo era muy joven, o sea era joven, niña en realidad, tenía 16 años y me llamaba mucho la atención, yo decía, pero como, no lograba entender, no, no lo lograba, como podía haber personas que pudiesen estar encerradas. ((Familiar 1), comunicación personal, 31 de Octubre de 2017).
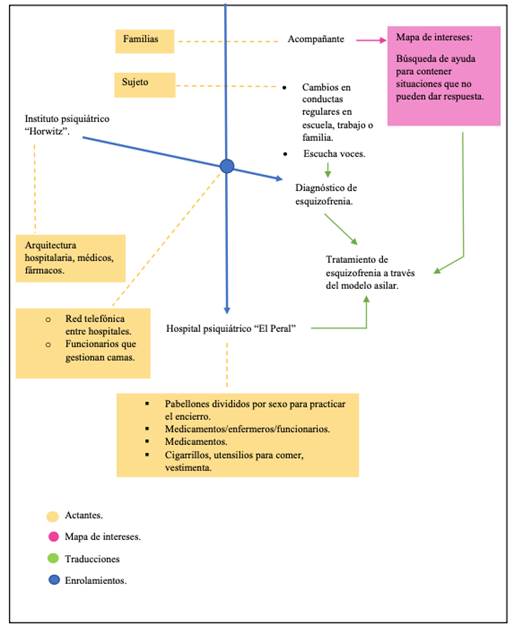
En este primer ensamble, los miembros de la organización describen como fueron siendo enrolados dentro de una red disciplinar específica: la red de salud mental asilar del “Instituto Psiquiátrico Horwitz” y el hospital psiquiátrico “El Peral”. Esta red mostraba dos instancias de coordinación entre actantes, el diagnóstico y el tratamiento.
En el diagnóstico se visualiza el mapa de interés de la familia y el/la futuro/a usuario/a, que consiste en enrolar al saber médico con la finalidad de buscar ayuda y cuidado para su familiar.
En el tratamiento, ya con el diagnóstico que los enrola dentro del régimen de prácticas psiquiátricas, los pacientes son trasladados hacia el hospital “El Peral”. El encierro y las rutinas para comer, dormir y habitar espacios comunes con horarios preestablecidos; van redefiniendo el mapa de intereses de los familiares, que ven a los/as usuarios/as con un deterioro de sus condiciones de vida. Este primer ensamble se grafica en la figura 1, donde la línea azul central entrecruza los distintos actantes que se enrolan en este proceso:
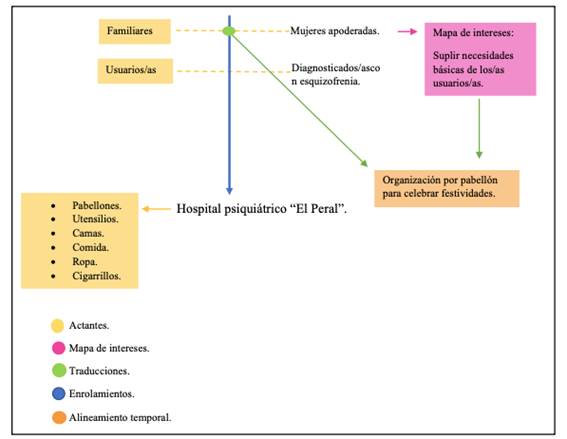
A partir de las interacciones entre los/as familiares, posibilitada por los pabellones, se realinea el mapa de intereses de estos y se comienza a formar una red entre ellos/as, con el interés de mejorar las condiciones de los/as usuarios/as y que permite describir un segundo momento del proceso de ensamble de AFAPs.
La relación entre los familiares de pabellón de los pacientes crónicos
A principios de la década de los 80 y a partir de los vínculos que se daban entre los/as apoderados/as de los pabellones de pacientes crónicos, los familiares fueron conociéndose principalmente con la finalidad de organizar fiestas tradicionales dentro de la institución y teniendo la particularidad de ser en su mayoría mujeres, ya sea madres, hijas, amigas o parejas que asistían a las visitas de los/as usuarios/as. Una de las miembros de la agrupación lo describe así:
en esos años, he, los apoderados como que se dividían por pabellón, entonces cada cama, en el fondo ni siquiera era una organización si no que éramos apoderados y estos se dividían por pabellón, pabellón 7, pabellón de niños, pabellón de las mujeres, el 8, bueno como está la estructura del Hospital. ((Familiar 1), comunicación personal, 31 de Octubre de 2017)
Ya una vez cuando se establece que mi hermano es crónico, y de repente aparece como otro paisaje po, en "El Peral" donde están los pabellones, los familiares ya se formaban por pabellón, para darle la típica fiesta, darle un poquito de alivio, como un poquito de amor, pero todo encuadrado de esta cosa de horarios. Si la navidad suponte era en una semana más, la navidad se celebraba a fines de noviembre, porque el mismo día nadie iba a ir po, cosas así que eran super locas po, es como que celebremos el 18 ahora del próximo año, una cuestión así. ((Familiar 1), comunicación personal, 31 de Octubre de 2017)
En este segundo ensamble, se logran alinear los intereses de las familiares de los/as usuarios/as y se puede identificar el primer intento de organización a partir de los pabellones buscando suplir las necesidades básicas descritas anteriormente, junto con la posibilidad de incluirlos en las festividades sociales tradicionales.
A partir de la traducción de los intereses en común de estas familiares, se logra el primer alineamiento temporal de las prácticas de organización en el Hospital “El Peral” que se grafica en la figura 2, donde la línea azul central se entrecruza por los nuevos actantes que se enrolan:
A propósito de la agencia de nuevos actantes provenientes desde la red disciplinar psiquiátrica, la organización irá reagrupándose, extendiéndose y asociándose de forma heterogénea, abriendo un tercer ensamblaje que posibilita la creación de AFAPs.
La agrupación de familiares de pacientes psiquiátricos (AFAPs) en el Hospital “El Peral”
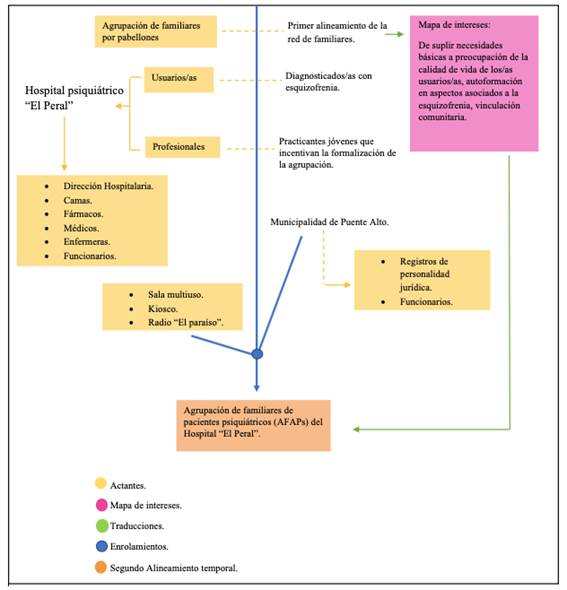
En este tercer ensamble, las familiares que venían relacionándose a partir de los pabellones se asocian con profesionales practicantes jóvenes que comienzan a llegar al Hospital, quienes incentivan la formalización legal de una agrupación de familiares que sea representativa, junto con dialogar con las nuevas direcciones que administraban la Institución.
El objetivo de la agrupación comienza por aportar a la calidad de vida de los usuarios del Hospital, por lo que generaban instancias de discusión para definir cuáles eran las prácticas que podían llevar a cabo. Una de ellas tenía que ver con la autoformación en conceptos técnicos psiquiátricos para poder dialogar con el médico en los controles de salud, actividades de autofinanciamiento como rifas y bingos para la compra de utensilios de aseo, alimentación, calefacción, entre otros.
El mantenimiento del modelo asilar y la progresiva autoformación de las familiares, propició la extensión de las prácticas de la agrupación hacía afuera de la institución, con el fin de incluir a los/as usuarios/as en la comunidad. Destacan la creación de una radio como uno de los grandes logros de este momento. Las prácticas generadas por la organización con carácter de esparcimiento comienzan a ser consideradas por los profesionales médicos como parte de los procesos de rehabilitación, pudiendo con ello modificar algunos lugares del Hospital para transformarlos en salas multiuso para sus actividades.
La relación que se estrechó́ con los profesionales permitió, que al finalizar la década de los 90 se pudieran informar de las transformaciones que estos estaban pensando y que luego decantara en la perspectiva comunitaria presente en el plan nacional de salud mental y psiquiatría de comienzos de los 2000 (MINSAL, 2000). Una familiar lo recuerda así:
Bueno la cosa es que de ahí nace como esta, de hacer esta organización y con cosas mucho más concretas, en ese sentido de poder aportar más en la rehabilitación, ahí empezamos a hablar de calidad de vida, de como nosotros podemos como familiares tener una opinión ante el resto porque en general uno cuando iba a las entrevistas con el médico, era el médico sentado en su sillón, tú acá, y el médico te decía, mire, esto y esto, y te daba palabras técnicas y uno, ya, y esto y esto, y ya, nos vemos en tres meses más y punto, o sea ese era como todo el, como todo el dialogo (...) si uno preguntaba algo te miraban así como diciendo, qué está preguntando, si al final su hermano está loco, una cosa así. ((Familiar 1), comunicación personal, 31 de octubre de 2017)
claro y paralelo a eso igual habían como otras cosas eeh, y en algún momento como por ahí por el año 98 me acuerdo, que una vez nos llaman y claro, del "Peral" había un grupo de profesionales que ellos viajaron a España, para ver el modelo de España para ver el modelo de hogares protegidos, porque ya de los años 90 ya estaba como gestándose como toda esta apertura de la psiquiatría, que se yo, pero que nosotros como familiares como que también estábamos ahí pero no estábamos al tanto tampoco, claro nosotras felices haciendo todo lo que hacíamos y todo el mundo, o que bonito, que entretenido, o sea igual bien ponderada cachay, pero como que no estábamos muy al tanto de lo que estaba sucediendo, en algún momento este mismo grupo de profesionales nos llama y nos cuenta más menos, nos entrega alguna información, que se yo, nos hablan de los hogares, y que este caso, que nosotros nos hiciéramos cargo de los hogares, que en ese tiempo, bueno, era un hogar, donde salían 14 residentes. ((Familiar 1), comunicación personal, 31 de Octubre de 2017).
En este tercer momento, la red de la agrupación se consolida a propósito de la agencia de nuevos actantes. La inclusión de profesionales jóvenes facilitó el enrolamiento de forma general de las familiares de pacientes crónicos del Hospital y al ser formalizada ante las instituciones públicas y sus normativas, expandiendo así la red de actantes con los cuales podía asociarse.
El enrolamiento de los profesionales posibilitó la traducción de los intereses de los familiares dentro del Hospital a través de la adjudicación de proyectos públicos. Este nuevo reacomodo extiende la red de la agrupación hacia la comunidad colindante, que decantaría en el proyecto de una radio. Enrolados profesionales, salas, recursos, la radio y traduciendo los intereses de proyectos de salud pública, se va consolidando la red de la agrupación de familiares de pacientes psiquiátricos (AFAPs) con un mayor número de actantes en ella y que redefinen los alineamientos temporales descritos anteriormente, dotándolos de una espacialidad especifica donde se despliegue esta red de asociaciones.
La apertura hacia la comunidad y los nuevos intereses que comienzan a tener los profesionales que participan de la generación de políticas en salud mental de la época, posibilitan la apertura hacia un cuarto ensamble de la agrupación, que estabilizaría un régimen de prácticas que son influyentes actualmente en los hogares. Este tercer ensamble se grafica en la figura 3:
La agrupación de familiares de pacientes psiquiátricos (AFAPs) como gestora de hogares protegidos
En este cuarto momento a la agrupación se le ofrece por parte del Hospital el “Peral” la posibilidad de gestión de uno de los hogares protegidos, en el marco de las propuestas que un grupo de profesionales del Hospital conoció en el extranjero y que buscaban influyeran en el plan nacional de salud mental y psiquiatría que se estaba discutiendo en el ministerio de salud.
Esto trajo reacciones dispares en las integrantes de AFAPs, generando por un lado, un gran quiebre interno que redujo la participación de familiares, pues veían con desconfianza la propuesta, y por otro, el temor a la pérdida de sus trabajos desde los funcionarios que ejercían los cuidados de los/as usuarios/as en el hospital.
Luego de un proceso de capacitación y acompañamiento por parte de los profesionales del Hospital, las familiares que permanecieron en AFAPs consideraron que la posibilidad de gestionar un hogar las dotaría de mayor capacidad para la toma de decisiones en lo que compete a la calidad de vida de los/as usuarios/as, por lo que deciden hacerse parte de esta propuesta. La AFAPs comienza a hacerse cargo de la administración de un hogar con 14 residentes que eran parte del pabellón de “crónicos” y bajo la supervisión de los profesionales de “El Peral”.
La relación que se sostenía con los profesionales de “El Peral” no estuvo libre de dificultades, dado que la constante regulación de las prácticas dentro del hogar era razón de cuestionamiento por las familiares de AFAPs.
Un ejemplo de ello pasa por la posibilidad de fumar, donde la agrupación velaba por el derecho del usuario a decidir sobre su consumo y los riesgos asociados, mientras que los profesionales solicitaban disminuir esas prácticas. Estas disputas y la constancia por privilegiar la lógica de decisión sobre las prácticas cotidianas que llevaban los/as usuarios/as fue estableciendo un nuevo objetivo para la AFAPs, donde más allá de suplir las necesidades y carencias básicas de los/as usuarios/as buscan propiciar mayores niveles de autonomía en su cotidianeidad.
Sumado a los procesos reformatorios que estaba gestando el ministerio de salud, se realizan procesos de vinculación hacia fuera del Hospital “El Peral” que permiten a la agrupación relacionarse con otras agrupaciones de familiares y pacientes en salud mental. Las discusiones entre agrupaciones, sumado al contexto de discusión de la política por parte de los profesionales, decanta en la constitución de una agrupación mayor: la Asociación Nacional de Familiares y Amigos Discapacitados Psíquicos (ANAFADIS).
La AFAPs cumplió un rol importante dentro de ella, logrando que la vicepresidencia fuera ejercida por una de sus familiares. Si bien el objetivo era permitir sostener un dialogo con mayor representatividad con el ministerio de salud a propósito de los procesos de cambio, eso no significó que no existieran tensiones y posiciones diversas hacía estos cambios dentro de ANAFADIS.
Uno de los conflictos internos de esta organización, tuvo que ver con los procesos de licitación de un psicofármaco, la clozapina, asociados al tratamiento de la esquizofrenia. El cambio de farmacéutica que elaboraba este medicamento era visto por AFAPs como un deterioro en la calidad del tratamiento, mientras que para otras agrupaciones implicaba una reducción del costo financiero asociado al mismo. En el diálogo con una miembro de la AFAPs comenta:
En este conflicto, describe que la farmacéutica que perdió la licitación les ofreció recursos para reuniones, traslados, todo con el fin de poder mantenerse. Dice “claro ellos buscaban mantener sus recursos, pero nos ayudó a organizarnos con esos recursos”. (Cuaderno de Campo, 07 de diciembre de 2017).
En este contexto, La tensión entre AFAPs y el Hospital se agudizó con la gestión del hogar por parte de los familiares, quienes cuestionaban las indicaciones de los profesionales para la vida cotidiana de los/as usuarios/as. Dado que la licitación se realizaba con el servicio de salud metropolitano sur, AFAPs logra adjudicarlo de manera directa y sin la intermediación del Hospital, proceso que fue producto de la buena vinculación de la organización con la encargada de salud mental del servicio, que trajo consigo la formalización de AFAPs como administradora de hogares y la posibilidad de contratación de trabajadoras.
La colaboración entre el servicio de salud, instancia local territorializada del ministerio de salud y la AFAPs permitió́ además que la agrupación se hiciera parte de la discusión de los instrumentos técnicos de las políticas que se diseñaron referidas a la esquizofrenia entre los años 2000 a 2005. Durante este periodo se formaliza el plan nacional de salud mental y psiquiatría, por lo que se elabora la norma técnica de hogares protegidos.
La AFAPs se involucró junto a médicos, profesionales y actores políticos en la discusión de estos elementos técnicos, junto con la participación social en demandas por la no discriminación, vinculación comunitaria en los sectores colindantes de los hogares y los centros de salud primaria donde se comenzaron a atender los residentes de los hogares que ellas gestionaban. La presidenta de AFAPs y su hija describen este periodo como:
Entonces la encargada del servicio dijo, si el Peral esta catetiando tanto, y el Peral es una parte nomás del servicio, (…) los convenios pasan para el servicio y directo con la agrupación, no hay intermediario (...) eso como el 2000, ahí yo me acuerdo que viene el primer plan nacional de salud mental y psiquiatría, que nosotros estuvimos ahí también presentes en la, como se llama, en la norma técnica de hogares protegidos y un montón de cosas que se fueron dando, protocolos para el tratamiento de la esquizofrenia, o sea una participación así pero a todo terreno, en distintas cosas que se hicieron en el ministerio en esa época, en el 2000, 2005 más menos. ((Familiar 1), comunicación personal, 31 de Octubre de 2017)
Antes nos vinculábamos más en instancias de participación social (...) harto alineada con la ley de no discriminación, realizando proyectos también de vinculación con la comunidad, que no nos resultaba mucho, porque también la comunidad no quería acercarse mucho, pero bueno hubo ciertas experiencias bastante, no sé si exitosas, pero se logró visibilizar un poco (...). ((familiar 3), comunicación personal, 28 de Noviembre de 2017)
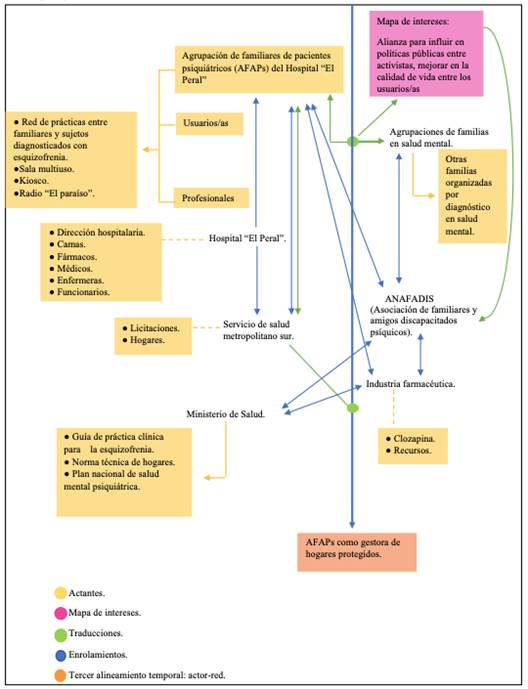
Los ensambles descritos en este momento muestran la extensión de la red hacía instituciones gubernamentales externas al hospital como son el ministerio de salud y las otras agrupaciones de familiares, siendo redes que se enrolan mutuamente con el fin de establecer alianzas en beneficio de sus mapas de intereses. En el caso del ministerio esto posibilitó la traducción de una política de descentralización de hospitales y de la norma técnica de hogares, en mayores niveles de autonomía y recursos para AFAPs, posibilitando un tercer alineamiento: la red de hogares protegidos y residencias de AFAPs en convenio directo con el servicio de salud metropolitano sur.
Este momento que se extiende hasta la actualidad, daría cuenta de un tercer alineamiento temporal de AFAPs que extendería y enrolaría estos nuevos actantes con el foco de administrar los hogares y estabilizar las prácticas que ahí ocurren. En otras palabras, daría cuenta de un actor-red especifico, constituido no tan solo por los agentes familiares, monitoras, y usuarios/as, sino que también por los instrumentos protocolares, farmacológicos, habitacionales, etc.
Este cuarto ensamble se grafica en la figura 4, donde destaca el enrolamiento múltiple que puede identificarse entre diversos actantes que confluyen en la red:
Conclusiones
Si bien los efectos y vicisitudes que se ensamblan entre política pública y activismo a partir de este caso muestran una heterogeneidad de vivencias distintas, existe un factor relevante a destacar dada su transversalidad y sus efectos: El valor que toma la vida. Pensando en que muchos/as de los/as usuarios/as de este hogar tienen una historicidad de violencia institucional en hospitales con modelos asilares, la comprensión que toma para AFAPs la “calidad de vida” no es menor, y de hecho implica un proceso dinámico de traducciones, enrolamientos y alineamientos con los intereses de la política pública en salud mental necesarios para que esta pueda ser incluida. En ese sentido, el ensamble de AFAPs como actor-red implica pensar las condiciones de “vida” que se juegan para los/as usuarios/as y que a partir del análisis de los elementos identificados en este artículo pueden sintetizarse en dos conclusiones.
La primera, cercana al concepto de ciudadanía neuroquímica propuesto por Rose (2012), implica identificar en AFAPs el ejercicio de una ciudadanía emergente con el objetivo de influir en las políticas públicas de salud, no solo bajo una mirada en respuesta a estas políticas, sino que desarrollando y confrontando formas de saber biomédico que re-comprenden la relación de los/as sujetos/as con diagnóstico de esquizofrenia y sus familiares, consigo mismo y con los demás. En otras palabras, sus condiciones de vida en sí mismas.
En ese sentido, el proceso de activismo que despliega la agrupación da cuenta de una biosocialidad específica, donde la causa biológica que es asociada al paciente con esquizofrenia se extiende hacia sus familiares, generando colectivos amplios donde la identidad compartida por sus participantes refiere justamente a la relación con el sujeto diagnosticado con esquizofrenia. Dicho de otro modo, la identidad familiar compartida posibilita la colectivización, dentro de un activismo que busca progresivamente mayores espacios de autonomía y “otras condiciones de vida” al disputar el tratamiento al saber biomédico para los/as usuarios/as.
La segunda, y cercana al concepto de biovalor propuesto por Rose (2012), muestra que la AFAPs en tanto práctica de activismo materializa en la construcción de oferta técnica de hogares protegidos, produce modos particulares de entender el cuidado, de respetar la autonomía y de crear institución; que lejos de solo permitir su financiamiento; ensambla y plasma valores éticos en sus intervenciones en salud mental. Así, estos valores éticos pasarían por el cuidado familiar y al respeto de la voluntad/autonomía del paciente; lo que, en términos generales, articula las condiciones de vida que AFAPs considera para los/as usuarios/as.