Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Medicina Interna
versión impresa ISSN 0250-3816versión On-line ISSN 1688-423X
Arch. Med Int vol.37 no. 3 Montevideo nov. 2015
Caso Clínico de Interés
Pileflebitis. Un desafío diagnóstico
Pylephlebitis. Diagnostic challenge
Dra. Selene Correa
Profesor Adjunto Clínica Médica
Dr. José Valiño
Profesor Agregado Clínica Médica
Dr. Carlos Dufrechou
Profesor Clínica Médica
Recibido: 28/05/15 - Aceptado: 01/09/15
Trabajo de: Clínica Médica 2. Hospital Pasteur. Facultad de Medicina. UdelaR. ASSE.
Autor de contacto: Dra. Selene Correa. Dirección: Larravide s/n esquina Cabrera. Hospital Pasteur.
RESUMEN: Arch Med Interna 37(3):
La pileflebitis es la tromboflebitis séptica de la vena porta y/o de sus ramas, que suele presentarse de manera aguda y generalmente como complicación de procesos inflamatorios intraabdominales. La clínica es inespecífica. El diagnóstico es clínico e imagenológico. El objetivo de este trabajo es revisar la patogenia de esta entidad y sus modos de presentación clínica y radiológica a través del análisis de un caso clínico. Enfatizamos la importancia del diagnóstico temprano que permite su tratamiento dirigido y eficaz.
Palabras clave: Pileflebitis, tromboflebitis séptica
ABSTRACT: Arch Med Interna 37(3):
Pylephlebitis is thrombophlebitis of the portal vein and/ or of its branches; it is acute and generally arises as a complication of inflammatory intra-abdominal processes. The clinical is non-specific. The diagnosis is clinical and radiological. The aims of this study are to review the pathophysiology of this entity and its clinical and radiological presentation through the a clinical case. We wish to emphasize tha importance of early diagnosis, which make it possible to establish an efficient treatment
Keywords: Pylephlebitis, Septic thrombophlebitis.
Introducción
La pileflebitis o tromboflebitis séptica de la vena porta y/o de sus ramas, es una complicación poco frecuente de los procesos inflamatorios intraabdominales, pudiendo acompañarse de abscesos hepáticos. (1) En general es consecuencia de una tromboflebitis séptica ascendente secundaria a una cirugía abdominal, o a un proceso inflamatorio apendicular o colónico. (2) Su incidencia real es difícil de establecer ya que su diagnóstico puede pasar inadvertido incluso en la laparotomía exploradora. Su mortalidad pese al tratamiento antibiótico y a las modernas técnicas intervencionistas, es elevada, entre 50 y 80%. (3,4) Su diagnóstico precoz incide sustancialmente en el pronóstico, por lo que siempre ante el planteo de sepsis abdominal hay que sospechar una pileflebitis. (2) Las complicaciones evolutivas de esta entidad, son el infarto intestino-mesentérico, la formación de abscesos hepáticos y la muerte. (1,5) Con menor frecuencia se han reportado casos de hipertensión portal de rápida evolución con hiperesplenismo y hemorragia digestiva por várices esófago-gástricas. A continuación se presenta el caso de un paciente de 79 años con pileflebitis complicada con abscesos hepáticos y una revisión de la literatura respecto a esta entidad.
Caso clínico
Paciente de sexo masculino, 79 años de edad, con antecedentes personales de ser fumador y bronquítico crónico, que consulta por repercusión general y dolor abdominal.
Desde hace tres meses presenta anorexia y adelgazamiento progresivo de 10 kilos, en la semana previa a la consulta agrega dolor cólico en la fosa ilíaca derecha (FID) y fetidez urinaria. Al examen físico: lúcido, facies tóxico, temperatura axilar 38º C, desnutrición proteico calórica. Polipnea de 28 rpm, taquicardia de 110 cpm, presión arterial 120/70 mmHg. Sin alteraciones a nivel pleuropulmonar. Dolor abdominal difuso, intenso (8/10 de la escala visual análoga) a predominio en la FID, sin reacción peritoneal, sin tumoraciones, ruidos hidroaéreos de características normales. Fosas lumbares libres e indoloras. El tacto rectal indoloro, sin detectarse tumoraciones.
El planteo inicial, ante un paciente añoso, con repercusión general, aspecto tóxico y dolor abdominal difuso a predominio en FID, fue de infección intraabdominal topografiada en FID: empiema apendicular o cáncer de ciego abscedado.
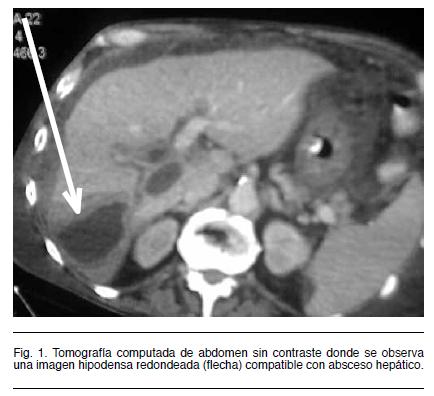
De la paraclínica se destaca: Hemograma: hiperleucocitosis (glóbulos blancos 17.000/mm3, neutrófilos 80%, linfocitos 14%), anemia severa normocítica normocrómica (Hb 6.3 g/dl, VCM 96 fl, CMHb 30 pg) y velocidad de eritrosidementación (VES) elevada (109 mm/1 hora). Hepatograma: Bilirrubinas normales, ץGT y fosfatasa alcalina elevadas (103 U/L y 449 U/L respectivamente), prolongación del tiempo de protrombina (Tiempo de Quick 17 segundos) y disminución de la tasa de protrombina (52%, INR 1.6). Hiporoteinemia e hipoalbuminemia (5,2 y 1,7 g/dL). Creatininemia 0.4 mg/dL, Azoemia 0.4 g/L. Ionograma: natremia 144 mEq/L, potasemia 4,5 mEq/L. Sedimento urinario: hemoglobina (+), urobilina (+) y proteinuria de 0.2 g/L. La ecografía abdominal mostró tres imágenes hipoecogénicas de 2 o 3 cm de diámetro y bordes mal definidos a nivel del lóbulo hepático derecho compatibles con abscesos hepáticos.
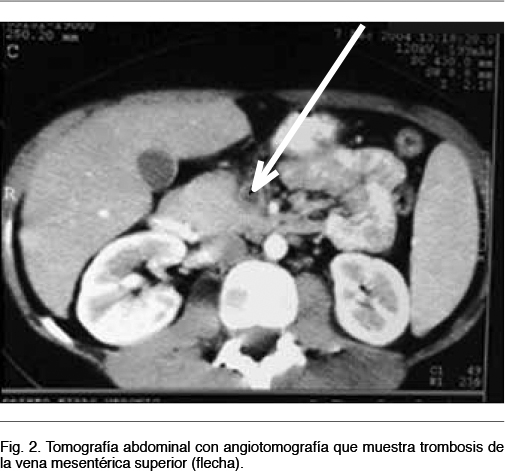
La angio-tomografía abdominal identifica dichas lesiones y evidencia trombosis de la vena porta y suprahepáticas, compatible con el diagnóstico de pileflebitis séptica (Figura 1 y 2).
Los hemocultivos fueron positivos a Escherichia coli (sensible a aminoglucósidos, cefalosporinas de segunda y tercera generación; resistente a las quinolonas, ampicilina e inhibidores de las betalactamasas). El urocultivo fue negativo.
Se realizó tratamiento médico con antibióticos intravenosos: ceftazidime 2 gramos cada 8 horas y metronidazol 500 mg cada 8 horas. Se procedió al drenaje quirúrgico de uno de los abscesos hepáticos (ante dada la imposibilidad anatómica de acceder a los restantes), extrayéndose 500 ml de líquido purulento, del que se aisló una flora polimicrobiana aerobia y anaerobia sugestivo de flora fecal) a predominio de Escherichia Coli con sensibilidad antibiótica similar al hemocultivo. Se asoció anticoagulación con enoxaparina 1 mg/kg cada 12 horas por vía subcutánea. La evolución fue desfavorable, con fiebre de 40 º C axilar mantenida, persistencia del dolor abdominal, leucocitosis elevada (27000/mm3 a predominio de nuetrófilos) y VES de 110 mm/1 hora. A los cinco días de iniciado el tratamiento el paciente fallece.
Discusión y comentarios
La pileflebitis es una patología poco frecuente descrita por primera vez por Waller en 1846 como complicación de una apendicitis aguda. En 1886, Fitz encontró 11 casos entre 247 apendicitis agudas, lo que equivale a una frecuencia relativa de 4%. En 1938 la incidencia descripta fue 0.36% y a fines de los años 60, de 0.1%. Actualmente la incidencia es 0.05% en el total de apendicitis agudas y 3% para apendicitis perforadas. (6) La pileflebitis se origina en procesos infecciosos surgidos en territorios drenados por el sistema venoso portal o en estructuras contiguas a la vena porta. La alteración endotelial favorece la trombosis en las venas que drenan el órgano infectado, propagándose por el árbol vascular a otros parénquimas, como el hígado, pudiendo generar abscesos hepáticos, que predominan en el lóbulo derecho debido a las características de la vascularización hepática. (7,8)
En el caso analizado la sospecha clínica fue baja y el diagnóstico tardío, lo que sumado a la imposibilidad de drenaje quirúrgico completo, determinó la mala evolución. El retraso en el diagnóstico se relaciona con mal pronóstico, situación relativamente frecuente dada la baja incidencia de esta patología y por la diversidad de sus manifestaciones clínicas; pudiendo presentarse en pacientes asintomáticos, con escasa sintomatología ó incluso debutar con falla hepática y/o shock séptico (9) En la forma de presentación inciden la topografía y la severidad del proceso inflamatorio así como del grado de trombosis de la vena porta. La fiebre es el signo más frecuente, seguido de ictericia y alteraciones inespecíficas del hepatograma. (10)
En este caso el paciente se presentó con fiebre, dolor abdominal, y elevación de reactantes de fase aguda (hiperleucocitosis con neutrofilia, elevación de la VES). El compromiso hepático se puede deber al impacto de la sepsis sobre el mismo (“hígado de sepsis”), pero asociado al dolor en FID y a los abscesos hepáticos podía corresponder al “hígado apendicular de Dieulafoy”. Este término fue descrito por primera en 1898 por el autor que le dio el nombre a dicha patología, donde la formación de los abscesos hepáticos eran secundarios a la llegada de microorganismos vía portal a partir de una apendicitis. (11)
Dentro de las herramientas diagnósticas, la ultra-sonografía doppler es un método no invasivo en el que se puede observar alteración del flujo sanguíneo, trombos, engrosamiento de la pared intestinal o líquido intraperitoneal libre. La imagen ecográfica más característica es la presencia de material ecogénico en el interior de la luz portal y de la vena mesentérica.
Es de fundamental valor para el control evolutivo, pudiendo detecta recanalización o no del territorio portal, el desarrollo de cavernomatosis portal y signos de hipertensión portal. (7) La ecografía intraoperatoria es un método fiable para confirmar el diagnóstico y evaluar el grado de extensión de la trombosis. (12) La presencia de aire intraluminal indica enfermedad avanzada y es un elemento de mal pronóstico. La tomografía abdominal con angiotomografía es el estudio de elección, este revela la trombosis venosa porto-mesentérica, (Figura 2) mostrando un defecto en el relleno venoso con atenuación central, rodeado por el anillo de la pared venosa. Permite además evaluar la existencia de isquemia de la pared intestinal con una sensibilidad mayor al 90% y defectos de la circulación porto-mesentérica. (8,13) En el caso analizado el parénquima hepático mostró a nivel del lóbulo derecho áreas hipodensas con zonas hiperdensas mal definidas, con desplazamiento de vasos y periferia hipervascular compatible con abscesos múltiples. Además pueden coexistir microabscesos (no visualizables por esta técnica) y que por su tamaño no es posible drenar. (14)
En la etiología de la pileflebitis se plantean la apendicitis y la diverticulitis como las causas más frecuentes, seguidas de la enfermedad inflamatoria intestinal, la pancreatitis necrotizante, úlceras gástricas y duodenales, la colecistitis aguda y las perforaciones intestinales por cuerpos extraños. También se asocia con cirrosis, traumatismos abdominales, estados de hipercoagulabilidad y neoplasias. (15-17) En el caso analizado el origen el cuadro abdominal no se pudo determinar.
El tratamiento de la pileflebitis más aceptado consiste en antibioterapia de amplio espectro, para microarganismos aerobios y anaerobios, durante 4 a 6 semanas, en especial si se asocia con abscesos hepáticos, en esta situación debe realizarse además drenaje quirúrgico o percutáneo.(4,8,9) El rol de la anticoagulación en el tratamiento de la pileflebitis es controvertido, debido a que no está exenta de riesgos y las complicaciones asociadas ocurren hasta en un 20% de los casos.(18) Las situaciones en las que se plantea la anticoagulación por un plazo de 2 a 4 meses son las siguientes:
1) Trombosis porta extensa y aguda.
2) Progresión documentada de la trombosis portal desde el momento del diagnóstico tras la resección intestinal por isquemia secundaria a trombosis portal.
3) Fiebre que no responde a los antibióticos o a la cirugía
4) Pacientes con alteraciones de la coagulación o estados de hipercoagulabilidad como neoplasias o enfermedades hematológicas.
Otras alternativas terapéuticas son: terapia trombolítica con activador tisular del plasminógeno y colocación de un drenaje intraluminal, en la rama portal o mesentérica afectada. (18) Esta complicación se asocia a una elevada mortalidad en la etapa aguda, con un buen pronóstico en los pacientes que superan la misma. (19,20)
Conclusiones
La pileflebitis se sospecha por la clínica y se confirma con estudios imagenológicos, siendo la angiotomografía abdominal el método de elección. El diagnóstico y tratamiento oportunos de esta entidad, disminuyen las complicaciones y la mortalidad. El mismo consiste en antibióticos de amplio espectro, por períodos prolongados. Los abscesos hepáticos requieren drenaje quirúrgico o percutáneo. La anticoagulación es controversial y debe individualizarse su indicación.
Bibliografía
1. Falkowski A, Cathomas G, Zerz A, Pylephlebitis of a variants mesenteric vein complicating sigmoid diverticulitis. J Radiol Case Rep. 2014; 8: 37-45.
2. Shin D, Park J, Yoon K, Kim S. Clostridium perfringens septicemia with thrombophlebitis of the portal vein. J Infect 2003; 46: 253-5.
3. Baddley J, Singh D, Correa P, Persich N. Crohn’s disease presenting as septic thrombophlebitis of the portal vein; case report and review of the literature. Am J Gastroenterol 1999; 94: 847- 849.
4. Pelsong R, Johlin F, Dhadha R, Bogdanowicz M, Schweiger G Management of suppurative pylephlebitis by percutaneous drainage. Am J Gastroenterol 2001; 96: 3192-3194.
5. Singh P, Yodav N, Visvalingam V. Pylephlebitis and management. Am J Gastroenterol 2001; 96: 1312-13.
6. Baril N, Wren S, Radin R, Ralls P, Stain S. The role of anticoagulation in pylephlebitis. Am J Surg 1996; 172: 449-53.
7. Aguado J, Fernández M, García J, Cortés J, Payno A. Pileflebitis. Una complicación grave de los abscesosintraabdominales. Rev Clin Esp. 1985; 117: 231-4.
8. Liappis A, Robert A, Schawart A, Simon G. Thrombosis and infection: a case of transient anti- cardiolipina antibody associated wiht pylephlebitis Am J Med Sci. 2003; 325; 365-8.
11. Peraza JM, Bodega L, Saiz F. Hígado apendicular de Dieulafoy: presentación de un caso. Sanid. Mil. 2010, 66 : 228-229.
12. Farin P, Paajanen H, Miettinen P. Intraoperative US diagnosis of pylheflebitis (portal vein thrombosis) as a complication of appendicitis: a case report. Abdom Imaging 1997; 22: 401-3.
13. Krumm P, Schraml C, Bretschneider C, Seeger A, Klumpp B, Kramer U, et al. Depiction of variants of the portal confluence venous system using multidetector row CT: analysis of 916 cases. Rofo. 2011; 183: 1123-9.
14. Heye T, Bernhard M, Mehrabi A, Kauczor HU, Hosch W. Portomesenteric venous gas: Is gas distribution linked to etiology and outcome? Eur J Radiol. 2012;81:3862-9
15. Vanano K, Kiekara O. Pylephlebitis after appendicitis in a child. J Pediatr Surg 2001; 36: 1574-6.
16. Verde F, Johnson P. One not to miss: ovarian vein thrombosis causing pulmonary embolism with literature review. J Radiol Case Rep. 2012; 6: 23-8.
17. Soto A, Sanchez JM, Hernandez M. Pileflebitis complicación infrecuente de la colecistis aguda. Rev. esp. investig. Quir. 2013; 16: 81-82.
18. Germain M, Soukhni N, Bouzard D. Thrombose veineuse mésentérique compliquant une appendicite aigue. Ann Chir 2002; 127: 381-4.
19. Belhassen-García M, Gomez-Munuera M, Pardo-Lledias J, Velasco-Tirado V, Perez-Persona E, Galindo-Perez I, Alvela-Suárez L. Pylephlebitis: incidence and prognosis in a tertiary hospital. Enferm Infecc Microbiol Clin. 2014; 32:350-4.
20. Alvarez M, Rodrigo S, González J, Pileflebitis tras appendicitis aguda. Rev Esp Enferm dig 2007; 99: 49-60