Services on Demand
Journal
Article
Related links
Share
Archivos de Medicina Interna
Print version ISSN 0250-3816On-line version ISSN 1688-423X
Arch. Med Int vol.37 no. 2 Montevideo July 2015
Caso Clínico de Interés
Vasculitis primaria del Sistema Nervioso Central: un desafío diagnóstico
Central Nervous System Primary Vasculitis: a diagnostic challenge
Dr. Diego Graña
Asistente de Clínica Médica “2”. Hospital Pasteur.
Facultad de Medicina. UdelaR. Montevideo.
Dra. Fernanda Alonso
Residente de Medicina. Asociación Española Primera de Socorros Mutuos. Montevideo.
Dr. Álvaro Danza
Profesor Adjunto de Clínica Médica “2”. Hospital Pasteur.
Facultad de Medicina. UdelaR. Montevideo.
Dr. Mauricio Bertullo
Asistente de Medicina Intensiva. Hospital de Clínicas.
Facultad de Medicina. UdelaR. Montevideo.
Dr. Mario Silva
Residente de Medicina Intensiva. Asociación Española Primera de Socorros Mutuos. Montevideo.
Dr. Víctor Cichevsky
Subjefe del Servicio de Medicina Interna. Asociación Española Primera de Socorros Mutuos. Montevideo.
Dr. Mario Cancela
Profesor de Medicina Intensiva. Jefe del Servicio de Medicina Interna. Asociación Española Primera de Socorros Mutuos. Montevideo.
Recibido: 28/12/14 - Aceptado: 09/07/15
Correspondencia: Dr. Diego Graña. Correo electrónico: diegograna@adinet.com.uy
RESUMEN: Arch Med Interna 37(2): 74-79
La vasculitis primaria del Sistema Nervioso Central (VPSNC) es una variedad poco frecuente de vasculitis que compromete el encéfalo y la medula espinal exclusivamente. La presentación es heterogénea y poco sistematizable, pudiendo comprometer más de una estructura encefálica al mismo tiempo. El diagnóstico se establece con un cuadro clínico compatible, asociado a una angiografía que evidencie un patrón de vasculitis y/o biopsia de parénquima encefálico o meninges. Las alteraciones documentadas en la Resonancia Nuclear Magnética son constantes pero inespecíficas pudiendo la angiografía no evidenciar lesión sugestiva si el afectado es un pequeño vaso. Presentamos tres casos clínicos de probable VPSNC basado en la presentación clínica, los hallazgos imagenológicos compatibles así como la respuesta terapéutica a ella. En los casos analizados se constataron alteraciones en la resonancia nuclear magnética encefálica que sugerían compromiso de varias estructuras encefálicas, con un líquido cefalorraquídeo inflamatorio y alteraciones en el electroencefalograma. El tratamiento de inducción, se realizó en base a bolos de metil-prednisolona y el de mantenimiento fue con corticoides vía oral. Presentaron una excelente respuesta al tratamiento instituido tanto clínica como imagenológicamente.
Palabras Clave: Vasculitis Primaria del Sistema Nervioso Central.
ABSTRACT: Arch Med Interna 37(2): 74-79
The primary central nervous system vasculitis is an uncommon variety of vasculitis that exclusively compromises the encephalon and the bone marrow. It arises as heterogeneous and unsystematized and it could compromise more than one encephalic structure at the same time. The diagnosis is made based on compatible symptoms supported by an angiography showing evidence of a vasculitis pattern or/and an encephalic parenchyma or meninges biopsy. The alterations documented in the Nuclear Magnetic Resonance are frequent but unspecific and it is possible to find no evidence of the injury if only a small vessel is affected. We present three clinical cases of probably PCNSV in which the diagnosis was made based on: the clinical presentation, imaginologicfindingsand therapeutic response. In the cases studied the alterations of the NMR were confirmed, the results suggested that several encephalic structures were compromised with CSF (cerebrospinal fluid) inflammatory and alterations on the EEG. The induction therapy included Methilprednisolone boluses; and the maintenance therapy, locally applied steroids. The response to the treatment was excellent clinically as well as imaginologically.
Keywords: primary central nervous system vasculitis.
INTRODUCCIÓN
La vasculitis primaria del Sistema Nervioso Central (VPSNC) es una variedad poco frecuente de vasculitis que compromete el encéfalo y la medula espinal exclusivamente(1-4).
Si bien se trata de una entidad poco común, constituye la forma más frecuente de compromiso encefálico por vasculitis si se compara con otras entidades que pueden afectar el sistema nervioso central como son las vasculitis secundarias a enfermedades sistémicas (neoplásicas, infecciosas y autoinmunes).(3)
Su incidencia es poco conocida y solo se cuenta con datos provenientes de algunos estudios retrospectivos siendo estimada en 2 casos por año por millón de personas(1).
La forma de presentación suele ser insidiosa, aunque en algunos casos la misma puede ser brusca. La sintomatología neurológica es diversa e inespecífica (cefaleas, alteraciones cognitivas, déficit motor) lo que dificulta mucho establecer el diagnóstico en etapas iniciales de la enfermedad(2-5). Habitualmente estos pacientes presentan alteraciones inespecíficas en el Líquido céfalorraquídeo (LCR) así como en el electroencefalograma (EEG). Las alteraciones documentadas en la Resonancia Nuclear Magnética (RNM) encefálica son casi constantes aunque inespecíficas para el diagnóstico(1-4).
El diagnóstico de VPSNC se establece a partir de un cuadro clínico compatible, con manifestaciones neurológicas que evidencien compromiso multifocal o difuso, curso progresivo o recurrente, asociado a una angiografía que muestre un patrón compatible con vasculitis. La biopsia de parénquima cerebral y/o meninges continua siendo el Gold estándar para confirmar el diagnóstico, pero dado lo invasivo de ella, así como la dificultad en el acceso a esta técnica, no se realiza en forma sistemática(1-5).
Es fundamental descartar diagnósticos diferenciales como son las vasculitis secundarias, las infecciones y los procesos neoplásicos, puesto que el tratamiento y el pronóstico son diferentes en cada una de ellas.
El tratamiento de esta entidad se basa en el uso de glucocorticoides (vía oral o intravenoso) pudiendo asociar desde el inicio o en la evolución inmunosupresores como la ciclofosfamida(5-7).
OBJETIVOS
Presentar tres casos clínicos de probable VPSNC basados en la presentación clínica, los hallazgos imagenológicos compatibles así como la respuesta terapéutica a ella asistidos en una Institución de Asistencia Médica Colectiva, en un período de dos años.
CASO CLÍNICO 1
Paciente de 50 años, sexo femenino. Antecedentes personales: prolapso de válvula mitral.
Historia de 1 mes de evolución de déficit de fuerza de miembro superior izquierdo (MSI), progresiva que limita sus actividades diarias. El día del ingreso es encontrada en domicilio con depresión de conciencia (en coma) y convergencia ocular del ojo derecho, nistagmus horizontal bilateral, pupilas mióticas y signo de Babinsky bilateral con triple retirada. Moviliza los 4 miembros al estímulo doloroso. Se realiza intubación orotraqueal (IOT) recibiendo asistencia respiratoria mecánica (ARM) e ingresa a unidad de terapia intensiva (UTI).
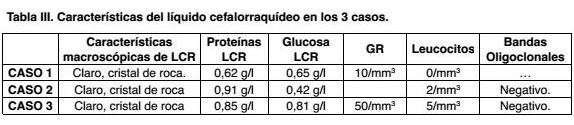
Tomografía (TAC) cráneo: sin evidencia de isquemia aguda. Mínima asimetría en surcos parietales izquierdos. Estudio del LCR: líquido normotenso, cristal de roca, proteínas: 0,62 g/L, glucosa: 0,65 g/L, glóbulos rojos 10/mm3, glóbulos blancos 0. Bacteriológico y reacción en cadena de la polimerasa (PCR) para virus negativo. EEG: actividad de fondo con ondas lentas, superpuesta con ondas rápidas sin actividad epileptógena.
Ecocardiograma y Doppler de vasos de cuello sin lesiones a destacar.
De la evolución, la paciente mejora la depresión de conciencia, permaneciendo con bradipsiquia, VI par en ojo derecho y paresia de MSI leve.
AngioTAC cráneo: no se observan lesiones isquémicas ni hemorrágicas. Arterias del sistema carotídeo y vertebral de calibre habitual.
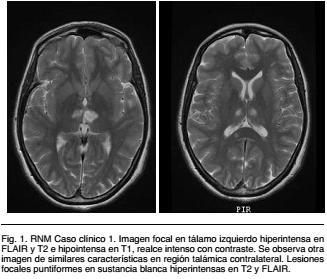
RNM encefálica: presenta imagen focal patológica ligeramente redondeada y bien delimitada en tálamo izquierdo, hiperintensa en FLAIR y T2 e hipointensa en T1, sin efecto de masa ni edema perilesional. Presenta realce intenso con contraste. Se observa otra imagen de similares característica en región talámica contralateral. Además presenta lesiones focales puntiformes en sustancia blanca frontal bilateral, parietal izquierda y en sector medio/posterior de cuerpo calloso, hiperintensas en T2 y FLAIR (Figura 1).
Con los hallazgos imagenológicos se planteó probable vasculitis del SNC, por lo que se inició bolos de Metilprednisolona (MTP) 1 g i/v día por 5 días, continuándose posteriormente con Prednisona a dosis 1 mg/kg por día.
Se completó valoración inmunológica: Anticuerpos Antinucleares (ANA), Anticuerpos Anticitoplasma de neutrófilo (ANCA), Anticuerpos de Síndrome Antifosfolipídico (Ác. SAF) negativos y complemento normal. VIH negativo.
Presentó excelente evolución con clara mejoría del estado de conciencia, así como del déficit motor del MSI, con retroceso casi completo del VI par a derecha. Se completó valoración con Tomografía por emisión de positrones (PET SCAN) que informó, hipometabolismo moderado a nivel frontal izquierdo y similares hallazgos de moderado a severo en regiones talámicas, compatibles con vasculitis primaria del SNC.
CASO CLÍNICO 2
Paciente de 38 años, sexo masculino. Sin antecedentes personales.
Retorna de viaje en el exterior (Dubai) 10 días previos a la consulta. Instala cefalea holocraneana intermitente, progresiva, agregando en la evolución trastornos conductuales y mnésicos, astenia intensa y artromialgias.
En emergencia paciente vigil, limitación en la flexión de nuca, sin alteraciones de pares craneanos o espinales. TAC cráneo normal. Estudio del LCR: cristal de roca, glóbulos blancos 2 mm3, proteínas 0,91 g/L, glucosa 0,42 g/L. PCR para herpes y enterovirus, tinta china, antígeno neumocóccico, directo y cultivo negativos.
Ingresa a sala con planteo de encefalitis viral, bajo tratamiento con aciclovir y ceftriaxona i/v. Agrega confusión, tendencia al sueño, afasia fluente y paraparesia asimétrica de miembros inferiores con mayor depresión de conciencia por lo que ingresa a UTI, requiriendo IOT-ARM durante 36 hs.
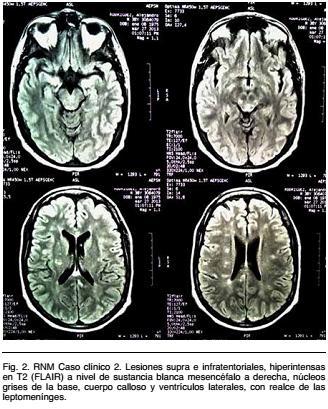
Se realiza RNM encefálica, que evidencia múltiples lesiones supra e infratentoriales, hipo e isointensas en T1 e hiperintensas en T2 (FLAIR). A nivel de la sustancia blanca subcortical, mesencéfalo a derecha, núcleos grises de la base, cuerpo calloso y adyacente a ventrículos laterales, varias se impregnan con contraste y existe realce de las leptomeninges (Figura 2).
RNM de columna: focos puntiformes de señal alta en secuencia T2 en T8 y T9. Potenciales evocados informan disfunción bilateral de la via visual y somatosensitiva de miembros inferiores (intraaxial). EEG: sufrimiento cerebral difuso leve (ritmo theta). ANA y ANCA negativos. Complemento normal. VIH negativo.
Con planteo de probable vasculitis del SNC se iniciaron bolos de MTP 1 g i/v por día por 5 días con mejoría sintomática parcial. Múltiples cateterismos vesicales por vejiga neurógena, presentando como complicación orquiepididimitis derecha a Klebsiella pneumoniae, con recaída de la sintomatología neurológica. Se realiza tratamiento antibiótico dirigido y medidas medicas con resolución del cuadro infeccioso y retroceso de la sintomatología neurológica.
Se completo la valoración con AngioRNM encefálica: sin alteraciones de arterias de mediano y grueso calibre, disminución de las lesiones descritas en el estudio previo a nivel encefálico y desaparición de las lesiones a nivel medular.
El paciente continuó tratamiento en base a corticoides v/o manteniéndose asintomático desde el punto de vista neurológico.
CASO CLÍNICO 3
Paciente 58 años sin antecedentes patológicos a destacar.
Comienza en julio de 2013 con astenia, adinamia, artralgias intensas e invalidantes, malestar general y congestión conjuntival, por lo que ingresa a sala, se interpreta el cuadro como Leptospirosis, por noción epidemiológica de la zona sin confirmación.
En la evolución presenta depresión de conciencia y ataxia por lo que ingresa a UTI. Se realiza TAC cráneo: Hipodensidad gangliobasal izquierda. Se interpreta como Stroke encefálico isquémico y se plantea como diagnóstico diferencial Vasculitis del SNC.
Ecodoppler de vasos de cuello: sin estenosis hemodinámicamente significativos.
Ecocardiograma transtorácico: sin trastornos sectoriales, sin trombos intracavitarios.
Estudio del LCR: aspecto líquido claro, ligeramente turbio sin coágulos, escaso sedimento hemático. Leucocitosis 5/mm3, GR 500/mm3, Proteína 0,91 g/L, Glucosa 0,81 g/L. PCR para Herpes 1, 2, 6, CMV, Epstein Barr, Varicela Zóster: negativos.
Cultivo no desarrolla bacterias. Tinta china y cultivo LCR negativo.
EEG. Sufrimiento encefálico difuso, sin actividad epileptógena.
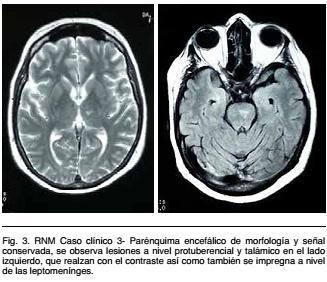
Angio RNM encefálica: parénquima encefálico de morfología y señal conservado, se observan lesiones a nivel proturebancial y talámicos en el lado izquierdo, que realzan con el contraste así como también se impregnan a nivel de leptomeninges compatibles con vasculitis. Angiografia no evidencia lesiones (Figura 3).
PET SCAN: hipometabolismo frontal bilateral, tálamo izquierdo con pequeña área hipometabólica, disminución del consumo de glucosa a nivel del cerebelo. Hallazgos compatibles con vasculitis primaria del SNC.
ANCA, FR, ANA negativo, Ác. SAF negativos. Complemento normal.
Del resto de la valoración se destaca: VES: 22 mm. VDRL negativo, VHA, VHB, VHC Negativos. VIH Negativo.
En función de los hallazgos imagenológicos se plantea probable vasculitis del SNC por lo que se inicia tratamiento con Bolos de Metilprednisolona 1 g i/v por día, durante 5 días, con retroceso de la sintomatología neurológica.
La paciente continuo su tratamiento en base a Corticoides y Micofenolato con buena evolución en plan de rehabilitación de la estática y marcha en forma ambulatoria.
DISCUSIÓN y comentarios
No existen datos epidemiológicos disponibles en nuestro medio ni a nivel regional sobre la incidencia de esta patología. La única información acerca de ella proviene de la Clínica Mayo, en Estados Unidos, estimada en 2 casos por millón de habitantes anualmente(1). Se presentan con igual frecuencia en hombres y en mujeres(8,9) y la edad media de presentación es de 50 años(1). En nuestros pacientes se desarrolló en 2 mujeres y 1 hombre; el rango de edades fue de 38 a 58 años.
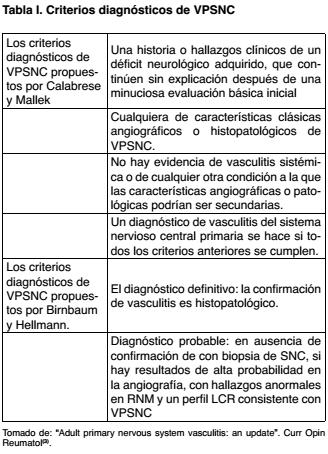
Los primeros criterios diagnósticos de VPSNC fueron propuestos por Calabrese y Mallek en 1988(10). Estos criterios incluyen cambios angiográficos que indican una alta probabilidad de vasculitis, como son: áreas de estrechez vascular, alternando con dilataciones aneurismáticas, en ausencia de compromiso aterosclerótico significativo. Sintomatología neurológica inespecífica y características histopatológicas compatibles con VPSNC realizado por biopsia, en ausencia de elementos que sugieran vasculitis secundaria o de compromiso sistémico. Realizándose el diagnóstico de VPSNC si todos los anteriores se cumplen (Tabla I).
Recientemente, se proponen nuevos criterios en base a los grados de certeza del diagnóstico(3). Estableciendo el diagnóstico definitivo con histología positiva y diagnóstico probable en ausencia de ella, pero con hallazgos en la angiografía, RM y alteraciones en el LCR asociados con un cuadro clínico compatible con VPSNC (Tabla I). Varios estudios han reportado una sensibilidad de la RM para VPSNC cerca de 100%(1,11). En nuestros pacientes todos presentaron alteraciones inespecíficas y variables en la misma, como el compromiso de múltiples estructuras encefálicas en diferentes territorios vasculares, lesiones hiperintensas en T2 y FLAIR, con realce con el contraste a nivel de leptomeninges como se ve en los Casos 1 y 3. Las alteraciones en el LCR, un hecho casi constante en estos pacientes se caracterizan por la presencia de hiperproteinorraquia evidenciada en los tres casos, no presentando alteración del recuento celular ni en los niveles de glucosa (Tablas II y III).
Aunque la posibilidad de realizar biopsia del SNC es limitada, se trata del “patrón oro” para el diagnóstico de VPSNC(1-4). Presenta la desventaja de su difícil acceso y lo invasiva que es(11). Por tal motivo, la angiografía se ha convertido en el estudio más realizado frente a la sospecha clínica de esta enfermedad(3,12,13). Sin embargo presenta limitaciones, dado que las alteraciones angiográficas pueden encontrarse en otras patologías como vasoespasmo, infecciones del SNC, embolias arteriales cerebrales, aterosclerosis. Otra de las limitaciones es que el compromiso de pequeño vaso puede no evidenciarse por este método(3).
En nuestros pacientes no se realizó angiografía convencional, realizándose AngioTAC en los Casos 1 y 3 y Angio-RNM de cráneo en el caso 2, no obteniéndose imágenes claramente sugestivas de vasculitis. Los electroencefalogramas mostraron sufrimiento encefálico difuso con ondas lentas (ritmo theta) en los tres casos. En cuanto a los hallazgos de laboratorio, destacamos la ausencia de elevación de parámetros inespecíficos de inflamación sistémica. En los tres casos la Velocidad de eritrosedimentación y la proteína C reactiva, se encontraban en valores de normalidad, siendo negativa la valoración de autoinmunidad.
El sostén de nuestro planteo diagnóstico se basó en el cuadro clínico compatible, presentando compromiso neurológico diverso, en ausencia de otras manifestaciones sistémicas y con hallazgos en la imagenología sugestivos así como la respuesta al tratamiento inmunosupresor instituido. Destacamos en el Caso 3, durante un período de suspensión del tratamiento corticoideo (la paciente abandona el tratamiento por su cuenta) la peoría neurológica, con la necesidad de reinstalación del tratamiento inmunosupresor, logrando remisión de la sintomatología neurológica en forma completa.
Se planteó además en los tres casos que se tratara de vasculitis de pequeño vaso, pudiendo esto explicar la ausencia de hallazgos patológicos en la angiografía
La patogenia de VPSNC es desconocida(2), existen varias hipótesis sobre ella relacionadas con infecciones virales(14), mecanismos autoinmunes, sin confirmación hasta el momento.
Las manifestaciones clínicas son inespecíficas(1,4). En nuestros pacientes se presentó en forma insidiosa en los Casos 1 y 3, teniendo una presentación más aguda en el Caso 2. Los tres casos tuvieron depresión de conciencia que requirió ingreso a unidad de terapia intensiva y cefaleas. El caso 1 presento hemiparesia de MSI progresiva, diplopía, constatándose al examen parálisis de VI par derecho y elementos de liberación piramidal en MMII. En el caso 2 presenta afasia fluente, agregando trastornos mnésicos y conductuales, con limitación en la flexión de nuca y paraparesia de MMII. El Caso 3 presenta ataxia además de las manifestaciones neurológicas comunes de los tres casos referidos previamente (Tabla II).
Para el tratamiento de esta entidad carecemos de recomendaciones claras y consensuadas dado que no existen trabajos prospectivos sobre estrategias terapéuticas(1-4) extrapolándolas del manejo realizado en las vasculitis sistémicas.
En nuestros pacientes el tratamiento de inducción de la remisión, se realizó en base a bolos de MTP intravenosa durante 5 días. El tratamiento de mantenimiento fue con corticoides vía oral en todos los casos y en el caso 3 además de la corticoterapia vía oral, se agregó Micofenolato Mofetilo 1 gramo día como ahorrador de corticoides. En uno de los casos se observó un efecto adverso por el uso de MTP a dosis altas, reportado en la literatura cuando se superan los 3 gramos. En efecto, existe evidencia creciente que sugiere que dosis altas de prednisona (por encima de 30-40 mg/día) son igualmente efectivas que dosis menores (por debajo de 30 mg/día), combinadas con pulsos de MTP, que no superen los 500 mg cada pulso, acumulando una dosis total de MTP de 1,5 g. Este esquema terapéutico ha mostrado eficacia semejante, pero con francamente menores efectos adversos sistémicos que los esquemas clásicos de 1 mg/kg/día.(15)
El pronóstico de estos pacientes es variable, pero el temprano reconocimiento y tratamiento de esta entidad, disminuye la incidencia de consecuencias graves e incluso letales(2,3).
Nuestros pacientes presentaron factores de buen pronóstico ya que respondieron al tratamiento establecido clínica e imagenológicamente, no siendo necesario el uso de otros inmunosupresores como Ciclofosfamida en el tratamiento de inducción, además de no presentar lesiones de mediano y grandes vasos evidentes angiográficamente, como otro factor de mal pronóstico.
Destacamos que, actualmente, a un promedio de 12 meses del tratamiento, los pacientes se mantienen asintomáticos.
CONCLUSIONES
Las VPSNC son una patología infrecuente y de patogenia desconocida. Se trata de tres casos complejos en los que se planteó probable VPSNC con buena respuesta al tratamiento inmunosupresor. La presentación clínica es heterogénea y poco sistematizable, por lo que la sospecha clínica es crucial para el diagnóstico. La imagenologia (AngioRNM y AngioTAC) cuando es analizada e informada por profesionales especializados en este tipo de estudio y en patología vascular del SNC, junto con el estudio del LCR, pueden aportar datos muy orientadores que parecen permitir obviar otros estudios invasivos clásicamente recomendados.
Debe sospecharse VPSNC en casos de presentación aguda de cefalea, compromiso de conciencia y otros hallazgos neurológicos no sistematizables. Las alteraciones imagenológicas en Flair y la presencia de hiperproteinorraquia apoyan esta sospecha.
BIBLIOGRAFÍA
1. Salvarani C, Brown RD Jr, Calamia KT, Christianson TJ, Weigand SD, Miller DV, et al. Primary central nervous system vasculitis: analysis of 101 patients. Ann Neurol 2007; 62:442-451.
2. Salvarini C, Brown R, Hunder GG. Adult primary nervous system vasculitis. Lancet 2012;380:767-777.
3. Salvarini C, Brown R, Hunder GG. Adult primary nervous system vasculitis: an update. Curr Opin Rheumatol. 2012, 24:46-52.
4. Kraemer M, Berlit P. Primary central nervous system vasculitis: a clinical experiences with 21 new European cases. Rheumatol Int 2011 31:463-472.
5. Broussalis E, Trinka E, Kraus J, McCoy M, Killer M. Treatment strategies for vasculitis that affects the nervous system. Drug Discov Today. 2013;18:818-835.
6. Pagnoux C, Boysson H. L38. How to treat primary vasculitis of the central nervous system. 16th International Vasculitis & ANCA workshop. Presse Méd. 2013; 42(4): 605-607.
7. Marsh E, Zeiler S, Levy M. Diagnosis CNS Vasculitis. The case against empiric treatment. Neurologist. 2012;18:233-238.
8. Araya P, Sacks C, Muñoz P. Vasculitis Primaria del sistema nervioso central, diagnóstico diferencial de demencia sugaguda. Caso clínico. Rev Méd Chile 2009; 137: 807-810.
9. Calabrese LH, Duna GF, Lie JT. Vasculitis in the central nervous system. Arthritis Rheum. 1997;40:1189-201
10. Calabrese LH, Mallek JA. Primary angiitis of the central nervous system. Report of 8 new cases, review of the literature, and proposal for diagnostic criteria. Medicine (
11. Duna GF, Calabrese LH. Limitations of invasive modalities in the diagnosis of primaryangiitis of the central nervous system. J Rheumatol 1995; 22: 662-667.
12. Moore PM. Diagnosis and management of isolated angiitis of the central nervous system. Neurology 1989; 39:167-173.
13. Kadkhodayan Y, Alreshaid A, Moran CJ, Cross DT 3rd, Powers WJ, Derdeyn CP. Primary angiitis of the central nervous system at conventional angiography. Radiology 2004; 233:878-882.
14. Nagel MA, Cohrs RJ, Mahalingam R, Wellish MC, Forghani B, Schiller A, et al. The varicella zoster virus vasculopathies: clinical, CSF, imaging, and virologic features Neurology 2008; 70: 853-860.
15. Ruiz-Irastorza G, Danza A, Perales I, Villar I, García M, Delgado S, et al. Prednisone in lupus nephritis: How much is enough? Autoimmun Rev. 2014;13:206-214.