Introducción
El Accidente Cerebrovascular (ACV) actualmente es la primera causa de muerte e incapacidad en América Latina, y mundialmente, es la segunda causa de mortalidad y la tercera de incapacidad (Avezum et al., 2015; Feigin, Norrving, & Mensah, 2017). Entre las consecuencias más frecuentes después de un ACV están las alteraciones motoras, cognitivas y emocionales (Crichton et al., 2016; Eskes et al., 2015; Levine et al., 2015). Se caracterizan como déficits neuropsicológicos recurrentes post-ACV problemas de memoria, de atención, de lenguaje, de percepción, de velocidad de procesamiento de la información, perjuicios en las funciones ejecutivas, en las praxias y en las habilidades aritméticas (Barker-Collo et al., 2016; Jokinen et al., 2015; Levine et al., 2015).
Síntomas de depresión y ansiedad se encuentran entre los trastornos psiquiátricos de mayor incidencia después del ACV (Hackett et al., 2014). En el caso de las personas con depresión, las alteraciones neuropsicológicas comunes son el perjuicio en el razonamiento, en la atención (mantener y sostener), en la toma de decisiones, dificultades de memoria episódica, disfunción ejecutiva y agitación o retraso psicomotor (American Psychiatric Association (APA), 2014; Moore, Moseley, & Atkinson, 2010).
Se estima que la depresión post-ACV alcance cerca de 30% a 40% de las personas afectadas (Hackett et al., 2014; Robinson & Spaletta, 2010), causando menor calidad de vida, mortalidad e incapacidad funcional (Ayerbe et al., 2013). Como factores de riesgo para depresión post-ACV se destacan la presencia de histórico de depresión antes del ACV (Ayerbe et al., 2013; Eskes et al., 2015), la falta de apoyo familiar o social, ansiedad, gravedad del cuadro clínico neurológico (Ayerbe et al., 2013) y dificultades cognitivas, como memoria, funciones ejecutivas, atención y velocidad de procesamiento psicomotor (Kauhanen et al., 1999; Krishnadas & Cavanagh, 2012).
Los estudios sobre trastornos de humor post-ACV generalmente utilizan la puntuación total de los cuestionarios de depresión para relacionar con el perfil cognitivo de los pacientes. Sin embargo, un análisis en profundidad de los ítems de las escalas podría ser útil para comprender mejor qué síntomas (entre los diversos que afectan a los cuadros de depresión) causan perjuicio en las funciones neuropsicológicas.
Por lo tanto, el objetivo de este artículo es analizar la influencia de los síntomas de depresión en el desempeño neuropsicológico de adultos de tres a seis meses post-ACV. Como objetivos específicos, se pretendió analizar la frecuencia de los ítems (indicadores de síntomas depresivos) del Inventario de Depresión Beck - BDI-II (Gorenstein et al., 2011) en una muestra de adultos post-ACV, b) identificar la correlación de los síntomas de depresión (ítems de la escala) con los resultados obtenidos en tareas neuropsicológicas y c) verificar cuánto de la varianza del desempeño en los instrumentos neuropsicológicos puede ser explicada por los síntomas de depresión.
Para el primer objetivo se tiene la hipótesis que los pacientes con síntomas de depresión presentarán elevada frecuencia en los ítems del BDI-II relativos a la pérdida de placer, falta de energía, alteraciones en el patrón de sueño, en el apetito y en el humor, según lo informado en otros estudios (Cumming et al., 2010; de Man-van Ginkel et al., 2015; Spalletta, Ripa, & Caltagirone, 2005). Con respecto al segundo objetivo se espera que una elevada puntuación total en el BDI-II esté relacionada con un desempeño inferior en los dominios atención, memoria, velocidad de procesamiento y funciones ejecutivas en las tareas neuropsicológicas (Kauhanen et al., 1999; Krishnadas & Cavanagh, 2012). Por último, se hipotetiza que la depresión influenciará negativamente en el desempeño cognitivo en memoria episódica, atención y velocidad de procesamiento, explicando cerca del 40% de la varianza del desempeño neuropsicológico (Barker-Collo et al., 2016; Robinson & Spalletta, 2010).
Método
Participantes
Participaron 60 adultos (M = 64.43; DT = 12.42 años de edad) evaluados de 102 a 283 días post-ACV (M = 140.65; DT = 28.01 días), siendo 56 diestros y cuatro zurdos. La muestra necesaria para identificar una diferencia de dz = .15, considerando la probabilidad α = .10, y poder estadístico 1 - β = .90, es de 45 sujetos. El software utilizado para el cálculo de la muestra fue el G * Power (Faul et al., 2007). Los participantes tenían un mínimo de tres años de estudio formal, sin antecedentes de dificultad de aprendizaje escolar, enfermedad psiquiátrica, demencia, o otras lesiones neurológicas, tales como traumatismo craneoencefálico y tumor cerebral (según exámenes de neuroimagen). Fueron excluidos pacientes que relataron haber hecho uso abusivo de drogas ilícitas. Los pacientes presentaban heterogeneidad de gravedad de la condición clínica neurológica y de regiones de lesión cerebral (ver Tabla 1).
Procedimientos e Instrumentos
El estudio fue aprobado por los comités de ética de una universidad pública (CAAE 33603214.5.0000.5334) y de un hospital público del sur de Brasil (CAAE 40624415.2.3001.5327). Los participantes fueron invitados a participar a partir de tres meses post-ACV por indicación del equipo médico y análisis de los datos clínicos contenidos en el prontuario. Después de ser informados sobre los procedimientos de la investigación los participantes, o sus responsables, firmaron un término de consentimiento.
Los participantes respondieron un cuestionario de datos sociodemográficos y de condiciones de salud (si estaban haciendo algún tipo de rehabilitación y qué tratamientos y medicamentos estaban siendo administrados). Posteriormente, respondieron la batería de evaluación neuropsicológica. Todos los instrumentos aplicados presentan adecuadas propiedades psicométricas en Brasil:
a) Triagem Cognitiva nas Doenças Cerebrovasculares (Examen Cognitivo para ACV) (TRIACOG; Rodrigues, 2017): evalúa en aproximadamente 25 minutos los dominios orientación, memoria (episódico-semántica verbal y visual, de trabajo y semántica), praxia (constructiva y ideomotora), atención auditiva, lectura, procesamiento de inferencias, nominación, comprensión oral y escrita, escritura dictada, repetición, habilidades aritméticas, velocidad de procesamiento de la información y funciones ejecutivas (fluidez verbal, alternancia e inhibición).
b) Inventario de Depresión Beck - BDI-II (Gorenstein et al., 2011): cuestionario de autoinforme con 21 ítems para medir la intensidad de síntomas depresivos. La puntuación del BDI-II varía de cero a 63 puntos: 0-9 indica ausencia de depresión; 10-18 sugiere depresión leve a moderada; 19-29 depresión moderada a severa; y 30-63 depresión severa. El BDI-II fue leído completamente con todos los participantes, para asegurar que las cuestiones fueran comprendidas.
c) Figuras Complejas de Rey - figura A (Oliveira & Rigoni, 2010): el participante debe copiar una figura semi-compleja y después de tres minutos, debe reproducir lo que recuerda. Evalúa percepción visual, praxia constructiva, capacidad de planificación y memoria episódica visual (inmediata).
d) Dígitos (Escala Wechsler de Inteligência para Adultos - WAIS-III, Nascimento, 2004): secuencia de dígitos que deben ser evocados en el orden directo y posteriormente en el orden inverso de la dictada por el examinador. Constituye una medida de atención auditiva y de memoria de trabajo.
e) Test de Aprendizaje Auditivo Verbal de Rey - RAVLT (Fichman et al., 2010, Paula et al., 2012): se trata de una lista de palabras evocada repetidas veces, y una lista de interferencia de memoria, que evalúa el aprendizaje verbal, la memoria episódica verbal de corto y largo plazo.
f) Fluidez verbal con criterio fonémico: (Esteves et al., 2015, Opasso, Barreto, & Ortiz, 2016): el participante debe evocar palabras iniciadas con las letras F, A y S, durante un minuto para cada. Evalúa el lenguaje, la atención, la flexibilidad, la inhibición, la memoria a largo plazo y la velocidad de procesamiento.
g) Five Digit Test - FDT (Sedó, de Paula, & Malloy-Diniz, 2015): la prueba de lectura de números y símbolos es dividida en cuatro partes que evalúa componentes de las funciones ejecutivas como la atención visual, la inhibición, la flexibilidad y la velocidad de procesamiento.
Durante la internación en el hospital, los pacientes fueron evaluados por neurólogos con la escala National Institute of Health Stroke Scale - NIHSS (Brott et ál., 1989), que analiza aspectos motores y cognitivos post-ACV, y con la Escala de Rankin (Caneda et al., 2006; de Haan et al., 1995), que evalúa la independencia funcional post-ACV. Estos datos fueron registrados para relacionarse con el perfil neurológico de los pacientes, siendo utilizado el score del alta hospitalaria.
Análisis de datos
Inicialmente se verificaron las frecuencias del perfil neurológico, sociodemográfico y de los ítems respondidos en el BDI-II por los participantes. Los escores brutos en las tareas de fluidez verbal (FAS) (Machado et al., 2009; Opasso et al., 2016; Tombaugh, 1999), RAVLT (Magalhães & Hamdan, 2010) y del TRIACOG (Rodrigues, 2017) fueron transformados en escore Z, de acuerdo con datos normativos de las pruebas. La Figura Compleja de Rey (Oliveira & Rigoni, 2010) y el FDT (Sedó et al., 2015) tuvieron sus puntuaciones transformadas en percentil, según sus normas. Por último, la puntuación de la tarea Dígitos (Nascimento, 2004) fue adecuada al ponderado de acuerdo con sus normas.
Se analizó la correlación entre la puntuación total del BDI-II y datos sociodemográficos (edad y escolaridad) y del cuadro clínico neurológico (tiempo post-ACV, NIHSS y Rankin), a fin de verificar si habría alguna variable que podría ser factor de confusión en la muestra. En seguida, se realizaron correlaciones entre los ítems del BDI-II y el desempeño en las tareas neuropsicológicas por medio de correlaciones de Pearson (p ≤ .05).
Las tareas que presentaron correlación significativa con ítems del BDI-II y nivel de significancia entre .10 y .20 fueron incluidas en modelos de regresión múltiple por el método Enter, a fin de explorar cuánto los síntomas depresivos podrían explicar la varianza del desempeño en las tareas de la batería neuropsicológica. Los indicadores de la evaluación neurológica (NIHSS y Rankin) también fueron añadidos a los modelos por ser importantes variables intervinientes en el desempeño neuropsicológico además de los síntomas de depresión (Barker-Collo et al., 2016). Por lo tanto, se tienen como variables independientes el score total del BDI-II, NIHSS y Rankin y como variables dependientes los resultados de las pruebas neuropsicológicas (en percentil, puntuación Z y ponderado). Los análisis de los datos se realizaron en el software SPSS Statistics versión 20.
Resultados
De acuerdo con la clasificación del BDI-II (Gorenstein et al., 2011), 58.3% de los participantes presentaron ausencia o síntomas mínimos de depresión, 16.7% síntomas leves, 10% síntomas moderados y el 15% síntomas graves. Los porcentajes referentes a cada ítem del instrumento se encuentran en la Tabla 2.
Los participantes presentaron mayor frecuencia (porcentaje) de puntuaciones en los ítems Pérdida de energía, Cambios en el patrón de sueño, Cansancio o fatiga y Pérdida de interés por sexo post-ACV, según el BDI-II.
Tabla 2: Porcentaje de los Escores de la Muestra que Indicaron Cada Elemento del Inventario de Depresión Beck - BDI-II
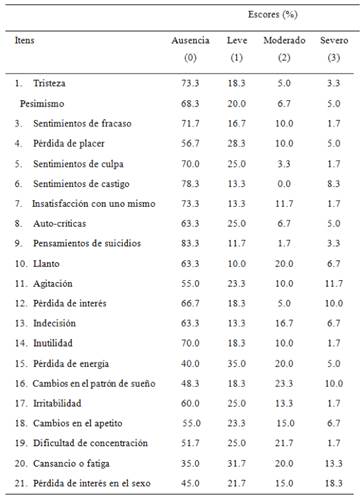
Se observó una mayor frecuencia de puntuación máxima (síntoma grave - puntuación 3) en los ítems Sentimientos de castigo, Agitación, Pérdida de interés, Cambios en el patrón de sueño, Cansancio o fatiga y Pérdida de interés por sexo (Tabla 2).
La puntuación total del BDI-II no mostró estar relacionada con las variables edad, escolaridad, gravedad del cuadro clínico neurológico y dependencia funcional. En relación a las variables neuropsicológicas, fueron descritas en la Tabla 3 solamente las que mostraron correlaciones con alguno de los ítems del BDI-II.
El total del TRIACOG mostró ser influenciado por la gravedad del cuadro neurológico según la escala NIHSS (R2 = .33; β = -.40; p = .010), así como por los síntomas de depresión de acuerdo con el BDI-II (R2 = .33; β = -.28; p = .031). Los niveles de BDI-II (R2 = .22; β = -.37; p = .007) y del NIHSS (R2 = .22; β = -.38; p = .022) mostraron influencia en el tiempo de lectura en la tarea de velocidad de procesamiento (parte B). El BDI-II también fue importante para explicar el desempeño en la tarea de Memoria episodica visual del TRIACOG (R2 = .24; β = -.31; p = .019), así como el NIHSS (R2 = .24; β = -.37; p = .023).
Discusión
La distribución de los participantes entre las categorías de rendimiento en el BDI-II corrobora que cerca de 40% de los adultos post-ACV presentan síntomas depresivos en algún grado (Robinson & Spalletta, 2010). En el presente estudio, los participantes fueron evaluados entre tres y seis meses después del ACV, proporcionando un indicador de este período específico.
Con respecto al primero objetivo de este estudio, se confirmó la hipótesis de elevada prevalencia de los ítems de la BDI-II Pérdida de energía, Cansancio o fatiga, Cambios en el patrón de sueño y Pérdida de interés por sexo. La prevalencia de estos ítems puede ser atribuida a la superposición con síntomas de fatiga post-ACV (Chen et al., 2015, Eskes et al., 2015). Diversos pacientes pueden presentar alteraciones motoras post-ACV, generando mayor fatiga. El cambio de papel del cónyuge, que no raramente se convierte en el cuidador del paciente, también puede relacionarse con la prevalencia del ítem Pérdida de interés por sexo, además de la disminución del deseo sexual asociada al envejecimiento (Monteiro et al., 2012; Thompson & Ryan, 2009).
Los resultados de las correlaciones entre los ítems del BDI-II y las pruebas neuropsicológicas corroboraron la hipótesis referente al segundo objetivo. Se evidenció una relación entre menores puntuaciones en las tareas que evalúan memoria, atención y funciones ejecutivas y mayores síntomas de depresión (Barker-Collo et al., 2016; Jokinen et al., 2015). Se observó durante la evaluación neuropsicológica que una percepción más crítica de sí inducía a los participantes a conferir con mayor rigor su desempeño en las pruebas, lo que puede haber influido en la correlación positiva entre tiempo de respuesta del TRIACOG y el ítem Auto-críticas del BDI-II. Por otro lado, participantes con mayor Auto-críticas demostraron mejor desempeño en la tarea de Orientación del TRIACOG. Se cree que individuos más críticos en relación a sus dificultades cognitivas desarrollaron estrategias compensatorias para sus déficits, lo que les ayudó a responder esta tarea.
La percepción negativa de la condición post-ACV también puede tener influido en el desempeño de los participantes en tareas que involucran diferentes procesos de memoria. El juicio despectivo durante la evaluación, aun cuando las habilidades probadas se presentaban preservadas, parece justificar las correlaciones observadas entre Auto-críticas y Fluidez verbal fonémica, Sentimientos de castigo y Memoria verbal tardía del TRIACOG, y entre Sentimientos de culpa y la Memoria verbal tardía del RAVLT, corroborando la correlación entre quejas subjetivas de memoria y síntomas de depresión en muestra de ancianos brasileños sin dificultades en pruebas neuropsicológicas, encontrada por Guerreiro et al. (2006).
Durante las evaluaciones, los participantes relataron frecuentemente situaciones estresantes en la readaptación a las actividades de vida diaria después del alta hospitalaria. Se tiene como hipótesis que las correlaciones con elementos psicológicos del BDI-II como Sentimientos de fracaso, Sentimientos de castigo y de culpa pueden indicar una autoevaluación negativa, posiblemente reflejando niveles de autoestima de los participantes, según lo relatado por Santos et al., (2012).
Experimentar las limitaciones durante la evaluación también fue motivo de dificultad en realizar el subtest de praxia constructiva (en el cual el individuo es instruido a copiar una figura semi-compleja). Los participantes se mostraron desmotivados para completar la copia de la figura cuando presentaron una percepción negativa de su desempeño global, corroborando la correlación de este subtest con el ítem Pesimismo. La claridad de las limitaciones post-ACV asociada al juicio crítico elevado puede haber reflejado en las correlaciones entre el subtest Memoria visual del TRIACOG y los ítems Sentimientos de fracaso, Agitación, Pérdida de interés, Indecisión, Cambios de apetito y con la puntuación total del BDI -II, evidenciando una asociación entre autopercepción negativa, síntomas de depresión y desempeño neuropsicológico inferior. Las tareas de memória visual, de velocidad de procesamiento de la información y de inhibición componen la última parte del TRIACOG. En este momento de la evaluación, se percibió un perfil evitativo por parte de los participantes, que presentaron dificultad en comprometerse con las tareas propuestas. Por lo tanto, los síntomas de cansancio y fatiga pueden haber perjudicado el desempeño de los pacientes (Chen et al., 2015, Eskes et al., 2015).
Los síntomas de depresión y la gravedad del cuadro clínico neurológico explicaron juntos 33% de la varianza del desempeño en la evaluación neuropsicológica post-ACV en el TRIACOG e influenciaron principalmente las funciones memoria visual, inhibición y velocidad de procesamiento, corroborando la tercera hipótesis de este estudio. Barker-Collo et al. (2016) relataron que la depresión influye significativamente, entre otros procesos, en la atención y en la memoria visual post-ACV. Además, los síntomas depresivos asociados al NIHSS (escala de evaluación de la gravedad del cuadro clínico neurológico) fueron predictivos de los déficits neuropsicológicos y del impacto negativo en la funcionalidad de los pacientes a los 12 meses post-ACV.
El resultado total del TRIACOG se mostró afectado por los síntomas depresivos, pero el score en el NIHSS fue un poco más influyente en el desempeño general del instrumento de clasificación neuropsicológica. Esto puede haber ocurrido en función de que otros procesos neuropsicológicos evaluados en este estudio no se mostraron significativamente correlacionados a los ítems del BDI-II en la muestra y por lo tanto poco colaboran para explicar la varianza en el desempeño en las pruebas.
Como se discutió anteriormente, las correlaciones con elementos somáticos del BDI-II pueden estar influenciando en la desmotivación y dificultad de compromiso, además de la susceptibilidad a la fatiga, lo que puede explicar la influencia de los síntomas de depresión en la varianza de desempeño en las tareas que implicam inhibición y velocidad de procesamiento de la información (funciones ejecutivas), y Memoria visual episódica del TRIACOG.
El BDI-II no se correlacionó con variables demográficas, cuadro clínico neurológico o dependencia funcional. Contrario al sentido común, los participantes más dependientes de cuidados no se mostraron los con mayor sintomatología depresiva. Es importante observar que la exclusión de los casos más severos y con limitaciones físicas o cognitivas impeditivas para realizar la evaluación neuropsicológica puede no representar todos los perfiles de pacientes, ya que estudios apuntan la severidad del ACV y funcionalidad después del evento entre los predictores de la depresión (Ayerbe et al., 2013; Robinson & Spalletta, 2010).
Otra limitación de este estudio fue la dificultad en controlar la ocurrencia de depresión previa al ACV y el posible uso de medicación antidepresiva. Sin embargo, el presente trabajo demostró relación entre los síntomas actuales de depresión y las medidas neuropsicológicas. Las investigaciones futuras pueden analizar la relación entre estas variables, el uso de medicamentos y cuadros clínicos previos. Por último, futuros estudios también pueden explorar las influencias de otros cuadros neuropsiquiátricos concomitantes a la depresión (ansiedad, por ejemplo) para comprender el impacto de estos en los déficits neuropsicológicos post-ACV.
Conclusión
El presente estudio evaluó la influencia de los síntomas de depresión en las funciones neuropsicológicas post-ACV. La evaluación de la relación entre la gravedad del cuadro clínico neurológico y el desempeño neuropsicológico no estaba prevista en los objetivos de este trabajo, pero esta relación también se evidenció significativa en los análisis estadísticos.
Los síntomas depresivos y el cuadro clínico neurológico explicaron entre 22% y 33% de la varianza del desempeño de los participantes en la evaluación neuropsicológica, corroborando otras investigaciones. Los análisis evidenciaron mayor prevalencia de síntomas somáticos en el BDI-II, indicando una superposición de los síntomas de depresión y fatiga post-ACV que tuvieron relevancia para el compromiso y el desempeño neuropsicológico en el testaje. La memoria visual, la atención y la velocidad de procesamiento fueron las funciones neuropsicológicas que estuvieron relacionadas con los síntomas de depresión post-ACV en las regresiones. Sin embargo, considerando las correlaciones, existen otros procesos neuropsicológicos que también se asocian a la depresión post-ACV.
Este trabajo se destaca por analizar en detalle los ítems que componen una escala de depresión (BDI-II) y las asociaciones con diversas funciones neuropsicológicas. También proporciona subsidios para una amplia comprensión del perfil neuropsiquiátrico de los pacientes, detallando los síntomas de depresión y los déficits neuropsicológicos más frecuentes post-ACV. Estos datos pueden ayudar en intervenciones específicas para mejorar la calidad de vida de estos pacientes.
Este estudio puede contribuir a la calificación de las líneas de cuidado y atención al paciente post-ACV en un abordaje interdisciplinario, y también puede orientar la implementación de políticas públicas de salud para esta población. Los síntomas de depresión más frecuentes pueden ser trabajados por medio de grupos terapéuticos, orientación a los familiares y a los cuidadores de los pacientes, buscando abordar estos aspectos subjetivos inherentes a la enfermedad que influencian en el pronóstico, en la motivación para el tratamiento y la independencia para actividades de vida diaria, por ejemplo.











 texto em
texto em 





