Caso clínico
Hombre, 81 años. Hipertenso, dislipémico, accidente cerebro-vascular cuatro años antes, sin secuelas motoras. Consulta por hematemesis y dolor en epigastrio de 24 horas de evolución.
Al examen: vigíl, eupneico, apirético. Bien perfundido. Hipocoloración de piel y mucosas.
Abdomen: distendido, blando, depresible, dolor difuso, sin irritación peritoneal.
Paraclínica humoral: Hemograma hb: 13 g/dL, hto: 38 %. No presentaba alteraciones de la función renal ni hepática, así como tampoco alteraciones de la coagulación.
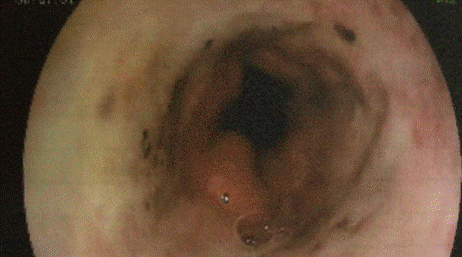
De la endoscopía digestiva alta se destaca afectación circunferencial y continua de la mucosa, desde tercio medio hasta el cardias, siendo la misma de aspecto negruzco (Figura 1). Presenta además una hernia hiatal por deslizamiento de 3 cm y a nivel de bulbo varias ulceraciones circunferenciales con fondo de fibrina.
La tomografía computada evidenciaba un esófago distendido de paredes engrosadas, y edematosas en toda su extensión, alteración de la densidad grasa y una lámina de líquido adyacente. Presentó además un derrame pleural laminar bilateral (Figura 2)(a, b y c).
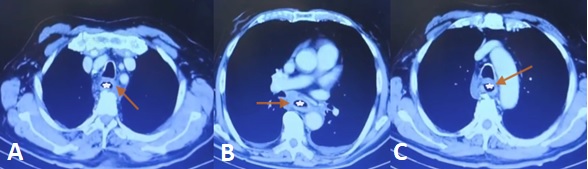
Figura 2: Fuente: (a, b y c) Tomografía computada de tórax (flecha naranja señala las paredes del esófago, estrella blanca señala la luz del esófago). elaboración propia.
Tratamiento: suspensión de la vía oral, fluidoterapia e inhibidores de la bomba de protones.
El paciente presentó resolución completa del cuadro clínico, retomando paulatinamente la vía oral con buena tolerancia.
Endoscopía digestiva de control a la semana: en el sector medio e inferior del esófago se observa la mucosa con fibrina en forma circunferencial y clara delimitación con mucosa sana (Figura 3).
Discusión
La esofagitis necrotizante aguda (ENA), también llamada “esófago negro” es un trastorno poco común caracterizado por la presencia de una mucosa esofágica de apariencia negra en la endoscopía, afecta generalmente al esófago distal y se detiene abruptamente en la unión gastroesofágica, en ausencia de ingesta de corrosivos o cáusticos. Fue descripta por primera vez por Goldenberg en 1990.1
Su prevalencia varía de 0,001 % a 0,28 %. Es más frecuente en hombres en una relación 4:1, con un pico de incidencia en la sexta década de la vida (edad promedio: 67 años).
Su etiología es multifactorial y su patogenia aún no está clara. Ha sido descrita la hipótesis de “dos golpes” donde hay un evento inicial que causa un estado de hipoperfusión esofágica y una alteración en la capacidad reparadora de los sistemas de barrera mucosa que predispone a la mucosa esofágica a una lesión grave.2 Después es un evento agudo el que desencadena la isquemia y necrosis, como un suceso de hipotensión que comprometa el flujo sanguíneo, episodios de vómitos o reflujo de contenido gástrico, con la consiguiente lesión de la mucosa esofágica.3
El esófago distal es la región más frecuentemente involucrada y hay varios factores que están implicados, está menos vascularizado y más expuesto al contenido gástrico en casos de reflujo ácido gástrico.
Dentro de los factores de riesgo para la enfermedad se incluyen antecedentes de enfermedad cardiovascular, presentes en nuestro paciente; cirrosis, alcoholismo, diabetes mellitus, desnutrición, hernia hiatal, estenosis gastroduodenal, neoplasia maligna, y enfermedad pulmonar crónica, así como el estado de shock, pacientes traumatizados, pacientes sometidos a cirugía mayor e inmunosuprimidos, entre otros. Los adultos más jóvenes con abuso de sustancias también pueden presentar esta patología. En el 90 % de los casos presentan una hemorragia digestiva alta (HDA), siendo otras manifestaciones el dolor epigástrico o retroesternal y disfagia.4
El diagnóstico a menudo se realiza en pacientes que se someten a una endoscopía digestiva alta por HDA. La visualización en la endoscopía de una mucosa esofágica negra en toda su circunferencia que afecta predominantemente al tercio distal es patognomónica. La extensión proximal es común y en 34 % de los casos puede estar afectado todo el esófago. Si bien la apariencia endoscópica es característica y suficiente para establecer el diagnóstico, no requiriendo correlación histológica, la biopsia es útil para respaldar el diagnóstico y excluir enfermedades infecciosas asociadas (candidiasis, herpes simple, citomegalovirus). Ciertos aspectos histopatológicos, como las células gigantes multinucleadas y los cuerpos de inclusión, son indicativos de una etiología viral, incluidos el herpes simple y el citomegalovirus, especialmente en pacientes inmunocomprometidos. La inmunotinción diferencia específicamente el herpes simple y el citomegalovirus por lo que se recomienda en presencia de hallazgos histopatológicos sugestivos.5
El examen anatomopatológico puede revelar la ausencia de epitelio viable, necrosis de la mucosa que se extiende hacia la submucosa, abundante tejido de granulación con infiltrados leucocitarios que afectan las capas esofágicas profundas y cambios inflamatorios. En ausencia de complicaciones los controles endoscópicos subsiguientes, se presentan con una fase de curación dominada por áreas negras residuales y exudados blancos espesos compuestos por restos necróticos que cubren la mucosa friable. Habitualmente la mucosa esofágica adquiere su aspecto endoscópico normal en aproximadamente 1-2 semanas, aunque puede llevar más tiempo.6) Son diagnósticos diferenciales el melanoma esofágico, melanocitosis, pseudomelanosis, depósito de polvo de carbón, acantosis nigricans e ingestión de cáusticos.
Las anomalías de laboratorio pueden incluir anemia, leucocitosis e hiperlactatemia, ninguno de ellos presente en este paciente.
No existe tratamiento específico para esta patología. Se basa en medidas de soporte y el tratamiento de la afección subyacente asociada. La cirugía se reserva para algunos pacientes con perforación esofágica o formación de abscesos.7
Se debe suspender la vía oral inmediatamente después del diagnóstico, se comenzará reposición hidroelectrolítica por vía intravenosa, incluso en pacientes hemodinámicamente estables, para optimizar la perfusión vascular y minimizar el daño secundario a la isquemia. Es necesario mantener la hemoglobina dentro de valores normales.
Otra medida importante es la administración de terapia antiácida para proteger la mucosa esofágica del reflujo ácido, con inhibidores de la bomba de protones (IBP) por vía intravenosa, de preferencia esomeprazol dos veces al día, no existiendo consenso sobre la dosis, hasta mejoría del cuadro, pudiendo continuar con IBP vía oral por periodos prolongados aún luego de que los síntomas hayan desaparecido.
La antibioticoterapia profiláctica es controversial. Se realizará de forma empírica y amplio espectro frente a elementos sugestivos de infección y/o sepsis, pacientes inmunodeprimidos o en caso de perforación esofágica.
El polo nutricional es fundamental para garantizar una cicatrización eficaz de la mucosa esofágica. En la mayoría de los casos, la vía oral se puede retomar algunos días después del diagnóstico. Si el paciente no tolera la alimentación vía oral o en caso de complicaciones, se puede realizar nutrición parenteral total para mantener el estado nutricional hasta la curación completa de la mucosa esofágica, no siendo necesario habitualmente otras vías de alimentación más invasivas.
Las complicaciones agudas incluyen sangrado localizado y perforación esofágica que pueden estar presentes al momento del diagnóstico o aparecer en los primeros días. El sangrado localizado se puede controlar por vía endoscópica con inyección de adrenalina.8 La perforación es una complicación grave, con una incidencia de hasta el 7 %; puede determinar mediastinitis, abscesos mediastínicos y sepsis.
Si hay evidencia de perforación, la cirugía es el tratamiento primario e implica una esofagectomía de emergencia con restablecimiento de la continuidad digestiva en diferido, luego de la recuperación del paciente. Las complicaciones a mediano y largo plazo ocurren en 10-12 % de casos e incluyen estenosis esofágica (70 %) y fístula traqueoesofágica.9
Se recomienda una endoscopia de seguimiento al mes para descartar sobre todo las complicaciones que aparecen a mediano y largo plazo.
El pronóstico es malo y depende de la gravedad de la enfermedad esofágica y estado general del paciente. La mortalidad varía entre 15 y 36 %. Debido a la asociación con distintas comorbilidades, puede ser difícil distinguir qué condición es responsable de la muerte, siendo la mortalidad específica de la patología de aproximadamente un 6 % y está relacionada con las complicaciones.10
A pesar de ser una afección grave, el tratamiento adecuado puede ser exitoso, dando lugar a la reversibilidad del cuadro con restitución de la mucosa en más del 60 % de los pacientes.
En conclusión, la esofagitis aguda necrotizante es una entidad poco frecuente, que debe sospecharse sobre todo en pacientes añosos, con múltiples comorbilidades y en estado crítico. Es importante la existencia de un alto índice de sospecha para realizar un diagnóstico oportuno y un tratamiento agresivo con el fin de disminuir la elevada morbimortalidad asociada a esta patología