Services on Demand
Journal
Article
Related links
Share
Anestesia Analgesia Reanimación
On-line version ISSN 1688-1273
Anest Analg Reanim vol.26 no.1 Montevideo 2013
ARTíCULO ORIGINAL
Cateterización venosa central guiada por ecografía: estudio randomizado controlado
Dres. Karina Rando1, Juan Pablo Pratt2, Jorge Castelli3
1. Profesor Adjunto Cátedra de Anestesiología, Facultad de Medicina, UDELAR. Coordinadora de Investigación, Unidad Docente Asistencial: Centro Nacional Hepato-Bilio-Pancreático.
2. Postgrado Medicina Intensiva, Cátedra de Medicina Intensiva, Facultad de Medicina, UDELAR. Hospital Central de las Fuerzas Armadas (HCFFAA).
3. Médico Coordinador Centro de Cuidados Especiales (CCE) del HCFFAA. Unidad Docente Asistencial: Centro Nacional Hepato-Bilio-Pancreático.
Correspondencia: Dra. Karina Rando. Correo electrónico: Karina.rando@gmail.com y krando@fing.edu.uy
RESUMEN
Antecedentes: en nuestro medio no hay estudios en cuidados críticos o anestesia que analicen la utilidad de la ecografía para la cateterización venosa central.
Objetivo: comparar el grado de dificultad en la colocación de vías venosas centrales (VVC) con y sin ecografía y la incidencia de complicaciones. Establecer si el grado de entrenamiento del operador o la anatomía del cuello influyen en los resultados.
Métodos: se estudiaron 257 pacientes que se dividieron según la experiencia del operador: “experto=E” (más de 70 accesos centrales realizados previos al estudio) y “no entrenamiento=NE”. El grupo “E” realizó 152 accesos venosos y 105 el grupo “NE”. Se incluyeron todos los pacientes que requirieron VVC a partir del inicio del período de estudio en el CCE y sala de operaciones del Hospital Central de las Fuerzas Armadas (HCFFAA). Los procedimientos se randomizaron en “sin ecografía=S/E” (80-“E” y 54-“NE”) y “con ecografía=C/E” (72-“E” y 51-“NE”).
Resultados: en el grupo “E” existieron más aciertos en la colocación de las VVC que en el grupo “NE” (88% versus 79%; p 0,04). También existieron más aciertos en el grupo “C/E” que en el grupo “S/E” (91% versus 78%; p=0,005). No hubo diferencia significativa en el acierto relacionado al tipo de cuello (p=0,06). La incidencia global de complicaciones fue de 11,7%. No existe diferencia entre los grupos “C/E” (8,1%) y “S/E” (14,9%); p=0,09. Sin embargo, al discriminar entre el grupo de “E” Y “NE”, el segundo grupo sí presenta ventajas en cuanto a la disminución de las complicaciones con el uso de ecografía: 7,8% C/E versus 24% S/E (p=0,03).
Palabras clave:
CATETERIZACIóN VENOSA CENTRAL
ULTRASONIDO
ANESTESIA
ENTRENAMIENTO
SUMMARY
Background: in our country, there are no studies on critical care or anesthesia that analyze the usefulness of ultrasound guidance for central venous catheterization.
Objective: to compare the degree of difficulty of central venous line (CVL) placement with or without ultrasound guidance and the incidence of complications and to determine whether the level of training of the operator or the neck anatomy affects the results.
Methods: there were studied 257 patients, classified according to the experience of the operator: "experienced=E" (over 70 central accesses carried out before trial) and "non-experienced =NE". Group "E" performed 152 venous accesses and group "NE" 105. All patients who required CVL in the CCE and operation room of the HCFFAA as from the beginning of the trial were included. Procedures were randomized as per "without ultrasound=Wo/U" (80-"E" and 54-"NE") and "with ultrasound=W/U" (72-"E" and 51-"NE").
Results: there were more correct placements of CVLs in group "E" than in group "NE" (88% vs.79%; p 0.04). There were also more correct placements in group "W/U" than in group "Wo/U" (91% vs. 78%; p=0.005). No significant difference existed in correct placement related to the type of neck (p=0.06). General incidence of complications was 11.7%. There is no difference between groups "W/U" (8.1%) and "Wo/U" (14.9%); p=0.09. However, when comparing groups "E" and "NE", the second group presented advantages in terms of reduction of complications using ultrasound guidance: 7.8% W/U vs. 24% Wo/U (p=0.03).
Key words:
CENTRAL VENOUS CATHETERIZATION
ULTRASOUND
ANESTHESIA
TRAINING
RESUMO
Antecedentes: em nosso meio não há estudos em terapia intensiva ou anestesia que analise a utilidade da ecografia para a cateterizacão venosa central.
Objetivo: comparar o grau de dificuldade na obtenção de via venosa central (VVC) com ou sem ecografia e a incidência de complicações. Estabelecer se o grau de treinamento do operador ou a anatomia do pescoço influi nos resultados.
Métodos: estudou-se 257 pacientes que foram divididos de acordo com a experiência do operador. "expert" =E" (mais de 70 acessos centrais realizados previamente ao estudo) e "em treinamento=NE". O grupo "E" realizou 152 acessos venosos e o grupo "NE" 105. Foram incluídos todos os pacientes que requeriam VVC a partir do inicio do período do estudo no CCE e sala de cirurgia do HCFFAA. Os procedimentos se randomizaram em " sem ecografia=S/E" (80 "E" e 54 "NE") e "com ecografia=C/E" (72 "E" e 51 "NE").
Resultados: no grupo "E" se obteve mais acertos na colocação das VVC que no grupo "NE" (88% VS. 79%; p 0.04). Também se obteve mais acertos no grupo "C/E" que no grupo "S/E" (91% vs. 78%; p=0.005). Não houve diferenças significativas no acerto relacionado ao tipo de pescoço (p=0.06). A incidência global de complicações foi de 11,7%. Não existem diferenças entre os grupos "C/E" (8,1%) e "S/E" (14,9%);p=0.09. Entretanto, ao segregar os grupos "E" e "NE", o segundo grupo apresentou vantagem quanto a diminuição das complicações com o uso de ecografia; 7,8% C/E vs. 24% S/E (p=0.03).
Palabras clave:
CATETERISMO VENOSO CENTRAL
ULTRASSOM
ANESTESIA
TREINAMENTO
INTRODUCCIóN
La cateterización venosa central es un procedimiento frecuente realizado en las unidades de terapia intensiva. Las indicaciones son variadas e incluyen monitoreo hemodinámico, nutrición parenteral total, terapia de reemplazo renal, administración de medicación, entre otras. En EE.UU. se estima que se colocan 5.000.000 de vías centrales al año (1). La tasa de complicaciones mecánicas durante el procedimiento oscila entre 6% y 19% (2-4). Esto representa entre 250.000 y 1.000.000 de complicaciones mecánicas anuales. En el Centro de Cuidados Especiales y en la sala de operaciones del HCFFAA (Hospital Central de las Fuerzas Armadas) se realizan alrededor de 1.500 cateterizaciones centrales anuales (datos no publicados), por lo que el número de complicaciones mecánicas anuales estimado oscila entre 75 y 300.
Los lugares habituales de inserción de las vías centrales son la vena yugular interna (VYI), la vena subclavia y la vena femoral. El acceso subclavio es el que potencialmente presenta mayor riesgo vital para el paciente por mayor riesgo de neumotórax (2-4). La vía venosa central (VVC) femoral presenta mayor riesgo de punción arterial (5,6) y de complicaciones infecciosas (2). Por estos motivos, la VYI es comúnmente utilizada para el acceso central.
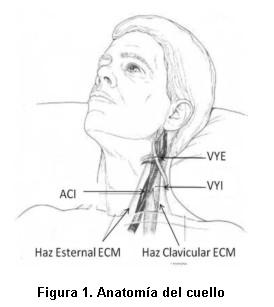
Anatómicamente, la VYI se encuentra en posición antero-lateral a la arteria carótida interna, cubierta por el músculo esternocleidomastoideo (ECM) y termina detrás del borde interno del haz clavicular de dicho músculo, a nivel del extremo interno de la clavícula al unirse a la vena subclavia para formar el tronco braquiocefálico venoso (figura 1) (7).
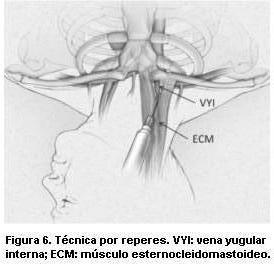
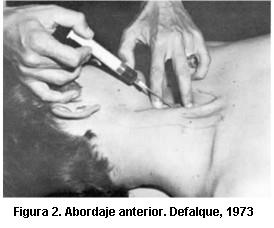
Tradicionalmente, la cateterización de la VYI se ha realizado teniendo en cuenta los reperes anatómicos descritos, particularmente en relación al músculo ECM (8). La primera descripción del acceso percutáneo en cuidados críticos data de 1966 (9). Posteriormente, varios autores publicaron técnicas para su abordaje por reperes anatómicos y distinguimos: el abordaje anterior (figura 2) (10); el central, entre los haces esternal y clavicular del ECM (figura 3) (11); y el posterior (figura 4) (12).
Aunque las técnicas por reperes se encuentran validadas por los estudios mencionados, presentan complicaciones mecánicas durante su inserción. Las más citadas en la literatura son la punción accidental de la arteria carótida interna (ACI), el hematoma local y el neumotórax. La incidencia de las mismas es de 3% a 10% para la punción arterial y/o hematoma local, en tanto que para el neumotórax es de 0,8% a 2,4% (3,13-15). Algunas publicaciones citan otras complicaciones menos frecuentes que interesan estructuras del sistema nervioso periférico como el nervio laríngeo recurrente (16), la cadena del simpático cervical (17) y el plexo braquial (18). Incluso hay reportes de muertes accidentales durante el procedimiento (13,19). Adicionalmente, el abordaje de la VYI por reperes anatómicos presenta una incidencia variable de fracasos en la cateterización que oscila entre 2% y 35% (13,15,20,21).
Diversos estudios han identificado factores asociados a la aparición de complicaciones durante la inserción de las vías centrales por reperes, como ser la experiencia del operador, sitio de inserción, número de intentos, el índice de masa corporal (IMC) del paciente o la inserción de la vía central en situación de emergencia (13,14,22,23).
Diferentes investigadores comienzan a buscar técnicas de cateterización que mejoren los resultados. En ese sentido, en 1978, Ullman y colaboradores (24) informan sobre las ventajas de localizar la VYI mediante el uso de ultrasonido Doppler previo a su cateterización. Posteriormente, Legler y colaboradores (25) publican un estudio prospectivo y randomizado de cateterización venosa central con el uso del ultrasonido Doppler contra la técnica por reperes, comunicando una mayor tasa de éxito y menor tasa de complicaciones con dicha técnica.
Bond y colaboradores (26) comunican la primera cateterización de la VYI con ultrasonido en modo 2D (bidimensional). Mediante esta técnica se visualiza en forma directa las estructuras del cuello (principalmente la VYI y la ACI) y el avance de la aguja de punción hasta su penetración en la VYI. Mallory y colaboradores (20) publican un estudio prospectivo y randomizado de esta técnica contra la clásica por reperes anatómicos comunicando una mayor tasa de éxitos, menor número de intentos y menor número de complicaciones inmediatas. Adicionalmente reporta que los pacientes en quienes falló la VVC por reperes anatómicos se pudieron cateterizar bajo ecografía en el mismo sitio de punción. Estos resultados fueron confirmados por múltiples estudios prospectivos randomizados posteriores en los que se reporta una tasa de éxito de 98% a 100%, complicaciones <5%, reducción en el tiempo para realizar la VVC <50% y reducción en el número de punciones <50%, comparado con la técnica por reperes anatómicos (15,18,21,27-29).
Se han realizado dos metaanálisis (30,31) con estudios prospectivos comparando la técnica por reperes contra la guiada por ecografía que concluyen que para la VYI, la técnica guiada por ecografía tiene menos fracasos y un menor número de intentos que la técnica tradicional por reperes.
En la población pediátrica también hay reportes que favorecen la técnica de la ecografía sobre la tradicional (32).
La Agency for Healthcare Research and Quality (AHRQ) de EE.UU. (33) y el National Institute of Clinical Excellence (NICE) (34) del Reino Unido recomiendan la cateterización central bajo ecografía como una de las prácticas seguras para mejorar el cuidado de los pacientes.
En los trabajos publicados a la fecha no hemos encontrado estudios que analicen en forma randomizada y controlada si la experiencia del operador, tanto con el ecógrafo como sin el ecógrafo, incide en la eficacia y la incidencia de complicaciones al realizar la VVC.
En nuestro país encontramos un solo trabajo de VVC con ecografía realizado en el centro de nefrología del Hospital de Clínicas (35). Este trabajo fue realizado en forma retrospectiva en pacientes consecutivos y la cateterización mediante ecografía o técnica por reperes se realizó a juicio del operador según su criterio subjetivo de dificultad en la maniobra.
En lo que respecta a la terapia intensiva o la anestesia en nuestro país no hay trabajos que hayan investigado las ventajas de realizar los accesos centrales bajo visión ecográfica.
OBJETIVO
- Comparar la eficacia en colocación de VVC con y sin ecografía.
- Comparar la incidencia de complicaciones en VVC con y sin ecografía.
- Investigar si el grado de entrenamiento del operador incide en los resultados.
- Investigar si la anatomía del cuello del paciente influye en los resultados.
MATERIAL Y MéTODO
1. DISEñO
Se realizó un trabajo prospectivo y randomizado en la unidad de terapia intensiva y en la sala operatoria del HCFFAA en Montevideo, Uruguay. Se obtuvo consentimiento en forma escrita u oral del paciente o de sus familiares para su inclusión en el mismo. El estudio contó con la aprobación del comité de ética del HCFFAA.
Se formaron dos grupos de operadores según experiencia previa en cateterización venosa central. Un grupo experto con más de 70 accesos centrales por reperes anatómicos realizados previamente al comienzo del estudio y otro no experto con menos de 70 accesos centrales previos. Ninguno de los operadores era entrenado en ecografía previo al comienzo del estudio. Cuando un operador no experto superaba los 70 procedimientos era incluido en el grupo experto.
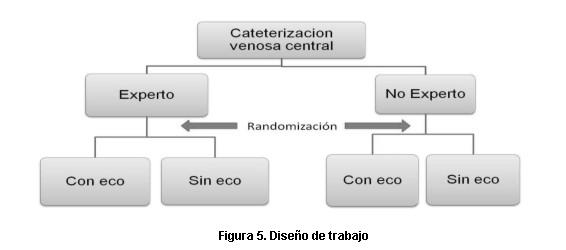
Los pacientes se randomizaron en dos subgrupos: en uno la colocación se realizó mediante técnica por reperes anatómicos y en el otro bajo visión ecográfica (figura 5). La randomización se efectuó mediante un generador de números aleatorios en ordenador colocando los resultados en hojas en sobre cerrado que eran abiertas previamente a la colocación de la vía central.
El número de pacientes a incluir en el estudio se calculó a partir del test de comparación de dos proporciones para variables dicotómicas basado en la tasa de complicaciones del procedimiento sin ecografía promedio en la literatura, que calculamos en 12%. Se aplicó la fórmula: N =
El estudio se interrumpió al realizar un análisis intermedio que mostró diferencias significativas entre los grupos.
Complicaciones
Las complicaciones mecánicas se definieron como punción carotídea, hematoma de sitio de punción, neumotórax y hemoneumotórax. La punción carotídea se diagnosticó por visualización de retorno sanguíneo rojo rutilante y pulsátil a través de la jeringa. El hematoma local mediante inspección y palpación del sitio de punción y las complicaciones pleurales por radiografía de tórax.
Acierto
Se consignó acierto al realizar una VVC si se cateterizó la VYI en tres o menos intentos, más de tres intentos se definió como fracaso. Luego de consignado el fracaso, el operador podía optar por realizar la punción en el lado contralateral o utilizar un abordaje diferente. Se definió punción múltiple la ocurrencia de más de una entrada en piel con la aguja de punción para realizar la cateterización venosa.
Tipo de cuello
Con respecto a las características del cuello del paciente, se clasificó en dos grupos: cuello normal con reperes anatómicos palpables (haces del músculo ECM y pulso carotídeo) y cuello difícil con reperes no palpables por obesidad, infiltración del celular subcutáneo, VVC previa, traqueotomía, entre otros.
2. TéCNICA GUIADA POR REPERES
Se utilizó el abordaje central del VYI en todos los casos. El vértice del triángulo de separación de los haces esternal y clavicular de músculo ECM se utilizó como reper anatómico (triángulo de Sedillot). La VYI se encuentra en situación profunda en dicho espacio (figura 6). Para la colocación de las vías centrales se utilizó el kit de VVC EPSA (Electroplast SA, Montevideo). La cateterización se realizó en condiciones estériles. La piel se preparó con clorhexidina alcohólica, se colocaron campos estériles. El operador utilizó gorro, tapaboca, sobretúnica y guantes estériles. Se infiltró piel con lidocaína al 1%. El paciente se colocó en Trendelemburg con la cabeza rotada 45º hacia el lado contralateral a la punción. Se identificó el pulso carotídeo y se puncionó a nivel del vértice del triángulo de Sedillot dirigiendo la aguja hacia la aréola homolateral. Una vez que se comprobó la aspiración de sangre, se colocó la VVC con técnica de Seldinger. En los casos en los que no se identificaron los reperes anatómicos descritos se puncionó 1cm por fuera del latido carotídeo palpado a distancia media entre el ángulo del maxilar inferior y la clavícula. Se realizó control de posición de catéter central con radiografía de tórax en todos los casos.
3. TéCNICA GUIADA POR ECOGRAFíA
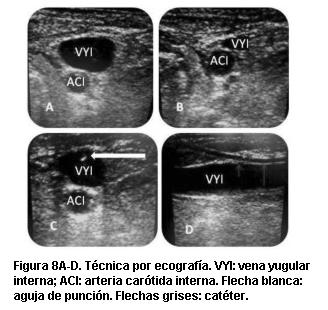
La preparación del paciente es la misma que para la técnica anterior. Para todos los procedimientos utilizamos un ecógrafo portátil (Logic Book XP, GE Medical Systems, EE.UU.) en modo bidimensional (2D) (figura 7) con transductor lineal de 8 Mhz. El transductor se cubrió con gel de ultrasonido y se envolvió en bolsa de plástico estéril. Sobre la piel del paciente utilizamos suero fisiológico estéril para eliminar la interfaz de aire entre la piel y la bolsa plástica. El transductor se colocó en forma transversal al eje del cuello del paciente a nivel de la separación de los haces esternal y clavicular del músculo ECM o, de no ser palpables, lateral al eje visceral en el punto medio entre el ángulo del maxilar inferior y la clavícula. Rápidamente se identificó la arteria carótida interna como una estructura redondeada, pulsátil e incompresible. La VYI se identifica por encontrarse por delante y por fuera de la arteria, ser compresible y no pulsátil. La figura 8A muestra la vista transversal de los vasos con la VYI en posición anterior a la ACI. La figura 8B muestra la compresibilidad de la VYI al hacer presión con el transductor, se observa que la ACI no cambia de diámetro. La cateterización se intentó después de comprobar su compresibilidad. En caso de encontrar una vena no compresible (trombo intraluminal) se intentó la cateterización en el lado contralateral. Los procedimientos se realizaron por un solo operador que realizó la ecografía y la punción simultáneamente (monooperador). La penetración en la vena se objetivó al observar la punta de la aguja de punción dentro de la vena (figura 8C) o al obtener retorno sanguíneo en caso de no ser posible lo anterior. Una vez dentro de la vena, la VVC se colocó con técnica de Seldinger. En la figura 8D mostramos una vista longitudinal con el catéter introduciéndose en la VYI. Posteriormente se realizó control radiográfico como en la técnica anterior.
4. RECOLECCIóN DE DATOS Y ANáLISIS ESTADíSTICO
Se recolectaron los datos demográficos de todos los pacientes, edad, sexo, IMC, patología principal, ventilación mecánica. Del procedimiento se recolectó: lado puncionado, número de intentos, éxito/fracaso, complicaciones (punción arterial, hematoma, neumotórax) y características del cuello. Los datos fueron analizados por la prueba de independencia chi cuadrado (c2) mediante la confección de tablas de 2 por 2 y para incorporar tres variables en el análisis se utilizaron pruebas de diferencia de proporciones. El nivel de significación se estableció en 0,05.
Las variables que se consideraron para el análisis fueron:
- Tipo de médico (experto/no experto).
- Ecógrafo (sí/no).
- Tipo de cuello del paciente (normal/difícil).
Complicaciones (sí/no).
- Acierto en la colocación de la vía (sí/no).
RESULTADOS
Se realizaron 257 procedimientos en total. El grupo experto realizó 152 vías centrales, 72 con ecógrafo y 80 por reperes y el grupo no experto 105, 51 con ecógrafo y 54 por reperes. La diferencia entre el número de procedimientos realizados por los operadores expertos y los no expertos se explica por el mayor número de operadores expertos con que contó el estudio ya que en el grupo no experto solamente participaron residentes de primer año.
Las características de los pacientes se muestran en la tabla 1. Si bien se observa un mayor porcentaje de pacientes con cuello difícil para ambos grupos de uso del ecógrafo, no fue estadísticamente significativo (p=0,09).
En el grupo experto se registraron 134 aciertos (88%), 68 con el eco (95%) y 66 (83%) sin el eco, en tanto que el grupo no experto acertó en 83 ocasiones (79%), 44 (86%) con el eco y 39 (72%) sin el eco (tabla 2). El test de independencia chi cuadrado mostró, para esta variable, una diferencia estadísticamente significativa a favor de los médicos expertos en relación con los no expertos (p=0,04) y un aumento de la tasa de aciertos con el uso del ecógrafo para ambos grupos (p=0,005).

Se registraron 30 complicaciones en total (11,67%), en 21 de ellas se puncionó la arteria carótida que requirió compresión local, en otras ocho se objetivó hematoma visible sin punción carótida identificada y ocurrió un neumotórax en el grupo no experto sin ecografía que se solucionó con drenaje pleural.
En el análisis por grupo, en el experto ocurrieron 13 complicaciones (8,5%), seis con el eco y siete sin el eco. Esta diferencia no fue estadísticamente significativa en relación al uso del ecógrafo.
En el no experto se registraron 17 complicaciones (16,2%), cuatro con el eco y 13 sin el eco. Aquí sí hubo diferencia estadística significativa a favor del uso del ecógrafo en este subgrupo (p<0,05). En cuanto al número de pacientes multipuncionados, como muestra la tabla 2, para los operadores entrenados fue mayor en el grupo con eco que sin eco (44% vs 37%) en tanto que los operadores no entrenados registraron más punciones sin el eco (31% vs 44%). Las diferencias en ambos grupos no fueron significativas (p<0,05).
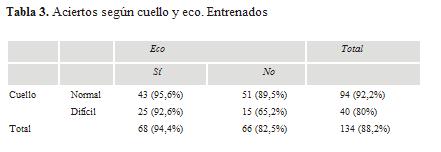
Cuando analizamos la variable tipo de cuello, se encontró que para el grupo de operadores entrenados (n cuello difícil = 40) el uso del ecógrafo llevó al acierto en 92,6% de las vías (25 de 27) en tanto que sin el ecógrafo el éxito fue de 65% (15 de 23).
Esta diferencia fue estadísticamente significativa (p<0,05) (tabla 3). En cuanto a las complicaciones se registraron dos complicaciones en el grupo con eco (7,4%) y cuatro (17,4%) sin eco. Si bien el grupo sin eco tuvo más complicaciones esta diferencia no fue significativa (p>0,05).
Para el grupo no entrenado (n cuello difícil = 33) encontramos una tasa de acierto de 79% con el eco (15 de 19) y 71% sin eco (10 en 14). Ocurrieron tres complicaciones con el eco (15,8%) y una sin el eco (7,1%). No hubo diferencia estadística en este caso, ni para aciertos ni para complicaciones.
DISCUSIóN
En este trabajo presentamos los resultados de una investigación prospectiva y randomizada que se realizó para evaluar una técnica de colocación de VVC reconocida en el mundo, pero no utilizada en nuestro país en forma rutinaria a pesar del peso de la evidencia a su favor.
Si bien el trabajo se centró en analizar las ventajas del ultrasonido, el diseño del mismo nos permitió valorar la influencia de otras variables como la experiencia del operador (variable operador dependiente) y el tipo de cuello (variable paciente dependiente) sobre el uso de la mencionada técnica.
La tasa de efectividad para el grupo experto fue de 83% mejorando a 95% con el uso del ecógrafo. Esto está de acuerdo con los trabajos publicados previamente que muestran una efectividad de 87%-89% sin eco (3,13) y de 97%-100% con el eco (15,27,28,36).
Respecto a los operadores no expertos, la comparación con trabajos anteriores que incluye el uso del ecógrafo es dificultosa porque la mayoría de los trabajos prospectivos fueron realizados por operadores expertos en VVC. El estudio de este tema en operadores en entrenamiento es una de las innovaciones de nuestro trabajo.
Destacamos que en nuestro trabajo realizamos la técnica de punción bajo eco con monooperador, es decir que el operador debió aprender a realizar tanto la ecografía como la punción bajo eco. Mey y colaboradores (37) publican un estudio con técnica de dos operadores (uno realiza la punción y otro la ecografía) mostrando que el factor más importante al realizar una punción bajo eco es la experiencia del ecografista, ya que si solo el ecografista es experiente o ambos lo son, el éxito es > 97,1% en tanto que si solo el que punciona es experiente o ambos no son experientes, la efectividad disminuye a 90,1%-90,3%. En nuestro estudio los operadores no experientes acertaron 72% sin el eco mejorando a 86% con el ecógrafo, lo que está de acuerdo con lo anterior. Otros autores han obtenido resultados similares. Slama y colaboradores (29) publican una experiencia prospectiva con operadores no experientes comunicando 76% de efectividad sin eco y 100% con eco utilizando la técnica de dos operadores, siendo el operador del ecógrafo entrenado en dicha técnica.
En cuanto a las complicaciones en el grupo no experto obtuvimos una incidencia de 24% sin el eco, superior a lo obtenido por Sznajder y colaboradores (3) (14%) y Eisen y colaboradores (10%) (13). Con la ayuda del ecógrafo este grupo disminuyó a 7,8%, similar a lo obtenido por Mey y colaboradores (37), 10%-17% para operadores y puncionadores no experientes.
En el caso de los operadores expertos se observó una tasa similar de complicaciones con y sin el eco (8,3% y 8,8% respectivamente). Las complicaciones sin el eco son similares a los resultados obtenidos por otros investigadores Karaktisos y colaboradores 10,6% (15), Troianos y colaboradores 8,43% (27), Denys y colaboradores 8,3% (18); pero no obtuvimos una disminución con el uso del eco como otros autores Karakitsos y colaboradores 1,1% (15), Troianos y colaboradores 1,39% (27), Denys y colaboradores 3,9% (18). Pensamos que esto refleja la inexperiencia en el uso del ultrasonido ya que la tasa de complicaciones de 8,3% es comparable con la de 7,8% obtenida por el grupo no experto y está de acuerdo con el trabajo de Mey y colaboradores (37), que jerarquizan la importancia de la experiencia en la ecografía. Se infiere que el entrenamiento en ecografía es indispensable para obtener un mejor beneficio de la técnica.
La complicación más frecuente que hemos encontrado, 97% (29 de 30), fue la punción carótida interna y/o el hematoma local. La observación de los vasos de cuello con el ultrasonido nos permitió confirmar las observaciones de otros autores ya publicadas.
Si bien la descripción anatómica clásica de la vena en posición anterolateral a la arteria es la más usual, no se cumple en todos los casos. Gordon y colaboradores (38) reportan que la vena se encontró en posición anterolateral o lateral en 72% de los casos mientras que en 22% estaba en posición anterior y en 5% se encontraba por dentro de la arteria. Troianos y colaboradores (39), en un trabajo de más de 1.000 pacientes, encuentran que la vena se encuentra superpuesta a la arteria en 75% de su circunferencia en 54% de los casos. La propia rotación de la cabeza en sentido contralateral al sitio de punción, que se emplea como parte de la técnica para el acceso vascular, aumenta la superposición de ambos vasos (40). Se ha observado además que la vena es fácilmente compresible por la misma aguja de punción, pudiendo traspasar dicho vaso sanguíneo, lo que sumado a la superposición observada de la VYI y la ACI ayuda a explicar la mayor tasa de punción arterial al realizar la maniobra a ciegas (41).
En nuestro trabajo observamos en forma frecuente la posición anterior de la VYI respecto a la arteria, como se muestra en la figura 8A-C, aunque no realizamos un estudio de frecuencia de relaciones anatómicas.
Investigamos si la ausencia de reperes palpables incide en los resultados y encontramos que el grupo experto acertó más con el eco (92,6% versus 65%), en tanto que los no expertos no obtuvieron diferencias significativas (79% versus 71%). Pensamos que el cuello difícil planteó una dificultad adicional para los no expertos, por eso su tasa de aciertos fue menor con el eco en comparación con los expertos (92,6% versus 79%).
En cuanto a las complicaciones en pacientes con cuello considerado de difícil punción, en ningún grupo hubo diferencias significativas. Pensamos que el número de procedimientos analizados es insuficiente para detectar una diferencia y que será necesario un estudio con mayor poder (n mayor) para detectarla.
LIMITACIONES DEL ESTUDIO
Pensamos que las limitaciones más significativas de nuestro trabajo son:
- El número de pacientes incluidos en el grupo experto y no experto fue disímil debido a que el corte del mismo se realizó al alcanzar aproximadamente la mitad de los pacientes calculados en la muestra (257 para un cálculo estimado de 450) independientemente del número en cada uno de los diferentes grupos.
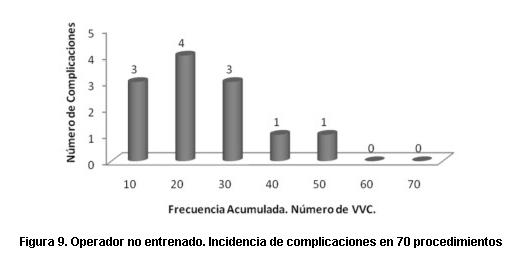
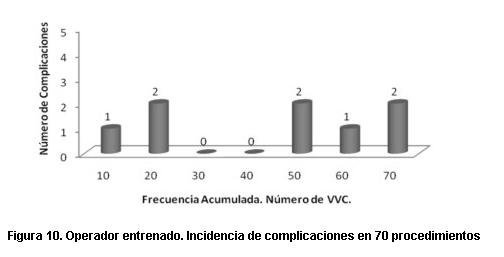
- El diseño del trabajo, en el cual utilizamos el límite de 70 procedimientos para definir a un operador como experto. Dicho límite puede ser muy elevado, ya que una observación posterior de nuestros datos nos indica que para el operador que realizó la mayoría de los procedimientos en el grupo no experto, la mayoría de las complicaciones ocurrieron en los primeros 30 procedimientos, en tanto que para el operador que realizó la mayoría de los procedimientos en el grupo experto, la incidencia de complicaciones fue constante a lo largo de todo el trabajo. Ello concuerda con bibliografía que determina que un operador es experto al llegar a 50 procedimientos. Si fuera así, muestro grupo de “no expertos” sería en realidad un grupo medianamente entrenado, existiendo menores diferencias que las esperadas entre ambos grupos (figuras 9 y 10).
CONCLUSIONES
La ecografía facilita la inserción de vías centrales y disminuye las complicaciones sobre todo para los operadores que comienzan su entrenamiento. La experiencia en ecografía incide en los resultados. Los operadores, tengan experiencia en VVC por método clásico o no, deben recibir entrenamiento para mejorar los resultados.
BIBLIOGRAFíA
1. Raad I. Intravascular-catheter-related infections. Lancet 1998, 351:893-8.
2. Merrer J. Complications of femoral and subclavian venous catheterization in critically ill patients: a randomized controlled trial. JAMA 2001, 286(6):700-7.
3. Sznajder J. Central Vein Catheterization Failure and Complication Rates by Three Percutaneous Approaches. Archives of Internal Medicine 1986; 146:259-61.
4. Mansfield P. Complications and failures of subclavian vein catheterization. N Engl J Med 1994; 331(26):1735-8.
5. Timsit J. Central vein catheter related thrombosis in intensive care patients: Incidence, risk factors and relationship with catheter related sepsis. Chest 1998, 114:207-13.
6. Durbec O. Lower extremity deep vein thrombosis: A prospective, randomized, controlled trial in comatose or sedated patients undergoing femoral vein catheterization. Crit Care Med 1997; 25(12):1982-5.
7. Rouvière H. Anatomia Humana. Descriptiva, Topográfica, Funcional, vol. 1: Masson; 2005.
8. Defalque RJ. Percutaneous Catheterization of the Internal Jugular Vein. Anesth Analg 1974; 53(1):116-21.
9. Hermosura B. Measurement of Pressure During Intravenous Therapy. JAMA 1966, 195(4):181.
10. Mostert W. Safe Placement of Central Venous Catheter Into Internal Jugular Veins. Arch Surg 1970; 101:431-2.
11. English I. Percutaneous cannulation of the internal jugular vein. Thorax 1969, 24:496-7.
12. Brinkman JA. Internal Jugular Venipuncture. JAMA 1973, 223(2): 182-3.
13. Eisen LA. Mechanical Complications of Central Venous Catheters. J Intensive Care Med 2006; 21(1):40-6.
14. Ruesch S. Complications of central venous catheters: Internal jugular versus subclavian access—A systematic review. Crit Care Med 2002, 30(2):454-60.
15. Karakitsos D. Real-time ultrasound-guided catheterisation of the internal jugular vein: a prospective comparison with the landmark technique in critical care patients. Crit Care 2006, 10(6):175-82.
16. Salman M. Recurrent Laryngeal Nerve Injury: A Complication of Central Venous Catheterization : A Case Report. Angiology 2004; 55:345-6.
17. Ohlgisser M. An injury of the stellate ganglion following introduction of a canula into the inner jugular vein (Horner`s syndrome). Anaesthesist 1984; 33(7):320-1.
18. Denys B. Ultrasound-assisted cannulation of the internal jugular vein. A prospective comparison to the external landmark-guided technique. Circulation 2003; 87:1557-62.
19. Callum K. The report of the national confidential enquiry into perioperative deaths for interventional vascular radiology. Cardiovascular and Interventional Radiology 2001; 24(1):2-24.
20. Mallory D. Ultrasound guidance improves the success rate of internal jugular vein cannulation. A prospective, randomized trial. Chest 1990; 98:157-60.
21. Augoustides JG. Current Practice of Internal Jugular Venous Cannulation in a University Anesthesia Department: Influence of Operator Experience on Success of Cannulation and Arterial Injury. J Cardiothorac Vasc Anesth 2002; 16(5):567-71.
22. McGee D. Preventing Complications of Central Venous Catheterization. The new england journal of medicine 2003, 348(12):1123-1133.
23. Maecken T. Ultrasound imaging in vascular access. Crit Care Med 2007; 35:S178-S185.
24. Ullman J. Internal Jugular Vein Location with the Ultrasound Doppler Blood Flow Detector. Anesthes Analges 1978; 57:118.
25. Legler D. Doppler localization of the internal jugular vein facilitates central venous cannulation. Anesthesiology 1984, 60: 481-2.
26. Bond DM. Real-Time Ultrasound Imaging Aids Jugular Venipuncture. Anesthes Analges 1989; 68:698-702.
27. Troianos C. Ultrasound-Guided Cannulation of the Internal Jugular Vein. A Prospective, Randomized Study. Anesthes Analges 1991; 72:823-6.
28. Turker G. Internal jugular vein cannulation: an ultrasound-guided technique versus a landmark-guided technique. Sao Paulo Clinics 2009, 64(10):989-92.
29. Slama M. Improvement of internal jugular vein cannulation using an ultrasound-guided technique. Intens Care Med 1997; 23:916-9.
30. Randolph A. Ultrasound guidance for placement of central venous catheters: a meta-analysis of the literature. Crit Care Med 1996; 24(12):2053-8.
31. Hind D. Ultrasonic locating devices for central venous cannulation: meta-analysis. Br Med J 2003; 327.
32. Froehlich C. Ultrasound-guided central venous catheter placement decreases complications and decreases placement attempts compared with the landmark technique in patients in a pediatric intensive care unit. Crit Care Med 2009; 37(3):1090-6.
33. Rothschild J. Ultrasound Guidance of Central Vein Catheterization. Evidence report/Technology Assessment Nº 43. Making Health Care Safer. A critical analysis of patient safety practices. AHRQ, Publication Nº 01-EO58-2001;. In.; 2001: 245-253.
34. Excellence NifC. Guidance on the use of ultrasound locating devices for placing central venous catheters. In: London: NICE, 2002 (NICE Technology Appraisal No 49). London; 2002.
35. Fernandez Cean J. Utilidad de la ecografía para la cateterización venosa central en pacientes en hemodiálisis periódica. Rev Méd Uruguay 2002; 18:239-43.
36. Pelepu G. Impact of ultrasonography on central venous catheter insertion in intensive care. Interv Radiol 2009; 19(3):191-8.
37. Mey U. Evaluation of an ultrasound-guided technique for central venous access via the internal jugular vein in 493 patients. Support Care Cancer 2003, 11:148-55.
38. Gordon A. US-guided Puncture of the Internal Jugular Vein: Complications and Anatomic Considerations. J Vasc Interv Radiol 1998, 9:333-8.
39. Troianos C. Internal jugular vein and carotid artery anatomic relation as determined by ultrasonography. Anesthesiology 1996, 85:43-8.
40. Sulek C. Head rotation during internal jugular vein cannulation and the risk of carotid artery puncture. Anesth Analges 1996; 82(1):125-8.
41. Turba U. Anatomic Relationship of the Internal Jugular Vein and the Common Carotid Artery Applied to Percutaneous Transjugular Procedures. Cardiovasc Interv Radiol 2005; 28:303-6.