Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Anestesia Analgesia Reanimación
versión On-line ISSN 1688-1273
Anest Analg Reanim vol.23 no.2 Montevideo dic. 2010
Incidentes Críticos en Uruguay
Estudio comparativo 1990-2000-2009
Dr. Manuel Da Fonte*, Dra. Gladys Lejbusiewicz**, Dr. Gonzalo Barreiro***
Sociedad de Anestesiología del Uruguay
Correspondencia: Dr. Manuel Da Fonte
Av. Luis Alberto de Herrera 1881
Montevideo-Uruguay.
E-mail: manuel.dafonte@gmail.com
* Médico anestesiólogo. Ex asistente del Departamento y Cátedra de Anestesiología, Facultad de Medicina, Universidad de la República, Uruguay.
**Médico anestesiólogo. Ex profesor adjunto del Departamento y Cátedra de Anestesiología, Facultad de Medicina, Universidad de la República, Uruguay.
*** Médico anestesiólogo. Médico intensivista. Ex profesor agregado del Departamento y Cátedra de Anestesiología, Facultad de Medicina, Universidad de la República, Uruguay.
Subsecretario de la Federación Mundial de Sociedades de Anestesiología (WFSA).
RESUMEN
Se presentan los datos recolectados en la nueva encuesta de Incidentes Críticos en Uruguay, comparándose éstos con los obtenidos en las encuestas previas de los años 2000 y 1990.
Se utilizó la misma metodología que en las encuestas previas, realizándose ésta en el Congreso Uruguayo de Anestesiología en 2009. Se usaron dos formularios: el F1, que constaba de una lista predeterminada de incidentes críticos para el estudio relativo de su frecuencia, y el F2, en el cual se describía un incidente en particular por formulario, a elección del encuestado.
Noventa y dos personas (29% de los socios de la Sociedad de Anestesiología del Uruguay) respondieron la encuesta. Fueron 12.029 los incidentes críticos enumerados en el F1, agrupados en 115 categorías. A diferencia de las décadas previas un incidente nuevo, la falla en los aparatos de monitoreo, ocupó el primer lugar.
En F1 los incidentes respiratorios fueron el 28%, en tanto que los de origen hemodinámico representaron el 20%.
En el F2 fueron 130 los incidentes críticos descritos, 15% de ellos con consecuencias mortales. El 40% de las muertes se debieron a un solo incidente: paro cardíaco inesperado. Los incidentes hemodinámicos tuvieron peores consecuencias, aunque se presentaron en menor porcentaje que los respiratorios.
En esta década no hubo muertes por intubación esofágica, o por el uso de óxido nitroso como único gas.
La mayoría de los incidentes (a diferencia de las décadas previas) ocurrieron en el intraoperatorio. Hubo un notorio aumento del edema pulmonar posobstructivo.
En el 59% de los incidentes, la falla fue detectada en base a la observación clínica del paciente.
Estos resultados sugieren que, a pesar de los avances tecnológicos, se mantiene la diversidad de los incidentes críticos, con una reducción de los fenómenos respiratorios aunque continúan siendo los más frecuentes. Se mantiene la severidad de los resultados cuando se producen incidentes hemodinámicos.
En pos de mejorar los resultados para la seguridad del paciente se apunta a la mejor evaluación del paciente y de la técnica anestésica elegida. Además, se estimula el desarrollo de listas de chequeo y de estrategias para el estudio, prevención y corrección del error humano.
palabras clave
Anestesia, mortalidad, morbilidad, incidentes críticos.
SUMMARY
The analysis of collected data from the Critical Incidents survey in Uruguay is described. They are compared with the previous surveys done in 2000 and 1990.
The same methodology of previous surveys was used during the 2009 Uruguayan Congress of Anesthesiology. Two different forms were used: the first one (F1) consisted of a predetermined list of critical incidents for the study of the relative frequency of each incident. The second (F2) requested the description of a particular incident chosen by the respondent.
The survey was answered by 92 anesthesiologists (29% of the total of members of the Uruguayan Society of Anesthesiology).
In the F1 form, 12.029 incidents were pointed out, grouped into 115 different categories.
Different from previous decades, the first place of critical incidents was occupied by a new incident, the fault of monitoring devices. In F1, the respiratory origin accounted for 28% of incidents, while 20% were due to hemodynamic causes.
In form F2 130 critical incidents were described, 15% of them with fatal consequences. 40% of the deaths were due only to one incident: unexpected cardiac arrest. Hemodynamic incidents had worse consequences in spite of their less percentage.
In this decade there were no deaths due to esophagic intubation or nitrous oxide used as only gas.
The majority of the critical incidents (different from previous decades) occurred during the intraoperative period. Acute pulmonary postobstructive edema had a clear increase.
In 59% of cases the incident finding was due to clinical surveillance of the patient.
Our results suggest that in spite of the technological advances, the diversity of critical incidents is maintained with a reduction of the respiratory phenomena, although these still are those most frequently found. Severity of outcomes are maintained when the incident is a hemodynamic one.
With the goal of improving the results concerning patient safety, it is recommended a better evaluation both of the patient and the selected technique. In addition, checklists development and strategies for the study, prevention and correction of human error should be encouraged.
keywords
Anesthesiology, mortality, morbidity, critical incidents.
resumo
Apresentamos dados recolhidos da nova pesquisa sobre Incidentes Críticos no Uruguai. Os mesmos foram comparados com os resultados obtidos em anos anteriores 2000 e 1990.
Utilizou-se a mesma metodologia que em pesquisas anteriores, sendo esta realizada no Congresso Uruguaio de Anestesiologia em 2009. Foram usados dois formulários: o F1, que constava de uma lista predeterminada de incidentes críticos para o estudo relativo de sua freqüência , e o F2 no qual se descrevia um incidente em particular por formulário, a escolha do pesquisado.
Noventa e duas pessoas (29% dos sócios da Sociedade de Anestesiologia do Uruguai nesse momento), responderam a pesquisa. 12.029 incidentes críticos foram enumerados no F1, agrupados em 115 categorias. Diferentemente das décadas anteriores, houve um incidente novo, falhas em aparelhos de monitorizarão ocupou o primeiro lugar.
No F1 os incidentes respiratórios atingiram 28%, no entanto os de origem hemodinâmicos foram de 20%.
No F2, 130 incidentes críticos foram descritos, 15 % deles com conseqüência fatal. O 40 % das mortes foram devidas a um só incidente : parada cardíaca inesperada. Os incidentes hemodinâmicos tiveram piores conseqüências, no entanto se apresentaram em menor porcentagem que os respiratórios.
Nesta década não houve mortes por intubação esofágica ou pelo uso de oxido nitroso como único gás.
A maioria dos incidentes ( a diferença das décadas previas) surgiram no intraoperatorio. Houve um notório aumento do edema pulmonar postobstrutivo.
Em 59 % dos incidentes o mesmo foi detectado pela observação clinica do paciente.
Nossos resultados sugerem que apesar dos avanços tecnológicos houve manutenção da diversidade dos incidentes críticos, com redução dos fenômenos respiratórios que continuam sendo os mais freqüentes. Continua a gravidade dos resultados quando ocorrem incidentes hemodinâmicos.
Com o intuito de melhorar os resultados na segurança dos pacientes , se aponta para uma melhor avaliação do paciente e da técnica anestésica escolhida. Além disso, incentivamos o desenvolvimento de protocolos de verificação e de estratégia para o estudo , prevenção e correção do erro humano.
palavras chave
Anestesia, mortalidade, morbidade, incidentes críticos.
INTRODUCCIÓN
Durante los últimos veinte años se han incorporado en Uruguay distintos elementos en anestesia, como el pulsioxímetro y el capnógrafo en forma sistemática, además de nuevos equipamientos en sala de operaciones con modernas máquinas de anestesia. Se incrementaron los procedimientos fuera del block quirúrgico y se ha producido la incorporación de dispositivos, como la máscara laríngea y el fibrobroncoscopio.
También en este período hubo un gran desarrollo de la cardiología, en especial en el tratamiento de la enfermedad coronaria y de la hipertensión arterial, así como la incorporación de medicación inhalatoria para el tratamiento del broncoespasmo. Por otro lado también hay cambios en el área quirúrgica, con el desarrollo de nuevas técnicas y, a su vez, con pacientes más complejos, más enfermos y en edades más extremas de la vida.
El objetivo de este estudio es reiterar la encuesta realizada en 1990 y en 2000 (1, 2) presentando una comparación entre los resultados de las tres investigaciones. Esto permite evaluar la evolución de los patrones de incidentes críticos (IC) anestésicos en Uruguay y analizar la influencia de los factores antes enumerados.
MATERIAL Y MÉTODOS
La metodología fue similar a la utilizada en las dos encuestas previas (1, 2) basada en los trabajos pioneros de Cooper (3). En resumen, se realizó una encuesta anónima a los participantes (que accedieron voluntariamente a participar del estudio), presentes en el XVI Congreso Uruguayo de Anestesiología (Montevideo, 2009).
Se definió como incidente crítico (IC) a cualquiera de las dos situaciones siguientes:
1. Situación que llevó a la muerte, o provocó secuelas y/o internación no prevista en la unidad de cuidados intensivos (UCI), o determinó una internación más prolongada de lo previsto.
2. Situación que presumiblemente hubiera tenido alguna de estas consecuencias, pero fue descubierta y corregida a tiempo (el casi accidente).
Se solicitó que el encuestado tomara en cuenta los hechos protagonizados u observados en forma directa y, además, que se señalara el mismo en forma independiente de si éste fue producido por un error o no.
Como instrumento de recolección de datos se utilizó un cuestionario predeterminado, para ser completado en forma anónima, similar al utilizado en las encuestas anteriores.
El cuestionario constó de dos tipos de formularios:
Formulario 1 (F1 o formulario enumerativo) que presentaba una lista de IC predeterminados, en el cual el médico tenía que señalar el número aproximado de veces que se encontró con ese incidente, en el período comprendido entre los años 2000 y 2009. Con este primer formulario se buscó describir la frecuencia relativa de los distintos tipos de IC.
Formulario 2 (F2 o formulario descriptivo), que solicitaba la descripción de un IC que al encuestado le hubiese parecido importante y/o grave. Cada médico podía completar más de uno de estos formularios. Al mismo tiempo se pedían datos mínimos del encuestado: edad en rangos, si era posgrado o especialista y, en este último caso, cuántos años de ejercicio tenía en la especialidad.
Se analizaron estadísticamente las diferencias entre las encuestas de los años 2000 y 2009. Para ello se aplicaron los tests de chi cuadrado o el de Fisher con un nivel de significación de p < 0.05.
RESULTADOS
población
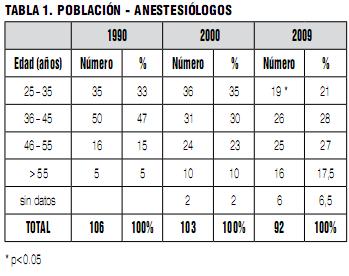
Noventa y dos encuestados respondieron el F1, representando el 29% de los anestesistas afiliados a la Sociedad de Anestesiología del Uruguay. Las cifras absolutas y porcentuales son similares en las tres encuestas.
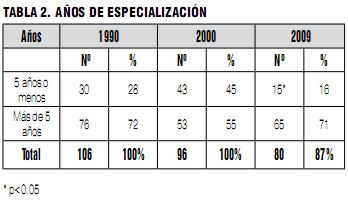
El 58% de los médicos que respondieron la encuesta actual participaron en la encuesta del año 2000, en tanto el 31% participó en la de 1990.
Resultados de F1: formulario enumerativo.
La suma total fue de 12.029 IC. A los 115 listados inicialmente en el formulario de la encuesta del año 2009, los anestesiólogos que completaron la encuesta agregaron 12 tipos nuevos de incidentes, con lo que quedó un listado final de 127.
Los IC más frecuentes dentro de cada grupo se muestran en el Apéndice 1, mientras que en la Tabla 3 se presenta por orden decreciente el percentil 50 comparativo de las tres encuestas.
Circunstancias que rodearon el Incidente Crítico.
El 81% de los encuestados fue protagonista del IC y observó el 19% de éstos.
El médico responsable del caso fue el primero que descubrió el IC en el 84% de los casos y en el 15% el descubrimiento fue hecho por otra persona presente en el lugar donde ocurrió el hecho.
El 35% de los encuestados informó carencia de ayuda anestesiológica inmediata, porcentaje muy similar al señalado en 1990 y en el 2000.
El 13% refirió estar cansado en el momento del IC en tanto que el 79% no lo estaba. En 1990 los que se sentían fatigados eran un 22% de los encuestados y un 18% en el año 2000.
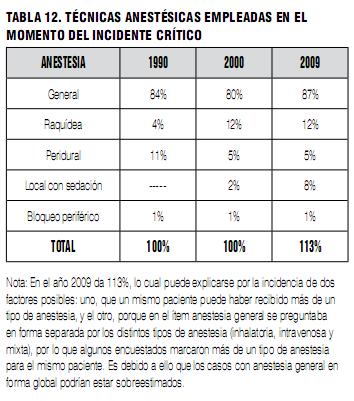
Nota: En el año 2009 da 113%, lo cual puede explicarse por la incidencia de dos factores posibles: uno, que un mismo paciente puede haber recibido más de un tipo de anestesia, y el otro, porque en el ítem anestesia general se preguntaba en forma separada por los distintos tipos de anestesia (inhalatoria, intravenosa y mixta), por lo que algunos encuestados marcaron más de un tipo de anestesia para el mismo paciente. Es debido a ello que los casos con anestesia general en forma global podrían estar sobreestimados.
Los incidentes ocurrieron tanto en instituciones públicas como privadas.
Durante la urgencia/emergencia se describió el 37% de los IC.
El 60% de los IC ocurrió en cirugía de coordinación, y en horas diurnas fueron descritos el 78% de los mismos.
El 89% sucedió en sala de operaciones, el 4% en sala de recuperación posanestésica y el 2% fuera de sala de operaciones.
El anestesiólogo estaba presente en el lugar del incidente en el 95% de los casos.
Las alarmas estaban encendidas en el 88.5% de los casos y fueron la primer alerta en el 15%.
En la encuesta de 1990 se preguntaba únicamente si el paciente contaba con monitorización electrocardiográfica, lo cual fue respondido afirmativamente en un 78% de los pacientes.
Previsibilidad del Incidente Crítico.
El 50% de los encuestados calificó el IC como imprevisible, cifra muy similar a la del año 2000.
En cambio, en 1990 solo en el 18% de los casos el incidente fue catalogado como imprevisible.
Fueron marcados 223 factores de previsibilidad, lo que corresponde a 1.4 factor por cada IC.

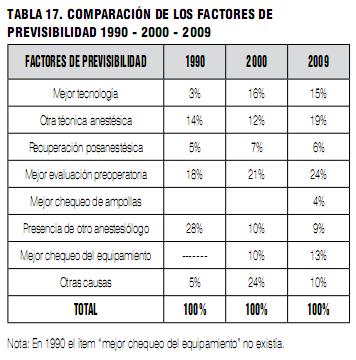
Nota: En 1990 el ítem “mejor chequeo del equipamiento” no existía.
En el Apéndice 2 se anotan algunos comentarios anotados como texto libre en el ítem “Prevenible por otras causas”.
DISCUSIÓN
técnica de recolección de datos
La metodología del Incidente Crítico (IC), a pesar de su popularidad y simplicidad, tiene algunas limitaciones que ya fueron analizadas en nuestros estudios previos (1,2). En estos estudios solo los anestesiólogos que estaban en el congreso fueron estudiados. Aunque es una muestra grande, no necesariamente es representativa del total de anestesiólogos uruguayos. También hay una disminución de colegas jóvenes en la población estudiada, por lo que el grueso de las respuestas proviene de colegas experientes en la especialidad.
Los IC analizados fueron aquellos descritos en el período 2000-2009 en forma voluntaria. No se sabe la totalidad de los IC ni el número de anestesias en ese período y tampoco hay un grupo control. Esta imposibilidad de calcular el total de los incidentes no desacredita el método, ya que -por ejemplo- en el Closed Claim Analysis de la ASA (4), método de gran utilidad, tampoco se puede calcular el denominador.
Siempre existe la posibilidad de que algún incidente crítico fuera descrito por más de una persona, especialmente si éste ocurrió en un área docente. Aunque esta posibilidad ciertamente existe, planteamos que sería igual para cualquier tipo de IC.
A pesar de estas limitaciones, la técnica del IC continúa siendo muy útil y, periódicamente, se publican estudios utilizando la misma (5-7). Esta técnica permite la investigación y el análisis sistemático de patrones de IC que pueden influir negativamente en la seguridad del paciente. Esto significa saber cuáles son las situaciones riesgosas del lugar y del momento. Si además se reitera el estudio cada cierto lapso, como en Uruguay, se puede tener una noción de cómo ha sido la evolución de esos patrones de riesgo.
De los resultados de estudios como éstos, que podría ser denominados primarios, se pueden realizar otros que estén focalizados en algún punto de interés específico y planificado. Se pueden descubrir también eventos centinelas, que se definen como “resultados negativos inesperados que no debieran ocurrir bajo las habituales situaciones de los cuidados médicos implementados” (8). La detección y publicación de eventos centinelas es común en el uso del control de calidad de los sistemas de salud y la aparición de uno solo debe iniciar un análisis inmediato del problema (9).
Como herramienta de recolección de IC utilizamos la encuesta anónima, la cual es prácticamente similar a la utilizada en los años 1990 y 2000. Esta herramienta se usa por su simplicidad y bajo costo, además del hecho de que es anónima, constituyendo el pilar para su éxito. Sin embargo, por ser anónima y no confidencial, no hay posibilidades de obtener información adicional detallada del IC. Otras investigaciones con encuesta, como el AIMS australiano (10) optan por un sistema de llenado que implica la descripción del IC en un texto y el marcado de algunos ítems. En este estudio se optó por dejar poco lugar para texto libre, solicitando –como en las veces anteriores– que se marcaran diferentes ítems. Es posible admitir que algunas interrogantes pueden tener diferentes definiciones dependiendo de cada anestesiólogo, aunque se trató siempre de plantear diagnósticos simples.
Algunas características de la especialidad permanecieron incambiadas durante estos últimos años: la especialidad y el título en anestesiología se realiza en el mismo y único lugar (en el Departamento y Cátedra de Anestesiología de la Facultad de Medicina-Universidad de la República), los anestesiólogos administran anestesia directamente y no a través de enfermeras o técnicos y la educación médica continua impartida por cursos dictados por la Facultad de Medicina o la Sociedad de Anestesiología del Uruguay.
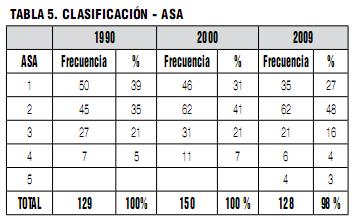
Si bien existe la impresión de que hay una tendencia actual a atender pacientes más enfermos, más añosos o más prematuros, ésta no se observa en los datos de este estudio. Aunque la clasificación de la ASA no es un factor determinante por sí misma de la aparición de un IC, se cree que sí tiene influencia en las consecuencias del mismo, siendo más severas cuanto mayor sea la clasificación de la ASA (1,11,12).
El estudio es, en nuestro conocimiento, el primero que compara la evolución durante más de 20 años de IC en una población similar de pacientes y anestesiólogos, usando la misma metodología y teniendo el mismo valor que en la primera encuesta: lograr una aproximación a la realidad uruguaya de un fenómeno de baja incidencia y difícil de estudiar.
formulario enumerativo (F1)
A pesar de que esta investigación no tiene denominador, se debe resaltar que en el F1 fueron señalados más de 12.000 IC en 10 años en Uruguay. Igual que en 1990 y en 2000, el comentario continúa siendo el mismo: los IC existen y son de muy variada causa.
Analizando la Tabla 3 vemos que 14 IC dan cuenta del 50% de todos los IC señalados en F1. Si comparamos los más frecuentes en las tres encuestas, vemos que siete IC se repiten: dificultad de intubación, arritmias, crisis hipertensiva, laringoespasmo, broncoespasmo, mal funcionamiento del aspirador y mal funcionamiento del laringoscopio. Más aún, tanto el primero como el segundo lugar fue ocupado por dificultad de intubación y arritmias, tanto en 1990 como en 2000, compartiendo ambos el segundo lugar en el año 2009. La primera conclusión es que la frecuencia de aparición de algunos IC se mantuvo incambiada a lo largo del período estudiado.
En la encuesta actual de 2009, el primer lugar es ocupado por el mal funcionamiento de los sistemas o equipos de monitoreo (ítem que no figuraba en los cuestionarios de las encuestas anteriores). Aunque esto limita mucho la comparacion con los estudios previos, el hallazgo no deja de ser llamativo (y preocupante).
El mal funcionamiento de los sistemas de monitoreo puede, primariamente, ser reflejo de problemas de mantenimiento. De por sí un mal funcionamiento de aparato detectado antes del procedimiento no tendría que ser clasificada como un IC ya que no pone en riesgo al paciente en ese momento. En cambio puede ser un incidente cuando se detecta durante la inducción o el mantenimiento de la anestesia. Razonando de esta manera, lo que parece bastante lógico por otra parte, esta situación sugiere una falta de chequeo preanestésico del material. Aunque no lo podemos definir con esta metodologia, sea por mantenimiento inadecuado y/o por carencia de chequeo previo, es un ítem que necesita atención y mejoras. Una mejora obvia sería la creación de programas institucionales al respecto y la utilización sistemática de la hoja de chequeo quirúrgico promocionada por la OMS (13), la que en sus aplicaciones iniciales parece haber demostrado su utilidad (14,15).
También se destacan entre los incidentes más frecuentes en 2009 (y que ya estaban dentro de la p 50 en el año 2000) la hipotensión severa, la hipotermia severa y los problemas con las vías venosas periféricas. La simple vía venosa periférica, con sus llaves de tres vías, prolongaciones y posibilidades de mal uso y reflujo, parece ser una zona de riesgo mayor que la habitualmente percibida. Lo mismo hay que decir de la atención que debería ponerse en la adopción de medidas y uso de equipamiento adecuado para prevenir la hipotermia en los pacientes quirúrgicos.
Los hallazgos del F1 sugieren, una vez más, que enfocando el cuidado de los anestesiólogos en los IC más frecuentes y persistentes, podríamos alcanzar un impacto en la incidencia de complicaciones anestésicas. Esto parece ser una tarea bastante más compleja de lo que parecía hace 20 años. Los mismos patrones de accidentes o casi accidentes se mantuvieron a pesar del avance del monitoreo y de la tecnología, sugiriendo que otros factores, seguramente humanos (conductuales o culturales), están jugando su rol.
Por último, la intubación esofágica que se encontraba en sexto lugar en 1990 aparece en 15º lugar en el año 2000 y en el 22º en 2009 con 172 casos. Esto es destacable, especialmente si pensamos que el uso del capnógrafo avisa precozmente de este IC, siendo un claro evento centinela que debería ser analizado en el futuro.
En cuanto a la anestesia regional, si analizamos el tipo de anestesia usada, los porcentajes son similares a los previos, con una frecuencia inversa entre la anestesia peridural y raquídea, con un aumento claro de la segunda. Esto coincide con el cambio de costumbres adoptado en Uruguay. Analizando los IC asociados con anestesia regional, si sumamos los tres incidentes más comunes: falla en la raquianestesia, cefaleas pospunción y punción accidental de duramadre representan un 83% del total de incidentes vinculados a anestesia regional. Hay que señalar con atención la aparición de 10 casos de depresión respiratoria por el uso de morfina intrarraquídea, siete abscesos epidurales, dos hematomas epidurales y un caso de meningitis.
En este grupo solo se incluyeron los incidentes que claramente están vinculados a técnicas regionales, aunque su incidencia podría ser mayor, porque hay algunos IC (por ejemplo: convulsiones, arritmias, paro cardíaco) que pueden producirse con cualquier tipo de anestesia y esto no es posible discriminarlo en el F1.
formulario descriptivo (F2)
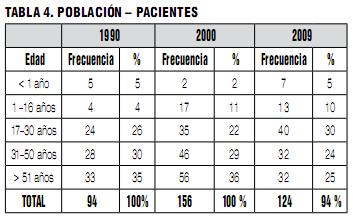
La población de pacientes reportada en el año 2009 (Tabla 4) muestra alguna diferencia en la distribución etaria. Se nota un incremento en los pacientes menores de 30 años que llega al 45%, en tanto que un 25% tiene entre 31 y 50 años y otro 25% es mayor de 51 años. En las encuestas anteriores la distribución etaria de los pacientes era en tercios bastante similares. Se reportaron seis IC en pacientes menores de un año, lo cual representa un 5%, igual que en 1990. Pero si miramos con atención la distribución por edad, vemos que hay siete casos más en niños de un año, por lo que si sumamos los incidentes en niños de un año y menores de un año, este grupo etario representa el 10% del total de incidentes reportados, lo que es una cifra importante.
En cuanto a la clasificación de estado físico preoperatorio de la ASA (Tabla 5) se puede notar una disminución de los pacientes ASA 1 y un aumento de los ASA 2. Sin embargo la suma de ASA 1 y 2, es decir el “paciente sano o casi sano” continúa siendo el gran protagonista de los IC con un 75%. Estos resultados del estudio comparativo sugieren, una vez más, que los IC de origen anestésico ocurren en cualquier situación y momento, con independencia de la edad del paciente, la clasificación de la ASA y la experiencia del anestesiólogo actuante.
En los 130 formularios F2 se describieron 54 tipos diferentes de IC, nueve de ellos representan el 53% del total de IC, y 12 no estaban descritos en las encuestas anteriores (Tabla 6).
Cuando comparamos las encuestas de los años 2000 y 2009, vemos que seis incidentes persisten dentro de la p50 en las dos encuestas. Estos son: intubación imposible y dificultad de intubación (los dos juntos suman el 12% de los IC), edema agudo de pulmón posobstructivo (11%), paro cardíaco inesperado (8%), arritmias (4%), y aspiración de vómito (3%).
Analizando las tres encuestas, se aprecia una clara disminución de la incidencia de intubación esofágica, óxido nitroso como único gas, aspiración de vómito y anestesia raquídea total. Estos incidentes estaban en los primeros lugares tanto en 1990 como en 2000. De estos IC, en el año 2009 solo persiste la aspiración de vómito dentro de la p50.
Estos resultados son consistentes con los analizados en F1 y representan un progreso de la seguridad anestésica. La incidencia de la intubación esofágica fue disminuyendo sistemáticamente a lo largo de los años: de 8% en 1990, a 3% en el año 2000 y a 1.5% en 2009. La incorporación de tecnología, tanto en monitorización de la PetCO2 como en los dispositivos para el manejo de la vía aérea, jugó un claro efecto beneficioso.
Hay también una persistente reducción en la frecuencia de la aspiración de vómito, que redujo su incidencia del 15% en 1990 al 3% en 2009. Es un dato alentador, habida cuenta que es una complicación grave y en ocasiones mortal. La aspiración de vómito en algunas oportunidades está asociada con la dificultad de intubación e intentos múltiples de acceso de vía aérea. Cabría, pues, plantear como hipótesis, que si se produjeran mejoras en el manejo de los episodios de vía aérea dificultosa éstas tengan como consecuencia una disminución en las probabilidades de aspiración de vómito.
No hubo registros de casos de óxido nitroso como único gas en 2009. Los mecanismos de seguridad para evitar la administración de mezclas hipóxicas jugaron su rol en la reducción de este incidente. Es otro ejemplo de la repercusión positiva del uso de tecnología en anestesia.
Tanto la intubación dificultosa como la intubación imposible estuvieron siempre en los primeros lugares en todas las encuestas. A pesar del desarrollo de los nuevos sistemas de manejo de vía aérea dificultosa, y que los anestesiólogos son especialistas con gran experiencia en el tema, la intubación dificultosa y la intubación imposible continúan estando entre los IC más mencionados tanto en F1 como en F2. Constantemente aparecen en el mercado dispositivos para solucionar estos problemas, pero todavía estamos lejos de tener una solución al grave problema de “no poder ventilar, no poder intubar”.
Se destaca un aumento significativo de la incidencia de edema agudo de pulmón posobstructivo en las últimas dos encuestas. El ocasionado por mordedura de la sonda traqueal es fácilmente prevenible con una cánula rígida oro-faríngea. El edema pos laringospasmo, sobre todo en niños, sigue siendo una complicación temible.
El error de jeringa o ampolla (6%) y el paciente despierto y curarizado (5%) están en cuarto y quinto lugar en la encuesta actual. Ninguno de los dos aparecía dentro de los más frecuentes en las encuestas previas. Los errores de medicación, jeringa o ampolla continúan ocurriendo en anestesia y son de los más frecuentes en medicina. De acuerdo con Reinersten (16), los errores de medicación constituyen en forma aislada la causa más común y prevenible de injuria a los pacientes. En la Tabla 17 se aprecia que dentro de los elementos de previsibilidad anotados por los encuestados el 4% de ellos se refiere a “Mejor chequeo de ampollas”.
Persisten los recuerdos intraoperatorios (pacientes despiertos y curarizados). No sabemos si en estos casos existió medición de la concentración de agente anestésico. Desde hace ya tiempo la carencia de agente inhalatorio durante el mantenimiento ha sido anotada en casos de demandas por recuerdos intraoperatorios (17). El progreso en el monitoreo de la profundidad anestésica por diferentes medios, sobre todo de registro electroencefalográfico, probablemente hará desaparecer esta complicación en el futuro. Todavía, sin embargo, se describen casos de recuerdos intraoperatorios en los cuales se contaba con monitores de profundidad anestésica (18).
La incidencia de errores de procedimiento, de pacientes y de sitio quirúrgico persiste en la encuesta actual. Esta persistencia hace imperiosa una estrategia de prevención sistemática, poniendo como ejemplos la señalización del lado quirúrgico por parte del cirujano, identificación con tarjetas adhesivas, etcétera. Este tipo de errores también persiste a nivel internacional, como es señalado por la JCAHO (19). El uso de la ficha de chequeo quirúrgico de la OMS sería de gran utilidad también en este aspecto (13), aunque seguramente lo fundamental es el cambio cultural necesario para hacer que estas conductas sean sistemáticas.
A pesar de la calibración de los modernos vaporizadores, la sobredosificación de agentes inhalatorios, que había disminuido significativamente desde 1990 al año 2000, persiste con 42 casos aún en 2009 (similar a los 50 casos registrados en 2000). Llamativamente también fue descrito el uso simultáneo de dos vaporizadores en 24 casos, lo que no podría suceder si se hubieran usado máquinas de anestesia con diseños de seguridad adecuados.
Se describieron 16 casos de hipertermia maligna, que representan menos del 0.15% del total de IC, pero hay tres casos listados en F2 (2.3%), que hacen que este incidente esté en décimo lugar junto a otros como ángor, convulsiones, edema pulmonar posoperatorio y laringoespasmo.
Por último, un comentario especial sobre dos situaciones de riesgo anestésico no descritas anteriormente:
La primera es el exceso de sedación. Este es un incidente crítico nuevo que aparece vinculado a cuatro casos que se detallan a continuación: aspiración de vómito en el intraoperatorio, depresión respiratoria seguida de paro cardio-respiratorio, y dos casos más de depresión respiratoria. Creemos que el cambio en la práctica anestésica, con un creciente número de procedimientos realizados bajo sedación (a veces fuera de sala de operaciones: en salas de radiología, tomógrafo, estudios endoscópicos, etcétera) determina la aparición de complicaciones que antes no se registraban debido a la baja incidencia de este tipo de técnica anestésica.
La segunda es vinculable a obesidad mórbida: un caso de tórax leñoso y otro de ventilación imposible. Hay una clara tendencia de aumento del número de pacientes obesos, por lo que es esperable que se incrementen las complicaciones vinculadas al manejo de pacientes en esta condición.
En este formulario F2 encontramos 17 IC relacionados con anestesia regional, en un total de 130 IC registrados, de modo que los IC relacionados con anestesia regional representan un 13% del total (Tabla 12). La lista de IC asociados con anestesia regional en F2 fueron: bradicardia extrema, paro cardio-respiratorio (uno con anestesia raquídea y dos con epidural), depresión respiratoria por opiáceos intraespinales, anestesia espinal alta asociada a dificultad de intubación, isquemia miocárdica, convulsiones, sufrimiento fetal agudo (en analgesia del parto), absceso epidural, medicación errónea intraespinal, cuadriparesia transitoria (con anestesia epidural), y rotura de aguja Nº 27 espinal.
En los 17 IC hay cuatro casos mortales que se deben probablemente a complicaciones anestésicas: dos de ellos son por paro cardio-respiratorio en anestesia epidural, otro es por bradicardia extrema en anestesia raquídea y el último es por depresión posoperatoria por morfina intraespinal. Eso significa que casi la cuarta parte de los IC asociados con anestesia regional descritos en el formulario descriptivo (F2) terminaron en la muerte del paciente. En 2009 hay una marcada reducción de la anestesia raquídea total, con un único caso referido. Esto se explicaría por el cambio en la práctica en Uruguay hacia el uso frecuente de la anestesia raquídea, en lugar de la anestesia epidural. También debemos señalar dos casos de isquemia miocárdica en los cuales se realizó anestesia raquídea en pacientes que eran portadores de estenosis aórtica severa.
Resulta claro que a lo largo de estos 20 años los anestesiólogos uruguayos continúan describiendo IC con técnicas regionales, algunos de ellos en obstetricia y varios de ellos graves, incluso culminando con la muerte del paciente.
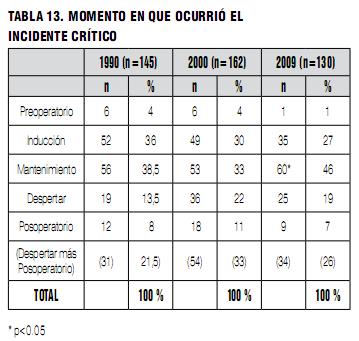
En cuanto al momento en el cual el incidente fue descrito (Tabla 13), en las encuestas previas, los IC se distribuyeron en tercios iguales entre el preoperatorio con la inducción, el intraoperatorio y el despertar con el posoperatorio inmediato. En 2009 hay un predominio de los IC en el período intraoperatorio. Esto parece demostrar, una vez más, que el mismo no es un remanso de paz entre dos períodos de riesgo elevado.
Casi el 80% de los anestesiólogos manifestó no estar fatigado al momento del incidente, en tanto que solo el 13% reconoció que sí lo estaba. Esto es muy interesante, porque puede ocurrir que los anestesiologos (y los médicos en general) no refieren estar cansados cuando lógicamente lo tendrían que estar (y en realidad, sí lo están) (20,21).
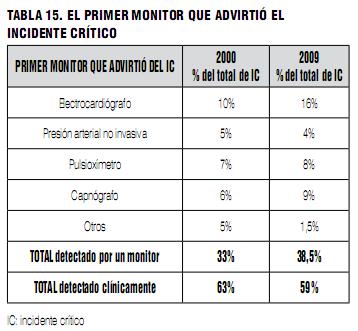
En el 59% de los casos, el incidente crítico fue detectado por la observación clínica. A pesar del alto porcentaje de monitorización utilizado en la práctica sigue manteniendo vigencia la importancia de la vigilancia clínica del paciente.
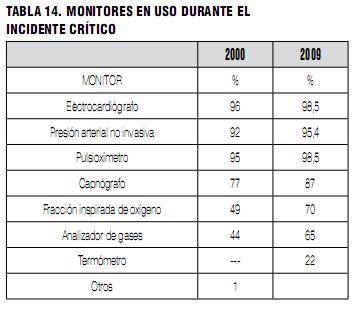
En el resto de los casos (38%) fue un monitor el primero en alertar del incidente: electrocardiograma 16%, medida de presión arterial 4%, saturómetro 8% y capnografía 9%. El uso de monitorización mostró un incremento en todos los parámetros monitorizados respecto a la encuesta de 2000 (Tabla 14), registrándose una alta utilización de monitores, especialmente saturometría y capnografía. De alguna manera puede ser una muestra de cómo mejoró la situación general de la práctica de la anestesia en el país. Como comentario adicional, a pesar del uso sistemático de monitoreo con pulsioxímetro y capnografía, el electrocardiógrafo continúa siendo, al menos en este estudio, un monitor de valor para detección de complicaciones anestésicas (Tabla 15).
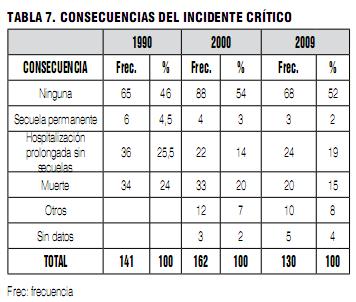
De los 130 IC descritos, 20 de ellos (15%) tuvieron como resultado final la muerte del paciente (Tabla 7). Esto confirma la tendencia evidenciada en las encuestas de 1990 y de 2000, que los IC descritos en F2 tienden a ser los más severos. También sugiere que al menos dos pacientes al año fallecen en Uruguay debido a la administración de algún tipo de anestesia. En la presente encuesta únicamente dos IC explican el 50% de las muertes (paro cardíaco inesperado y aspiración de vómito); en 1990 los mismos dos IC fueron responsables por el 52% de los casos mortales (Tabla 8). Estos dos graves IC se mantuvieron en los primeros lugares en las tres encuestas.
Se destaca que tanto la intubación esofágica como el uso de óxido nitroso como único gas, desaparecieron ambos de la lista de incidentes mortales. Hay también una reducción de las muertes por aspiración de vómito.
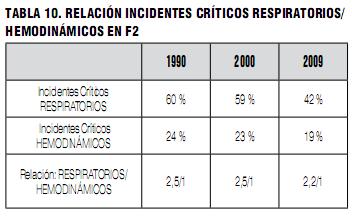
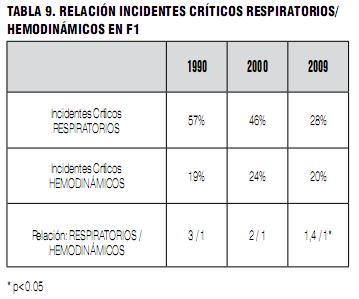
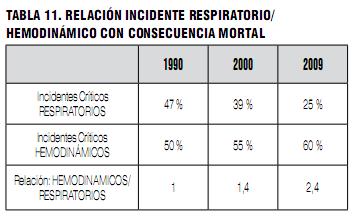
Entre los IC más serios o con consecuencias fatales en F2, predominan los de origen hemodinámico sobre los de origen respiratorio, como se muestra en la Tabla 11. Esta tendencia que se insinuaba en 1990, se incrementó e hizo más notoria en 2009.
Se muestra una progresiva reducción de los incidentes mortales de origen respiratorio, mientras se mantiene la incidencia de los de origen hemodinámico, lo que lleva a que el índice de relación entre ambos haya pasado de 1 a 1 en 1990 a 0,4 a 1 en 2009. (Tablas 9-11). Creemos que esto se deba a un resultado lógico de una política dirigida a solucionar y prevenir los eventos ventilorrespiratorios (equipamiento y algoritmos para el manejo de la vía aérea dificultosa, monitoreo de la fracción inspiratoria de oxígeno, pulsioxímetro, capnografía, etcétera). En cambio, no hemos tenido las incorporaciones equivalentes en el monitoreo y manejo hemodinámico de los pacientes. Esperamos que, en el futuro, la tecnología nos provea de un monitoreo hemodinámico confiable y sencillo en nuestras máquinas de anestesia.
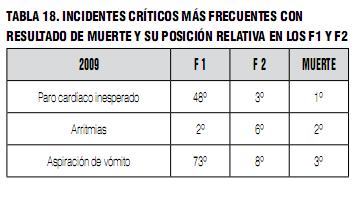
Por último, en la Tabla 18 se muestra la frecuencia de aparición de los tres IC que más frecuentemente terminaron con la muerte del paciente. Es interesante observar que salvo arritmias (que está en segundo lugar en el F1), los otros dos (paro cardíaco inesperado y aspiración de vómito) son muy poco frecuentes. Esto nos debe hacer pensar que la curva de aprendizaje de los anestesiólogos enfrentados a estos IC es muy débil (si es que existe). Esta situación es riesgosa, ya que puede disminuir las posibilidades de tratamiento adecuado para estas complicaciones poco frecuentes, pero potencialmente graves. Sería necesario, pues, implementar cursos y simulacros sobre estos temas para todo el personal de sala de operaciones.
Como comentarios finales, destacamos el mantenimiento del número y variedad de IC descritos, lo que refleja una realidad indiscutible coincidente con la experiencia mundial: la administración de anestesia regional o general –a pesar de la mejoría espectacular de medios y preparación humana de los últimos años– tiene riesgos intrínsecos aún no solucionados. Resulta obvia, entonces, la necesidad de enfatizar estos riesgos intrínsecos en toda información y en todo consentimiento informado que se les brinde a los pacientes.
La incorporación de tecnología en máquinas de anestesia modernas, en monitorización y en dispositivos para el manejo de la vía aérea han determinado un marcado y sostenido descenso de los IC hipóxicos (especialmente la intubación esofágica y el uso de protóxido como gas único). Sin embargo, esta mejoría de la tecnología no logró cambiar el patrón de IC graves, como el paro cardíaco inesperado, la aspiración de vómito y la intubación imposible o dificultosa. Probablemente alguna variable de estos IC persistentes sea independiente de la tecnología y solo obtendremos mejoras teniendo una visión más global sobre el problema, promoviendo –por ejemplo– la enseñanza de tácticas de corrección y prevención del error médico.
Existe un gran número de incidentes vinculados a falta de chequeo del equipamiento, que derivan en incidentes vinculados al mal funcionamiento de aparatos. Tenemos, por delante, un desafío que consiste en la implementación del chequeo previo obligatorio al inicio de cada cirugía.
Muchos de estos cambios pasan por crear la cultura de la seguridad en todos los protagonistas del procedimiento anestésico quirúrgico, incluyendo al paciente. Esto tendrá como consecuencia un escenario donde todos nos sintamos orgullosos y responsables de trabajar en un entorno cada vez más seguro.
Formulario F1 (Enumerativo).
Entre paréntesis se muestra el lugar relativo que ocupa el IC en la lista global ordenada por frecuencia de mayor a menor incidencia.
Relativos a la vía aérea o alteraciones ventilo- respiratorias:
Dificultad de intubación (4º)
Broncoespasmo (6º)
Laringoespasmo (7º)
Falta de equipamiento de vía aérea dificultosa (11º)
Obstrucción de vía aérea superior (sumadas las distintas etiologías ocuparía el lugar 19º)
Intubación esofágica (22º)
Curarización posoperatoria (23º)
Aspiración de vómito (73º)
Relativos a alteraciones hemodinámicas y cardiovasculares:
Hipertensión (2º)
Arritmias (3º)
Hipotensión severa (9º)
Shock hipovolémico (13º)
Vinculados a mal funcionamiento del equipamiento:
Falla en los equipos de monitoreo (1º)
Mal funcionamiento del aspirador (5º)
Mal funcionamiento del laringoscopio (8º)
Mal funcionamiento valvular (14º)
Mal funcionamiento de la cal sodada (15º)
Mal funcionamiento de la bomba de infusión (18º)
Desconexión del circuito (19º)
Vinculadas a alteraciones en el sistema venoso o arterial:
Pérdida o desconexión de la vía venosa o arterial (12º)
Hematoma por vía venosa central (16º)
Reposición parenteral excesiva (21º)
Inyección extravenosa (30º)
Vinculadas a anestesia regional:
Falla de la anestesia raquídea (17º)
Cefalea pos raquianestesia (20º)
Punción accidental de duramadre (38º)
Vinculados al período posoperatorio:
Hipotermia (10º)
Alteraciones cognitivas (32º)
Se detalla el listado completo de incidentes críticos con consecuencia mortal en las tres encuestas.
En 1990 los casos mortales registrados fueron:
Paro cardíaco inesperado: 13 casos (38%), Aspiración de vómito: cinco casos (14%), Intubación esofágica: cuatro casos (12%), Óxido nitroso como único gas: tres casos (9%), Edema pulmonar cardiogénico: dos casos (6%).
Todos los siguientes con un caso cada uno (representando un 3% cada incidente): Arritmia severa, Shock hipovolémico, Desconexión del circuito, Neumotórax intraanestésico, Hipotensión en raquianestesia, Depresión respiratoria posoperatoria, Depresión respiratoria por morfina peridural.
Total: 34 incidentes mortales.
En 2000 los casos mortales registrados fueron:
Paro cardíaco inesperado: cuatro casos (12%), Tromboembolismo pulmonar: cuatro casos (12%),
Infarto agudo de miocardio: cuatro casos (12%), Aspiración de vómito: tres casos (9.5%), Shock hipovolémico: tres casos (9.5%), Intubación dificultosa: dos casos (6%), Depresión respiratoria posoperatoria dos casos (6%), Rotura traqueal: dos casos (6%).
Todos los siguientes con un caso cada uno (representando un 3% cada incidente): Intubación esofágica, Extubación accidental, Laringoespasmo, Obstrucción alta de vía aérea por otras causas, “Raquianestesia total”, Edema pulmonar cardiogénico, Hipotensión severa, Shock anafiláctico, Accidente vascular encefálico.
Total 33 incidentes mortales.
En 2009 los casos mortales registrados fueron:
Paro cardíaco inesperado: ocho casos (40%), Aspiración de vómito: dos casos (10%), Arritmia: dos casos (10%).
Todos los siguientes con un caso cada uno (representando un 5% cada incidente): Shock hipovolémico, Embolia de líquido amniótico, Depresión respiratoria posoperatoria por morfina intratecal, Rotura traqueal, Depresión respiratoria por excesiva sedación intraoperatoria, Obstrucción respiratoria alta vinculada a acodamiento o compresión de sonda, Edema agudo de pulmón, Shock séptico.
Total 20 casos mortales.
Apéndice 3
Comentarios de los anestesistas registrados en texto libre en el ítem “Prevenible por otras causas”.
En total son 32 los elementos de previsibilidad nuevos anotados por los encuestados. Siete de ellos (un 22%) se refieren a formas de prevenir el error de ampolla o jeringa, o administración errónea de drogas o sueros.
Prestar mayor atención al leer las ampollas antes de administrar la medicación.
Colocación de todos los vaporizadores en serie.
Políticas de rotulado de ampollas.
Diferenciación de ampollas.
Chequear el almacenamiento de sueros.
Rotular curares en forma diferencial de drogas vasoactivas.
Estar alerta y tener un estricto control al administrar drogas.
Leer bien las ampollas.
Mejor fijación de las partes del circuito.
Arco en C (se refiere al equipo portátil de radiología).
Manejo hemodinámico. Cambio de posición del paciente.
Mejor control en el posoperatorio alejado.
Contar con la historia médica del paciente.
Sospechar la posibilidad (de la complicación).
Usar cánula de Mayo.
Solicitar al colega que no realice en forma repetida la maniobra de intubación.
Maniobra realizada por el cirujano.
Fatiga.
Plano superficial de anestesia.
Desconexión de la vía venosa.
Fue provocado por la condición médica del paciente.
Menor dosis de opiáceo y mejor control posoperatorio.
Usar aparatos de monitoreo.
Baja FEVI (Fracción de Eyección del Ventrículo Izquierdo).
No confiarse.
Paciente obeso con cuello corto (intubación imposible).
Holter antes de la cirugía.
Mejor fijación del tubo traqueal.
Cabeza descubierta.
Monitoreo de la relajación muscular.
Obeso mórbido.
Persistencia de la tubuladura con remifentanyl conectada a la vía venosa periférica y utilizada para inyectar otra droga. w
Bibliografía
2. Da Fonte M, Lejbusiewicz G, Barreiro G. Incidentes Críticos Anestésicos en el Uruguay diez años después. Estudio Comparativo 1990-2000. Rev Bras Anestesiol. 2003; 53(6):814-32.
3. Cooper JB, Newbower RS, Long CD, Mc Peek B. Preventable anesthetic mishaps:a study of human factors. Anesthesiology. 1978; 49(6):399-406.
4. Cheney FW.The American Society of Anesthesiologists Closed Claims Project:what have we learned, how has it affected practice, and how will it affect practice in the future? Anesthesiology. 1999; 91(2):552-6.
5. Yamamoto M, Ishikawa S, Makita K. Medication errors in anesthesia: an 8-year retrospective analysis at an urban university hospital. J Anesth. 2008; 22(3):248-52.
6. Turkistani A, El-Dawlatly AA, Delvi B, Alotaibi W, Abdulghani B Critical incident monitoring in a teaching hospital--the third report 2003-2008. Middle East J Anesthesiol. 2009; 20(1):97-100.
7. Cabrini L, Levati A. Risk management in anesthesia. Minerva Anestesiol. 2009; 75(11):638-43.
8. Rutstein DD, Berenberg W, Chalmers TC, Child CG 3rd, Fishman AP,Perrin EB. Measuring the quality of medical care:A clinical method. New Engl J Med. 1976; 294(11):582-8.
9. Joint Commission Sentinel Event Alert. http://www.jointcommission.org/sentinelevents/sentineleventalert/ Fecha de acceso: 20 de mayo 2010.
10. Webb RK, Currie M, Morgan CA,Williamson JA, Mackay P, Russell WJ et al. The Australian Incident Monitoring Study: an analysis of 2000 incident reports. Anaesth Intensive Care. 1993; 21(5):520-8.
11. Biboulet P, Aubas P, Dubourdieu J, Rubenovitch J, Capdevilla X,d’Athis F. Fatal and no fatal cardiac arrests related to anesthesia. Can J Anesth 2001; 48(4):326-32.
12. Morray JP, Geiduschek JM, Ramamoorthy C, Haberkern CM, Hackel A, Caplan RA et al. Anesthesia-related cardiac arrest in children: initial findings of the Pediatric Perioperative Cardiac Arrest (POCA) Registry. Anesthesiology. 2000; 93(1):6-14.
13. Safe Surgery Saves Lives : http://www.who.int/patientsafety/safesurgery/en/index.html Fecha de acceso: 20 de mayo 2010.
14. Barreiro G. La hoja de chequeo perioperatorio de la OMS. Anest Analg Reanim. 2009; 22(1):40-1.
15. Haynes A, Weiser TG, Berry WR, Lipsitz SR, Breizat AH, Dellinger EP et al. A surgical safety checklist to reduce morbidity and mortality in a global population. N Engl J Med. 2009; 360(5):491-9.
16. Reinersten JL. Let’s talk about error:leaders should take responsability for mistakes. BMJ. 2000; 320(7237):730.
17. Domino KB. Closed malpractice claims for awareness during anesthesia. ASA Newsletter 1996; 60(6):14-7.
18. Avidan MS, Zhang L, Burnside BA, Finkel KJ, Searleman AC, Selvidge JA, et al. Anesthesia awareness and the bispectral index. N Engl J Med. 2008; 358 (11):1097-108.
19. The Joint Commission Universal Protocol for Preventing Wrong Site, Wrong Procedure, Wrong Person Procedure http://www.jointcommission.org/PatientSafety/UniversalProtocol/biblio). Fecha de acceso: 20 de mayo 2010.
20. Howard SK, Rosekind MR, Katz JD, Berry AJ.Fatigue in Anesthesia: Implications and Strategies for Patient and Provider Safety. Anesthesiology 2002; 97(5):1281-94.
21. Calabrese G. Implicaciones laborales en el anestesiólogo. Rev Col Anest. 2005; 33(3):187-94.