Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Anestesia Analgesia Reanimación
versión On-line ISSN 1688-1273
Anest Analg Reanim vol.19 no.2 Montevideo dic. 2004
Uso de beta bloqueantes en el peri operatorio de Cirugía Vascular Mayor.
Dr.Wolf Eduardo Khon. *
Dr. Juan Antonio Riva Fortunato.**
Correspondencia : Dr. Eduardo Khon
e-mail: ek@redcamelot.com
*Ex Asistente del Departamento y Cátedra de Anestesiología, Universidad de la Republica, Uruguay.
**Prof. Adj. del Departamento y Cátedra de Anestesiología, Universidad de la Republica, Uruguay.
Resumen
Los pacientes con enfermedad vascular periférica que deben ser operados presentan un elevado riesgo de sufrir complicaciones cardíacas. Dentro de las estrategias médicas para reducirlo, la utilización de beta (b ) bloqueantes parece ocupar un lugar fundamental. El objetivo fue realizar una revisión de la utilización de b bloqueantes como cardioprotectores en el peri operatorio de cirugía vascular mayor. La búsqueda se realizó a través de la base de datos Medline, seleccionando artículos originales y revisiones hasta el año 1996. El motivo central del estudio fue el impacto de los betabloqueantes en cirugías de la aorta abdominal, endarterectomía carotídea y revascularización infrainguinal.
Concluimos que los b bloqueantes son útiles en reducir la morbimortalidad de causa cardiaca en este tipo de cirugías, cuando se seleccionan adecuadamente los pacientes. Los que obtienen el mayor beneficio son aquellos de riesgo intermedio y los de elevado riesgo con test funcionales negativos. Deben comenzarse a utilizar por lo menos una semana antes y continuarlos un mes después de la cirugía. El control debe realizarse a través de la frecuencia cardiaca, logrando que esta llegue a65 cpm. Las complicaciones son poco frecuentes incluso en pacientes con contraindicaciones relativas.
Palabras claves: cirugía vascular mayor, antagonistas beta adrenérgicos, complicaciones postoperatorias, isquemia miocárdica, infarto de miocardio.
Abstract
Patients who present to peripheral vascular surgery, are at high risk of cardiac complications. Among other strategies, there is evidence to show the value of beta-blocker therapy in these patients.
The objective of this study was to make a review of the benefit of perioperative beta blockade in major vascular surgery.
The strategy of searching was the use of MEDLINE database, choosen original articles and reviews until 1996.
We point out the use and efectiveness of beta-blockers in aortic abdominal surgery, carotid artery endarterectomy and bypass of the lower limbs.
The conclusion of this study was that, in selected patients the treatment with beta-blockers is useful in reducing morbidity and mortality of perioperative cardiac events in those surgeries.
Best benefits are obtained in patients who are at medium risk and in high risk patients with negative functional tests.
The efficacy of this treatment is when is started at least one week before the surgery, and is prolonged one month after it. The aim of the therapy is to obtain a cardiac frequency of 65 bpm.
The treatment has low incidence of complications, even in patients with relative contraindication of beta-blocker therapy.
Key words : major vascular surgery, beta adrenergic antagonist, postoperative complications, myocardial ischemia, myocardial infarction
RESUMO
Os pacientes com doenças vascular periférica que devem ser operados apresentam um elevado risco de sofrer complicações cardíacas. Dentro das estratégias médicas para reduzirlas, a utilização de B bloqueadores parece ocupar um lugar fundamental. O objetivo foi realizar uma revisão da utilização de beta bloqueadores como cardioprotetores no peri operatório de cirurgias vasculares maiores. A busca se realizou através da base de dados Medline, selecionando artigos originais e revisões até o ano de 1996. O motivo central do estudo foi o impacto dos B bloqueadores em cirurgias da aorta abdominal, endarterectomia de carótida e revascularização infra inguinal. Concluímos que os B bloqueadores são úteis em redusir a morbimortalidade de causa cardíaca neste tipo de cirurgia, quando se selecionam adequadamente os pacientes. Os que obtem o maior benefício são aqueles de risco intermediário e os de elevado risco com testes funcionais negativos. Deve-se iniciar o uso pelo menos uma semana antes e estender por até um mês após a cirurgia. O controle deve ser realizado através da freqüência cardíaca, fazendo com que esta chegue até 65 bpm. As complicações são pouco freqüentes inclusive em pacientes com contraindicações relativas.
Unitermos : cirurgia vascular de grande porte, antagonistas B adrenérgicos, complicações pós-operatórias, isquemia miocárdica
e infarto do miocárdio.
Introducción
El avance en las técnicas quirúrgicas vasculares, la monitorización intra y post
operatorio y las técnicas anestésicas, han determinado una mayor seguridad y por tanto
una difusión de la cirugía vascular mayor (CVM). Sin embargo persiste el problema
del elevado número de complicaciones cardíacas, con la consiguiente morbimortalidad y aumento de los costos. Mangano (1) estima que actualmente más de 33 millones de pacientes se operan por año sólo en Estados Unidos de Norteamérica. 1.25 millones tendrán complicaciones ( en primer lugar cardíacas), lo que agrega a los 450 billones de dólares anuales de costo, 25 billones más. Los pacientes con enfermedad vascular periférica, presentan con mayor frecuencia enfermedad de las arterias coronarias, por tanto aquellos que se someten a CVM tendrán mayor chance de sufrir estas complicaciones. Dentro de las estrategias que más parecen incidir en la reducción de estas, figura la correcta evaluación preoperatoria del riesgo y la aplicación de estrategias médicas (2). Existe una creciente evidencia de que la utilización de betabloqueantes en el peri operatorio de CVM permite reducir el riesgo cardíaco.(3-6)
Basados en estas consideraciones nos proponemos realizar una revisión de la utilización de betabloqueantes como cardioprotectores en el peri operatorio de cirugía vascular mayor.
Métodos
La búsqueda se realizó a través de la base de datos electrónica Medline. Las palabras claves utilizadas fueron : vascular surgery procedure , adrenergic beta antagonist, postoperative complications, myocardial ischemia y myocardial infarction Limitada al año 1996, en que fueron publicadas las recomendaciones de la American Heart Association y el American College of Cardiology (AHA/ACC), ésta se amplió de acuerdo a las referencias citadas en los artículos hallados, siempre considerando el motivo central del estudio, que se definió como el impacto de los betabloqueantes sobre las complicaciones cardíacas isquémicas y el infarto de miocardio en el peri operatorio de cirugía vascular mayor . Se seleccionaron los artículos publicados en revistas arbitradas incluyendo artículos originales y revisiones científicas.
Evidencias del uso de b bloqueantes en cirugía vascular mayor
La CVM electiva es considerada por la AHA/ACC como un factor independiente de elevado riesgo de sufrir complicaciones cardíacas durante el peri operatorio (2). Ellas
incluyen: reparación de la aorta abdominal y revascularización de miembros inferiores como de riesgo quirúrgico específico mayor ( es decir mayor del 5% de sufrir eventos isquémicos) y endarterectomía carotídea como de riesgo intermedio (menor del 5%). Un reciente estudio prospectivo (7) sobre 120 pacientes a los que se les realizó una endarterectomía carotídea, demostró que a pesar de la alta incidencia de coronariopatía severa (54%), la isquemia miocárdica no es un evento frecuente. Se ha intentado establecer diferencias entre los tres tipos de cirugía vascular, no siendo claro la conclusión. Es probable que incida el volumen de cirugías y el entrenamiento en el equipo. Para la AHA/ACA (2) la evidencia de enfermedad coronaria en pacientes con enfermedad vascular periférica, más que el tipo particular de cirugía vascular, es el mejor predictor del evento coronario. El riesgo cardíaco incrementado se vincula a: 1) factores de riesgo comunes a la enfermedad vascular periférica, a saber diabetes mellitus, tabaquismo, dislipemia , 2) síntomas de enfermedad coronaria ocultos por la enfermedad vascular periférica y 3) cirugías mayores que frecuentemente presentan fluctuaciones hemodinámicas importantes.
En un intento de reducir estas complicaciones se ha ido acumulando evidencia de que la utilización del bloqueo adrenérgico peri operatorio disminuye la morbimortalidad cardíaca en cirugía vascular mayor. Raby y cols. (4) encontraron una reducción de la isquemia miocárdica postoperatoria del 73% al 33% en un grupo de pacientes sometidos a reparación de aneurisma de aorta abdominal, bypass infrainguinal y endarterectomía carotídea, a los que se les realizó esmolol intravenoso durante el postoperatorio.
Poldermand (3) logró reducciones del 17% al 3.4% para muerte de causa cardíaca y del 17% al 0% para infarto de miocardio no fatal en los 30 días siguientes a la cirugía, utilizando Bisoprolol desde el preoperatorio de cirugía de aorta y vascular infrainguinal. El estudio fue realizado en pacientes que sufrían una miocardiopatía isquémica documentada por ecocardiograma sensibilizado con dobutamina. Boersma y cols (6) analizan la relación entre las características clínicas, los resultados de la ecocoardiografía sensibilizada con Dobutamina, el uso de b bloqueantes y las complicaciones cardíacas en un grupo de 1351 pacientes que se someten a CVM de elección. Encuentran que la aparición de nuevas anormalidades en la motilidad cardíaca (NWMAs) es un fuerte predictor de complicaciones cardíacas. Cuando lo relaciona con el uso de b bloqueantes encuentra que en 875 pacientes sin NWMAs , los que los recibían tuvieron un 0.5% de complicaciones cardíacas, contra un 1.9% de los que no los recibían. Cuando consideraron 222 pacientes con NWMAs, es decir con mayor riesgo, el resultado fue un 4.7% de complicaciones cardíacas en pacientes que recibían b bloqueantes contra un 31.5% de los que no lo recibían. Esto es respaldado además por el hecho de que el grupo que los recibía tenía un considerable mayor riesgo de sufrir eventos cardíacos. Licker y cols.(5) realizaron un estudio observacional evaluando el efecto cardioprotector del atenolol o metropolol en 468 pacientes sometidos a cirugía de la aorta abdominal. Encontraron que la tasa total de episodios cardiovasculares disminuyó del 11.3% en el período control a 4.5% en el tratado, como resultado de una menor incidencia de infarto de miocardio y de edema pulmonar. Además menos pacientes tuvieron valores máximos de Troponina I. Concluyeron que los b bloqueantes reducen marcadamente la morbilidad cardíaca precoz y determinan una mayor supervivencia sin episodios cardiovasculares después de la cirugía.
Esta fuerte evidencia del efecto cardioprotector de los betabloqueantes se ha visto reflejada en las guías de evaluación cardiovascular para cirugía no cardiaca de la AHA/ACC (2), las que aconsejan su administración como recomendación de nivel 1 para pacientes con pruebas de estrés positivo. La Agency for Health Care Research and Quality también apoya su utilización en un grupo aún mayor de pacientes, constituyendo una práctica de seguridad para el Instituto de Medicina en U.S.A, para la disminución del riesgo anestésico quirúrgico(8) .
El mecanismo cardioprotector propuesto, estaría vinculado a la acción simpáticolitica actuando en el balance aporte/consumo de oxígeno del miocardio. El descenso en el consumo (por disminución de la frecuencia cardíaca y la contractilidad ) sería el determinante principal (9). El tiempo diastólico tiene una relación curvilínea con la frecuencia cardíaca (FC), incrementándose rápidamente con FC inferior a 75 cpm
Como la perfusión coronaria ocurre fundamentalmente durante la diástole, el flujo sanguíneo coronario se incrementará, sobre todo a nivel distal a la estenosis coronaria. Por otro lado los cambios hemodinámicos producidos por estas drogas disminuyen el estrés en el ámbito de las placas de las coronarias con la consiguiente menor incidencia de rupturas a este nivel y por tanto del inicio del camino a la trombosis. Otro aspecto importante que contribuye es la disminución de las arritmias cardíacas fundamentalmente durante la isquemia aguda. La reducción de los ácidos grasos libres por inhibición de la lipólisis que provocan parecen tener un efecto protector de la fibrilación ventricular y por tanto en la muerte súbita. También parecen tener propiedades profilácticas en las arritmias auriculares peri operatorias (9).
Selección de los pacientes
Buena parte de los diferentes hallazgos en el efecto cardioprotector de los beta bloqueantes, puede ser debido a la selección de los pacientes que lo deben recibir.
Un score de riesgo que permita detectar pacientes con mayor posibilidad de complicaciones puede determinarse en base a la edad y la historia clínica . Esto permitirá identificar aquellos pacientes en los que se justifica una estrategia terapéutica y/o una estadificación con estudios no invasivos.
Utilizando los criterios de Mangano (10) y Lee (11), Auberbach y Goldman (12) recomiendan una clasificación para los pacientes coordinados para cirugía no cardiaca, que deben recibir betabloqueantes , como se detalla en la Tabla 1.El fundamento es que existe un solo estudio (6) que utiliza una estratificación de riesgo en el contexto del uso de b bloqueantes y corresponde al indice de riesgo cardíaco revisado (IRCR) de Lee (11). Además de ser un método simple, lo valida en 4315 cirugías no cardíacas de las cuales 898 corresponden a CVM de elección. El aporte de Mangano es la exclusión de los pacientes de bajo riesgo en sus criterios.
De acuerdo con estos criterios Auberbach y Goldman (12) plantean un algoritmo de estratificación de riesgo, tal como se muestra en la figura 1 ; que puede ser resumido de la siguiente manera :
- Pacientes de bajo riesgo , es decir que no presentan ningún criterio, tienen una posibilidad de sufrir un evento isquémico de 0.4% a 1 %. No se benefician de utilizar betabloqueantes.
- Pacientes de riesgo intermedio : 1 o 2 IRCR (incluso con test de ejercicio negativo) o aquellos con 2 o más criterios menores (incluso con buen estado funcional o test de ejercicio negativo), presentan un riesgo de evento isquémico de 2.2% a 6.6%. Se recomienda utilizar test no invasivos en aquellos pacientes en los que la historia clínica no puede determinar la tolerancia al ejercicio.
- Ambos se benefician de la utilización de betabloqueantes.
- a) Pacientes de riesgo elevado con 3 o más IRCR con test de ejercicio negativo deben recibir betabloqueantes, presentando un riesgo de 9.2 hasta 32 % sin su utilización . Deben completar evaluación con test invasivos o no invasivos.
b) Pacientes de riesgo elevado con tests de ejercicio positivo deben considerarse otras estrategias para reducir el riesgo, como la posibilidad de revascularización miocárdica.
Forma de utilización
Se han implementado diferentes estrategias para la utilización de betabloqueantes. Ellas difieren en el momento de iniciarlos y finalizarlos así como también en el tipo a utilizar.
Recientemente Fleischer y cols (13) estudiaron la relación costo/beneficio de cinco estrategias diferentes del uso de betabloqueantes en 596 pacientes sometidos a cirugía de la aorta abdominal. Concluyen que la estrategia optima sería la administración oral por un mínimo de 7 días antes de la cirugía y continuarlos luego durante los 30 días del postoperatorio. Esto es coincidente con otros autores, algunos de los cuales extienden el inicio del tratamiento a 30 días antes de la cirugía (3,14). De cualquier forma existe coincidencia en comenzarlos lo antes posible, de forma tal que se logre una adecuada simpaticolísis. Dado que es frecuente que los pacientes lleguen al preoperatorio inmediato sin estar tratados, sugieren para estos casos comenzar con betabloqueantes intravenosos de corta duración u oral de larga duración incluso el día de la cirugía (12,13).
Un aspecto aún no claramente definido es el tipo de beta bloqueante a utilizar. Existe coincidencia en que los que se han estudiado son b 1 selectivos, no obstante el efecto cardioprotector sería una acción de clase, teniendo algunos de ellos (por ejemplo, propranolol) un impacto similar (12). En pacientes con infarto agudo de miocardio ( IAM) e Insuficiencia Cardiaca Congestiva (ICC), los que han mostrado mayor eficacia son los más lipofílicos ( metoprolol, propanolol, bisoprolol y carvedilol). Esto sería debido a su mayor penetración en el cerebro afectando el tono vagal y protegiendo así de la fibrilación ventricular y muerte súbita (13).
El bisoprolol ha mostrado reducir la masa del ventrículo izquierdo y mantener mejor el gasto cardíaco cuando se compara con el atenolol en pacientes con cardiopatía hipertensiva. Esto también podría estar vinculado a su mayor lipofilidad, su selectividad beta 1 y mejor balance en su metabolismo renal y hepático (13). Sin embargo otros estudios que utilizan atenolol, betabloqueante hidrofílico, han demostrado su eficacia en reducir los eventos isquémicos en cirugía vascular mayor (5,12).
El metoprolol ha sido planteado como el de mejor perfil farmacocinético, asociando una alta selectividad beta 1, ausencia de efecto simpáticomimetico y liposolubilidad (13).
El esmolol, por su corta vida media y el hecho de ser fácilmente titulable por la frecuencia cardíaca lo hace una opción interesante para los pacientes que llegan sin tratamiento a la cirugía. Esta característica permite además su utilización en pacientes con baja tolerancia a los efectos colaterales (4,12,13).
A pesar de las discusiones, todo parece indicar que el bloqueo de la respuesta adrenérgica es el factor determinante del efecto cardioprotector, independientemente del b bloqueante a utilizar. Es más, en aquellos que ya los reciben, no hay evidencia que sustente el cambiarlos por aquellos que se han presentado en los estudios (12).
Existe coincidencia en todos los autores, en que el control de un correcto bloqueo adrenérgico debe realizarse por la frecuencia cardiaca, la cual debe ser de 60 a 65 cpmel día de la cirugía (2-5). No se ha encontrado el efecto deseado en pacientes que llegan al block quirúrgico con FC incluso de 80 cpm. La adecuación del bloqueo debe realizarse si es necesario, en sala de operaciones, administrándolos por vía intravenosa previo a la inducción anestésica.
Un reciente estudio analiza un cuestionario a 128 médicos seleccionados (anestesiólogos, cirujanos y cardiólogos) de 62 centros médicos de 35 estados diferentes (15). Se los consulta sobre la eficacia, seguridad y logística de la utilización de b bloqueantes en el peri operatorio de cirugía no cardiaca. La mayoría responde (92%) que son efectivos en reducir eventos isquémicos (sobre todo a corto plazo) , en cirugía vascular mayor (66%) y en pacientes con enfermedad coronaria conocida (87%) o con factores de riesgo (72%) Cuando se consulta sobre la forma de usarlos, los anestesiólogos se diferencian de los otros médicos en el sentido de que prefieren utilizarlos desde una a dos semanas previos a la cirugía y mantenerlos un período similar o hasta el alta en el postoperatorio, es decir en una posición intermedia a los trabajos antes analizados. No existe controversia en controlarlos por la FC.
En suma la forma de utilizarlos sería la siguiente :
Si el paciente no los recibía previamente, comenzar con atenolol, metoprolol
o bisoprolol desde una semana a un mes antes de la cirugía.
Si los recibía, continuar con igual medicación.
En ambos casos controlar que la FC sea igual o menor a 65 cpm
Si no es así en el momento de la cirugía, completar con atenolol, metoprolol o de
preferencia esmolol intravenoso hasta lograr esa frecuencia.
Continuar con la medicación durante 30 días en el postoperatorio.
Limitaciones , precauciones y contraindicaciones
A pesar de las recomendaciones, existe una evidente subutilización de los b bloqueantes en CVM. Este hecho excede al paciente quirúrgico. Un estudio sobre una población de 115.015 pacientes con IAM y considerando de ellos sólo a los pacientes " ideales" de recibir b bloqueantes (45.308), mostró que sólo la mitad lo recibieron al momento del alta (16). Sin duda que este hecho es aún más marcado en la población que nos ocupa. Nass y cols. (17) encuentran que sólo el 30% de los pacientes coordinados para CVM y que presentaron factores de riesgo coronario recibían b bloqueantes. Dos grandes causas propone Fleisher (13) como explicaciones a esta subutilización, la primera vinculada a las contraindicaciones relativas al uso de ellos. Varios factores de riesgo coronario (diabetes, enfermedades respiratorias crónicas, ICC) son también señaladas como contraindicaciones. Sin embargo existen estudios que incluyeron a pacientes con éstas y otras contraindicaciones (bradicardia y bloqueos aurículo ventriculares de primer grado), en los que encontraron bajas tasas de complicaciones ( entre 0% y 10%) y que no obligaron a suspender los tratamientos (3-5). De los artículos revisados por Auerbach (12) se desprende una baja frecuencia de efectos colaterales, incluso en pacientes con contraindicaciones relativas. Cuando se analizan aquellos en los que la cirugía era CVM, no se registraron efectos adversos que obligaran a suspender el tratamiento. La segunda causa de subutilización, es la tolerancia de los pacientes a los b bloqueantes, fundamentalmente a la hipotensión que pueden provocar. Existe coincidencia (12,18) en que la correcta hidratación, monitorización y titulación de la droga permiten evitarlo o reducirlo significativamente. En todo caso la utilización de drogas de corta vida media como el metoprolol o ultracorta como el esmolol permiten una mejor titulación . De cualquier forma sigue siendo superior el beneficio a corto y largo plazo que el perjuicio que pueden ocasionar (9,18).
London (15) agrega una posible tercer causa a la subutilización, que surge de la encuesta realizada a diferentes médicos, y es la falta de normas institucionales claras en los Servicios para su utilización.
Deben tenerse presente algunas características con respecto a sus efectos adversos.
Siendo la bradicardia el efecto adverso más común, en la mayoría de los casos no se requirió tratamiento. De requerirlo la atropina demostró ser eficaz, si esta no fuera efectiva debe administrarse glucagón a dosis de 2.5 microgramos/kg .
Una simpaticolísis excesiva puede ser perjudicial en pacientes que dependen del tono simpático central para su adecuada función circulatoria. En estos casos es aconsejable utilizar drogas cuyos efectos desaparezcan rápidamente como el esmolol. De aparecer una descompensación hemodinámica por beta bloqueantes, los beta agonistas no son los agentes de elección, ya que las altas dosis de catecolaminas aumentarán significativamente la postcarga ventricular y la presión de la arteria pulmonar. Los inhibidores de la fosfodiestearasas como la milrinona son las drogas de elección (19).
Se deberá tener especial cuidado con el atenolol en pacientes con insuficiencia renal crónica, debido a su eliminación exclusivamente renal y su larga vida media (9).
Una especial precaución debe tenerse con la suspensión brusca de los b bloqueantes durante el postoperatorio, ya que ello puede determinar complicaciones cardiovasculares graves como el IAM debido a una hipersensibilidad adrenérgica.. Esto ha sido establecido en pacientes que lo reciben crónicamente, no así en los que lo han usado por períodos breves (12).
Las contraindicaciones absolutas que harían necesario buscar alternativas de protección miocárdica, estarían reducidas a un pequeño subgrupo de pacientes (9,12,13,18):
- con insuficiencia cardíaca severa o descompensada.
- con alto grado de bloqueo aurículo ventricular y en ausencia de marcapaso
- asma severo y enfermedades pulmonares obstructivas crónicas de grado severo, sobre todo las que tienen un componente de hiperreactividad
- Conclusiones
Los trabajos analizados permiten concluir que la utilización de beta bloqueantes en el peri operatorio de CVM reduce marcadamente la morbimortalidad de causa cardíaca Este mecanismo cardioprotector estaría vinculado a su acción simpáticolitico, actuando fundamentalmente en la reducción del consumo de oxígeno miocárdico.
La selección del paciente es fundamental para este efecto, siendo de máximo beneficio en todos los que tengan riesgo intermedio y en los de elevado riesgo con test de ejercicio negativo. No parecen ser útiles en pacientes de bajo riesgo. En aquellos de elevado riesgo con test de ejercicio positivo deben considerarse otras estrategias.
Independientemente del tipo de beta bloqueantes a utilizar, es aconsejable comenzar por lo menos una semana antes de la cirugía por vía oral y continuarlos luego de ella durante un mes. El objetivo debe ser llegar a la cirugía con 65 o menos cpm. De no ser así debe completarse en sala de operaciones con la administración intravenosa.
No existen evidencias de complicaciones importantes incluso en pacientes que presentan contraindicaciones relativas, siendo mayor el beneficio de su efecto cardioprotector. Existe un pequeño grupo de contraindicaciones absolutas que incluye pacientes con insuficiencia cardíaca severa, alto grado de bloqueo aurículo ventricular y enfermedades pulmonares obstructivas severas.
Criterios para el uso de betabloqueantes peri operatorios
Criterios clínicos menores. (10)
- Edad de 65 años o más.
- Hipertensión
- Fumador habitual
- Colesterol en suero de por lo menos 240mg/dl (6.2 mmol/L)
- Diabetes Mellitus no insulino requiriente.
Indice de riesgo cardíaco revisado ( IRCR)* (11)
- Procedimiento quirúrgico de alto riesgo, definido como: intraperitoneal, intratorácico o vascular suprainguinal.
- Enfermedad cardíaca isquémica definida por: historia de infarto de miocardio, historia de angina en curso, uso de nitroglicerina sublingual, test de ejercicio positivo, ondas Q en el electrocardiograma, pacientes que fueron sometidos a angioplastia coronaria o a cirugía de revascularización coronaria y que tienen dolor de pecho presumiblemente de causa coronaria.
- Enfermedad cerebrovascular definida por: historia de accidente isquémico transitorio o de accidente cerebrovascular.
- Diabetes mellitus insulino requiriente.
- Insuficiencia renal crónica definida por creatininemia de por lo menos 2mg/dl (177umol/L)
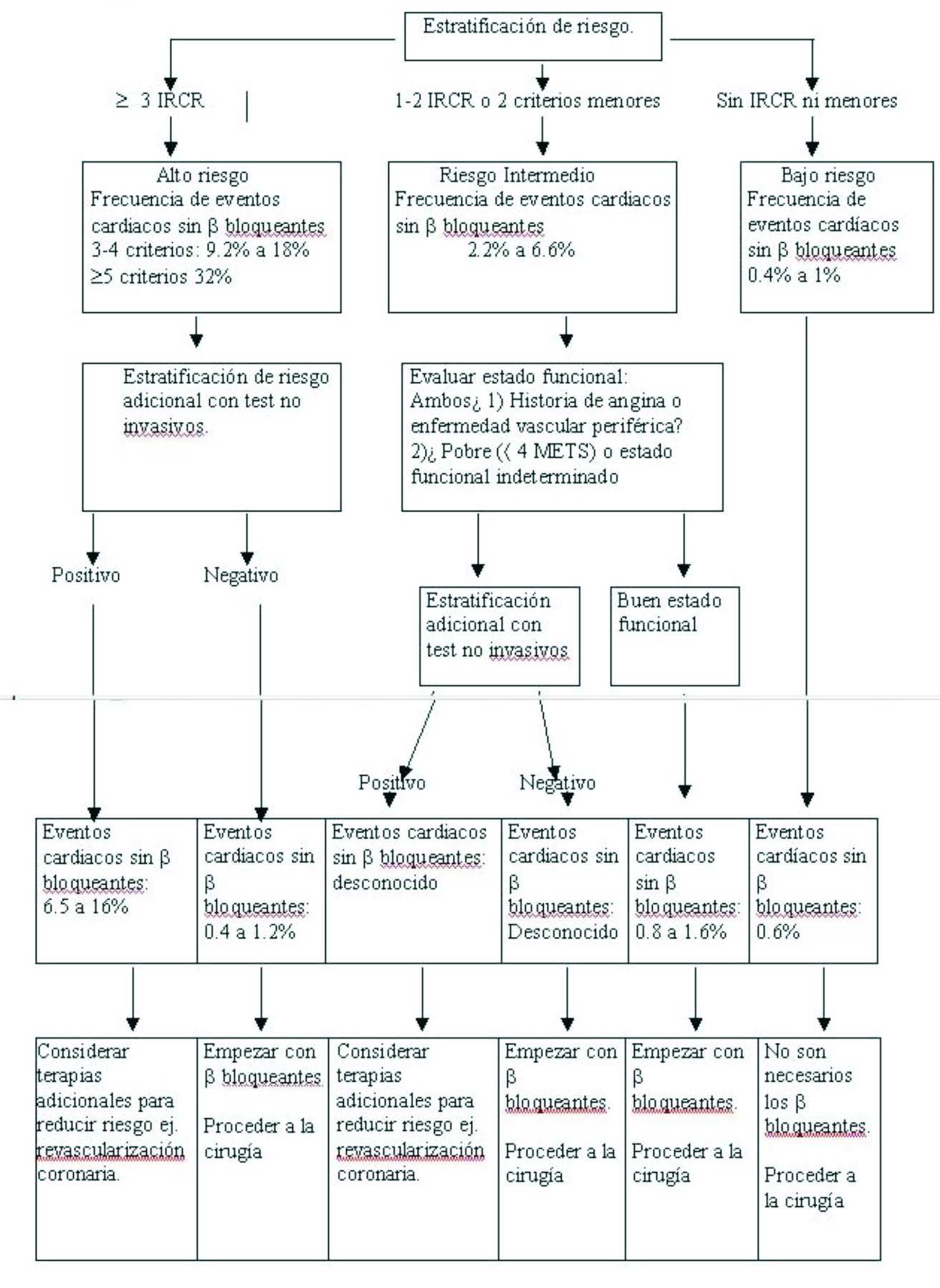
Figura 1. Betabloqueantes peri operatorios: Selección de pacientes y estratificación del riesgo.
Bibliografía
1. Mangano DT.Perioperative Medicine: NHLBI working group deliberations and recommendations. Special Article. J Cardiothorac Vasc Anesth. 2004; 18 (1):1-6.
2. Eagle KA, Berger PB, Calkins H, Chaitman BR, Fleischmann KE, Fleisher LA et al. ACC/AHA Guideline update on Perioperative Cardiovascular Evaluation for Noncardiac Surgery. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines [ American College of Cardiology Web site] . Disponible en : http://www.acc.org/clinical/guidelines/perio/update/pdf/perio_update.pdf. Fecha de acceso 7 de mayo de 2004.
3. Poldermans D, Boersma E, Bax JJ, Thomson IR, v de Ven LL, Blankensteijn JD et al. The effect of bisoprolol on perioperative mortality and myocardial infarction in high-risk patients undergoing vascular surgery. Dutch Echocardiographic Cardiac Risk Evaluation Applying Stress Echocardiography Study Group. N Engl J Med. 1999; 341(24): 1789-94.
4. Raby KE, Brull SJ, Timimi F, Akhtar S, Rosenbaun S, Naimi C et al. The effect of heart rate control on myocardial ischemia among high-risk patients after vascular surgery.Anesth Analg.1999; 88 (3): 477-82.
5. Licker ML, Khatchatourian G, Schweizer A, Bednarkiewicz M, Tassaux D, Chevalley C. El efecto de un protocolo cardioprotector en la incidencia de complicaciones cardíacas después de la cirugía de aorta abdominal. Anesth Analg.2002; 95(6): 1525-33. .
6. Boersma E, Poldermans D, Bax JJ, Steyerberg EW, Thomson IR, Banga JD et al. Predictors of cardiac events after major vascular surgery. Role of clinical characteristics, dobutamine echocardiography, and beta-blocker therapy. JAMA.2001; 285 (14): 1865-73. .
7. Kawahito S, Kitahata H, Tanaka K, Nozaki J, Oshita S. Risk factors for perioperative myocardial ischemia in carotid artery endarterectomy. J Cardiothorac Vasc Anesth 2004;18(3): 288-92. .
8. Shojania KG, Duncan BW, Mc Donald KM, Watcher RM. Safe but sound: patient safety meets evidence-based medicine. JAMA 2002;288(4):508-13.
9. London MJ, Zaugg M, Schaub MC, Spahn DR. Perioperative beta-adrenergic receptor blockade : physiologic foundations and clinical controversies. Anesthesiology 2004;100(1) : 170-5.
10. Mangano DT, Layug EL, Wallace A, Tateo IL. Effect of atenolol on mortality and cardiovascular morbidity after noncardiac surgery. Multicenter Study of Perioperative Ischemia Research Group. N Engl J Med 1996; 335(5): 1713-20.
11. Lee TH, Marcantonio ER, Mangione CM, Thomas EJ,
12. Fleisher LA, Corbett W, Berry C, Poldermans D. Cost-effectiveness of differing perioperative beta-blockade strategies in vascular surgery patients. J Cardiothorac Vasc Anesth. 2004;18(1):7-13. Kertai MD, Klein J, van Urk H, Bax JJ, Poldermans D. Cardiac complications after elective major vascular surgery. Acta Anaesthesiol Scand.2003;47(6):643-54.
13. London M, Itani KM, Perrino A, Guarino P, Schwartz G, Cunningham F et al. Perioperative beta blockade: A survey of physician attitudes in the departament of veterans Affairs.J Cardiothorac Vasc Anesth 2004;18(1):14-24.
14. Krumholz HM, Radford MJ, Wang Y, Chen J, Heiat A, Marciniak TA. National use and effectiveness of beta- blockers for the treatment of elderly patients after acute myocardial infarction: National Cooperative Cardiovascular Project. JAMA. 1998; 280(7):623-29.
15. Nass CM, Allen JK, Jermyn RM,
16. Kertai MD, Bax JJ, Klein J, Poldermans D. Is There Any Reason To Withhold (beta) Blockers from High- Risk Patients with Coronary Artery Disease during Surgery? ( Editorial views) . Anesthesiology. 2004;100 (1): 4-7.
17. Zaugg M, Schaub C, Pasch T, Spahn DR. Modulation of beta adrenergic receptor subtype activities in perioperative medicine: mechanism and sites of action. Br J Anaesth. 2004; 88 (1):101-23.














