Introducción
Las medidas adoptadas en Uruguay de acuerdo con la evolución de la pandemia SARS-CoV-2 impactaron en la asistencia de la población pediátrica a centros asistenciales de salud, centros educativos y centros de atención interdisciplinaria. Al mismo tiempo, la dinámica habitual de funcionamiento de la Policlínica de Desarrollo del Servicio de Neuropediatría del CHPR (Facultad de Medicina, Universidad de la República), también se vio afectada.
En esta policlínica se realiza la evaluación de desarrollo de niño/as de 0 a 5 años de edad inclusive, con patología neurológica sospechada o confirmada, derivados por neuropediatra. Está constituida por un equipo formado por fonoaudióloga, psicomotricista, terapista ocupacional y neuropediatra.
En el presente trabajo se plantea describir los perfiles de desarrollo de los niños evaluados en la policlínica durante 2019 y 2020, así como analizar los posibles efectos de las medidas adoptadas por el Estado en los niños evaluados, con el fin de confirmar el descenso simultáneo que ocurrió en la concurrencia a esta policlínica, a los centros educativos y a los abordajes interdisciplinarios durante el último año.
Según el informe realizado por el Grupo Asesor Científico Honorario (GACH) en mayo de 20201, relacionado a sostener la educación formal en tiempos de pandemia, destacan que en otros países de Latinoamérica, Europa y China, lo predominante fue el uso de medios masivos de comunicación (televisión, radios y redes sociales) para difundir contenidos académicos. Uruguay pudo implementar la enseñanza virtual individualizada, ya que desde años anteriores se venía trabajando en la disminución de la brecha digital (Plan Ceibal)(*). De todos modos, alcanzar a los estudiantes más vulnerables y la universalización de la conectividad han sido desafíos importantes a sortear en este período. Las principales razones por las que muchas familias no han podido sostener la educación virtual, tiene que ver con “roturas y no reparaciones de “ceibalitas”, menor implicancia de cuidadores con actividades escolares, dificultades socioeconómicas que llevan a priorización de otras actividades básicas”1.
A partir de junio del mismo año, el GACH2 sugiere reiniciar los controles médicos ambulatorios y priorizar la presencialidad en terapias de niños con trastornos del neurodesarrollo y de salud mental. Esta población se ha visto particularmente afectada por la situación de confinamiento, suspensión de los abordajes terapéuticos especializados y de la presencialidad en la institución educativa. Durante este período se ha puesto en evidencia la diversidad de respuestas alternativas y en algunos casos la ausencia de alternativas en relación con la atención en centros especializados. Ha habido terapias que se mantuvieron de forma virtual, otras con encuentros esporádicos, y algunos han perdido contacto con sus terapeutas.
En dicho informe se sugirió retomar de forma urgente las terapias presenciales en niños preescolares con trastornos del lenguaje, del espectro autista y del desarrollo intelectual; en escolares y adolescentes, realizar terapias mixtas presenciales y virtuales.
Con respecto a los abordajes terapéuticos, un porcentaje de la población atendida accede a los tratamientos sugeridos a través de las ayudas extraordinarias (AYEX) del Banco de Previsión Social (BPS). Estas pueden ser adquiridas a través de la pensión por invalidez, o, en el caso de que alguno de los padres cuente con trabajo formal, con aportes al BPS. En algunas oportunidades se logra acceder al tratamiento mediante prácticas estudiantiles de las licenciaturas en fonoaudiología y psicomotricidad de la Universidad de la República o universidades privadas.
Consideramos que conocer y difundir la situación de esta población en este contexto de restricciones por pandemia, más que nunca pone de manifiesto la importancia del acceso oportuno a los tratamientos, siendo necesario incurrir en medidas que los prioricen y garanticen.
Objetivo general
Valorar el impacto de la pandemia por SARS-CoV-2 en el acceso a la salud y la educación de los pacientes atendidos en la Policlínica de Neurodesarrollo (CHPR, cátedra de Neuropediatría, Facultad de Medicina) en los años 2019 (sin pandemia) y 2020 (con pandemia).
Objetivos específicos
• Comparar y conocer la concurrencia a instituciones educativas durante cada año de los niños atendidos.
• Comparar el acceso a tratamientos de rehabilitación indicados durante cada año.
• Comparar el acceso a Policlínica de Desarrollo.
• Conocer la repercusión en el desarrollo según la percepción de referentes.
Pacientes y metodología
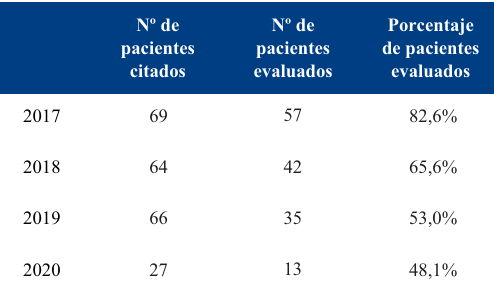
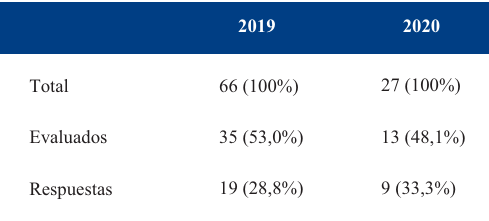
El presente estudio cuenta con la aprobación del Comité de Ética de la Facultad de Medicina (expediente N° 070153-500155-21) y se ajusta a la Declaración de Helsinki. Diseño descriptivo. El universo de la población está constituido por todos los niños que podrían ser evaluados en la Policlínica de Desarrollo durante 2019 y 2020 (Tabla 1). La muestra (Tabla 2) quedó conformada por los 28 niños que completaron la evaluación y accedieron a participar de este estudio, de los cuales 19 fueron evaluados en 2019 y 9 en 2020 (ningún paciente evaluado en 2019 fue evaluado en 2020). Criterios de inclusión: niños entre 0 y 5 años inclusive, usuarios de ASSE (Administración de los Servicios de Salud del Estado), con patología neurológica confirmada o sospechada, derivados por neuropediatra a evaluación del desarrollo en esta policlínica. Se excluyeron todos los niños que no entraron en estos criterios (Figura 1).
Con respecto al funcionamiento de la policlínica, se destaca que las evaluaciones se realizan en una única consulta (proceso de evaluación, informe escrito, devolución y orientaciones a la familia). El equipo selecciona una escala de desarrollo según las características clínicas del niño/a entre: escalas Bayley de desarrollo infantil-III3, las escalas de desarrollo Merrill Palmer R4, escala de aptitudes y psicomotricidad de Mc Carthy5, inventario de desarrollo Battelle6. A partir de los resultados cuantitativos brindados por estas escalas se obtiene un perfil de desarrollo (Tabla 3) en base al desempeño del niño en cada área (motora, lenguaje, cognitiva, socioemocional, adaptativa)7,8. Esto se complementa con la observación clínica cualitativa. En los casos en los que cumplen con las condiciones para tramitar las ayudas sociales, se inicia el proceso de solicitud completando los formularios correspondientes para presentar ante el BPS.
Para la recolección de datos se utilizaron dos recursos, por un lado, el análisis del informe de evaluación del desarrollo realizado en la policlínica y, por otro, una encuesta telefónica estructurada, completada por el investigador que se contacta con la familia. Al momento de la llamada se tuvo a la vista el consentimiento informado para su lectura, el informe de evaluación del desarrollo realizado por el equipo y un formulario (Google Forms) donde se encuentran las preguntas de seguimiento (Anexo 1).
En dicho formulario se dejaron asentadas las respuestas brindadas por la familia, otras extraídas del informe y la aceptación del consentimiento informado telefónico.
Se utilizaron dos protocolos idénticos de encuesta, uno para la población atendida en 2019 y otro para la población atendida en 2020.
Una vez reunidos los datos se realizó un análisis descriptivo, presentación de resultados, discusión y conclusiones en base a los objetivos del estudio.
Las variables seleccionadas del informe fueron: edad del niño en el momento de evaluación, sexo del paciente, inscripción en institución educativa en el momento de la evaluación, tratamientos a los que accede en el momento de la evaluación (psicológico, psicomotriz, fonoaudiológico, terapia ocupacional, psicopedagógico, fisioterapia, otros), diagnóstico de desarrollo según la evaluación realizada. Las variables seleccionadas extraídas de la entrevista telefónica fueron: acceso a controles pediátricos durante 2020 (en caso de haber concurrido a los controles pediátricos de rutina, si estos se desarrollaron de forma presencial o telefónica), acceso a ayudas especiales (AYEX) de BPS, meses transcurridos desde la solicitud de AYEX al inicio del tratamiento, tratamientos que realiza actualmente (psicológico, psicomotriz, fonoaudiológico, terapia ocupacional, psicopedagógico, fisioterapia, otros), inscripción actual en centro educativo, acceso a educación a distancia durante 2020 y durante 2021, avances visibles en el aprendizaje, instalación de sintomatología en el desarrollo, según percepción del referente.
Para el análisis descriptivo de los datos cuantitativos se utilizaron las tablas y gráficas obtenidas a través de Google Form. Se realizó descripción del perfil de la muestra y se analizó la frecuencia de presentación de las variables escolaridad y acceso a tratamientos en cada año.
Resultados
La muestra quedó conformada por los 28 niños que completaron la evaluación y accedieron a participar a través de la encuesta telefónica, de los cuales 19 fueron evaluados en 2019 y 9 en 2020.
Esta muestra se compone por 20% de niñas y 80% de varones, con una edad media de 3,5 años en un rango entre 18 y 71 meses (mediana 2019: 3 años, mediana 2020: 4 años).
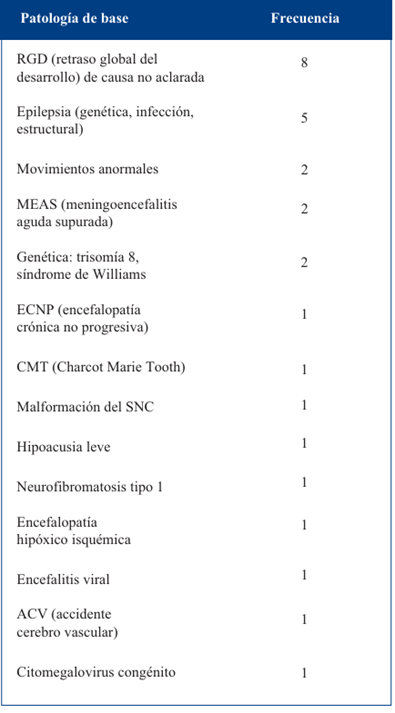
Acerca de las enfermedades subyacentes se destaca con mayor prevalencia el retraso global del desarrollo de causa no aclarada y epilepsia. En la (Tabla 4) se presentan las distintas patologías de base y su frecuencia.
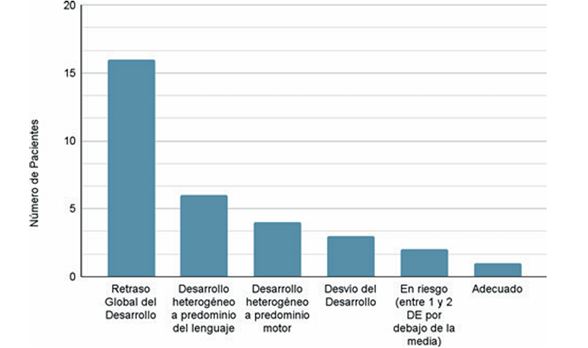
Respecto al perfil de desarrollo (Figura 2) se encontró que 48% presenta un perfil individual de fortalezas y debilidades, que no configuran un retraso global del desarrollo (RGD), mientras que 52% sí lo configura. El 12% presenta señales de desvío del desarrollo normotípico, independientemente del índice global de desarrollo.
El impacto de la pandemia fue medido considerando datos obtenidos en solicitud de acceso a la información pública al BPS9 e información brindada por las familias mediante el cuestionario. Dentro de este se incluyen datos vinculados al acceso a la salud y a la educación, así como la percepción sobre su hijo en el día a día.
Acceso a instituciones educativas
De los 19 niños que contestaron el formulario, y que fueron evaluados en 2019, 15 accedieron a educación inicial por lo menos una vez por semana durante el transcurso de dicho año.
De los 9 niños que contestaron el formulario, y que fueron evaluados en 2020, 8 se encontraban vinculados a una institución educativa (ya sea presencial o a distancia) durante el transcurso de dicho año.
Frente a la consulta realizada a toda la muestra acerca de la asistencia a instituciones educativas durante 2021, se destaca que para este año se escolarizaron dos niños más (incluidos dentro de los niños evaluados en 2019).
Si bien se agrega en 2020 una nueva modalidad de enseñanza-aprendizaje, la virtualidad, se evidencia un descenso en la asistencia a la institución educativa de forma diaria.
Es de destacar que la edad de los niños no es el factor por el cual no han concurrido a la institución educativa, ya que pueden vincularse desde los primeros meses de vida.
Acceso a la Policlínica de Desarrollo
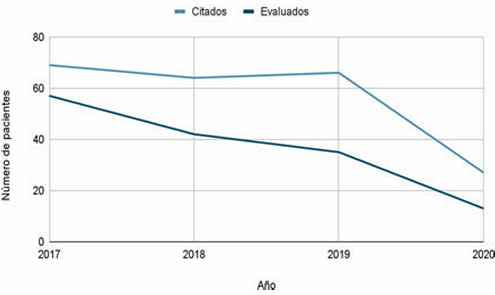
La cantidad de niños agendados a nuestra policlínica disminuyó 60% en el año 2020, consideramos esto vinculado al tiempo de confinamiento y menores derivaciones, mientras que el porcentaje de asistencia de los niños agendados se mantuvo igual que antes de la pandemia (Figura 3).
Acceso a abordajes interdisciplinarios
En la evaluación realizada en la policlínica se sugieren los abordajes prioritarios a los que podría acceder el niño. Desde una perspectiva ecológica en general se sugieren dos o tres tratamientos.
En 2019, 15 niños no hicieron abordajes mientras que los 4 restantes hicieron uno o más de los tratamientos sugeridos. En 2020, 6 niños no realizaron abordajes, 1 niño realizó solamente fisioterapia y 2 niños concurrieron a psicomotricidad, fonoaudiología y fisioterapia. Observamos que a nivel global el 44% de los niños accede a las AYEX de BPS para tratamientos. Los más frecuentes son el fonoaudiológico en primer lugar y psicomotriz en segundo lugar.
En 2021, siguen sin tener tratamiento 13 niños del total de la muestra, mientras que 7 pudieron acceder.
Percepción familiar del impacto de la pandemia en el desarrollo de sus hijos
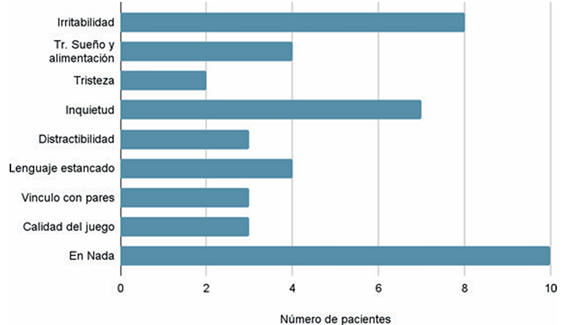
Según las respuestas brindadas por los referentes, el 36% no identifica cambios a destacar, mientras el 64% considera que ha habido impacto, principalmente en el aumento de la irritabilidad y la inquietud.
Discusión
El presente trabajo estuvo centrado en una muestra de niños menores de 6 años con patologías neurológicas de base, de contexto hospitalario (sector público). Numerosos estudios describen a esta como una de las poblaciones más vulnerables, ya que su punto de partida ante una situación de pandemia es desfavorecido respecto a otros, vinculado a determinantes sociales de la salud, así como su temprana edad10.
De acuerdo con lo que plantea una publicación del Banco Interamericano de Desarrollo (BID) de 202011, el impacto de la pandemia en el desarrollo físico, mental y emocional de los niños puede ser devastador y quedar invisibilizado ante los efectos menos graves de la presentación clínica del virus. Asimismo, se refiere que “la falta de acceso a servicios básicos de saneamiento, salud, educación, las capacidades parentales desiguales, la escasa conectividad y la disponibilidad de tecnologías, agudizarán la brecha socioeconómica en el desarrollo infantil”.
En este trabajo nos propusimos valorar el impacto de la pandemia por SARS-CoV-2 en los pacientes atendidos en la Policlínica de Neurodesarrollo en los años 2019 y 2020. Dicho impacto fue analizado considerando el acceso a la salud y a la educación, así como también contemplando la visión familiar del hijo/a en el diario vivir.
Según los resultados que se obtuvieron, el acceso a la atención en salud y a cuidados vinculados al desarrollo de los niños fue menor en 2020 respecto a 2019. Los elementos que tomamos para el análisis fueron el acceso a consultas médicas, el acceso a abordajes interdisciplinarios, el acceso a pensión por invalidez otorgada por el BPS y la figura del acompañante terapéutico (en el caso de ser pertinente). Resaltamos que los pacientes valorados inician su transitar a través de la consulta pediátrica, por lo que en caso de no acceder a ésta, es esperable que no accedan a consulta neuropediátrica y posterior derivación a nuestra policlínica. Otro factor que incidió en el menor número de evaluaciones llevadas a cabo durante 2020 (60% menos de derivaciones agendadas) fue el cierre temporal de la policlínica (desde la segunda quincena de marzo hasta la primera quincena de mayo inclusive), vinculado a la etapa de distanciamiento social propuesta por el gobierno. Por otra parte, la inasistencia de las familias citadas (una vez retomada la atención) fue mayor que en el año anterior a la pandemia.
El 56% de los niños vistos en policlínica no lograron el acceso a tratamientos especializados sugeridos (psicomotricidad, fonoaudiología, fisioterapia, etc.). Dentro del 44% de niños que sí accedieron a los tratamientos, fonoaudiología representa el de mayor frecuencia, lo que podría estar vinculado al perfil de desarrollo encontrado en las evaluaciones realizadas, como lo muestra la (Figura 2). Cabe mencionar que todos los niños de la muestra dependen de la obtención de la AYEX de BPS para efectivizar estos tratamientos. En el contexto hospitalario, un gran porcentaje no son beneficiarios de esta prestación, al no contar los padres con trabajo formal o al no cumplir con los requisitos para obtener la pensión por invalidez.
También influye en el no acceso a tratamientos, el tiempo que existe entre la solicitud de las AYEX y su efectivización, así como la ejecución de la solicitud de AYEX por parte de la familia.
Según los datos obtenidos a través de una solicitud de acceso a la información pública al BPS9, se observa una disminución de 14% de las pensiones por invalidez otorgadas en 2020 con respecto a 2019 para los niños menores de 6 años. En cuanto al número de ayudas extraordinarias otorgadas, por el contrario, se observa un aumento de 25% en el año 2020 con respecto a 2019. A la luz de estos datos nos preguntamos si en el contexto de pandemia pudo haber aumentado la derivación por trastornos del neurodesarrollo, o la frecuencia de éstos. Por otro lado, la mejora en la atención virtual pudo haber impactado en la eficiencia de los trámites.
Respecto al acceso a los asistentes personales a través del Sistema Nacional de Cuidados, en otra solicitud de información al BPS12, observamos un descenso sostenido en los puestos de trabajo otorgados a los mismos a partir de diciembre de 2020 (en enero 2017 se contaba con 2.090 asistentes, llegando a su máximo en julio 2020 con 6.984, posteriormente decreciendo hasta diciembre 2021, con 6.009), lo que coincide con las dificultades encontradas por nuestra población para acceder a esta ayuda.
Existen numerosos estudios a nivel internacional que dan cuenta del impacto de la pandemia en niños con alteraciones del neurodesarrollo y sus familias, siendo el descenso en la calidad de vida uno de los factores preponderantes. Según lo propuesto por Ueda y colaboradores13, la menor calidad de vida en niños con trastornos del neurodesarrollo y sus padres se asoció con la mantención del ritmo habitual de trabajo materno y cambios en las rutinas de sueño de los niños. Los síntomas internalizantes y externalizantes en los niños se asociaron fuertemente con estrés en los padres debido al comportamiento de sus hijos.
En esta misma línea, en un estudio realizado por Bentenuto y colaboradores13,14, se encontró que los niños con trastornos en el neurodesarrollo que contaron con un menor apoyo terapéutico o de rehabilitación se correlacionó con una mayor cantidad de alteraciones del comportamiento externalizantes.
En cuanto a la educación, en el presente estudio pudimos evidenciar un mayor porcentaje de niños y familias vinculados al sistema educativo en 2020 en comparación con 2019. Se considera que el surgimiento de una nueva modalidad de enseñanza-aprendizaje virtual tuvo incidencia sobre este ascenso acompañado de una mediana de edad más grande.
Además, observamos que en 2021 los niños que en 2020 tuvieron poco acceso, actualmente tienen un acceso adecuado. No obstante, algunas de las familias que formaron parte de este trabajo refirieron dificultades para adecuarse a esta modalidad virtual, lo que podría reflejar de algún modo aspectos vinculados a la calidad de la modalidad. Por otra parte, se destaca que los niños que no tenían acceso al sistema educativo en 2020, siguen sin tenerlo en 2021.
Existen otros trabajos a nivel local que buscan poner de manifiesto el impacto de la pandemia en la población pediátrica y con diferentes alteraciones en el neurodesarrollo. En un estudio de cohorte de educación inicial previo y durante la pandemia realizado por la Facultad de Psicología y la Administración Nacional de Educación Pública (ANEP), equipo INDI15, se evidenciaron cambios desfavorables en el desarrollo cognitivo (motor, aprendizaje, conductas internalizantes). Por otra parte, del relevamiento exploratorio de la cátedra de Psiquiatría Pediátrica, en octubre de 202016, se plantea que las escuelas especiales han tenido menor acceso a los equipos del Plan Ceibal (previo al inicio de la pandemia), a lo que se agrega menor presencialidad por temor parental a complicaciones por patologías de base. A su vez, en un informe elaborado por el GACH17 se plantea una serie de efectos no COVID-19 vinculados a las medidas no farmacológicas durante la pandemia, entre ellos, el cambio a nivel nutricional (inseguridad, exceso o mala calidad alimentaria, mayor ingesta y menor gasto energético debido a la limitación en la actividad física), la interrupción de controles pediátricos, de subespecialidades y procedimientos quirúrgicos no urgentes, la excesiva exposición a las pantallas y los trastornos de sueño, los cuales aumentaron notoriamente.
Es sabido que existe un impacto en el desarrollo o rendimiento de los niños frente al cierre de las instituciones educativas. Alexander y colaboradores18) plantean que “luego de los meses de verano, donde la principal fuente de estimulación ambiental es el contexto del hogar o las medidas de cuidado sustituto, se observa una disminución en el rendimiento global de las cohortes, que especialmente ocurre en los contextos de menores niveles socioeconómicos, lo cual tiende a incrementar la brecha de diferencias en rendimiento escolar”.
En nuestra muestra encontramos diversidad en las percepciones de los referentes sobre el impacto de la pandemia en el desarrollo de sus hijos. Dentro de los efectos planteados, se destaca, por un lado, la mayor disponibilidad afectiva y de tiempo que los padres comparten con sus hijos, lo que pudo repercutir en mejoras vinculares intrafamiliares. También la menor exposición a infecciones respiratorias. Además, algunos niños, por sus características, se sintieron cómodos al no tener que socializar.
Por otro lado, se refiere afectación en la conducta, inquietud, irritabilidad, agresividad, conductas de aislamiento, exacerbación de los síntomas de patologías de base y exposición a estrés parental. También cambios en las rutinas, suspensión de consultas médicas y trámites por asistente terapéutico. Además, la no concurrencia a la institución educativa incidió en una disminución de vínculos con pares y en una mayor dificultad en consolidar aprendizajes escolares. Algunos de estos elementos condicen con los aspectos mencionados en las publicaciones referidas anteriormente.
De acuerdo con lo propuesto en el estudio realizado por Shorey y colaboradores19, la disponibilidad de los padres, y en especial de las madres, de niños con patología del neurodesarrollo se asoció a altos niveles de estrés, vinculado a cambios en la rutina diaria, limitaciones funcionales de los niños y terminación abrupta de la rutina regular de apoyo. A su vez, con respecto a las consultas médicas virtuales, este estudio destaca problemas de conexión a internet, brecha de alfabetización digital, interrupción de sesiones, dificultad para seguir instrucciones. Asimismo, se enfatiza en que es necesario continuar ampliando el conocimiento acerca del apoyo a las familias de niños con discapacidad y alteraciones en el neurodesarrollo, tanto en la orientación adicional a padres como en experiencias de intervención en situación de pandemia.
En esta misma línea, Summers y colaboradores20 destacan una mayor vulnerabilidad en las familias con niños con desórdenes del neurodesarrollo durante la pandemia, resultando aun más desafiante en ellos el distanciamiento social y el cierre de escuelas y servicios, en comparación con el resto de la población. Si bien algunos pueden vivenciar menos estrés y ansiedad vinculados a las expectativas sociales y educativas, se refiere que para muchos niños con desórdenes del neurodesarrollo los ambientes contenedores y las rutinas y expectativas predecibles son de gran ayuda para su bienestar. Estos autores mencionan como posibles consecuencias en las familias malestar físico y mental, mientras que en los niños con desórdenes del neurodesarrollo se refiere incremento de la angustia o sufrimiento.
Bajo el entendido de que la pandemia por SARS-CoV-2 impacta en la economía, los sistemas de salud, la educación, la violencia intrafamiliar y la salud mental, y que especialmente afectará a poblaciones más vulnerables (entre ellas, la población pediátrica y en especial a los menores de 5 años). Parra García y colaboradores21 llevaron a cabo un trabajo titulado Impacto oculto de la pandemia por SARS-CoV-2 con el fin de conocer si ocurrió una modificación en ciertos determinantes sociales de la salud, que ya se veían alterados desde antes de la pandemia. Luego de revisar 31 artículos de organizaciones internacionales que evaluaban el impacto de la pandemia por SARS-CoV-2 en la población pediátrica, se refieren consecuencias directas en los determinantes sociales en salud y mencionan nuevos retos en pediatría, más allá de la morbimortalidad de la enfermedad, poniendo sobre el tapete la necesidad de “un cuidado interdisciplinario globalizado para impactar de manera positiva sobre la salud física y mental, la educación y la prevención de la violencia, contribuyendo al desarrollo integral en esta población”.
La presente investigación ha sido una oportunidad para reflexionar y cuestionarnos acerca de características de nuestra población y ciertos aspectos sociales de su realidad cotidiana que impactan en el desarrollo y despliegue de sus potencialidades.
Las restricciones de la pandemia han puesto en primer plano las consecuencias de problemáticas que existían también antes, como ser el costoso acceso a tratamientos especializados y dificultades en el acceso a la educación de calidad adaptada al perfil individual de desarrollo de cada niño.
Si recurrimos al origen etimológico de la palabra crisis, nos encontramos que las crisis nos obligan a detenernos y pensar, analizar la situación y buscar tomar decisiones adecuadas que permitan salir fortalecidos. La crisis por pandemia de SARS-CoV-2 se pudo tomar en este sentido como oportunidad para transformar la prestación de servicios de atención a la primera infancia en la búsqueda de “sociedades más equitativas y resilientes a futuras crisis”.
Consideramos de pertinencia continuar profundizando en estudios acerca del impacto de la pandemia en esta población vulnerable con el fin de ampliar las medidas de apoyo para disminuir los efectos negativos sobre la calidad de vida de los niños y sus familias, así como continuar apuntalando el desarrollo.
Esperamos, con el presente trabajo, aportar en este sentido concretamente en mejorar las condiciones ambientales y el acceso a oportunidades de los niños pequeños con patologías del desarrollo.