Introducción
Las infecciones respiratorias son las infecciones más frecuentes en la edad pediátrica1,2 y uno de los principales motivos de consulta en la urgencia pediátrica3,4.
La faringoamigdalitis (FA) es una infección respiratoria alta que afecta la faringe y amígdalas palatinas. Es más frecuente en climas templados, usualmente ocurre en invierno e inicios de primavera. Se asocia, con mayor frecuencia, a condiciones de hacinamiento en poblaciones con problemas socioeconómicos; el contacto cercano facilita la transmisión5,6.
La etiología principal en todos los grupos etarios es viral. Streptococcus β-hemolítico del grupo A (SβHA) o Streptococcus pyogenes (SP) es el agente bacteriano más importante, pero sólo una pequeña proporción de pacientes con FA está infectado por este agente. Si bien los síntomas clásicos de la FA estreptocócica (FAE) son la odinofagia de inicio súbito y la fiebre (de 38° C o más), también puede haber cefalea, o, incluso, presentarse con náuseas, vómitos y/o dolor abdominal. Como la presentación clínica de la FAE se superpone con otras causas (por ejemplo virales) se recomienda su confirmación microbiológica, de ser posible (SLIPE, AAP, IDSA, CDC)*.
* SLIPE: Sociedad Latinoamericana de Infectología Pediátrica. AAP: American Academy of Pediatrics. IDSA: Infectious Diseases Society of America. CDC: Centers for Disease Control and Prevention.
Las complicaciones de la FAE clásicamente se clasifican en supurativas (otitis media, sinusitis, mastoiditis, adenitis purulenta, absceso periamigdalino o retrofaríngeo) y no supurativas (fiebre reumática y glomerulonefritis difusa aguda). Aunque las infecciones invasivas por este agente (bacteriemia, osteomielitis, celulitis, meningitis, fascitis necrotizante y síndrome de shock tóxico estreptocócico) suelen tener como puerta de entrada especialmente la piel, pueden suceder raramente tras una faringitis mal o no tratada6. El cuadro clínico de la faringitis es variable y es muy difícil discernir su etiología considerando solamente características clínicas7,8.
La fiebre reumática (FR) es una secuela tardía de una infección faríngea causada por SβHA serotipo M y afecta principalmente las articulaciones y el corazón, siendo causa importante de valvulopatías en adultos jóvenes en países en vías de desarrollo9,10. En Uruguay, al igual que en los países desarrollados, no se reconoce como una enfermedad frecuente, y es excepcional la muerte por esta causa8,10. Los factores implicados en la disminución de la incidencia de fiebre reumática son los avances en el diagnóstico y la terapéutica y la mejoría en las condiciones de vida9,11.
El correcto tratamiento antibiótico de la faringoamigdalitis estreptocócica se basa en penicilinas y aminopenicilinas como primera elección12. El objetivo de la antibioticoterapia es disminuir el riesgo de contagio y evitar complicaciones supurativas o invasivas, así como evitar la FR13 ya que el tratamiento no logra disminuir el riesgo de glomerulonefritis difusa aguda posestreptocócica1. No hay riesgo de padecer FR si se espera las 72 horas necesarias para el resultado del cultivo; a su vez, su inicio puede retrasarse hasta 5-9 días desde el inicio de los síntomas sin mayor riesgo de desarrollar la enfermedad3,14.
Existen dificultades para establecer clínicamente el diagnóstico etiológico de una faringitis en la infancia. Si bien el estudio bacteriológico se considera el gold standard, en la práctica clínica, en escenario de urgencia resulta muy útil disponer de pruebas de diagnóstico rápido como la prueba de detección rápida de antígenos de S. pyogenes (DRASP)15, de alta especificidad (95%-99%) y sensibilidad algo menor (80%-90%) y con escaso tiempo de latencia del resultado1,16.
La infección por SβHA es también una posibilidad en niños que consultan por fiebre y dolor abdominal, lesiones de piel urticarianas o escarlatiniformes, poliadenomegalias, contractura lateral de cuello, eritema nodoso, etcétera1. Disponer de DRASP puede contribuir a diferenciar de otras enfermedades prevalentes de la infancia y otras infecciones respiratorias, sobre todo en época invernal cuando se suceden las epidemias virales de virus sincicial respiratorio e influenza1. La faringitis estreptocócica es un diagnóstico de egreso que tiene relativa frecuencia, según la complejidad del servicio de urgencia pediátrica4,17.
Siendo el cultivo faríngeo el gold standard diagnóstico, en caso de alta sospecha de infección faríngea por SβHA y prueba de DRASP negativa, deberá realizarse una toma para estudio microbiológico1. Este estudio presenta una elevada especificidad y sensibilidad, aunque su resultado demora entre 48 y 72 horas15.
Existen pocos estudios recientes que evalúen el uso que se les da a los métodos de diagnóstico microbiológico para la patología citada en los servicios de emergencia en nuestro país18.
Objetivos
1. Conocer la utilidad de un test de detección rápida de antígenos de S. pyogenes según la edad del paciente y el motivo de consulta en dos servicios de urgencia pediátrica y su correlación con el cultivo de exudado faríngeo mediante el cálculo de sensibilidad (S), especificidad (E), valor predictivo positivo (VPP) y valor predictivo negativo (VPN).
2. Describir las características clínicas y epidemiológicas de los pacientes estudiados durante el período de la investigación.
Metodología
Se realizó un estudio descriptivo, observacional, transversal, para valorar las características clínicas de niños entre 0 y 14 años que consultaron en dos áreas de urgencia, de un centro público y otro privado, desde el 14 de febrero al 13 de abril del año 2018. Los servicios de urgencia y el período de estudio fueron elegidos por conveniencia. Se incluyeron todos los niños en los que el pediatra de guardia decidió realizar prueba de DRASP. No se realizaron muestreo ni cálculo de tamaño muestral dado que se incluyó a todo el universo de niños a los que se les realizó la prueba diagnóstica.
En ambos centros participantes se utilizó una prueba inmunocromatográfica de un solo paso para detección cualitativa de antígenos de SβHA a partir de muestras de hisopados de faringe (“Certest Strep A” BiotecÒ), disponible en nuestro país18. Además de la prueba de DRASP se realizó cultivo de exudado faríngeo (EF) a todos los participantes de acuerdo a las técnicas habituales, las mismas en los dos centros. Las muestras fueron aisladas en agar sangre e incubadas por 24 horas, previo a su lectura. Las colonias con beta hemólisis se identificaron con VITEK® 2 Compact a nivel de especie y aglutinación de partículas de látex para identificación de grupo19.
Se realizó una grilla para registro de las variables a analizar que fue completada por un médico del equipo investigador. El médico actuante registró en una planilla los pacientes a quienes se les realizaron pruebas de DRASP y EF, permitiendo al equipo investigador acceder con facilidad a la historia clínica electrónica.
Las variables analizadas fueron: edad, sexo, motivo de consulta, fiebre, odinofagia, dolor abdominal, signos al examen (rinorrea, adenomegalias, eritema faríngeo, exudado faríngeo, hipertrofia amigdalar, vesículas en faringe, petequias en paladar, erupción, eritema nodoso, meningismo, tortícolis, otros), lugar de atención, resultado de DRASP, resultado de exudado faríngeo, diagnóstico al alta y tratamiento antibiótico.
El trabajo fue aprobado por el Comité de Ética de uno de los centros y la Dirección Técnica del otro. Se solicitó consentimiento informado verbal a los padres o adultos responsables presentes en el momento de la consulta así como el asentimiento a los adolescentes. El análisis de datos fue realizado en forma anónima y así se informó a los padres o tutores (y al niño o adolescente cuando correspondió).
Se utilizaron medidas de tendencia central para las variables cuantitativas (media y moda). Las variables cualitativas se expresaron en frecuencia absoluta y relativa (%). Se calcularon sensibilidad (S), especificidad (E), valor predictivo positivo (VPP) y valor predictivo negativo (VPN). Para el cálculo de pruebas de significancia estadística se utilizaron programas como el EpiInfo 7 o el SPSS 26.0-2019. Se realizó correlación de variables cuantitativas mediante test exacto de Fisher. Se estableció una p <0,05 como estadísticamente significativa.
Definiciones
Faringoamigdalitis: inflamación de la faringe y amígdalas de causa infecciosa (habitualmente producida por virus), con o sin exudado amigdalino y/o adenopatías cervicales. Coriza, disfonía, tos e incluso diarrea pueden estar presentes entre los síntomas; son signos frecuentes la conjuntivitis, exantemas inespecíficos y/o estomatitis ulcerativa.
Faringoamigdalitis estreptocócica: inflamación de la faringe y amígdalas causada por SβHA, que puede afectar también los alrededores de la faringe. Los signos que pueden encontrarse pueden ser inflamación faringoamigdalina con o sin exudados, petequias en el paladar, adenitis cervical submandibular y exantema escarlatiniforme. Esta definición no incluye la condición de portador de SBHGA que, por su naturaleza, es asintomático.
Resultados
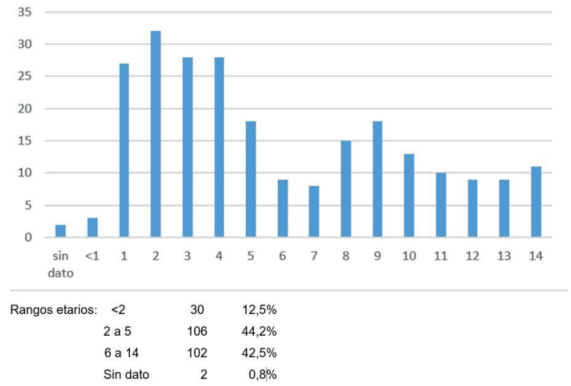
Se incluyeron 241 niños. El 76,4% fueron valorados en el circuito ambulatorio de ambos servicios de urgencia. Rango de edad: 8 meses a 14 años, media 6 años, moda 2 años (Figura 1). En cuanto a la distribución por sexo, 126 fueron varones (52,2%) y 115 niñas (47,8%).
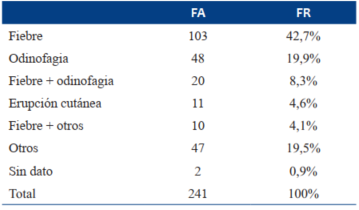
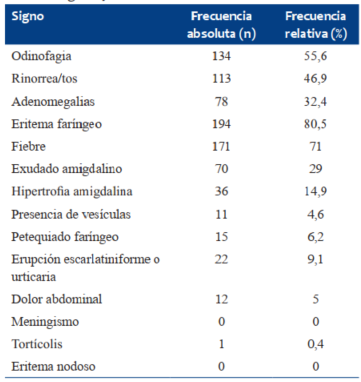
Los motivos de consulta más frecuentes fueron fiebre (42,7%) y odinofagia (19,9%); el rango de tiempo de fiebre osciló entre 1 hora y 12 días. Hubo 47 pacientes que consultaron por otros motivos (19,5%), dentro de los que se encuentran: vómitos, dolor abdominal, dolor en miembros, tumefacción retroauricular y tortícolis (Tabla 1). El hallazgo más frecuente al examen físico (80,5%) fue el eritema faríngeo (Tabla 2).
En 33 pacientes (13,7%), se confirmó la infección por SβHGA mediante cultivo de exudado faríngeo. Adicionalmente, se constató infección por Streptococcus de otros grupos en seis pacientes: cuatro correspondieron al grupo G y dos al grupo C (Tabla 3).
El DRASP fue positivo en 31 (12,9%) de 241 niños y el cultivo desarrolló SβHGA en 33 (13,7%) niños. La sensibilidad fue de 52% y la especificidad fue de 93%. El valor predictivo positivo (VPP) fue de 55% y el valor predictivo negativo (VPN) de 92% (Tabla 4).
No se obtuvieron pruebas de DRASP positivos ni cultivos con desarrollo en menores de 2 años (Figura 2). La (Figura 3) muestra presencia o ausencia de algunas de las variables clínicas analizadas más importantes en los niños cuyo exudado faríngeo cultivó SβHGA.
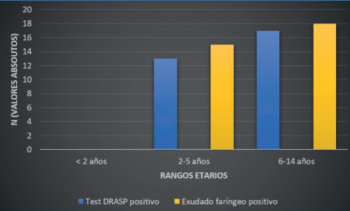
Figura 2: Detección positiva de antígenos y exudados faríngeos positivos en función de rangos etarios.
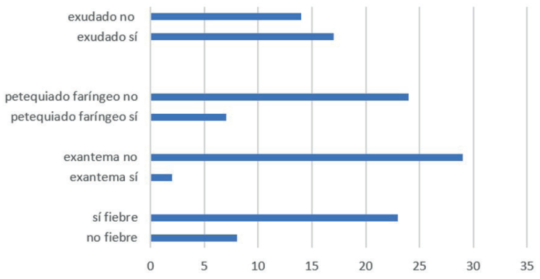
Figura 3: Desarrollo de SβHA en cultivo de exudado faríngeo en función de algunas variables clínicas (frecuencia absoluta).
Se realizó correlación de variables cuantitativas utilizando test exacto de Fisher. Se asociaron significativamente a infección estreptocócica las variables: fiebre, petequias en paladar y exudado amigdalino (p <0,05). No se obtuvo significancia estadística para la variable exantema (Tabla 5).
Los diagnósticos clínicos al alta que se realizaron con mayor frecuencia fueron faringitis viral en 132 (54,7%) y faringitis bacteriana en 33 (13,7%). El 26,6% de los niños recibieron antibióticos siendo la amoxicilina el más indicado; los diagnósticos de estos niños fueron faringitis bacteriana (con y sin test de DRASP positivo), otitis media y también infección respiratoria viral. El 95% de los niños estudiados obtuvieron el alta médica en la consulta.
Discusión
Las enfermedades estreptocócicas han sido reconocidas históricamente por más de doscientos años, y a la fecha continúan siendo causa de morbimortalidad en el mundo20.
De acuerdo a la bibliografía internacional, el diagnóstico de la faringitis estreptocócica en niños debe basarse en estudios de laboratorio en conjunción con hallazgos clínicos y epidemiológicos1.
Se incluyeron 241 niños en 2 meses alejados del período epidémico invernal (fines de verano, principios de otoño), lo que traduce que las infecciones respiratorias altas son endémicas y motivo de consulta frecuente todo el año5. Al considerar los motivos de consulta, se alzan la fiebre y la odinofagia como los más frecuentes (42,7% y 19,9% respectivamente); esta frecuencia pasa a ser cercana al doble en el caso de la fiebre (71%) y casi el triple en odinofagia (55,6%) si sumamos la signosintomatología obtenida por anamnesis y/o examen físico. El promedio de edad fue de 6 años, pero la media fue 2 años, típica edad de presentación de faringitis virales. Hubo una leve predominancia del sexo masculino, sin significancia estadística5.
Varios estudios han sido realizados con el objetivo de comparar las pruebas de DRASP con el cultivo de exudado faríngeo. Se ha observado que la sensibilidad de las pruebas de DRASP varía de 87% a 96,7%, especificidad de 95,1% a 100,0%; valor predictivo positivo de 84,9% a 95,0% y valor predictivo negativo de 93,8% a 98,9%20-24, esto también ha sido demostrado a nivel nacional25.
En este caso, se alcanzó una especificidad de 93% y una sensibilidad de 52%, menor a la esperada y obtenida en estudios antes mencionados. Los valores predictivos positivo y negativo fueron de 55% y 92% respectivamente, recordando que dependen de la prevalencia en la población estudiada. Al respecto corresponde mencionar que, aunque la faringitis estreptocócica es endémica durante todo el año, suele predominar en la primavera cuando los niños, además, están concurriendo a jardines y escuelas. Este estudio se realizó a fines del verano y comienzos del otoño.
Merece comentario el resultado de la sensibilidad, dado que en una prueba DRASP es un determinante clave que define su papel en las estrategias diagnósticas en la faringitis o sospecha de infección estreptocócica26 En este bajo resultado del presente trabajo podrían haber incidido factores de la técnica, que, aunque sencilla, debe realizarse con rapidez y eficacia, en lo posible por personal experimentado en trabajar con niños. No todos estos factores estuvieron presentes al momento de la obtención de las muestras.
Este estudio tuvo algunas limitaciones que pudieron afectar los resultados. El personal médico en los centros participantes fue instruido para evaluar a los pacientes con faringitis según su propio criterio. No hubo intervención en sus estrategias diagnósticas y terapéuticas, técnicas de hisopado o procedimientos de laboratorio. Los resultados reflejan, por tanto, la actividad asistencial real en ambos centros. En estudios similares, se obtuvieron mejores resultados cuando se otorgaron reglas de predicción clínica validadas, tales como Centor o McIsaac. Dichas escalas ponderan características clínicas más frecuentemente asociadas a la faringitis estreptocócica (fiebre, ausencia de tos, adenopatías)23,27. Debemos destacar, sin embargo, que los trabajos de Centor fueron realizados en adultos28,29; McIsaac, que incluyó en su cohorte también a 454 menores de entre 3 y 17 años, concluye que, en los niños, las estrategias que incorporan el cultivo de EF y la confirmación por cultivo de los resultados negativos de la prueba rápida de antígenos es muy sensible y específica y se recomiendan su uso de estar disponibles30.
La cantidad de inóculo bacteriano en la faringe suele ser mayor en pacientes con manifestaciones clínicas más severas. Esto podría incrementar la probabilidad de pruebas de DRASP positivas en estos pacientes. El fenómeno se denomina sesgo de espectro y ocurre cuando el rendimiento de una prueba diagnóstica se ve afectado por variaciones en la presentación de la enfermedad, así como también en los subgrupos de la población estudiada, por ejemplo, por edad. El mismo debe ser considerado cuando se interpreta un test rápido en pediatría. Los datos de este estudio apoyan no suspender la confirmación con cultivo en pacientes con test rápidos negativos23,31.
En la edad pediátrica, una limitante a considerar es la colaboración del paciente (irritabilidad, llanto, movimiento), que dificulta la toma de la muestra. Existen variaciones en el volumen del inóculo según el sitio de toma de la misma, siendo el sitio óptimo para el hisopado, la superficie de amígdalas; seguido por la pared posterior de la faringe31.
En este estudio no se halló infección por SβHGA en niños menores de 2 años; merece mención el hecho de que el estudio fue solicitado a un lactante de 8 meses. Es conocido que estudios diagnósticos para detectar faringitis por SβHGA no están indicados de forma sistemática en menores de 3 años, dado que la presentación clásica de faringitis estreptocóccica y la fiebre reumática son infrecuentes en este grupo. Algunos autores cuestionan en este grupo de edad la infección faringoamigdalar aguda por estreptococo dada la menor adherencia al epitelio respiratorio y la elevada frecuencia de procesos virales. Deberán considerarse para estudio aquellos con factores de riesgo para la enfermedad (por ejemplo tener un hermano mayor infectado, concurrir a guardería)1,32,33.
Limitar el estudio de pacientes oligosintomáticos podría eliminar el testeo de una proporción de pacientes que cursan faringitis virales y pacientes que son portadores asintomáticos de SβHGA. Aunque el juicio clínico tiene una sensibilidad reducida para identificar faringitis por SβHGA en niños, los menores de 3 años sin factores de riesgo para esta infección y con claros elementos sugestivos de infección viral no se benefician del tratamiento antibiótico comúnmente usado para faringitis bacterianas23,30.
Portadores faríngeos crónicos presentan SβHGA en la faringe, pero no tienen evidencia de una respuesta inmunológica activa del organismo. Durante el invierno y la primavera, se estima que hasta un 20% de escolares asintomáticos pueden ser portadores de SβHGA1.
En cuanto al hallazgo de otros grupos de Streptococcus en los cultivos faríngeos, los grupos C y G se han reportado como causales de faringoamigdalitis, sin vínculo claro con las complicaciones asociadas a la faringitis causada por el grupo A. Se sugiere tratamiento antibiótico para disminuir el impacto de los síntomas1.
En cuanto a la correlación de variables cuantitativas, se obtuvo asociación para fiebre, petequias en paladar y exudado faríngeo, tal como se evidenció en otros estudios y se expresa en la bibliografía. Las variables fiebre y exudado amigdalino son utilizadas en reglas de predicción clínica (por ejemplo Centor, McIsaac) por su asociación con faringitis estreptocócica, con las consideraciones ya mencionadas de que, en niños, es recomendable la utilización de pruebas diagnósticas si están disponibles. Si bien se obtuvo asociación para la variable petequias en paladar, estudios recientes no han incluido esta variable, y no forma parte de las reglas de predicción clínica validadas26.
No se obtuvo asociación estadísticamente significativa para la variable exantema, tal vez debido al pequeño número de pacientes de la muestra. Cabe destacar, que esta variable no se incluye en reglas de predicción clínica más utilizadas. Puede deberse a que la infección por SβHGA puede incluir manifestaciones cutáneas características (erupción escarlatiniforme) cuyo diagnóstico es clínico y no requiere confirmación microbiológica1.
Hubo un grupo de pacientes incluidos en este estudio en los cuales el médico que asiste decide solicitar el test de DRASP como parte de la evaluación de un paciente con sospecha de enfermedad estreptocócica, aún en ausencia de faringitis significativa. En estos niños que presentaron fiebre, erupción, tortícolis, adenomegalias, dolor abdominal y/o sospecha de enfermedad invasiva SβHGA, el resultado (positivo o negativo) del DRASP es muy valioso contribuyendo a decidir cómo continuar la evaluación diagnóstica y la necesidad de iniciar tratamiento antimicrobiano en área de urgencia.
Se debe nombrar el sesgo de selección como debilidad del presente trabajo, que se suma al de espectro ya mencionado más arriba. Además, un estudio similar en época de epidemia aumentaría su poder estadístico al aumentar la muestra.
Conclusión
A través de este trabajo se resalta la utilidad de los métodos de detección rápida de SβHGA, recordando que en caso de resultados de DRASP negativos, es recomendable solicitar exudado faríngeo si persiste la duda diagnóstica. Se recomienda utilizar este tipo de pruebas en aquellos pacientes con más de un factor asociado a infección estreptocócica faríngea, minimizando la captación y tratamiento de portadores asintomáticos. Se sugiere adiestrar a equipos de salud en la evaluación de los pacientes pediátricos mediante scores diagnósticos (Centor, McIsaac); así como en técnicas para optimizar la toma de muestras.
Resulta de gran utilidad la disponibilidad de pruebas de DRASP en el área de urgencia pediátrica. El test se aplicó fundamentalmente a escolares febriles, algunos con odinofagia y contribuyó a diferenciar en forma rápida la etiología; esto habilita a no iniciar antibióticos en caso de resultado negativo. Estos resultados avalan el uso de DRASP en la urgencia pediátrica y contribuye al uso racional de antibióticos.