Introducción
El 31 de diciembre de 2019, en Wuhan en la provincia de Hubei, China, se informa sobre un brote de neumonía de etiología desconocida. Sobre el 9 de enero de 2020, el Centro Chino para el Control y la Prevención de Enfermedades identificó el agente etiológico de dicho brote (SARS-CoV-2). El 30 de enero de 2020, con más de 9.700 casos confirmados en China y 106 casos confirmados en otros 19 países, la OMS declara epidemia de COVID-19. El 11 de marzo de 2020, la OMS declara la pandemia de COVID-19, con más de 118.000 casos en 114 países, y 4.291 fallecidos1-3. Actualmente en el mundo se reportan 165,9 millones de personas infectadas y más de 3,4 millones de fallecidos. El país más afectado es Estados Unidos, con 33 millones de contagios y más de 589.000 fallecidos, seguidos de la India con 26,2 millones de diagnósticos y más de 295.000 muertos, y de Brasil con 15,9 millones de infecciones y 446.000 decesos4. A nivel regional, en las Américas se informó el primer caso el 20 de enero de 2020 en Estados Unidos, luego el 26 de febrero de 2020 Brasil notificó el primer caso en América Latina y el Caribe. Desde entonces, la COVID-19 se ha propagado a los 54 países y territorios de la Región de las Américas5. Actualmente en las Américas se confirmaron más de 65,7 millones de personas infectadas y más de 1,6 millones de fallecidos. El país más afectado es Brasil, con las cifras mencionadas anteriormente, seguido de Argentina con 3,5 millones de diagnósticos y más de 72.000 fallecidos y Colombia con 3,1 millones de contagios y más de 83.000 muertos6. En Uruguay se diagnosticaron los primeros casos de COVID-19 el 13 de marzo de 2020, actualmente hay más de 262.000 casos, con más de 3800 muertes por COVID-197. El 27 de abril de 2021 se reportaron 22.718 casos en menores de 15 años, de los cuales 779 eran menores de un año, 8.806 entre 1 y 7 años y 13.133 eran de 8 años o más. De ellos, 127 requirieron internación, 24 ingresaron por otra causa y el hisopado identificó SARS-CoV-2, 10 ingresaron a cuidados intensivos, de los cuales uno falleció8. Los coronavirus son una familia de virus ARN. Pertenecen al orden Nidovirales, suborden Coronavirineae, familia Coronaviridae, subfamilia Orthocoronavirinae. Dentro de la subfamilia, existen cuatro géneros: alfacoronavirus, betacoronavirus, gammacoronavirus y deltacoronavirus9. Las infecciones por coronavirus generan infecciones respiratorias y entéricas. Los coronavirus humanos, como HCoV-229E, HCoV-OC43, HCoV-NL63 y HCoV-HKU1 causan infecciones respiratorias estacionales leves; mientras que SARS-CoV, MERS-CoV y SARS-CoV-2, pueden generar patologías respiratorias graves, potencialmente mortales9. Diversos estudios sugieren que el SARS-CoV-2 podría originarse en murciélagos, siendo este el reservorio natural, y los pangolines el huésped intermedio10. El virus presenta una proteína S que tiene afinidad por receptores celulares que le permiten el ingreso a la célula huésped. Una vez dentro de la célula huésped, se produce la traducción inmediata del ARN viral. Las proteínas estructurales traducidas se traslocan a las membranas del retículo endoplásmico y transitan a través del aparato de Golgi, dando como resultado la gemación al citoplasma celular de compartimentos vesiculares secretores. Finalmente, los viriones se secretan de la célula infectada por exocitosis9. Se transmite a través de fomites y gotitas durante el contacto estrecho sin protección entre los infectados (sintomáticos o asintomáticos) y los no infectados. Se demostró la transmisión del virus a través de gotitas, aerosoles, por vía fecal-oral y vertical de madre-hijo, siendo esta última de riesgo bajo. También se comprobó que SARS-CoV-2 tiene una alta transmisibilidad durante el período asintomático o de enfermedad leve10. Las manifestaciones clínicas producidas por la infección de SARS-CoV-2 difieren con la edad, los pacientes mayores de 60 años tienen más probabilidad de insuficiencia respiratoria y una evolución más prolongada de la enfermedad10.
Con respecto a la sintomatología en la población pediátrica, en base a un documento de valoración crítica de la evidencia realizado teniendo en cuenta estudios de cohorte, caso control, transversales y una revisión sistemática, la fiebre es el síntoma más frecuente (56,5%), seguida de síntomas respiratorios (22,1%) como tos, dificultad respiratoria, odinofagia, dolor torácico, rinorrea y estornudos, con predominio de infección respiratoria alta frente a la infección respiratoria baja. Los síntomas digestivos aparecen como terceros en frecuencia (17,4%): dolor abdominal, diarrea y vómitos. Los síntomas generales representan el 11%, incluyendo fatiga, alteración del estado general, mialgias, artralgias, alteración de la alimentación. Posteriormente síntomas neurológicos, con un 10%, incluyendo afectación neurológica global, cefalea, convulsiones, alteración del nivel de conciencia, anosmia y ageusia. La presencia de exantemas o afectación de mucosas se describe en 9,8%11. Con respecto al síndrome inflamatorio multisistémico pediátrico vinculado a SARS-CoV-2 (SIM-PedS), la definición de caso difiere ligeramente entre los organismos sanitarios y es susceptible de ser modificada en relación con un mayor conocimiento de esta patología. Este síndrome tiene expresividad variable. Puede mostrar semejanza con los espectros clínicos de la enfermedad de Kawasaki (clásica o completa, incompleta, con shock-KDSS). Los siguientes cuadros clínicos podrían ser compatibles: miocarditis; shock séptico o tóxico; compatibilidad con enfermedad de Kawasaki completa o incompleta; fiebre y dolor abdominal o exantema cutáneo o conjuntivitis, con alteración analítica compatible (reactantes de fase aguda muy elevados y/o alteración de enzimas cardíacas)12. La frecuencia de SIM-PedS en el estudio mencionado, con fecha de marzo de 2021, fue de un 7,9% (criterios de los Centros para el Control y Prevención de Enfermedades CDC de Estados Unidos)11. El diagnóstico precoz es fundamental para el seguimiento clínico del paciente y el control de la propagación. El gold standard es la reacción en cadena de la polimerasa en tiempo real (RT-PCR) por su alta especificidad. Actualmente existen kits de detección de antígenos que detectan proteínas virales. Se realizan muestras a partir de hisopados nasofaríngeos y secreciones respiratorias con medios de transporte viral. También existen pruebas serológicas de anticuerpos (IgG, IgM o totales) contra la proteína S y N del virus, pero todavía se desconoce la duración de los anticuerpos una vez pasada la infección13,14. En cuanto al tratamiento existen diversos fármacos en desarrollo en etapa de ensayos clínicos en humanos. Se está avanzando sobre fármacos que inhiben la entrada del virus a la célula, los que inhiben la replicación viral, agentes inmunomoduladores e inmunoglobulinas13. Junto al distanciamiento físico sostenido, las vacunas son la mejor estrategia a largo tiempo para la prevención y control de la COVID-19. Disminuyen la gravedad de la enfermedad, la diseminación viral y la transmisión de persona a persona. Se han creado varios tipos de vacunas: recombinadas, ARN, virus inactivados, virus vivos atenuados, entre otras. Varias se encuentran en diversas etapas de estudio, algunas han demostrado que con una sola dosis generan una respuesta inmune humoral y celular considerable13,15. Debido a la pandemia los servicios de salud debieron implementar nuevas formas de asistencia, una de ellas fue la telemedicina. Incluye todas las acciones en salud facilitadas por las tecnologías de información y comunicación, brinda acceso, equidad y calidad en los servicios16. Se ha visto que esta nueva modalidad de atención disminuye la circulación de personas sospechosas o confirmadas con COVID-19 en los centros de salud y evita la sobrecarga asistencial. Es una alternativa válida para el seguimiento y manejo de los casos leves y sospechosos de COVID-19. Dada la situación sanitaria que atravesamos hace más de un año, con medidas nacionales e institucionales que han provocado una continua adaptación del equipo de salud, decidimos realizar este trabajo. Nuestro hospital atiende al funcionario policial y a su familia. Teniendo en cuenta que el funcionario policial médico y no médico se encuentra en el primer frente de acción desde el inicio de la pandemia, su diagnóstico precoz ha sido una prioridad. Para ello se creó un sistema de atención telefónica y seguimiento de los pacientes sospechosos de COVID-19, ya sea por tener síntomas y/o contacto con paciente positivo. El presente trabajo presenta los datos de los pacientes pediátricos contactados en nuestro centro, ya sea en forma presencial o telefónica, durante el primer año de la pandemia en nuestro país.
Objetivos
Objetivo general
Analizar las características epidemiológicas y clínicas de niños y adolescentes en seguimiento por sospecha de infección por SARS-CoV-2 en el Hospital Policial entre el 1 de marzo de 2020 al 28 de febrero de 2021.
Objetivos específicos
- Analizar las características epidemiológicas en la población estudiada.
- Conocer la incidencia de infección por SARS-CoV-2 en la población en estudio.
- Identificar la fuente de contagio de niños y adolescentes.
- Describir manifestaciones clínicas en niños y adolescentes.
- Caracterizar el seguimiento establecido en la población en estudio.
Materiales y métodos
Se realizó un estudio observacional descriptivo retrospectivo.
Período considerado: 1 de marzo de 2020 - 28 de febrero de 2021.
Se incluyeron todos los pacientes de 0 a 14 años inclusive que consultaron en el Departamento de Emergencia Pediátrica del Hospital Policial, ya sea de forma presencial o telefónica, por sintomatología sugestiva de COVID-19 o por contacto con personas con infección por SARS-CoV-2 COVID-19.
Se excluyeron los pacientes de 0 a 14 años inclusive que consultaron en el Departamento de Emergencia Pediátrica del Hospital Policial por otro motivo y a quienes no se le solicitó toma de muestra para detección de SARS-CoV-2 en dicho período.
Las fuentes de datos fueron: registro estadístico de ingresos, historias clínicas electrónicas y sistema informático de laboratorio (Modulab).
A través de la revisión de historias clínicas del total de las consultas en el Departamento de Emergencia Pediátrica en el período considerado, se seleccionaron las que cumplían con los criterios de inclusión. Se elaboró un formulario ad hoc para recolección de datos.
Se consideraron las siguientes variables: fecha de consulta, sexo, edad, departamento de procedencia, presentación clínica, contacto COVID-19 confirmado, comorbilidad, resultado de test para SARS-CoV-2, seguimiento y evolución (Tabla 1).
El análisis estadístico se estableció en base a distribución de frecuencias, medidas de resumen y pruebas de significancia, considerando estadísticamente significativo un valor de p ≤0,05.
Consideraciones éticas: dado que se trata de un diseño observacional, no se realizó una intervención específica. Se garantizó la privacidad y se aseguró el anonimato de las personas involucradas tanto en el manejo de datos como en la comunicación.
Resultados
En el período mencionado se realizaron 4.380 consultas en el Departamento de Emergencia Pediátrica del Hospital Policial, de las cuales el 15% correspondió a pacientes en seguimiento.
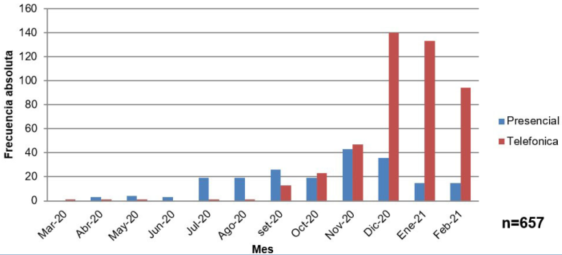
En la (Tabla 1) están resumidas las características epidemiológicas y las manifestaciones clínicas de los pacientes, el total de pacientes en seguimiento por caso sospechoso de COVID-19 en el período considerado fue de 657. 455 (69,3%) optaron por realizar la primera consulta con el servicio de emergencia pediátrica de forma telefónica, mientras que 202 (30,7%) lo hicieron de forma presencial (Figura 1).
Con respecto al sexo, 350 son de sexo masculino (53,3%) y 307 (46,7%) sexo femenino. 492 (74,9%) pertenecen a Montevideo y 165 (25,1%) al interior. Dentro de este último grupo Canelones es el más frecuente, seguido de San José y Lavalleja. Con respecto a la edad, el rango etario abarcó desde los 2 meses hasta los 14 años con una media de 7,2 ± 2,7 años, una mediana de 7 años y una moda de 4 años.
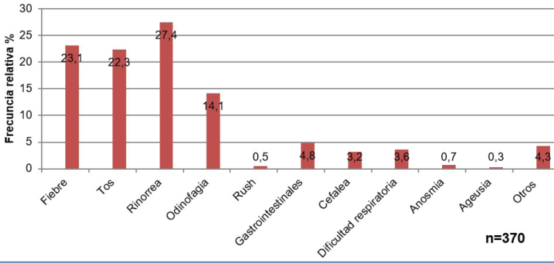
Teniendo en cuenta la presentación clínica, 287 (43,7%) fueron asintomáticos y 370 presentó alguno de los siguientes síntomas: rinorrea (27%), fiebre (23%), tos (22%), odinofagia (14%), síntomas gastrointestinales (4,8%), dificultad respiratoria (3,6%), cefalea (3%), anosmia (0,7%), rash cutáneo (0,5%), ageusia (0,3%), entre otros (Figura 2).
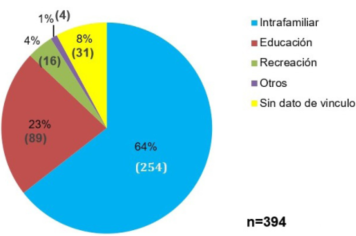
Según el nexo epidemiológico, 394 (60%) tuvieron contacto con casos positivos para infección por SARS-CoV-2 COVID-19, de los cuales 254 (64,5%) corresponden a contacto intrafamiliar, 89 (22,6%) contacto en centro de estudios, 16 (4%) contacto en recreación, 4 (1%) otros contactos y 31 (7,9%) contacto con caso confirmado sin dato de vínculo. 213 (32,4%) no tenían noción de contacto y 50 (7,6%) no contaban con registro de contacto (Figura 3).
En cuanto a las comorbilidades, del total de pacientes 344 (52,4%) no presentaba ninguna comorbilidad, el resto (313, 47,6%), padecía de asma (106, 28,3%), hipotiroidismo (28, 7,5%), HAVA (16, 4,3%), rinitis alérgica (9, 2,4%) y obesidad (7, 1,9%), entre otras comorbilidades.
De los pacientes involucrados, 467 (71,1%) tuvieron al menos un seguimiento, de los cuales 451 (96,6%) fueron de forma telefónica y 16 (3,4%) de forma presencial. De los pacientes con seguimiento, 422 (90,1%) no agregaron otros síntomas, mientras que 46 (9,9%) sí lo hicieron.
En 190 pacientes (28,9%) no consta registro de seguimiento en la historia clínica electrónica. De estos 190, 124 (65,2%) fueron asintomáticos, de los cuales 120 (96,8%) tuvieron un resultado negativo en la prueba de PCR para SARS-CoV-2 y 4 (3,2%) tuvieron un resultado positivo. La media de seguimiento telefónico fue de 2,18 seguimientos por paciente.
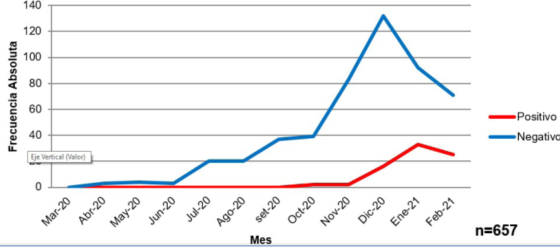
Del total de pacientes, 78 (11,9%) presentaron PCR para SARS-CoV-2 positiva, 504 (76,7%) fueron negativas y en 75 (11,4%) no se realizó por motivos familiares o administrativos (Figura 4).
646 pacientes (98,3%) fueron tratados de forma ambulatoria, 10 (1,5%) requirieron ingreso a cuidados moderados por otras causas diferentes a COVID-19 y un paciente (0,2%) ingresó a la unidad de cuidados intensivos pediátricos a causa de un cuadro respiratorio grave por COVID-19.
En el presente trabajo no hubo casos de fallecidos.
Conclusiones
En este estudio se objetiva un franco predominio de consulta por situaciones vinculadas a riesgo de infección por SARS-CoV-2 (sea por contacto con caso positivo COVID-19 y/o sintomatología sugestiva) de forma telefónica con respecto a la presencial, tendencia que se comienza a constatar a partir de octubre de 2020, coincidente con el aumento de estas consultas y de casos que resultaron positivos para COVID-19.
Se observa un leve predominio de consultas de pacientes de sexo masculino.
Por otro lado, hubo un franco predominio de procedencia de Montevideo, lo cual podría vincularse a un mayor porcentaje de usuarios policiales que residen en la capital.
La vasta mayoría de los casos, tanto negativos como positivos, cursaron su enfermedad aguda particular de forma ambulatoria.
Con respecto al diagnóstico, el primer caso positivo en el período de este estudio fue catalogado como tal por nexo epidemiológico, sin realización de hisopado nasofaríngeo (HNF) diagnóstico. El resto de los pacientes positivos para COVID-19 se diagnosticaron mediante PCR para SARS-CoV-2. Cabe destacar que en algunos casos existieron problemas administrativos, vinculados a la alta demanda laboratorial, a la hora de solicitar y realizar HNF diagnósticos. En estos casos se demoró la toma de muestra, haciendo que estos pacientes cursaran una cuarentena completa, sin obtener con anterioridad el diagnóstico de una eventual infección por COVID-19. Asimismo, otra pequeña proporción sin dato de HNF se debió a que se realizaron en otros centros médicos distintos a nuestro hospital; en otros casos, algunos padres no permitieron la realización del testeo; en otros, los HNF debían repetirse por indicación de laboratorio (por muestra insuficiente o muestra derramada) y no fueron realizados. Sin embargo, destacamos que la amplia mayoría de los pacientes fueron testeados.
De los pacientes analizados en este período, hubo solo 10 que requirieron ingreso a cuidados moderados pediátricos, obteniendo nueve de ellos un resultado negativo de PCR para SARS-CoV-2. Del total de los ingresos a piso, cuatro fueron por cuadros respiratorios. Se objetiva un ingreso que requiere estadía en cuidados intensivos pediátricos. Se trata de un paciente de 5 años con antecedente personal de neurofibromatosis tipo I con compromiso medular, que ingresa por una infección respiratoria baja a SARS-CoV-2 e insuficiencia respiratoria con afectación obstructiva y neuromuscular.
La predominancia de fiebre y síntomas respiratorios sobre otros síntomas en la población estudiada en el presente análisis tiene similitud con la sintomatología predominante reportada.
La frecuencia relativa de contactos con casos positivos COVID-19 fue elevada con respecto a aquellos pacientes que no tenían contacto. De estos contactos, en este estudio se observa un franco predominio de origen intrafamiliar.
La comorbilidad observada con mayor frecuencia es asma, dato esperable dado que se trata de una de las patologías crónicas más frecuentes en la edad pediátrica.
Resaltamos que el protocolo de indicación de testeo fue sufriendo modificaciones en el correr de la presente pandemia. En nuestra población en particular, dado la ocupación de los adultos responsables de los pacientes, al inicio de la pandemia tenían prioridad para realización de HNF. Asimismo, también al inicio se contemplaba más que actualmente el diagnóstico por nexo epidemiológico.
Por último, destacamos la relevancia del seguimiento telefónico en estas situaciones de riesgo de contagio de infección por SARS-CoV-2 COVID-19. Dentro de sus ventajas encontramos la disminución de la circulación de pacientes posiblemente positivos en el centro de salud, guiar la conducta a seguir con respecto al paciente según la situación epidemiológica que él mismo y su núcleo conviviente van atravesando, y el acompañamiento al paciente y su familia en situaciones que pueden generar malestar tanto físico en el paciente como emocional en este y sus familiares.