Introducción
El bajo peso al nacer (BPN) ha sido definido por la Organización Mundial de la Salud (OMS) como el peso al nacer menor de 2.500 g1. En Uruguay, la proporción de nacimientos con BPN se mantiene cercana a 8%2.
En niños de BPN o pequeños para la edad gestacional (PEG) hay mayor probabilidad de morbilidad y mortalidad que en niños adecuados para la edad gestacional (AEG) y un riesgo 50% mayor de morir en la vida adulta por patología coronaria y cardíaca3,4.
A esto se asocia mayor incidencia de infecciones, especialmente en el período neonatal, alteraciones del desarrollo diversas (retraso mental, problemas de aprendizaje, parálisis cerebral, afecciones de la vista y audición), alteraciones inmunológicas, problemas de crecimiento y desnutrición5.
Por otro lado, aquellos niños que presentan BPN y ganancia rápida de peso en los primeros años de vida tienen más riesgo de padecer afecciones relacionadas con obesidad y síndrome metabólico6-8. De ahí la importancia de vigilar y prevenir el incremento de peso acelerado durante la infancia (0 a 6 meses) y niñez temprana (3 a 6 años)9,10.
Por lo tanto, en este grupo integrado por niños prematuros o de término, AEG o PEG, resulta imprescindible vigilar y promover un crecimiento y desarrollo adecuado como indicador de salud para prevenir alteraciones en el desarrollo psicosocial y cognitivo, así como enfermedades crónicas no transmisibles (ECNT) en etapas posteriores de la vida11,12.
Objetivos
El objetivo general de esta investigación fue describir el crecimiento de una cohorte de recién nacidos (RN) con BPN hasta los 12 meses de edad corregida (EC).
Objetivos específicos: a) describir las características de la muestra; b) evaluar la velocidad de crecimiento en mayores y menores de 1.500 g; c) analizar asociaciones entre la velocidad de crecimiento y factores maternos, tipo de alimentación y enfermedades intercurrentes durante el seguimiento.
Material y método
Se realizó un estudio longitudinal, descriptivo, prospectivo, del crecimiento de una cohorte de niños nacidos en una maternidad de alta complejidad con seguimiento en policlínicas del primer nivel de atención.
Los criterios de inclusión fueron recién nacidos en el período 1 de enero al 31 de diciembre del 2015 en la Maternidad del Hospital de Clínicas Dr. Manuel Quintela con peso al nacer menor a 2.500 g cuyas madres, padres y/o cuidadores otorgaron consentimiento para ingresar al proyecto de seguimiento. Los criterios de exclusión fueron los recién nacidos con malformaciones congénitas y patologías quirúrgicas al nacer.
Estrategia
Se planificó el seguimiento de la cohorte de RN desde el egreso hospitalario hasta los 12 meses de edad corregida (EC). Para ello se desarrollaron las siguientes actividades:
1. Captación y preparación prealta: entrevista con el equipo de investigación, información sobre el proyecto y obtención del consentimiento informado; promoción de lactancia materna y entrega de kit para medir las cantidades de alimento sólido al introducir los mismos; elaboración de informe de la situación del niño; y referencia al primer nivel de atención con recomendaciones y sugerencias previa comunicación con el pediatra. Se contactaba al pediatra de cabecera para poner en conocimiento sobre el estudio e informarle sobre la modalidad de trabajo, anticipando que se le enviarían los informes en tiempo real, de cada consulta, durante el seguimiento.
2. Seguimiento mediante controles programados, paralelo a los controles correspondientes al primer año de vida por el pediatra de cabecera según regulación de la autoridad sanitaria. Los momentos estipulados para control dentro del proyecto fueron: a los 5 meses, 9 meses y 12 meses de EC. Se incluyó valoración antropométrica y nutricional realizada en todas las oportunidades por el mismo profesional. Para la evaluación antropométrica se utilizó balanza digital pediátrica modelo 834 clase IIII, Seca®, tallímetro de aluminio, modelo 207 y cinta modelo 212 para perímetro craneano. Los registros se realizaron acorde a las normas OMS-OPS 2006, utilizando EC13-16. Se realizó consejería nutricional según guía17.
Se recabó información acerca de la alimentación láctea, inicio de alimentación complementaria (ACO), consistencia y densidad energética de los alimentos y presencia de productos ultraprocesados (PUP).
Variables y fuente de datos
Para evaluar el crecimiento de los RN se utilizaron los indicadores P/E (peso para la edad), L/E (longitud para la edad), PC/E (Perímetro craneano/edad) al nacimiento, al egreso hospitalario, y en cada control a los 5, 9 y 12 meses de EC. Se analizó además el carril de crecimiento en cada control y la velocidad del crecimiento mediante z-score y Δz-score ajustado a EC en curvas de la OMS. Para definir desaceleración o aceleración del crecimiento se consideró el punto z en que se ubicaba el niño al nacer y en los controles sucesivos. Se consideró que mantenía el carril de crecimiento cuando el score z del peso al nacer era entre ± 0,67 DS. Se definió crecimiento acelerado si la diferencia entre el score z del peso del nacimiento y el z del control era ≥0,67 DS y desaceleración si era menor a -0,6718.
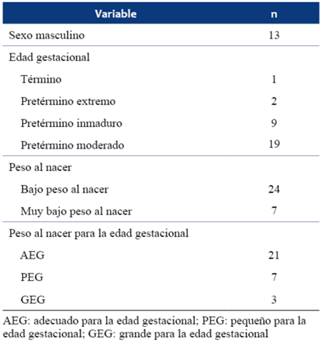
Se consideraron pretérminos los RN con EG <37 semanas al nacer, pretérmino extremo EG <28 semanas, pretérmino inmaduro entre 28 y 31 semanas y pretérmino moderado entre 32 a 36 semanas. Según el peso al nacer (PN) y la madurez estimada se clasificaron en muy bajo PN (MBP) <1.500 g o extremo bajo PN (EBPN) <1.000 g de peso al nacer19,20. Considerando que los RN de MBPN pueden tener más dificultades en el crecimiento postnatal, en el análisis del mismo se consideraron dos grupos de RN: PN <1.500 g y PN ≥1.500 g.
En el período de incorporación de alimentos sólidos, se analizó tipo de alimentación y aporte calórico total mediante recordatorio de 24 horas21. Al egreso se realizó promoción para la lactancia materna. Para catalogar el aporte energético en kcal del día se tomaron las recomendaciones de la OMS22. Se consideró adecuado (A) si recibía entre 90% y 110% del aporte energético recomendado; inadecuado (I) menos del 90%, y excesivo (E) + del 110% recomendado.
Las variables maternas edad, escolaridad, hábito de fumar, antecedentes de paridad, bajo peso al nacer e hipertensión arterial se obtuvieron por autorreporte; en tanto los controles del Sistema Informático Perinatal (SIP). Según la edad materna se consideró madre adolescente <19 años, adulta 20 a 40 años, y añosa >40 años23.
Las enfermedades intercurrentes que se tomaron en cuenta fueron: infección respiratoria aguda alta y baja, crisis broncoobstructiva, otitis media aguda, diarrea aguda infantil, enfermedades de piel y febriles. Se consideró presencia o ausencia de al menos una enfermedad y requerimiento o no de internación a los efectos del análisis (la internación se corroboró en la historia clínica de la institución correspondiente).
Análisis de datos
El análisis de los patrones de crecimiento de los niños (peso, longitud, perímetro craneano) se realizó con el programa WHO Anthro por comparación con las curvas WHO UK en <40 semanas de EG y con las curvas de la OMS 2006 en >40 semanas24,25. Los datos fueron analizados en el programa IBM-SPSS (Statistical Package for the Social Sciences, 2000) versión 20,0. Se obtuvieron estadísticas descriptivas, como frecuencia, media y desvíos estándar, percentiles y rangos. Se cruzaron variables no cuantitativas. Las distribuciones fueron analizadas mediante el test de la Chi cuadrado con corrección de Fisher. Se consideró significativo p <0,05.
Resultados
Participaron del estudio 31 niños, todos acudieron al primer control, al segundo control 29 niños y completaron los tres controles programados 26 niños. Los motivos de la pérdida de 5 pacientes fueron principalmente dificultades de índole psicosocial. Ninguno de los pacientes falleció.
De los 31 niños incluidos, uno fue de término y 30 pretérminos. Siete niños presentaron PN <1.500 g. La media de EG fue 32 semanas (rango 25-39) de los cuales 21 recién nacidos fueron AEG, 7 PEG y 3 GEG como puede observarse en la (Tabla 1), junto con las principales características de la muestra.
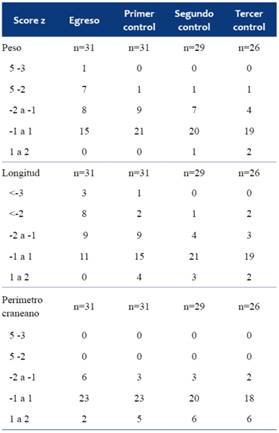
Al momento del egreso de la maternidad se observó una disminución del score z de peso respecto del nacimiento (Figura 1), lo que se vio en 28 de los 31 RN. Ninguno de los 26 RN que completaron el seguimiento hasta los 12 meses de edad corregida presentó score z < -3. Al momento del tercer control la mayoría tenía score z de P/E entre -1 y 1. La L/E mostró tendencia a la recuperación entre el egreso y el tercer control (Tabla 2). El PC/E fue la medida antropométrica que mostró menos cambios en el score z, si bien en los menores de 1.500 g se produce una caída inicial que en los sucesivos controles muestra recuperación. En los mayores de 1.500 g no se observó modificación del mismo (Figura 2), (Tabla 2).
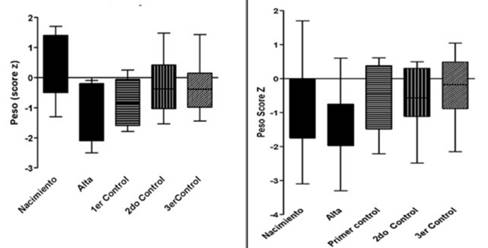
Figura 1: Score z de peso al nacer, alta, primer, segundo y tercer control. A) menor de 1.500 g y B) mayor o igual a 1.500 g.
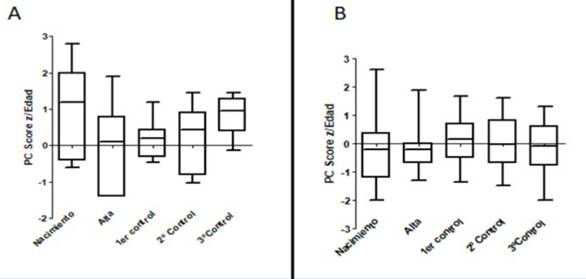
Figura 2: Score z de perímetro craneano al nacer, alta, primer, segundo y tercer control. A) en menores de 1.500 g y B) mayor o igual a 1.500 g.
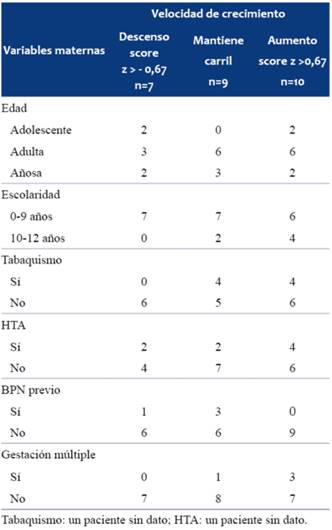
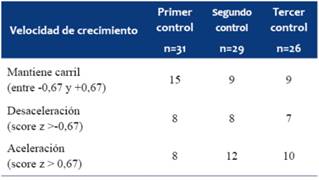
La velocidad de crecimiento evaluada por score z de Peso/Edad al nacer varía en los diferentes controles, tal como se observa en la (Tabla 3). El número de niños que al final del seguimiento mantenían el mismo carril de crecimiento que al nacer descendió a expensas de un aumento de aquellos que aceleraron el crecimiento. Al llegar al tercer control se encontró que sólo 9 niños mantuvieron el carril de crecimiento al nacer y el resto (n=17) cambiaron de carril, lo cual resultó en una diferencia significativa (p= 0,028).
Tabla 3: Velocidad de crecimiento evaluada a través del cambio del score z (± 0,67) de peso/edad desde el nacimiento al primer, segundo y tercer control (p=0,028).
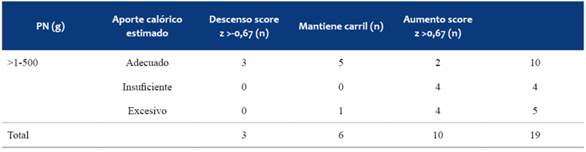
Si analizamos la velocidad de crecimiento al finalizar el primer año de vida en menores y mayores de 1.500 g, se observó que en el primer grupo (n=7), ninguno tuvo aceleración del crecimiento, 4 desaceleraron y 3 mantuvieron su carril. Sin embargo de los 19 niños mayores de 1.500 g, un resultado muy relevante es que 10 aceleraron su crecimiento durante el primer año de vida, no encontrándose asociaciones entre la velocidad de crecimiento y las características energéticas de la alimentación complementaria que recibían (Tabla 4).
Tabla 4: Distribución de los niños mayores de 1.500 g en función de su velocidad de crecimiento y la adecuación del aporte calórico recibido.
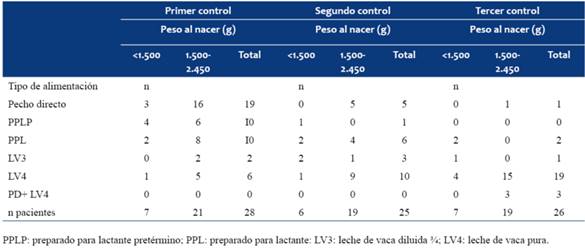
Al analizar el aporte energético en los menores de 1.500 g, y en particular en los 4 niños que desaceleraron el crecimiento, no se encontró que estuviera relacionado con una ingesta calórica inadecuada. Es de destacar que en este grupo 3 niños de 7 mantuvieron la lactancia materna en el primer control, y en los siguientes controles ninguno de los 7 mantuvo el pecho materno. En el grupo que incluye a todos los niños controlados se puede apreciar que a pesar de la disponibilidad del preparado para lactante, las familias decidieron alimentar con preparaciones de leche de vaca. Como se observa, en algunos niños no se especificó el alimento lácteo que recibían y es por este motivo que no coincide el número de pacientes con el total de pacientes controlados (Tabla 5).
Tabla 5: Tipo de alimentación láctea recibida por los pacientes en seguimiento, en los diferentes controles realizados.
En el grupo de mayores de 1.500 g el crecimiento acelerado no se asoció en forma significativa con el aporte calórico recibido.
De los 26 niños que completaron el seguimiento de 12 meses de edad corregida, 22 presentaron al menos una consulta por enfermedad, y en 8 casos requirieron internación, todos en piso de pediatría (un caso de ALTE, cinco de bronquiolitis, uno de tos convulsa, uno de púrpura febril con LCR positivo a enterovirus). En cuanto al grupo de pacientes que presentaron enfermedades intercurrentes, sólo 6 de 23 pacientes desaceleraron su crecimiento. Hubo tres pacientes que no presentaron enfermedades intercurrentes y mantuvieron su velocidad de crecimiento.
Dado que algunos factores como escolaridad materna, edad materna, gestación múltiple y bajo peso materno pueden incidir en el crecimiento postnatal y la crianza, se estudiaron los mismos, incluidos en la (Tabla 6), observando que no hay un patrón de distribución detectable sobre velocidad de crecimiento de los lactantes.
Discusión
Este trabajo aporta datos nacionales, con un diseño prospectivo, para tener una perspectiva valiosa y mejorar el cuidado de los recién nacidos de BPN en nuestro país. Se trata de una cohorte en la que el seguimiento fue realizado por personal calificado con un enfoque pediátrico interdisciplinario para la toma y evaluación de las medidas antropométricas, así como en la valoración nutricional. Seguimiento sumado al del pediatra de cabecera, desde el egreso hospitalario hasta el año de vida, lo que contribuye a mejorar la práctica asistencial y la satisfacción de las familias tal cual se ha demostrado en otros centros26. La continuidad en el cuidado ha mostrado impactos beneficiosos durante el primer año de vida, y en el caso del grupo de niños incluidos en este trabajo, a pesar de existir enfermedades intercurrentes que requirieron internación, no hubo casos de fallecidos ni enfermedades graves que requirieran ingreso a cuidado intensivo. Esto es clave, ya que se ha demostrado que en la medida que se mejora la continuidad del cuidado, disminuye la probabilidad de consultar en el departamento de emergencia y la hospitalización27.
El mantenimiento de la velocidad de crecimiento adecuada a lo largo del primer año de vida es un objetivo deseable para mantener una condición de salud y en particular es fundamental para el desarrollo del sistema nervioso central. En este grupo de pacientes se observaron diferentes alteraciones de la velocidad de crecimiento (aceleración/desaceleración) a pesar de los esfuerzos del equipo de salud para guiar y apoyar a las familias durante el primer año de edad corregida. Los organismos internacionales destacan la importancia de la información y educación en prácticas de alimentación28-30. Existe evidencia que señala las consecuencias deletéreas para la salud futura que tienen los problemas del crecimiento en el primer año de vida, especialmente en una población vulnerable como lo son los RN con BPN. La desaceleración del crecimiento aumenta el riesgo de desnutrición y de afectación del desarrollo del sistema nervioso central. Esto resulta particularmente preocupante en los RN con PN <1.500 g31. Es importante señalar que se ha comunicado que los RN con BPN no recuperan el carril de crecimiento hasta el primer año o segundo año de vida cuando se produce retardo del crecimiento extrauterino32. A pesar de ello el PC fue la medida antropométrica con menos variación, lo cual es fundamental para valorar el crecimiento, en particular el encefálico. Por otra parte, el crecimiento acelerado junto al BPN se han reconocido como factores de riesgo importantes para sobrepeso, obesidad y riesgo de padecer enfermedades no transmisibles en la etapa adulta10, lo cual observamos con preocupación en el grupo de mayores de 1.500 g.
Hoy se discute cuál es el patrón de crecimiento adecuado para los pretérminos, existiendo dificultad para la homogeneización de criterios. Para mejorar el análisis en este sentido se requiere un cambio de paradigma que incluya el seguimiento del peso, la longitud, el perímetro craneano, así como el índice de masa corporal y la composición corporal33. El trabajo realizado puede estar expuesto a varias limitaciones, como el corto período de seguimiento y, por tanto, evaluar las consecuencias de la introducción de alimentos sólidos y su calidad, así como su impacto sobre el crecimiento puede ser difícil. Asimismo, existiría poca exactitud en la medición de los aportes calóricos debido a que se realizan en consulta ambulatoria y a partir de encuesta. Por último, no se realizaron análisis de composición corporal durante el seguimiento lo cual es otra limitación del trabajo.
La dificultad para mantener una ingesta calórica adecuada se observó a lo largo del seguimiento y estos hallazgos coinciden con los resultados mostrados en nuestro país por la Encuesta de Nutrición, Desarrollo Infantil y Salud (ENDIS) que indica que la incorporación inadecuada de alimentos es un problema en los menores de 2 años a nivel nacional34. Resulta de especial importancia profundizar en el análisis de la composición de la alimentación, los hábitos, así como las creencias que subyacen a las prácticas alimentarias en el primer año de vida en esta población impactando durante la infancia. Sólo de esta manera se puede trabajar en el fortalecimiento de estrategias de promoción y prevención.
Los equipos de salud deben ocuparse de mejorar la comunicación con los padres y brindar información de calidad que les permita anticiparse a las dificultades, teniendo opciones preestablecidas para solucionar los problemas que se presenten con sus hijos como estrategia para mejorar globalmente los resultados, siendo este trabajo un antecedente positivo para dicha propuesta. En referencia a esto, en el presente trabajo se observó que un alto porcentaje de niños mantienen la alimentación con pecho en el primer control, aunque no sea exclusivo, si bien en los sucesivos controles se pierde la lactancia. En estos pacientes de BPN que tienen dificultades madurativas para conseguir una adecuada succión/deglución, y por tanto conseguir su alimentación a pecho al alta y su mantenimiento en los primeros meses de vida, resulta un éxito al apoyo brindado por el equipo de salud a estas familias.
Más allá de los esfuerzos en las recomendaciones y disponibilidad del alimento lácteo adecuado, no se logró evitar que la alimentación láctea fuera inadecuada en el transcurso del primer año. El abordaje de aspectos comportamentales determinados por lo social y educativo pueden ser factores determinantes en estos resultados35,36.
La realización de estudios de seguimiento implica una serie de coordinaciones en donde no sólo pueden existir razones de índole económica que limiten su realización, sino que cobran relevancia aspectos organizativos de las familias y del equipo asistencial que conduce el trabajo. En este sentido, si bien el n inicial fue de 31 y dependiente del número de nacimientos de BPN en el año 2015 en la Maternidad del Hospital de Clínicas de la Udelar, la pérdida de pacientes a lo largo del estudio fue de 5 pacientes de 31 al final del estudio, a pesar de esto fue posible realizar las observaciones propuestas en la mayor parte de la muestra analizada. Tomando estos aspectos en cuenta y sabiendo que en el contexto asistencial tanto del subsector público como privado, más de 35.000 niños por año nacen en nuestro país, más de la mitad de esos niños lo hacen en servicios similares en cuanto al número de neonatos asistidos, por lo que recalcamos el valor del presente trabajo aportando datos nacionales a un grupo de pacientes que presentan especiales vulnerabilidades desde el nacimiento que como equipo asistencial debemos detectar precozmente y delinear estrategias que tiendan a reducir sus factores de riesgo de enfermar.
Conclusiones
La nutrición, el crecimiento y desarrollo de los RN con BPN continúan siendo un problema que requiere abordaje multi-interdisciplinario por personal capacitado que trabaje directamente con el niño y su familia. Conseguir mantener el carril de crecimiento desde el nacimiento representa un desafío, aún mayor en el caso del peso dentro de los parámetros antropométricos clásicos. En esta serie, se observan desaceleraciones en el crecimiento así como aceleración del mismo en los niños con BPN, durante el primer año de vida. Asimismo, fueron constatadas prácticas de alimentación no saludables, que inciden tanto en el desarrollo del sistema nervioso central como en el riesgo de obesidad y enfermedades crónicas no transmisibles. En este sentido el trabajo exploró factores modificables para mejorar el crecimiento, en especial relacionados con las prácticas de alimentación y en particular la lactancia. En este grupo de pacientes con vulnerabilidad desde la fase neonatal, conseguir la adhesión a las recomendaciones nutricionales, así como la vigilancia del crecimiento y desarrollo, exige la comprensión y apropiación de los conocimientos.