Introducción
En el año 2001 fue publicado en el Medical Pediatric Oncology un estudio de la incidencia y mortalidad de cáncer en Uruguay en niños entre 0 y 14 años en el período 1992-19941. Las principales conclusiones del estudio fueron que Uruguay era un país con una incidencia de cáncer en niños más parecida a la de América del Norte y Europa Occidental que a la de los países de América Latina. La segunda conclusión para destacar fue la baja tasa de sobrevida alcanzada en ese período para todos los cánceres (54,7%), con una tasa de sobrevida de solo 53,4% en la leucemia linfoblástica aguda (LLA), el cáncer más común en el niño, en comparación con países desarrollados, como Estados Unidos, en donde los pacientes diagnosticados en el período 1993-1995 tuvieron una sobrevida global a 5 años para todos los cánceres de 77,4% y para la LLA de 83,9%2.
Uruguay es un país con una población de 3,4 millones que centraliza en su capital Montevideo el tratamiento de todos los pacientes con cáncer menores de 15 años. Estudios poblacionales de incidencia y supervivencia son esenciales para generar indicadores imparciales con el objetivo de evaluar la disponibilidad de tratamientos efectivos y comparar la carga de cáncer de los diferentes países. El objetivo de este estudio fue describir la incidencia y supervivencia del cáncer en niños y adolescentes diagnosticados en el período 2008-2012 en Uruguay y analizar su evolución mediante la comparación con el período 1992-1994. Este estudio basado en registros es el segundo informe sobre la incidencia y supervivencia del cáncer en niños y adolescentes a nivel nacional, después de pasados 20 años de la publicación del estudio citado1.
Material y método
Se realizó un estudio observacional y descriptivo. Se incluyeron todos los niños y adolescentes diagnosticados de cáncer en Uruguay en el período 2008-2012. Para permitir la comparación con el estudio previo, el grupo de edad analizado fue entre 0 y 14 años.
Variables y fuentes de datos
Se analizaron: sexo, edad, procedencia (departamento), diagnóstico (tipo de cáncer), incidencia y sobrevida de niños y adolescentes de 0 a 14 años diagnosticados entre enero de 2008 y diciembre de 2012. Los datos fueron obtenidos del Servicio de Hematología y Oncología Pediátrica (SHOP) del Centro Hospitalario Pereira Rossell (CHPR) en Montevideo. Este es un centro de referencia nacional para el tratamiento del cáncer pediátrico que asiste a pacientes provenientes de Montevideo y de todos los departamentos del Uruguay usuarios del sistema público. También recibe pacientes de otras instituciones pertenecientes al sistema nacional integrado de salud. Además, el SHOP mantiene un registro nacional de todos los pacientes pediátricos con cáncer en Uruguay. La información almacenada en el registro incluye todos los pacientes diagnosticados con cáncer provenientes del sistema de salud uruguayo, público y privado. De los registros se revisaron nombre, fecha de nacimiento, diagnóstico, fecha de diagnóstico, último seguimiento y el estado de salud actual (vivo o muerto).
Los datos poblacionales se obtuvieron de las publicaciones del Instituto Nacional de Estadística3.
Los pacientes diagnosticados entre 2008 y 2012 fueron seguidos hasta el 31 de diciembre de 2018. El seguimiento de los sobrevivientes tuvo un mínimo de seis años y un máximo de 11 años para asegurar una estimación precisa de la sobrevida.
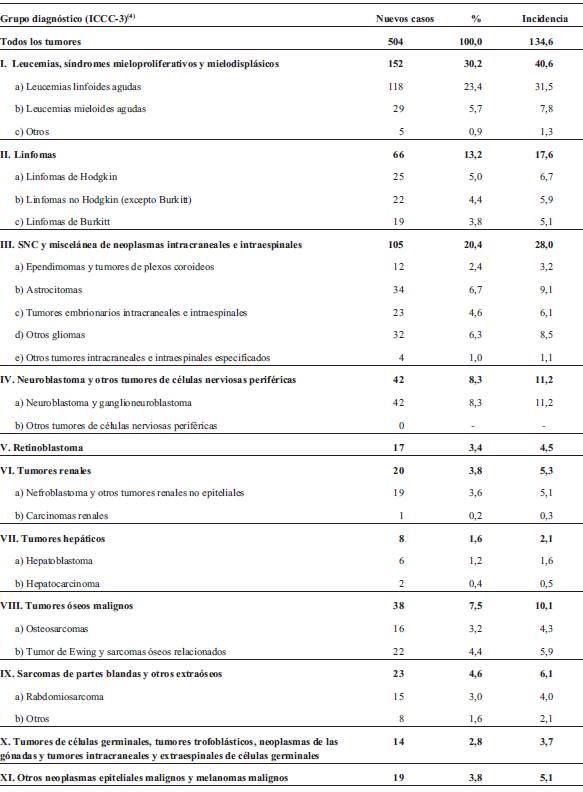
Los diagnósticos fueron agrupados en 12 grupos principales de acuerdo con la International Classification of Childhood Cancer, Third Edition (ICCC-3)4. Incidencia y supervivencia fueron investigadas para las siguientes categorías de cáncer: LLA, leucemia mieloide aguda (LMA), tumores del sistema nervioso central (SNC), linfomas no Hodgkin (LNH), linfoma de Hodgkin (LH), neuroblastoma (NBL) y otros tumores de menor incidencia. También se calculó incidencia y sobrevida para los diferentes grupos etarios de 0-4, 5-9 y 10-14 años.
El análisis estadístico se estableció en base a distribución de frecuencias, medidas de resumen y pruebas de significancia estadística según correspondiera, considerando estadísticamente significativo un valor p igual o menor a 0,05. Se elaboraron curvas de sobrevida. Se utilizaron los programas estadísticos EXCELTM y SPSSTM. Este estudio fue aprobado por el Comité de Ética del CHPR.
Resultados
Incidencia
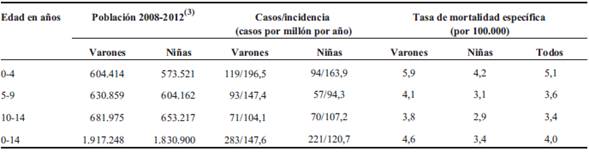
Entre enero de 2008 y diciembre de 2012 fueron registrados un total de 504 casos nuevos de cáncer en niños menores de 15 años en todo Uruguay. El promedio anual de casos fue de 100; 283 pacientes (56,2%) fueron varones y 221 (43,8%) fueron niñas. La distribución según la edad fue: de 0 a 4 años 213 (42,2%); de 5 a 9 años 150 (29,8%), y de 10 a 14 años 141 (28,0%). El 66,6% de los pacientes eran de localidades fuera de Montevideo. La (Tabla 1) muestra la población de Uruguay en cada año del estudio, el número de menores de 15 años en la población y los nuevos casos de cáncer. La tasa de incidencia cruda promedio fue de 134,6 casos por millón por año, 147,6 para los varones y 120,7 para las niñas. La mayor tasa de incidencia de cáncer fue observada en varones de 0 a 4 años (Tabla 2). La relación varones/niñas fue 1,2.
Tabla 1: Incidencia de cáncer en Uruguay en niños y adolescentes de 0 a 14 años (casos por millón por año), período 2008-2012.
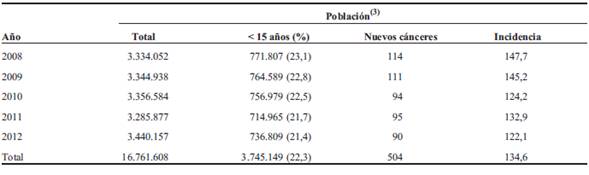
Los cánceres más comunes fueron leucemias (grupo I), tumores del SNC (grupo III), linfomas (grupo II) y NBL (grupo IV), los cuales contabilizaron el 63,8% del total. Leucemias y linfomas ascienden al 43,4% de todas las neoplasias, mientras que los tumores sólidos representan el 56,6% restante. La clasificación e incidencia de todos los tumores diagnosticados en este período se detalla en la (Tabla 3). En la (Figura 1) se visualiza en forma comparativa la incidencia de cáncer según los grupos diagnósticos en los períodos 1992-1994 y 2008-2012. La tasa de incidencia total y de la mayoría de los tipos de cánceres fue similar en ambos períodos con la excepción de un aumento de la incidencia de los tumores del SNC (20,6 vs 28,0). Esto probablemente corresponde a una mayor notificación de tumores del SNC no malignos (por ejemplo, astrocitoma pilocítico).
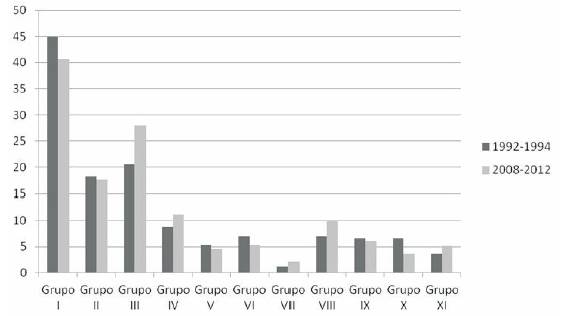
Figura 1: Comparación de incidencia de cáncer por grupos diagnósticos (ICCC-3) en niños y adolescentes (0-14 años) en Uruguay, períodos 1992-1994 y 2008-2012. Grupo I, leucemias; Grupo II, linfomas; Grupo III, tumores sistema nervioso central; Grupo IV, neuroblastoma; Grupo V, retinoblastoma; Grupo VI, tumores renales; Grupo VII, tumores hepáticos; Grupo VIII, tumores óseos; Grupo IX, sarcomas de partes blandas; Grupo X, tumores de células germinales; Grupo XI, neoplasias epiteliales y melanomas.
Supervivencia
Después de un seguimiento que va entre 6 y 11 años, 356 pacientes están vivos (70,6%) (Figura 2). De los 283 pacientes varones, 197 están vivos (69,6%) y de las 221 pacientes niñas, 162 sobreviven (72,4%). No se encontraron diferencias significativas en la sobrevida global a cinco años entre ambos sexos (p = 0,463). La tasa de mortalidad específica para la edad es de 4,0 por 100.000 para toda la población de 0 a 14 años con diagnóstico de cáncer en Uruguay en el período 2008-2012. La tasa de mortalidad específica para las niñas es de 3,4, mientras que para los varones es de 4,6 (Tabla 2). En el período 1992-1994 la tasa de mortalidad específica fue de 6,2 por 100.000 para el total de la población de 0 a 14 años, 7,7 para los varones y 4,6 por 100.000 para las niñas1).
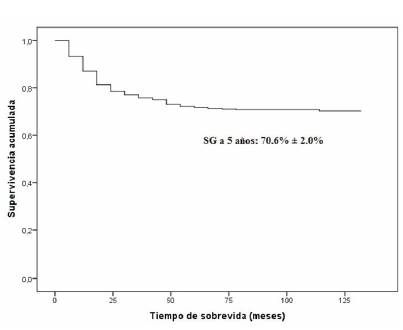
Figura 2: Sobrevida global a cinco años de niños y adolescentes de 0 a 14 años diagnosticados de cáncer en el período 2008-2012 (n= 504).
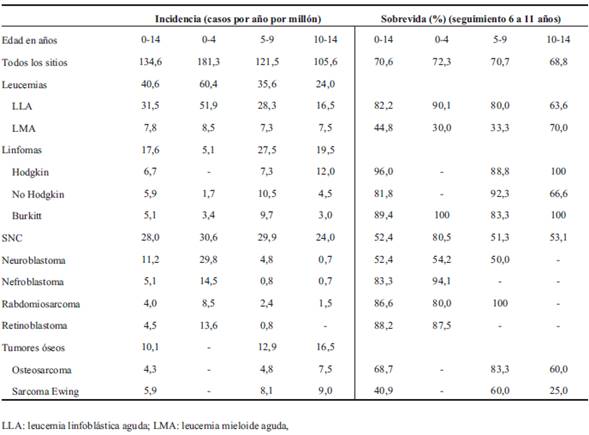
La sobrevida global a cinco años aumentó significativamente en relación al período 1992-1994, de 54,7% en el período 1992-1994 a 70,6% en el período 2008-2012 (p < 0,05), con mejoría significativa en ambos sexos (de 49,2% a 69,6% en varones, p < 0,05 y de 58,9% a 72,4% en niñas, p < 0,05) y en los diferentes grupos etarios (0-4 años de 53,0% a 72,3%, 5-9 años de 50,0% a 70,7% y 10-14 años de 56% a 68,8%). La mejoría en la tasa de sobrevida fue mayor en varones (20,4%) que en niñas (13,4%). No hubo diferencia estadísticamente significativa en la sobrevida global a cinco años según el grupo etario (p = 0,768) (Tabla 4).
La LLA fue la enfermedad más frecuente con 118 nuevos casos durante el período del estudio, de los cuales 97 sobreviven (82,2%). La tasa de mortalidad específica de la LLA en este estudio es de 0,58 por 100.000, mientras que en el período 1992-1994 fue de 1,651. En la Tabla 4 se visualiza la sobrevida según edad y diagnóstico de todos los pacientes diagnosticados en el período 2008-2012. La (Figura 3) muestra el aumento en la tasa de sobrevida de todos los cánceres cuando se comparan los resultados de los períodos 1992-1994 y 2008-2012.
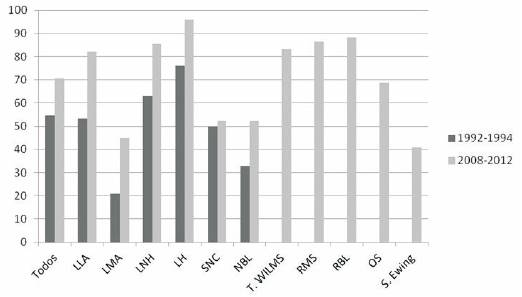
Figura 3: Comparación de sobrevida de diagnósticos más frecuentes en niños y adolescentes (0-14 años) en Uruguay, períodos 1992-1994 y 2008-2012. LLA: leucemia linfoblástica aguda; LMA: leucemia mieloide aguda; LNH: linfoma no Hodgkin; LH: linfoma Hodgkin; SNC: sistema nervioso central; NBL: neuroblastoma; RMS: rabdomiosarcoma; RBL: retinoblastoma; OS: osteosarcoma.
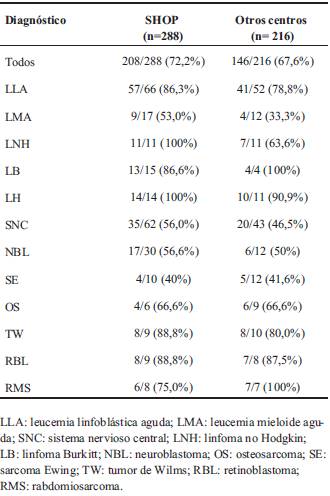
De los 504 pacientes diagnosticados en el período del estudio, 288 pacientes (57,9%) fueron tratados en el SHOP del CHPR. De éstos sobreviven 208 (72,2%), mientras que la sobrevida en los 216 pacientes tratados en otros centros fue de 67,8%, no habiéndose encontrado una diferencia estadísticamente significativa en la sobrevida global a cinco años según el lugar de atención (p = 0,145) (Figura 4). Tampoco encontramos diferencia significativa en la sobrevida de los pacientes según su procedencia fuera Montevideo u otros departamentos del país en su conjunto (Figura 5). En la (Tabla 5) se compara sobrevida según diagnóstico y lugar de atención. En las enfermedades más frecuentes como LLA, tumores del SNC y NBL, no hay diferencias significativas en la sobrevida. Se podría destacar la baja sobrevida de los pacientes con LAM tratados en otros centros (33%), en relación con los pacientes tratados en el SHOP (53%). Independientemente de que la cohorte de pacientes es pequeña y la comparación no tenga una relevancia estadística, sería importante conocer las causas de las muertes en los pacientes con LAM tratados fuera del SHOP.
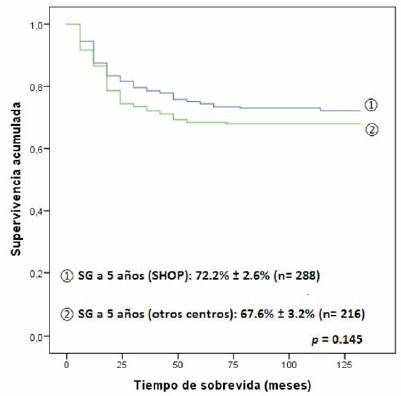
Figura 4: Sobrevida global a cinco años en niños y adolescentes de 0 a 14 años diagnosticados de cáncer en el período 2008-2012, según lugar de tratamiento.
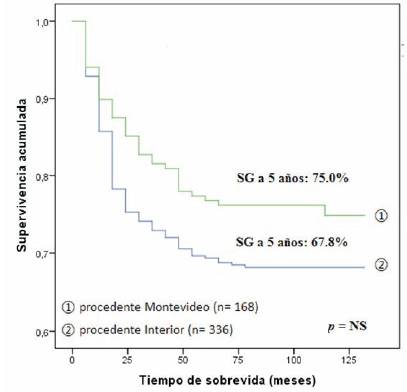
Figura 5: Sobrevida global a cinco años en niños y adolescentes de 0 a 14 años diagnosticados de cáncer en el período 2008-2012, según procedencia.
Discusión
Hay pocos estudios epidemiológicos a nivel nacional sobre cáncer en niños y adolescentes que proporcionen datos confiables sobre un período extendido. En el año 2001 fue publicado un trabajo que analizó la incidencia y mortalidad por cáncer infantil en Uruguay en el período 1992-19941. En ese estudio se destacaba la distribución de la población de Uruguay con el 25,4% menor de 15 años, situación semejante en ese momento a la de países como Australia, Nueva Zelanda y Estados Unidos. En el período 2008-2012 la población promedio anual en Uruguay creció 5,6% con relación al período 1992-1994, mientras que la población promedio anual menor de 15 años fue 7,3% menor3. En el período 2008-2012 la población menor de 15 años en Uruguay fue de 22,3%, similar a la de otros países de la región, como Argentina, Chile y Brasil4,5. En la (Tabla 6) y (Tabla 7) se puede comparar la población menor de 15 años de los países de la región y de algunos países de Europa, América del Norte, Asia y Oceanía, en el período 2008- 2012. Hay una clara disminución de la población de menores de 15 años en países desarrollados en los últimos 20 años5.
Tabla 6: Comparación de tasas de incidencia estandarizada por edad (0-14 años) por millón por año según grupos diagnósticos6,7.
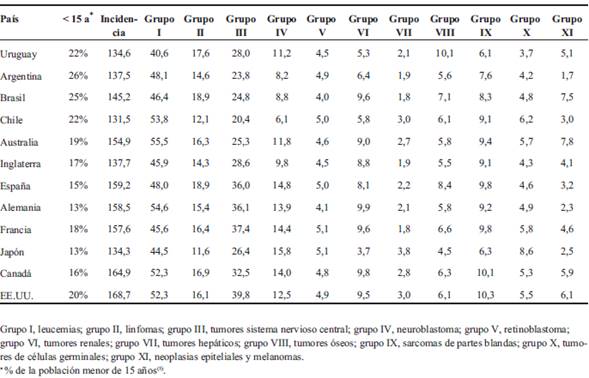
Tabla 7: Comparación de tasas de incidencia estandarizada por edad (0-14 años) por millón por año según diagnósticos más frecuentes6,8.
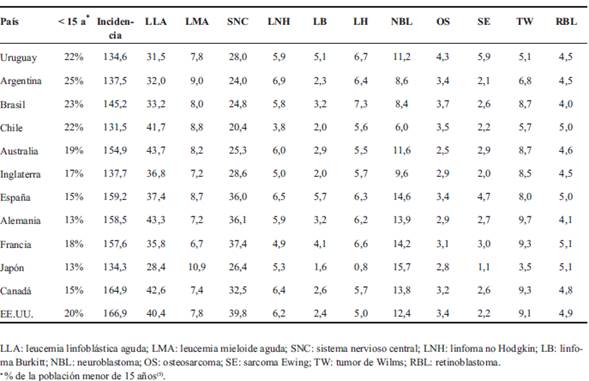
Nuestro estudio encontró que la tasa de incidencia de cáncer en menores de 15 años en Uruguay se ha mantenido estable en los 20 años que separan ambos estudios (133,6 vs 134,6). Sin embargo, es notoria la variación de casos por año en el período del estudio: 114, 111, 94, 95 y 90, respectivamente. Esto podría alertar a un subregistro de pacientes no asistidos en el SHOP. Hay otros reportes, como el de la International Agency for Research on Cancer en 20176,7, donde el promedio de pacientes diagnosticados por año en el período 1993-2012 en Uruguay fue de 105,7. En el año 2013 se presentó otro estudio de incidencia de cáncer en Uruguay en niños entre 0 y 14 años en el período 1996-2010. Los datos fueron obtenidos de los registros del SHOP y el promedio anual de casos fue de 108, al igual que en el período 1992-19948. Las Tablas 6 y 7 son tablas comparativas de países de la región y de otros continentes que muestra el porcentaje de la población menor de 15 años de cada país5 y la tasa de incidencia de cáncer total y por grupos diagnósticos6-8. La incidencia de cáncer en Uruguay es similar a la de países de la región, como Argentina y Chile, y otros como Japón e Inglaterra6. En países de Europa, América del Norte y Oceanía ha habido un aumento sostenido de la incidencia de cáncer con tasas actuales que oscilan entre 154,9 y 166,9 por millón por año9-13. Se nota una tendencia que los países con mayor incidencia de cáncer son a expensas de una mayor incidencia de leucemias y tumores del SNC. Uruguay, entre los países comparados, es el que tiene menor incidencia de leucemias (grupo I). La Tabla 7 compara la incidencia de los cánceres más frecuentes. La mayor variabilidad en la incidencia se ve en la LLA, que oscila entre 28,4 a 43,7 por millón y por año y en los tumores del SNC con tasas de 20,4 a 39,86,7. La razón de esta variabilidad mundial en la incidencia del cáncer infantil no es clara. Estas diferencias podrían ser atribuidas a diferencias en la predisposición genética, así como en la exposición ambiental.
En el análisis de la incidencia por tipo de cáncer tampoco encontramos variación en los últimos 20 años, excepto en los tumores del SNC, donde hay un aumento que como ya se mencionó, podría deberse a un mayor registro de estos tumores (Figura 1).
En el período 2008-2012 la tasa de sobrevida global a cinco años fue 70,6%, significativamente mayor a la del período 1992-1994, que fue 54,7%. Esta tasa está por debajo de la de los países de Europa Occidental, Estados Unidos y países asiáticos, como Japón y Corea del Sur, y muy similar a la de los países de Europa del Este en su conjunto (aunque los períodos de tiempo son ligeramente diferentes entre estos estudios), como puede verse en la (Tabla 8)14-18. Esta tasa de supervivencia actual en Uruguay es similar a la que Estados Unidos tenía en el período 1987-19892. En Estados Unidos la tasa de sobrevida a cinco años de los pacientes diagnosticados en los períodos 2005-2009 y 2010-2016 fue de 83,5% y 86,5%, respectivamente2. Esto corresponde a una tasa de mortalidad de 2,2 por 100.000, mientras que en Uruguay, en el período 2008-2012, la tasa de mortalidad fue de 4,0 por 100.000.
Tabla 8: Sobrevida global a cinco años (%) en niños y adolescentes (edad 0-14 años) por tipo de cáncer en diferentes países y regiones.
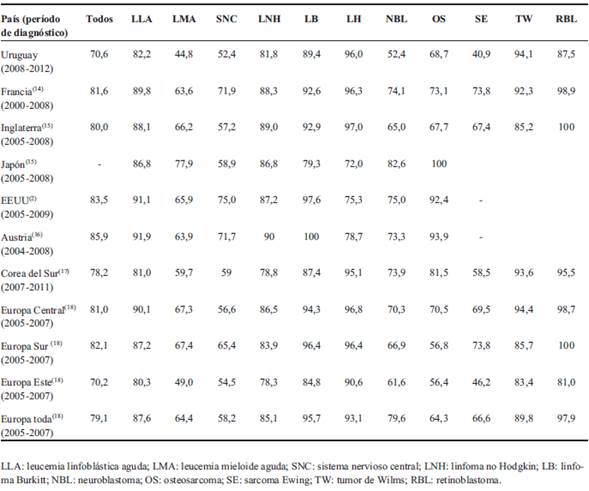
La disminución de la tasa de mortalidad por cáncer (0-14 años) en Uruguay entre los períodos 1992-1994 y 2008-2012 (6,2 a 4,0 por 100.000) fue principalmente debido a la disminución de la mortalidad por LLA (1,65 a 0,58 por 100.000), como resultado de una tendencia de incidencia más o menos estable, pero con una mejoría en la sobrevida de 53,4% a 82,2%. Esto es un buen ejemplo del impacto positivo de las colaboraciones internacionales que resultaron en nuevos y efectivos regímenes de tratamiento y cuidados de soporte de la LLA. Sin embargo, los resultados en LLA son todavía inferiores a los logrados en países desarrollados (Tabla 8). También este estudio confirma una mejoría en la sobrevida de otras enfermedades como la LMA, linfomas y NBL, a excepción de los tumores del SNC, donde los progresos son escasos (Figura 2).
Uruguay es un país reconocido como una economía de altos ingresos desde el año 2012 por el Banco Mundial y con un índice de desarrollo muy alto de acuerdo a las Naciones Unidas, pero su bajo nivel industrial y su inequidad social le impiden alcanzar el estatus de país desarrollado. Uruguay ha logrado, en el tratamiento del cáncer infantil, resultados que lo colocan entre los países de Latinoamérica con mejores tasas de sobrevida. El desarrollo de la hemato-oncología pediátrica en Uruguay tuvo un gran impulso a partir de la década de 1990 con hechos remarcables, como el inicio de los trasplantes de progenitores hematopoyéticos en el año 1996, la creación en el CHPR de un servicio de hematología y oncología pediátrica de referencia nacional en el año 2002 y concomitantemente la implementación de un fuerte apoyo psicosocial del paciente y su familia. Otro aspecto a destacar fue la participación de Uruguay en ensayos clínicos cooperativos en patologías como la LLA, linfoma de Hodgkin, osteosarcoma, sarcoma de Ewing y retinoblastoma, una práctica iniciada a principios de la década del 2000.
Los progresos que hemos constatado en este estudio son remarcables, pero están por debajo de los alcanzados en países desarrollados. Estas conclusiones son una oportunidad para analizar en profundidad las causas y utilizarlas como plataforma para desarrollar estrategias que permitan curar más niños. Es pequeño el porcentaje que nos separa de los resultados deseados y las causas probablemente múltiples. Uruguay es un país donde el abandono del tratamiento es excepcional. Sabemos que existen muertes relacionadas a la toxicidad del tratamiento y es importante conocer su impacto y analizar sus causas, porque es una variable donde se puede incidir para mejorar. La radioterapia cumple un rol preponderante en el tratamiento de muchos cánceres en pediatría y este es un campo donde todavía no contamos con la tecnología más adecuada en el CHPR. Hay enfermedades como el NBL de alto riesgo, donde la inclusión de la inmunoterapia en el tratamiento ha mejorado significativamente las tasas de sobrevida, pero su costo es tan elevado que por el momento no es posible acceder a ésta en nuestro medio19. En otros terrenos, por ejemplo en el campo de la biología molecular, existen todavía limitaciones para el diagnóstico preciso de algunos tumores sólidos, lo que en ciertos casos puede tener repercusión en la determinación del mejor tratamiento. Por último, las recaídas en la mayoría de los cánceres pediátricos se asocian a tasas de sobrevida pobres. Este es un terreno donde, por ejemplo, la inmunoterapia en la LLA ha tenido un impacto favorable, pero también con costos extremadamente elevados20.
Hemos repasado algunas situaciones puntuales que pueden ser la explicación de por qué nuestros resultados son todavía insuficientes y al mismo tiempo nos muestran el camino a transitar para mejorar ese pequeño porcentaje que nos acerque a las tasas de sobrevida de los países desarrollados.
Uruguay cuenta con recursos médicos idóneos, pero no cuenta con una formación curricular universitaria de esta especialidad. Con el desarrollo que ha tenido la hemato-oncología pediátrica en los últimos 30 años y la complejidad de la especialidad, la creación de un posgrado parece una necesidad imperiosa y seguramente determinará un impacto positivo en la calidad de la asistencia en las generaciones futuras. Debemos, además, fomentar la integración de los equipos multidisciplinarios con especial énfasis en el soporte psicosocial del paciente y su familia, y de los equipos de cuidados. La centralización de la atención de todos los pacientes con cáncer en un centro de referencia es una estrategia que ya ha demostrado que se asocia a mejores resultados. Uruguay es un país con las condiciones óptimas para trabajar en ese sentido.