Introducción
El síndrome nefrótico (SN) se define por la presencia de proteinuria mayor a 50 mg/kg/día, relación proteinuria/creatininuria mayor a 2/2 g/g, hipoalbuminemia menor a 2,5 g/dl y edemas variables. La enfermedad glomerular más frecuente en niños es el síndrome nefrótico idiopático (SNI), definido por el SN y alteraciones histológicas inespecíficas, como la lesión glomerular mínima (LGM), la esclerohialinosis focal y segmentaria (EHFS) y la proliferación mesangial difusa (PMD)1,2. Existe una injuria podocitaria que determina una proteinuria masiva3,4.
La prevalencia es de 16/100.000 habitantes menores de 16 años con una incidencia de 1-3,3 por 100.000 niños por año, variando de acuerdo a la región geográfica, la etnia y la edad5-9.
La mayor frecuencia ocurre entre 1 y 6 años de edad, con franco predominio del sexo masculino con una relación 2,4/110. El Study of Kidney Disease in Children (ISKDC) describió que alrededor del 80% ocurre en <6 años, con una relación masculino/ femenino de 2/1 a esa edad7,11,12.
De acuerdo a la respuesta al tratamiento con corticoides (CC), los pacientes se clasifican en corticosensibles (CS) y corticorresistentes (CR). Dentro de las tres variantes histológicas, predomina la LGM (87%). Existen situaciones de overlap entre estos cambios histopatológicos y se plantea que pueda haber en algunos casos un continuum de la enfermedad3,7).
El ISKDC mostró que la respuesta a los corticoides es altamente predictiva de la histología, ya que el 94% de los niños con LGM logran la remisión en cuatro semanas de tratamiento con prednisona; otros, al prolongar este período. La LGM se transformó prácticamente en sinónimo de CS2. Los CR también pueden tener una LGM en 25% de los casos12, pero la respuesta a los corticoides constituye el factor de mayor implicancia en el pronóstico del paciente, más que la histología13. En 80%-90% de los casos, los SNI son CS; hasta 80% de éstos presentan recaídas en su evolución, y la mitad evolucionan con recaídas frecuentes o corticodependencia (CD)1, pudiendo presentar recaídas en un porcentaje no despreciable más allá de la edad pediátrica13-15.
En 10%-30% de los pacientes con SNCR se describen mutaciones genéticas podocitarias, mientras que en el resto se asume la existencia de un factor circulante no identificado. Las mutaciones descritas se observan en NPHS2, WT1 y NPSHS1, responsables de 42%, 16% y 13% de las mutaciones, respectivamente11.
La posibilidad de identificar una mutación genética está inversamente relacionada con la edad de inicio, presentación familiar o manifestaciones extrarrenales. La identificación de factores genéticos será importante a la hora de definir el tratamiento11.
Este estudio se realizó a partir del registro de los niños con SNI de la Policlínica de Nefrología del Centro Hospitalario Pereira Rossell (CHPR). El CHPR es el hospital pediátrico de referencia del país, de la Administración de los Servicios de Salud del Estado (ASSE), que atiende la población de niños menores de 15 años usuarios del sector de asistencia pública.
El objetivo fue estimar la incidencia del SNI en menores de 15 años usuarios de ASSE y describir la respuesta al tratamiento y las características evolutivas de una cohorte histórica de pacientes menores de 15 años, diagnosticados entre 2009 y 2013, y controlados en la Policlínica de Nefrología del CHPR. Se realizó un análisis a la luz de las nuevas recomendaciones de IPNA 202011.
Metodología
Se realizó un estudio descriptivo, retrospectivo, de una cohorte de niños menores de 15 años con diagnóstico de SNI que debutaron entre el 1/1/2009 y el 31/12/2013. Los pacientes fueron identificados desde su diagnóstico, quedando registrados en una lista los números de sus historias clínicas. Los datos fueron recogidos posteriormente en fichas elaboradas y completadas en base a las historias clínicas de la Policlínica de Nefrología del CHPR. Se registraron edad, sexo, datos antropométricos, tratamiento con corticoides y respuesta a éstos en todos los pacientes.
Aquellos pacientes que permanecieron en seguimiento durante un período igual o mayor a 12 meses fueron analizados, evaluando su evolución desde el debut hasta el 31/12/2015. Los siguientes datos fueron extraídos de los registros de las historias clínicas: tratamientos recibidos, respuesta, complicaciones y crecimiento.
El criterio de inclusión fue presentar un SNI definido como aquel que se instala en niños mayores de 1 año, con proteinuria mayor a 50 mg/kg/día o relación proteinuria/creatininuria mayor a 2 g/g, hipoproteinemia menor a 5,5 g/l con hipoalbuminemia inferior a 2,5 g/l y edemas variables, sin ser secundario a una causa identificable1.
Se excluyeron los pacientes que se encontraban en control en la policlínica previo a esa fecha y aquellos con un síndrome nefrótico secundario a otra enfermedad de fondo. De la cohorte en la que se analizó la evolución fueron excluidos aquellos que se controlaron en la policlínica durante un período menor a un año.
De acuerdo a la respuesta a los glucocorticoides, se definió CS y CR en base a los criterios de ISKDC1, KDIGO12 e IPNA11. El paciente CS es aquel en quien la proteinuria desaparece luego de una serie completa de corticoides a 2 mg/kg/día por 4-6 semanas. Se definió la CR como la falla en lograr remisión al cabo de estos plazos. La remisión se definió como el descenso de la relación proteinuria/ creatininuria a <0,2 g/g y remisión parcial al valor entre 0,2 y 2. Se definió recaída la reaparición de proteinuria nefrótica con una relación >2 g/g.
Se consideró CD cuando los pacientes presentaron dos o más recaídas consecutivas durante el descenso de la dosis de prednisona, o dentro de 15 días de su suspensión. Aquellos que presentaron más de tres recaídas en un período de 12 meses, o más de dos recaídas en 6 meses fueron recaedores frecuentes (RF); aquellos con recaídas que no alcanzaron esa frecuencia se denominaron recaedores esporádicos (RE)1,12. En este estudio, se consideraron en conjunto los CD y los RF dada la dificultad en diferenciarlos clínicamente y el tratamiento similar que se les indica. Los niños sin recaídas se denominaron no recaedores (NR)13-15.
En los pacientes en que el seguimiento se hizo durante un mínimo de 12 meses se estudiaron: frecuencia de recaídas, uso y respuesta a otras drogas inmunosupresoras, índice de masa corporal (IMC) y talla al inicio y al final del seguimiento, aparición de complicaciones, caída del filtrado glomerular, hipertensión arterial (HA) y muerte. Se definió como HA las cifras de presión arterial > percentil 95 para edad, sexo, y percentil de talla en menores de 13 años y para aquellos de 13 y mayores, las cifras > 130/8016).
Las variables cuantitativas se describieron con medidas de resumen y desvío y las cualitativas en frecuencias. El denominador para el cálculo de la incidencia se obtuvo del Sistema Nacional de Información (SINADI), que nos brindó los datos del número de niños menores de 15 años afiliados a ASSE en cada año, entre 2009 y 2013. Se comparó la edad del debut de los pacientes CS y los CR y el score Z del IMC y de la talla al inicio y al final del período de seguimiento mediante la prueba t Student. Se consideró significativa la p <0,05.
Los datos de los pacientes fueron anonimizados por un equipo ajeno a los investigadores, para resguardar su confidencialidad, tal como lo plantea la Ley de protección de datos personales y de habeas data (Ley 18331). El estudio fue aprobado por el Comité de Ética del CHPR.
Resultados
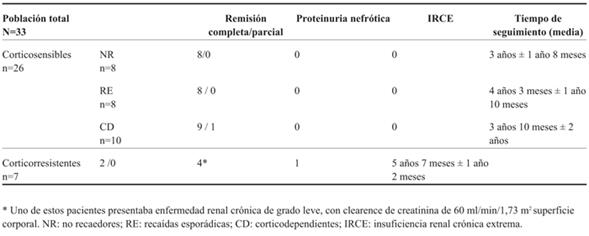
Se incluyeron 42 niños, relación sexo masculino/femenino 2,2/1, la media de edad al momento del diagnóstico fue de 4 años 7 meses ± 2 años 6 meses. Para la población de niños menores de 15 años asistidos en ASSE, se encontró una incidencia anual de 3,05/100.000 en los años 2009 a 2013. La (Tabla 1) muestra algunas características de la población total y la (Tabla 2) las de aquellos con seguimiento > 12 meses.
Tabla 2: Características de los pacientes con seguimiento >12 meses en función de la respuesta a corticoides (N=33).

Se comportaron como CS 34 niños (80,9%), CR 8; dentro del primer grupo incluimos un niño de 4 años de edad que presentó una remisión espontánea.
Los pacientes CS recibieron prednisona 2 mg/kg/día durante 4-6 semanas, pasando posteriormente a dosis alterna con un descenso gradual de los CC. Los pacientes sin remisión fueron catalogados como CR. Se realizó la biopsia renal, estudio genético en cuatro de ellos y descenso progresivo de la prednisona.
La media de edad del debut de los CR fue 2 años y 10 meses ± 1año 6 meses y de los CS 5 años ± 2 años 5 meses (p< 0,05).
En 33 niños se cumplió un seguimiento mayor o igual a 12 meses, se perdieron nueve pacientes por haber pasado a un servicio de asistencia privado, o por otras causas que desconocemos. La media de tiempo de seguimiento fue de 4 años ± 1 año 9 meses. En este grupo, 26 fueron CS (78,7%) y 7 CR.
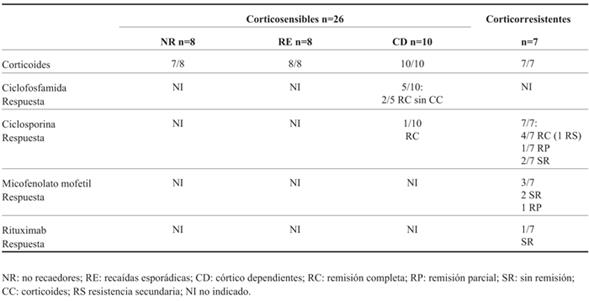
En el grupo de los 26 niños CS, 8 (30,7%) fueron NR; en ellos, la prednisona se retiró completamente en una media de tiempo de tratamiento de 5,4 meses. Los RE fueron 8 (30,7%); en ellos la prednisona se suspendió en su primer empuje en un plazo de tiempo promedio de 5,6 meses; el promedio del número de recaídas fue de 0,8 recaídas/año y éstas fueron tratadas con prednisona a dosis plena hasta tres días-una semana de lograda la remisión, al cabo de la cual se pasaba a dosis alterna con posterior descenso progresivo. El promedio de tiempo con prednisona luego de las recaídas fue de 3,5 meses. Los pacientes CD fueron 10 (38,5%). El tratamiento de las recaídas fue igual que para los RE, pero no pudo interrumpirse el tratamiento con prednisona sin reaparición de la proteinuria. Cinco pacientes recibieron tratamiento con ciclofosfamida (CF), el resto se mantuvo solo con corticoides a la dosis mínima supresiva de la proteinuria. La CF se administró a aquellos niños con requerimiento mayor a 1 mg/kg/día de prednisona. Se indicó en forma intravenosa a 500 mg/m2 en forma mensual durante seis meses. En dos niños se suspendió la prednisona a los tres meses de terminado el tratamiento con CF, en uno de éstos se reincorporó la prednisona a los siete meses por presentar una recaída. En otros dos pacientes se pudo realizar un descenso gradual, sin poder suspender la prednisona, y otro tuvo una recaída inmediata, no pudiendo descender la prednisona. El paciente con recaída a los siete meses, luego de la CF, recibió ciclosporina (CsA) a dosis de 4 mg/kg/día, con niveles valle entre 70-100 ng/ml, logrando una remisión mantenida y descenso de la prednisona hasta 0,2 mg/kg en días alternos.
A todos los niños CR se les realizó una biopsia renal. En todos los casos la lesión glomerular hallada fue EHFS variedad No Other Specification (NOS). El estudio genético para mutación de genes del tumor de Wilms WT1 y podocina NPH2 se realizó en cuatro pacientes CR, con resultado negativo.
Los siete pacientes CR recibieron CsA a una dosis de 3-5 mg/kg/día, que se ajustó al rango terapéutico y a la respuesta, el nivel valle obtenido estuvo entre 65-120 ng/ml. En cuatro pacientes se logró la remisión completa, otro tuvo una remisión parcial y los dos restantes no remitieron. Uno de los sensibles desarrolló una resistencia secundaria a la CsA al descender la dosis e intentar sustituirla por micofenolato mofetilo (MMF). El tiempo de tratamiento con CsA tuvo un rango de 3 años 6 meses - 5 años 9 meses en los sensibles a esta droga y fue de 2 años 7 meses en el paciente que logró una remisión parcial. En los pacientes sin respuesta a la CsA, ésta fue retirada a los 8 meses en uno de ellos y a los 12 meses en el otro. Entre los cuatro pacientes sensibles a la CsA, en tres de ellos se intentó reemplazar por MMF; uno de ellos presentó una respuesta parcial y transitoria, los otros dos no respondieron, por lo que se les administró nuevamente CsA. Recibieron el MMF durante 6 meses antes de retirarlo. La dosis de MMF indicada fue de 1.200 mg/m2/día v/o en dos dosis. No se pudo realizar dosificación plasmática, ya que no está accesible en nuestro medio. Uno de los dos pacientes resistentes a la CsA recibió dos dosis de rituximab, sin respuesta. La dosis administrada fue de 375 mg/m2 intravenosa, dos dosis separadas por una semana. Durante la segunda infusión, pese a la premedicación, presentó una reacción alérgica severa, por lo que no se administró una nueva dosis.
En la (Tabla 3) se muestran los tratamientos recibidos en cada grupo de pacientes y la respuesta obtenida.
La (Tabla 4) muestra la situación al final del período de seguimiento: los 26 pacientes CS se encontraban en remisión, en uno de ellos parcial; 16 estaban sin tratamiento. Entre los CD, seis estaban con prednisona entre 0,01-0,6 mg/kg en días alternos, uno con prednisona 1 mg/kg en días alternos por haber tenido un empuje reciente, otro con CsA y prednisona 0,2 mg/kg en días alternos y dos estaban sin tratamiento. De los cinco pacientes CD que recibieron CF, al final del seguimiento solo dos no recibían corticoides, los tres restantes recibían prednisona 0,3-0,6 mg/kg en días alternos. Entre los RE, dos de ellos recibían tratamiento corticoideo en días alternos (dosis 0,4 y 0,6 mg/kg respectivamente). Ninguno de los NR recibía tratamiento. En el grupo CR solo dos se encontraban en remisión completa bajo tratamiento con CsA, uno de ellos con prednisona 0,1 mg/kg días alternos; cuatro presentaban proteinuria nefrótica, uno de ellos presentaba una caída del filtrado glomerular a 60 ml/min/1,73m2 sc, y otro evolucionó a la insuficiencia renal crónica extrema y se encontraba en tratamiento dialítico. A uno de los pacientes en tratamiento con CsA se le realizó una segunda biopsia renal a los cinco años, no encontrándose elementos de nefrotoxicidad.
Los pacientes CD y CR recibieron enalapril como antiproteinúrico y nefroprotector.
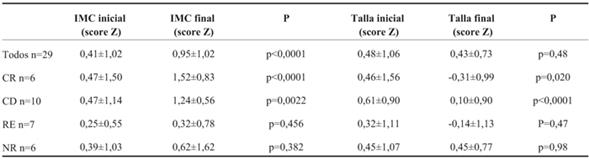
Se analizó el IMC y la talla en 29 pacientes; se perdieron los datos de cuatro pacientes, ya que los registros no estaban completos. Como se muestra en la (Tabla 5), la variación de score Z de IMC al inicio y al final del seguimiento fue significativa en los CD y CR, no así en los pacientes NR y RE. La evolución del score Z de la talla al inicio y al final del seguimiento tuvo una caída significativa en los pacientes CD y CR.
Las complicaciones infecciosas graves predominaron en el grupo de niños CR. Tres fueron hospitalizados por peritonitis reiteradas, dos por neumonías reiteradas con sepsis. Solo dos pacientes CS se hospitalizaron por infecciones: celulitis y neumonía.
En dos pacientes (uno CD y otro CR) se diagnosticó HA crónica.
No se registró ningún fallecimiento entre los casos en seguimiento.
Discusión
La Policlínica de Nefrología del CHPR, hospital de referencia para los niños usuarios del sector público, asistió un promedio de 8,4 pacientes nuevos por año durante el período detallado. Suponiendo que todos los casos de SNI pertenecientes a ASSE fueron referidos a esta policlínica de referencia especializada, la incidencia de 3,05/100.000 niños menores de 15 años es similar a la descrita en la bibliografía5-9. Este dato se refiere solo a la población de niños asistidos en ASSE.
Se trata de la segunda serie de pacientes del sector público con SNI publicada en nuestro medio17.
La mayor frecuencia en el sexo masculino está informada en la literatura10,14,17,18, pudiendo variar según la edad19. Esta se iguala en adolescentes y adultos20. Sureshkumar21 encuentra un predominio de mujeres entre los CR, lo que no coincide con nuestro hallazgo, hecho que podría deberse al escaso número de pacientes.
La edad media de presentación encontrada en la edad preescolar coincide con la descrita: 3 años19, o entre los 2 y 5 años3,14,17. Un hallazgo llamativo en esta serie es que el debut de la enfermedad fue a una edad significativamente menor en los CR. Por el contrario, la CR se describe a mayor edad6. En el estudio del ISKCD, el 80% de los niños con LGM (lesión característicamente CS) tenían una edad <6 años, mientras que solo el 50% de aquellos con EHFS se presentaban en este grupo etario7,18.
Aproximadamente el 80% de toda la población fue CS, y el resto CR por EHFS. Publicaciones internacionales señalan un aumento de los pacientes con SNI por EHFS, generalmente con peor respuesta a los CC22 y una disminución relativa de aquellos con LGM22-24.
La frecuencia hallada de los RE y los CD fue similar a la descrita20,25,26. Los niños que tienen sensibilidad corticoidea y no presentan recaídas en los seis meses posteriores al debut, tienen menos riesgo de recaer en la evolución25. Sureshkumar encontró que el sexo masculino y el tiempo corto desde la remisión y la primera recaída predicen recaídas frecuentes o córtico dependencia en la evolución21.
Nosotros no encontramos recaídas tardías, posiblemente debido al corto tiempo de seguimiento. Los pacientes CS, en un 20%-40%, pueden tener recaídas luego de los 18 años, subrayando la necesidad de seguimiento a largo plazo13-15,27. La necesidad de utilizar otras drogas inmunosupresoras, como ciclofosfamida y ciclosporina, así como la mayor frecuencia de recaídas en la niñez, son predictores de enfermedad activa en la edad adulta14,26. La actividad de la enfermedad puede persistir durante más tiempo en pacientes con debut antes de los 6 años, teniendo recaídas en la vida adulta10.
Se administró CF a 5/10 pacientes CD, con una respuesta poco favorable en relación con la posibilidad de suspender prednisona. La CF fue una droga de primera línea como tratamiento de los pacientes CD. La frecuencia de remisión con retiro de los CC es elevada, 67% a los dos años, fundamentalmente en niños dependientes a dosis menores de 1,4 mg/kg/día de prednisona28. La respuesta a la CF declina con el paso del tiempo y hasta un 50% tienen recaídas a los cinco años de seguimiento7.
El MMF es otra droga ahorradora de CC, aunque en esta serie no fue utilizado en el grupo CD, como actualmente está indicado. Tiene acción directa sobre el mesangio y los pedicelios y antiproliferativa de los linfocitos B y T29. La ventaja de esta droga es que si bien tiene menor eficacia que la CsA, no es nefrotóxica y la respuesta mejora cuando se alcanzan niveles séricos adecuados de ácido micofenólico30-32.
La CsA logró buena respuesta en el paciente CD, como está descrito; la duración del tratamiento es discutida debido a su nefrotoxicidad y a la dependencia que genera31,33. Para algunos autores, en pacientes CD la CsA debería evitarse, ya que, además, los pacientes tienen mayor tendencia a recaídas en la edad adulta26.
El rituximab, no administrado en estos pacientes, constituye otra alternativa terapéutica para los CD, aunque se desconoce la dosis y la duración óptimas en niños. A pesar de que en los estudios se destaca el aceptable perfil de seguridad, puede tener efectos adversos potencialmente graves34-37.
En los CR se realizó una biopsia renal, como se recomienda7,11,12, encontrándose en todos ellos EHFS, variante no especificada, la más frecuente38-40. Todos los pacientes CR recibieron CsA de acuerdo a las guías actuales1,11, lográndose remisión completa o parcial inicialmente en 5/7. La tasa de remisión con el uso de este fármaco asociado a inhibidores de la enzima de conversión varía en los diferentes estudios: de 20% a 80% a los dos años de tratamiento11,33,41. Se desconoce la duración óptima del tratamiento y se requieren estudios randomizados a gran escala para tener una evidencia fuerte que respalde las decisiones terapéuticas en los CR42. Dado que el SNCR es una enfermedad rara, las series publicadas son pequeñas, lo que hace difícil hacer recomendaciones con buen nivel de evidencia11.
En uno de nuestros pacientes con tratamiento prolongado con CsA, no se encontraron lesiones de nefrotoxicidad. Algunas guías proponen realizar biopsia renal a los pacientes que han recibido inhibidores de la calcineurina por dos años o más, para valorar la posible toxicidad1,2,11,31,39.
El MMF se indicó como alternativa para descender y suspender la CsA en tres pacientes CR; no se obtuvo respuesta en dos y en otro un efecto parcial y transitorio. Actualmente se recomienda hacer el intento de realizar la conversión a MMF para reducir la nefrotoxicidad, realizando dosificación de sus niveles plasmáticos, que aún no podemos realizar en nuestro medio11. Gipson y colaboradores no encontraron diferencia significativa entre el uso de CsA y el MMF asociado a altas dosis de dexametasona en CR con EHFS40. Para algunos autores la tasa de remisión completa o parcial con MMF en CR fue aproximadamente de 60%43,44. Los estudios disponibles muestran menor inducción de la remisión con MMF que con CsA, por lo que esta última sigue siendo la primera opción en CR1,11.
En esta serie, uno de los pacientes CR en remisión recibía prednisona 0,1 mg/kg/día asociada a CsA. Actualmente, no está recomendado continuar con dosis bajas de CC en los pacientes CR, planteándose un tiempo máximo de seis meses para su retiro, excepto en aquellos que se vuelven CS y CD11.
El rituximab se administró en un solo paciente CR sin respuesta; está descrita la pobre respuesta, aunque en algunos casos se podría lograr la remisión al reintroducir CsA o MMF34.
El estudio genético no arrojó resultados positivos, fueron investigados algunos de los genes responsables, pero podría tratarse de otra mutación no buscada, o aún no descrita4. Actualmente hay más de 50 genes que se expresan en los podocitos y se relacionan con el SN CR4. Hasta en un 30% de los pacientes CR pueden encontrarse mutaciones en los genes que modifican la estructura y la función podocitarias, con un comportamiento generalmente multirresistente a las drogas inmunosupresoras45-49. Pocos casos pueden tener remisión total o parcial con inhibidores de la calcineurina: 3% y 11%, respectivamente, en ambos casos transitoria. La posibilidad de hallar una mutación en los CR es inversa a la edad50. La posibilidad de un diagnóstico genético en los casos CR puede contribuir a tomar decisiones terapéuticas más racionales4,11.
Con respecto a la evolución, un paciente tuvo remisión espontánea, actualmente no vemos esta evolución dado que el tratamiento se inicia precozmente. En la era precorticoidea la remisión estaba entre 5% y 15% de los casos, luego de meses o años de enfermedad. La mortalidad previo al uso de CC y antibióticos era de 40%, fundamentalmente por complicaciones infecciosas y embólicas19,51,52).
La evolución de los pacientes CS fue buena, como está descrito. No hubo registro de mala adherencia al tratamiento, situación frecuente en adolescentes, lo que favorece las recaídas2,53. Aunque la evolución a largo plazo de los pacientes CS es favorable, esta enfermedad crónica y los efectos adversos de los medicamentos pueden tener consecuencias a largo plazo y sobre la calidad de vida de los niños y sus familias2,53.
Las complicaciones infecciosas fueron más frecuentes y graves en los pacientes CR, probablemente porque el mal control de la enfermedad perpetúa la situación de inmunodeficiencia que acompaña al SNI51.
En esta serie, dos pacientes CR presentaron caída del filtrado glomerular, uno de ellos ingresó a plan de sustitución de la función renal. El pronóstico en cuanto a la preservación de la función renal es excelente en los SNI CS13,18, con menos de 5% evolucionando a la caída del filtrado glomerular3. En contraste, un 50% de los CR puede evolucionar a la ERC con caída del filtrado glomerular o alcanzar la ERC extrema (ERCE) a los cinco años54. El pronóstico mejora con la respuesta favorable a la ciclosporina con la remisión parcial o total de la proteinuria38,39. El SNI CR, y la EHFS específicamente, es la causa más frecuente de ERCE de causa glomerular en niños38. La respuesta a los inhibidores de la calcineurina son indicadores de pronóstico favorable, mientras que la detección de una podocitopatía hereditaria es desfavorable respecto a la evolución a largo plazo en pacientes CR. Los niños con resistencia a múltiples fármacos tienen mayor sobrevida renal que aquellos con enfermedad genética55.
En relación con la evaluación del crecimiento, se pudo realizar en 29/33 pacientes, por tratarse de un estudio retrospectivo hubo pérdida de datos por mal registro de éstos. En los grupos de niños CD y CR encontramos importante afectación de la talla y del IMC. En el caso de los CD, la carga acumulativa de CC determinó una repercusión sobre ambos. La acción deletérea de los CC sobre el crecimiento es dependiente de la dosis y de la duración de la terapia, con aumento de peso y redistribución de la grasa corporal56.
Por otro lado, la proteinuria persistente determina una depleción de hormonas, generándose hipotiroidismo por pérdida de proteínas transportadoras y descenso plasmático de los transportadores de IgF1 e IgF257,58.
En 44% de los recaedores adultos se encontraron efectos adversos de los CC, fundamentalmente obesidad y osteoporosis, también baja talla y alteraciones cardiovasculares7. Se han descrito importantes alteraciones del comportamiento en pacientes con SNI CS59,60, no analizados en este estudio.
Las guías clínicas actuales proponen estrategias de uso de fármacos ahorradores de CC, minimizando su uso y promoviendo su retiro precoz1,11.
Quedan dudas por resolver: quiénes desarrollan SNI y cuál es su causa. Esta respuesta ayudaría a conocer los factores vinculados a las diferencias individuales en la respuesta a los medicamentos, así como los desencadenantes de las recaídas3. Las respuestas diferentes en cada paciente pueden explicarse por la heterogeneidad etiológica. La evaluación y el tratamiento del SNI nos enfrenta a un desafío en cada caso4.
El estudio presenta como debilidades el tratase de un análisis retrospectivo, el escaso número de pacientes y el tiempo de seguimiento corto en una patología crónica. El estudio no refleja la incidencia global del SNI en nuestro medio.
Conclusiones
Se trata del estudio de una cohorte histórica de niños procedentes de ASSE con SNI asistidos en el hospital pediátrico de referencia del país durante cinco años. La incidencia estimada es comparable a la de otras series publicadas. Para conocer la incidencia en toda la población de menores de 15 años a nivel nacional, se debería realizar un estudio que abarcara todas las instituciones de asistencia médica del país. Los resultados representan un aporte al conocimiento del perfil evolutivo de esta patología en pacientes usuarios del sector de asistencia pública. La mayoría de los casos fueron CS con mejor evolución y menos complicaciones, igual que en otras series.
Los pacientes CR se presentaron en niños de menor edad que los CS, tuvieron más complicaciones graves y mayor frecuencia de afectación de la función renal, constituyendo un desafío para el equipo de salud.
El crecimiento de los niños expuestos a altas dosis de CC se vio afectado. Se impone la necesidad de un tratamiento individualizado de acuerdo con las recomendaciones actuales para lograr mejores resultados con menores efectos adversos.