Introducción
La neumonía adquirida en la comunidad (NAC) es una enfermedad prevalente en niños, con importante morbimortalidad, pese a las acciones implementadas para disminuir su incidencia1,2. Streptococcus pneumoniae es el principal agente bacteriano, seguido de Haemophilus influenzae, Staphylococcus aureus, Streptococcus pyogenes y Mycobacterium tuberculosis3,4.
En Uruguay, en 1994 se integró al certificado esquema de vacunación (CEV) la vacuna conjugada para Haemophilus influenzae tipo b (VCHib), tras lo cual hubo una importante reducción en la incidencia de casos por este agente5. En 2008 y 2010 se incorporaron las vacunas neumocócicas conjugadas (VNC) 7-valente (VNC-7) y 13-valente (VNC-13), que lograron una reducción de 52% en la incidencia de NAC neumocócica y 41% en la incidencia de empiema neumocócico6.
Los niños con NAC pueden presentar numerosas complicaciones, las más frecuentes son: derrame pleural paraneumónico, empiema pleural y neumonía necrotizante (NN)7,8. En los últimos años se ha documentado un incremento de estas complicaciones8-10.
NN se refiere al desarrollo de necrosis, licuefacción y cavitación del parénquima pulmonar durante una infección7-11. Está determinada por la presencia del patógeno y la respuesta inflamatoria del huésped, con oclusión trombótica de capilares alveolares, que determinan isquemia y necrosis, eliminación del parénquima necrosado por vía canalicular y sustitución por cavidades aireadas denominadas neumatoceles7,8,12. El proceso de necrosis que ocurre en la periferia del pulmón da lugar a la formación de fístula bronquio-pleural (FBP)9,12,13. La incidencia de esta complicación ha variado, con un incremento reportado en varios países, en los últimos años8-11.
Los afectados por NN, en general, son niños en los que se infiere inmunocompetencia7,11,12. La presentación clínica habitual se caracteriza por fiebre prolongada, tos, decaimiento y dificultad respiratoria. Es frecuente que al momento de la consulta presenten mal aspecto general, insuficiencia respiratoria y shock. En la evolución es común que persistan febriles durante varios días y asocien sepsis, FBP, empiema, entre otras complicaciones7,14,15.
Los neumatoceles se visualizan en la radiografía de tórax como imágenes radiolúcidas, redondeadas, de paredes finas, rodeadas por consolidación parenquimatosa, pudiendo ser únicas o múltiples8,15. La tomografía computada (TC) evidencia pérdida de la arquitectura normal del parénquima, con disminución de la captación de contraste, y lesiones cavitadas, de pared delgada, de contenido claro, o aéreo, que no captan contraste7,12. La ecografía de tórax puede mostrar zonas de necrosis como áreas hipoecoicas; con Doppler se puede evidenciar hipoperfusión del parénquima7,12.
En los exámenes de laboratorio son frecuentes leucopenia o leucocitosis elevada, trombocitopenia, proteína C reactiva (PCR) elevada y lacto-deshidrogenasa (LDH) en líquido pleural aumentada.
El patógeno principal es S. pneumoniae. Algunos autores citan como serotipos más frecuentes a: 1, 3, 6B, 14, 19F16-17. Otros agentes que pueden estar involucrados son: S. aureus, H. influenzae, Streptococcus pyogenes y bacilos gramnegativos.
En el Hospital Pediátrico del Centro Hospitalario Pereira Rossell (HP-CHPR), institución de referencia nacional para la asistencia pediátrica, desde el año 2009 se adoptó una definición operativa de NN basada en las utilizadas por otros autores7,8,11,12,14,15,18, y en la observación y vigilancia clínicas del equipo de salud que asiste a estos niños. Dicha definición es la utilizada en este trabajo. Este estudio intenta contribuir con el conocimiento de esta patología, de gran morbilidad, cuyo tratamiento puede ser complejo.
Objetivo
Describir las características clínicas y evolutivas de niños hospitalizados por NAC en el HP-CHPR que desarrollaron NN como complicación, en los últimos 10 años.
Metodología
Se realizó un estudio descriptivo incluyendo los niños menores de 15 años que egresaron del HP-CHPR por NAC entre 1/1/2009 y 31/12/2018 y desarrollaron NN como complicación. Se utilizó la definición de NN adoptada en la institución.
La nómina de casos se obtuvo al final de cada año evaluado a través de la revisión del sistema de registro informatizado de pacientes de la institución, identificando los niños con diagnóstico de NAC que cumplían con la definición de NN. Se revisaron sus historias clínicas, extrayendo datos que fueron ingresados en una base informatizada, en forma anónima.
Se describió para cada año evaluado: número de casos de NAC y NN, tasas de hospitalización por NAC y NN y porcentaje de niños hospitalizados por NAC que evolucionó a NN.
Se describieron algunas características epidemiológicas (sexo, edad, enfermedades previas, inmunizaciones recibidas). De la clínica inicial se consignó: días de fiebre, administración de antibióticos previo al ingreso, presencia de neumonía multilobar e insuficiencia respiratoria. Se consideró neumonía multilobar a la presencia de dos o más focos de consolidación en la radiografía de tórax. Se definió insuficiencia respiratoria por la presencia de oximetría de pulso menor a 95%. De la paraclínica inicial se describió: cifra de leucocitos y PCR en sangre periférica y LDH en líquido pleural. De la evolución se consignó: presencia de empiema, FBP, neumotórax, pioneumotórax y pioneumatocele, necesidad de ingreso a centro de terapia intensiva (CTI), asistencia ventilatoria mecánica (AVM) y desarrollo de sepsis. Se describió tratamiento quirúrgico recibido: drenaje pleural y duración de éste, y resección pulmonar. Se describió duración de la fiebre luego del ingreso hospitalario, duración de la hospitalización y fallecimiento. Para el tratamiento médico-quirúrgico y la identificación de complicaciones se siguieron las recomendaciones de las Normas Nacionales de Atención Pediátrica19.
Se analizó la etiología según los resultados microbiológicos de los aislamientos en hemocultivo y cultivo de líquido pleural y la detección de antígenos solubles de S. pneumoniae y H. influenza tipo b en líquido pleural. En el año 2018 se sumó la aplicación de técnicas de amplificación de ácidos nucleicos múltiples (reacción en cadena de la polimerasa, RT-PCR), en muestras de líquido pleural, para S. pneumoniae y H. influenza tipo b. La detección de antígenos solubles se realizó por aglutinación de látex. La RT-PCR se realizó en sistemas cerrados de biología molecular (FilmArray®-Biomerieux, paneles de meningoencefalitis y bacteriemia)*.
* Para búsqueda de antígenos capsulares y detección de ácidos nucleicos no hay metodología aprobada para uso en líquido pleural, se aplican las diseñadas para meningoencefalitis a muestras de líquido pleural, en forma experimental.
De los gérmenes recuperados por cultivo se realizó identificación y análisis de susceptibilidad antimicrobiana en sistema automatizado VITEK 2®-Biomerieux20. Para H. influenza se realizó detección de -lactamasas por método de nitrocefín. De S. pneumoniae se determinó la concentración inhibitoria mínima por E-test para penicilina y cefotaxime20. Las cepas fueron enviadas al Laboratorio de Salud Pública para su tipificación.
De los niños que desarrollaron S. pneumoniae o H. influenzae tipo b, o ambas, se analizaron las dosis de vacunas recibidas. Se definió fallo vacunal para VNC, en presencia de serotipos vacunales, si la enfermedad comenzó luego de dos semanas tras la última dosis, en menores de 12 meses con dos dosis de vacuna y en mayores de 12 meses con tres dosis21. Se definió fallo vacunal para VCHib cuando la enfermedad se produjo luego de dos semanas, tras una única dosis de vacuna administrada en mayores de un año; o luego de una semana, tras la administración de dos o más dosis en niños de 12 meses o menos22.
El análisis estadístico se realizó en el programa SPSS. Como estadísticos descriptivos se utilizaron mediana, media y rango para variables continuas y porcentaje para variables discretas. En la comparación de variables se utilizó prueba de chi cuadrado y test de Mann-Whitney, tomando como nivel de significación 5%.
La comunicación de este trabajo cuenta con la aprobación del Comité de Ética y de las autoridades de la institución.
Resultados
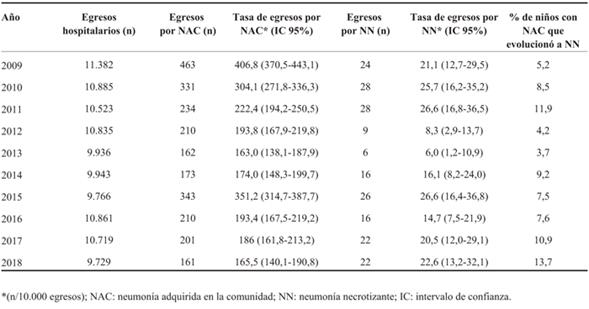
En el período estudiado egresaron 197 niños que cumplieron con la definición de caso de NN. En todos ellos la identificación inicial de los neumatoceles se realizó en la radiografía de tórax. En la (Tabla 1) se describen, para cada año evaluado: egresos totales, por NAC y NN, tasas de hospitalización por NAC y NN y porcentaje de niños hospitalizados por NAC que evolucionó a NN. En todo el período evaluado 7,9% de los niños hospitalizados por NAC desarrolló necrosis.
Tabla 1: NN en niños: 10 años de experiencia en un hospital pediátrico de referencia. Distribución anual de egresos totales por NAC y NN; tasas anuales de hospitalización por NAC y NN; porcentaje de niños con NAC que evolucionó a NN.
En la (Tabla 2) se muestran las características epidemiológicas, clínicas y los resultados del laboratorio al ingreso hospitalario. En la (Tabla 3) se describen evolución y complicaciones de los pacientes. En la (Tabla 4) se comparan las características de los casos con empiema asociado, con los que solamente presentaron NN.
Tabla 2: NN en niños: 10 años de experiencia en un hospital pediátrico de referencia. Características epidemiológicas, clínicas y resultados del laboratorio al ingreso.

Tabla 3: NN en niños: 10 años de experiencia en un hospital pediátrico de referencia. Evolución y complicaciones (N=197).

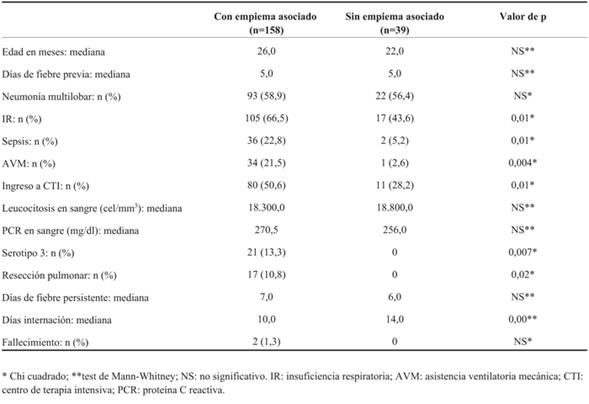
Tabla 4: NN en niños: 10 años de experiencia en un hospital pediátrico de referencia. Comparación de variables entre niños con empiema asociado y niños sin esta asociación
Se realizó drenaje pleural a 156 de los 158 niños que desarrollaron empiema. Permanecieron un promedio de 14,6 días (mediana 13,0; rango 4-50) con drenaje. Fueron valorados con TC 31 niños (15,7%); en todos se confirmó necrosis. En 15 de ellos se realizó resección pulmonar.
Se identificó el agente causal en 102 casos (51,8%): S. pneumoniae en 92, H. influenzae en 10, S. aureus en 2, S. pyogenes en 1. En tres niños hubo coinfección de dos patógenos: H. influenza y S. pneumoniae (n=2) y H. influenzae y S. pyogenes (n=1).
La etiología neumocócica fue confirmada por cultivo de sangre o líquido pleural, o ambos, en 46 niños, por detección de antígenos solubles en 34 y RT-PCR en 12. Todas las cepas aisladas por cultivos eran susceptibles a penicilina y cefalosporinas; de ellas se serotipificaron 45 (Figura 1).
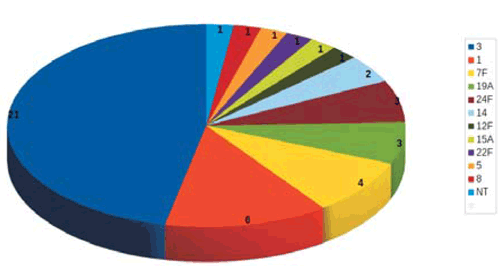
Figura 1: NN en niños: 10 años de experiencia en un hospital pediátrico de referencia. Serotipos de S. pneumoniae identificados (N=45). NT: no tipificable; ST: sin tipificar.
H. influenzae se diagnosticó por aislamiento en cultivo de sangre o líquido pleural, o ambos, en seis niños y por detección de antígenos solubles en cuatro. De las cepas aisladas en cultivos, tres eran serotipo b y tres no tipificables; uno de ellos era productor de beta-lactamasas. En los dos casos de neumonía estafilocócica se aislaron cepas de S. aureus meticilino resistente (SAMR).
Se diagnosticó falla vacunal en 18 niños: 15 de VCN y 3 de VCHib. Las fallas de VCN fueron para los serotipos: 3 (n=12), 1 (n=1), 14 (n=1) y 19A (n=1).
Los dos niños fallecidos pertenecían al sexo femenino, eran previamente sanos, menores de 5 años y tenían CEV vigente. Se aisló S. pneumoniae serotipo 3 en uno de ellos, confirmándose fallo vacunal. En el segundo paciente fallecido no se aisló germen.
Discusión
Al principio del período evaluado se constató una disminución en los egresos hospitalarios por NAC, vinculado a la introducción de VNC-7/13v. Reportes nacionales previos evidenciaron la efectividad de estas vacunas para controlar la enfermedad neumocócica y disminuir las hospitalizaciones por NAC neumocócica6,23,24. Luego de este descenso las tasas de egresos por NAC han sido variables. Es necesario mantener una vigilancia epidemiológica del comportamiento de esta patología.
Este estudio refleja que NN es una patología prevalente en la institución. Las cifras presentadas no representan la prevalencia de la enfermedad en la población general, ya que se circunscriben a un centro asistencial.
Las tasas anuales de egresos por NN han tenido un comportamiento variable en el período evaluado, sin una clara tendencia, con valores muy similares al inicio y al final del período. No se documentó el incremento en la prevalencia de esta complicación referido por otros autores8,9,25-27. En las dos últimas décadas, diferentes autores han reportado que 4% a 9% de los niños que requirieron hospitalización por NAC evolucionaron a NN8,9,12,28. En esta serie, en todos los años evaluados, los porcentajes de niños que presentaron esta complicación estuvieron en este rango.
La mayoría de los niños tenían más de 2 años y eran inmunocompetentes, lo cual coincide con lo publicado en trabajos tanto nacionales como internacionales7,11,12,14,15. La respuesta inflamatoria intensa de los huéspedes inmunocompentes es la principal causa de injuria tisular, lo que puede explicar parcialmente la gravedad de la patología. El porcentaje de niños con inmunizaciones vigentes fue menor a las cifras nacionales de coberturas vacunales6,23. La eficacia en la prevención de NAC por VCN se logra con la totalidad de las dosis29. Mejorar estas cifras es tarea de todo el personal sanitario, lo que permitirá un mejor beneficio de esta estrategia en la prevención de enfermedades.
La duración de la fiebre que presentaron los pacientes, previo al ingreso, fue prolongada, lo que evidencia demora en la consulta y tardanza en el diagnóstico y en el inicio del tratamiento. Esto puede permitir mayor replicación y mayor carga bacteriana7,12. A pesar de la amplia difusión de los programas de educación en salud que insisten en el diagnóstico precoz y la identificación de signos de peligro en niños con NAC1,2, se sigue asistiendo a casos con diagnóstico tardío.
La presencia de neumonía multilobar en niños que desarrollan necrosis ha sido documentada por otros autores, sugiere la presencia de mayor carga bacteriana y mayor agresividad por parte del patógeno7,12,15.
Este grupo de niños presentó gran morbilidad, con un porcentaje importante que presentó insuficiencia respiratoria o sepsis, o ambas; el requerimiento de ingreso a CTI y AVM fue elevado. Un comportamiento similar ha sido documentado en otras series de pacientes7,12,14-17,26,30,31).
Los exámenes de laboratorio iniciales demostraron valores elevados en los reactantes de fase aguda. Estos parámetros pueden contribuir a predecir una infección severa en etapas tempranas. Se consideran factores de riesgo independientes de NAC complicada y son aceptados como predictores de evolución a la necrosis(7, 9,11,14,15). La PCR es un reactante que al unirse al polisacárido C del neumococo acelera su tasa de eliminación; niveles elevados en niños con NAC complicada pueden significar mayor carga bacteriana8,25. Los leucocitos polimorfonucleares median el proceso de muerte celular; valores elevados pueden indicar mayor carga bacteriana7. La LDH es secretada por células que sufrieron necrosis, indicando injuria pulmonar determinada por necrosis32.
Un porcentaje muy importante de pacientes asoció empiema. Esta complicación es frecuente en niños con NN7,8,11,15,25,33. Ambos procesos presentan mecanismos patogénicos y fisiopatológicos similares. También fueron frecuentes otras complicaciones como pioneumotórax y neumotórax. La mitad de los pacientes desarrolló FBP, que traduce la presencia de necrosis en la periferia del pulmón7,13,14,18.
En todos los casos los neumatoceles se visualizaron en la radiografía de tórax. En una proporción pequeña de pacientes se solicitó TC, estudio con mejor sensibilidad para el diagnóstico de NN8,12. En la institución se reserva la realización de esta técnica diagnóstica para los casos en los que se prevé la necesidad de resección quirúrgica. Esta práctica ha sido reforzada durante los años de observación y vigilancia de estos pacientes.
Los pacientes de esta serie presentaron períodos muy extensos de fiebre luego del inicio del tratamiento antibiótico. Estos cursos febriles prolongados revelan la exposición del organismo a un proceso inflamatorio intenso y demorado, que está en la patogenia de la complicación. La respuesta inflamatoria del huésped, desencadenada por componentes bacterianos, es la principal causa de injuria tisular, fenómeno que persiste, pese al inicio del tratamiento antimicrobiano8,12,17,25.
El porcentaje de niños que requirió resección pulmonar fue pequeño, si se tiene en cuenta la gravedad de la enfermedad y se compara con otras series33. La mortalidad de estos niños no fue alta, pero superior a la observada en niños con NAC no complicada8,9,18,25,33.
El porcentaje de niños con confirmación etiológica fue muy superior a los casos de NAC no complicada8,9. Esto puede deberse a los altos índices de recuperación de gérmenes de líquido pleural, vinculado al gran número de niños que asoció empiema, y a la incorporación de diferentes técnicas diagnósticas. La proporción de casos con bacteriemia fue similar a otras series internacionales de enfermedad neumocócia invasiva2-4.
El patógeno más prevalente fue S. pneumoaniae, como ha sido documentado en otras series de pacientes7-9,12,14,26,33. Todas las cepas fueron susceptibles a los antibióticos recomendados como de primera línea para el tratamiento de NAC. Esta observación es muy importante, ya que afirma la vigencia de las recomendaciones nacionales19.
La mayoría de los serotipos de S. pneumoniae aislados están incluidos en las VCN. No se documentó incremento de serotipos no vacunales. El serotipo 3 fue el predominante. Varios autores han documentado mayor morbilidad asociada a este serotipo27. Se cree que la necrosis generada por estas cepas se debe a la rápida replicación y acumulación de polisacárido capsular, que induce una importante carga antigénica y reducción de la respuesta humoral25,26,29. Los casos por serotipo 19A no fueron frecuentes, como ha ocurrido en otras series16,27. La mayoría de las fallas vacunales estuvieron asociadas al serotipo 3. Es conocido que la inmunogenicidad y el nivel de protección de VCN varían entre los serotipos, siendo menor para el 321,33.
La comparación de variables entre niños que desarrollaron empiema y los que presentaron solamente NN permite algunas conclusiones importantes. La edad y la presentación inicial fueron similares para todos. Los niños que desarrollaron empiema presentaron mayor morbilidad, por lo que puede sospecharse que la gravedad observada en la presente cohorte pueda no estar determinada solamente por la necrosis, sino vinculada al desarrollo de ambas complicaciones, o solamente al empiema11,16,18,25. El valor de los reactantes de fase aguda fue similar entre ambos grupos, por lo que su incremento inicial no permitiría diferenciar entre ambas complicaciones. El serotipo 3 de S. pneumoniae se asocia a la concomitancia de ambas complicaciones.
Estos datos son una contribución para comprender la presentación y evolución clínica de esta enfermedad. Se deberá mantener la vigilancia activa en las hospitalizaciones por NAC y sus complicaciones, así como los posibles cambios en los serotipos causantes de la patología.
Conclusiones
- La NN fue una complicación poco frecuente, pero prevalente, de NAC en el HP-CHPR en el período analizado.
- La mayoría tenía más de 2 años, sin comorbilidades.
- Se presentó desde el ingreso hospitalario con elementos de gravedad.
- Una proporción importante de pacientes asoció empiema. La concomitancia de ambas complicaciones otorga mayor gravedad.
- La mayoría de los casos fue causado por S. pneumoniae, con una proporción importante causada por serotipo 3.















