Introducción
El absceso hepático (AH) es una patología poco frecuente en la infancia1. Se define como una colección localizada de pus, única o múltiple, resultante de cualquier proceso infeccioso, con destrucción del parénquima hepático2. Son más frecuentes en países en vías de desarrollo, especialmente en zonas tropicales y subtropicales2-4. En Uruguay no existen datos que permitan conocer la incidencia de la enfermedad.
Es más frecuente en varones, a todas las edades, y la causa de esto se desconoce2,3. En los niños algunas condiciones como parasitosis, procesos infecciosos contiguos y desnutrición, entre otros, predisponen a su desarrollo3,4. Se citan como factores de riesgo en la edad pediátrica: disturbios de la inmunidad innata, neoplasias y enfermedad de Crohn5-9. Un estudio realizado en Brasil por Ferreira y colaboradores10 identificó 65 casos de AH en niños en un período de tres años. Se observó asociación con infecciones de piel en 35%, antecedentes de traumatismos previos en 3% y no se hallaron factores de riesgo en el 46% de los pacientes8. Estos hallazgos son similares a los comunicados por otras series, en las que no fue posible establecer un factor causal en cerca del 50% de los casos11,12.
Las manifestaciones clínicas son inespecíficas. Los síntomas más frecuentes son fiebre y dolor abdominal. Pueden asociar malestar general, anorexia, vómitos, diarrea, pérdida de peso, dolor en hombro derecho (homalgia) y tos, entre otros. Al examen físico puede haber distensión abdominal, ictericia, hepatalgia o dolor abdominal difuso y hepatomegalia1-4,9.
Desde el punto de vista etiológico los AH pueden ser amebianos o piógenos2,4. En pediatría, cerca del 80% son de etiología piógena; el patógeno más frecuentemente aislado es Staphylococcus aureus. Otros patógenos que pueden estar involucrados son: Escherichia coli, Klebsiella, Enterobacter, Pseudomonas aeruginosa, Bartonella henselae, entre otros2,4,7,8,13,14.
En la década de 1990 se describieron, en diversas regiones del mundo, los primeros casos de infecciones adquiridas en la comunidad por cepas de Staphylococcus aureus meticilino resistente (SAMR) no multirresistente en pacientes sin factores de riesgo para adquirir infecciones por SAMR hospitalario. Estas cepas adquiridas en la comunidad (SAMR-AC), poseen un perfil particular de susceptibilidad a los antimicrobianos y un genotipo característico15-17. La cepa predominante en nuestro país, Clona Uruguay, difiere genéticamente de las cepas descriptas en Estados Unidos y Europa18,19. Posee un “casete cromosómico” característico denominado SSCmec tipo Ivc, que expresa la proteína de unión a la penicilina 2a (PBP2a), la proteína de unión al colágeno (cna) y la leucocidina de Panton-Valentine (PVL), las que le confieren sus mecanismos de virulencia18,19. En Uruguay, en el año 2001, se notificaron los primeros casos de SAMR-AC en adultos y niños20-22). Desde entonces se ha observado un aumento en la frecuencia de hospitalizaciones por infecciones no invasivas e invasivas a dicho germen. La forma clínica más frecuente de presentación es la infección de piel y partes blandas. En un porcentaje menor, pero con mayor morbimortalidad, se presenta como infecciones profundas e invasivas, tales como abscesos viscerales, miositis, infecciones osteoarticulares y neumonías complicadas con empiema y necrosis21-24.
El tratamiento, la evolución y el pronóstico del AH dependen de la etiología1. El tratamiento se basa en el empleo de antibióticos y drenaje quirúrgico, aunque en algunos casos solo se requiere tratamiento médico1. En los últimos años el empleo de antibióticos de amplio espectro, el desarrollo de técnicas de imagen, con posibilidad de drenaje percutáneo guiado por ellas, y el uso apropiado de cirugía han reducido la mortalidad a menos de 15%4.
El objetivo de esta presentación es comunicar el caso clínico de una niña con AH piogénico, cuya presentación clínica generó dificultades diagnósticas. Se solicitó previamente a la familia el consentimiento para su publicación.
Caso clínico
Niña de primera infancia, de 2 años de edad, procedente de buen medio socioeconómico. Sin antecedentes perinatales, personales, ni patológicos a destacar, con buen crecimiento y buen estado nutricional, desarrollo neuropsíquico acorde y certificado esquema de vacunación vigente. Sin antecedentes ambientales de interés patológico.
La enfermedad comenzó seis días previos al ingreso, con fiebre de hasta 39,8 ºC axilar. Presentó un vómito el primer día de enfermedad, que luego no reiteró, y dolor abdominal difuso desde el inicio del cuadro. Consultó varias veces por persistencia de la sintomatología. En todas las consultas se constató un examen físico normal.
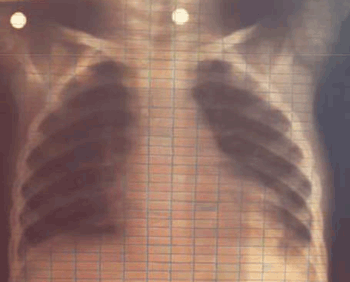
En la evolución agregó erupción cutánea en zona glútea y miembros inferiores, sin prurito, tipo habones, con halo periférico eritematoso y centro claro, por lo que consultó nuevamente. Los padres refirieron que en los últimos días se alimentaba menos que lo habitual. No presentaba síntomas respiratorios. Al examen físico se constató, a nivel pleuropulmonar, una disminución del murmullo alvéolo vesicular en extrema base de hemitórax izquierdo. Se realizó una radiografía de tórax que mostró una opacidad basal izquierda pequeña, sin derrame pleural (Figura 1). Se realizó diagnóstico de neumonía aguda comunitaria (NAC). Se planteó como etiología más probable Streptococcus pneumoniae, aunque la presencia de erupción cutánea podía sugerir como posible agente etiológico S. aureus. Se decidió el ingreso hospitalario y se inició tratamiento antibiótico con clindamicina intravenosa para cubrir ambos gérmenes.
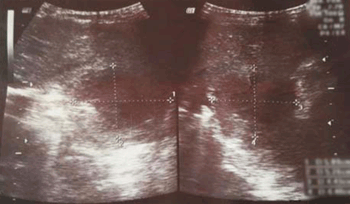
En la evolución persistió febril, con dolor abdominal difuso, manteniendo buen estado general. Por la persistencia de la sintomatología se reiteró la radiografía de tórax, que no evidenció cambios con respecto al estudio anterior. Se realizó una ecografía tóraco-abdominal que mostró una tumoración en el lóbulo izquierdo del hígado de 58 mm de diámetro mayor y 44 mm de diámetro menor (Figura 2). Tras ese hallazgo se realizaron tomografía computada (TC) y resonancia magnética (RM) de abdomen que evidenciaron una tumoración hepática única, en lóbulo izquierdo, sin elementos que permitieran identificar claramente su origen.
Para conocer la etiología de la tumoración se coordinó con cirujano pediátrico una laparoscopía exploratoria que permitió confirmar el diagnóstico de absceso único en el lóbulo izquierdo del hígado. Se drenó y se enviaron muestras para estudios bacteriológicos. El resto del hígado, peritoneo y órganos abdominales no presentaban alteraciones. El cultivo del material extraído desarrolló Staphilococcus aureus meticilino sensible.
Realizado el diagnóstico de AH estafilocóccico, se amplió la anamnesis a la familia, buscando factores de riesgo para el desarrollo de esta patología. Surgió el antecedente de un panadizo en un dedo de la mano, 15 días previos al inicio de la fiebre, como único dato que podría tener alguna relación en la patogenia de la enfermedad.
La evolución clínica posterior fue buena, sin fiebre ni otros síntomas. Recibió tratamiento antibiótico durante un mes con excelente evolución posterior. Al mes del diagnóstico se realizó un control con ultrasonido que no identificó cavidad residual, siendo el estudio completamente normal.
Luego de culminado el tratamiento se buscaron alteraciones de la inmunidad, aunque no existían antecedentes que las sugirieran, con dosificación de inmunoglobulinas, que fue normal.
Discusión
El caso relatado involucra una patología poco usual en la práctica pediátrica, más frecuente en países en vías de desarrollo, pero de gran importancia dada su elevada morbimortalidad1-3. En Uruguay no hay estudios que permitan conocer la incidencia de la enfermedad, aunque han sido publicados casos clínicos en niños5,13,14,24.
La clínica inicial del AH es inespecífica. Los síntomas y signos son comunes a otras patologías más frecuentes en la edad pediátrica. Esto puede determinar que existan dificultades en el diagnóstico y retraso en el inicio del tratamiento, como en este caso1,2,4,25. Es importante que el equipo de salud tenga presente esta entidad cuando se asisten niños con dolor abdominal y fiebre, cuya causa no es clara o la evolución no se ajusta a lo esperado.
La forma de presentación con signos sugestivos de NAC, como presentó esta paciente, ha sido comunicada por otros autores1,4,5,25. Los signos clínicos y radiológicos se deben a la inflamación de las estructuras locorregionales, favorecida por la cercanía del proceso infeccioso1,4. El retraso en el diagnóstico y el tratamiento puede determinar el desarrollo de otras complicaciones torácicas, como ha sido comunicado en pacientes adultos26.
Es importante investigar, a través de la anamnesis, la presencia de factores de riesgo y enfermedades predisponentes, que han sido enumeradas previamente3-9. En esta niña, al inicio, no se identificó ninguno de estos factores, situación que no debe sorprender ya que en un porcentaje importante de casos no se encuentra un factor causal11,12.
Por la cronología de los síntomas clínicos, se interpretó que en esta paciente los signos pleuro-pulmonares se debían a la inflamación contigua, como se comentó anteriormente. Pero debe tenerse en cuenta que algunos autores citan a la NAC como enfermedad subyacente, que puede predisponer al desarrollo de AH2,25.
En esta niña, luego de realizado el diagnóstico de AH, se profundizó en la anamnesis y los padres recordaron el antecedente de una infección de piel previa que había pasado desapercibida. Si bien es imposible demostrar una asociación de causalidad entre ambos procesos, las infecciones profundas por S. aureus pueden ser secundarias a bacteriemias causadas por infecciones superficiales19-22. Ferreira y colaboradores extrajeron como conclusión de su trabajo que las infecciones de piel causadas por S. aureus son un factor predisponente relevante para el desarrollo de AH10.
Aproximadamente dos tercios de los AH ocurren en el lóbulo derecho del hígado, y la mayoría son solitarios. La predilección por el lóbulo derecho puede ser atribuida al volumen de flujo venoso de la vena porta derecha y a que este gran vaso continúa la dirección de la vena porta común, mientras que la rama izquierda toma una dirección más horizontal2,4,6,9. En el caso presentado, el AH era único y estaba situado en el lóbulo izquierdo.
Con respecto a los estudios de imagen que pueden contribuir al diagnóstico, la radiografía de tórax puede evidenciar anormalidades en 50%-75% de los casos, consistentes en elevación del diafragma, atelectasias, derrame pleural y hepatomegalia. El ultrasonido puede demostrar la presencia de una tumoración y puede diferenciar entre masas sólidas y aquellas que tienen líquido en su interior4,5,11,24. Diferentes series han resaltado la importancia de este estudio en el diagnóstico del AH2,24,25. La TC con medio de contraste endovenoso puede demostrar la presencia de un halo hiperdenso en la periferia del absceso, que puede contribuir a diferenciar un AH de tumores vasculares2,24,25. Ninguno de estos estudios complementarios es absolutamente específico para diferenciar el AH de tumoraciones de otro origen1. En esta paciente los hallazgos imagenológicos orientaron el diagnóstico, demostrando la presencia de una tumoración hepática, aunque fueron inespecíficos para revelar la etiología de la misma.
El AH puede cursar con numerosas complicaciones, entre las que se encuentran: ruptura hacia la cavidad peritoneal, reportada en 2,5% a 17% de los casos, extensión a pericardio o pulmón y diseminación hematógena. Las complicaciones pleuro-pulmonares ocurren en 10% de los pacientes1,2,22,24,25. Estas últimas pueden ser: derrames serosos, atelectasias, empiema o fístula broncopleural26. Esta paciente no presentó ninguna complicación. Puede haber incidido en ello el antibiótico indicado desde el ingreso hospitalario.
El tratamiento de los AH consiste en una combinación de antibióticos y drenaje quirúrgico, aunque en algunos casos el absceso responde favorablemente solo al tratamiento médico1,2,4,8,9,24,25. Inicialmente se recomienda una penicilina penicilinasa resistente, más un aminoglucósido o cefalosporina de tercera generación, adaptándolo al resultado de los estudios bacteriológicos y la evolución1,2,22,25.
Las infecciones profundas por S. aureus adquiridas en la comunidad actualmente requieren el empleo de antibióticos de amplio espectro que cubran las cepas meticilino sensibles y meticilino resistentes19-22. En este caso se indicó clindamicina con este objetivo. Se recomienda que el tratamiento antibiótico se extienda por un mínimo de cuatro a seis semanas por vía parenteral durante las 2-4 semanas iniciales, seguido por vía oral1,2,4,24,25. En el caso de esta paciente el tratamiento se cumplió durante un mes con muy buena respuesta.
La resolución total de los AH es un proceso lento que puede requerir 20 meses o más. Los abscesos de mayor tamaño demandan más tiempo para resolverse que los más pequeños. La cavidad del absceso generalmente desaparece en forma gradual en el curso de meses, pero es frecuente observar lesiones quísticas persistentes, por lo que está indicado el seguimiento con ecografía hasta la resolución completa1,24,25. En esta paciente se documentó la resolución ecográfica al mes de realizado el diagnóstico.