Introducción
El tratamiento con surfactante endotraqueal en el síndrome de dificultad respiratoria (SDR) del recién nacido (RN) prematuro por déficit de surfactante ha demostrado mejorar la función respiratoria y ha logrado disminuir la mortalidad de forma significativa1. Diferentes trabajos han demostrado que la administración precoz de surfactante en las primeras dos horas de vida en los RN prematuros ventilados por SDR es más efectiva que la administración tardía y ha logrado disminuir la incidencia de broncodisplasia en este grupo de pacientes2,3.
Dado que se ha abandonado la intubación endotraqueal de los pretérminos de muy bajo peso como una práctica rutinaria, la forma de administrar precozmente surfactante en pacientes no intubados que respiran espontáneamente es sujeto de intensa investigación y está comenzando a ser parte del cuidado estándar de nuestros pacientes. Inicialmente se realizaba con el RN intubado, pero recientemente se ha publicado la experiencia de su administración endotraqueal con respiración espontánea, denominada internacionalmente Less Invasive Surfactant Administration (LISA) y localmente conocida como traqueoclisis4,5. En los últimos años se han buscado y establecido estrategias en la recepción del RN prematuro que tienen como objetivo minimizar la invasividad en las maniobras terapéuticas así como disminuir las complicaciones a corto, mediano y largo plazo derivadas de un nacimiento prematuro. En Uruguay, la administración de surfactante exógeno se realiza desde 1990 y existe acceso universal a su uso6.
El avance en las técnicas de administración de surfactante mínimamente invasivas y los estudios en relación con la administración precoz de surfactante han mostrado que la aplicación orofaríngea de surfactante, previo al inicio de la primera inspiración, disminuye los requerimientos de intubación, mejora la oxigenación y favorece la transición cardiovascular7,8. Desde el año 2016 en Europa se está desarrollando un ensayo randomizado controlado (POPART, Prophylactic Oropharyngeal Surfactant For Preterm Infants: A Randomised Trial, EudraCT 2016-004198-41) en RN menores de 29 semanas, con riesgo de enfermedad de membrana hialina, a quienes se les administra surfactante orofaríngeo con las primeras insuflaciones pulmonares. Teniendo como objetivo la insuflación y aireación pulmonar más allá de cualquier efecto sobre el incremento del pool de surfactante y buscando incrementar el nivel de evidencia de esta práctica9.
En el Departamento de Neonatología del Hospital de Clínicas la práctica habitual es la atención del RN menor a 32 semanas en los primeros minutos de vida posnacimiento sin pinzar el cordón e iniciando de inmediato apoyo nasal con presión positiva al final de la espiración. La introducción de surfactante exógeno en la orofaringe antes del inicio de las primeras inspiraciones es una maniobra sencilla durante esta modalidad de manejo, mientras la circulación umbílico placentaria aún persiste10.
En este contexto nos hemos propuesto investigar la administración precoz de surfactante en niños con riesgo de desarrollar dificultad respiratoria, de forma mínimamente invasiva, con una técnica fácil de llevar a cabo mientras se mantiene la circulación placentaria, que se plantea como una ventaja para disminuir la morbimortalidad de los pretérminos, aun en maternidades de baja complejidad.
A continuación se detalla la experiencia de los primeros cuatro casos realizados (el primer caso fue el 29 de setiembre de 2017). Contamos con la aprobación del protocolo del Comité de Ética del hospital y con el consentimiento informado y firmado de los padres.
Casos clínicos
Caso 1
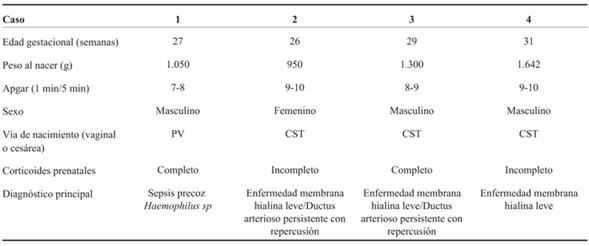
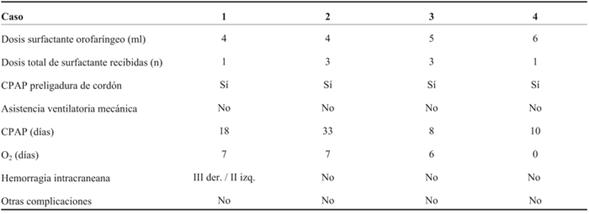
RN, sexo masculino, 1.050 g, nacido a las 27 semanas de edad gestacional (EG) por vía vaginal. El nacimiento vaginal espontáneo ocurrió 60 horas después de la rotura prematura y prolongada de las membranas ovulares, habiendo completado previamente el curso completo de corticoides para la maduración pulmonar fetal. Inmediatamente después del nacimiento, el RN fue colocado en la pared abdominal materna en una bolsa plástica, manteniendo la circulación fetoplacentaria. Simultáneamente, un operador, en este caso residente de Neonatología, administró un bolo de 5 ml de Survanta® (previamente cargado en la jeringa y llevado a temperatura ambiente) con una sonda de alimentación orofaríngea colocada en la hipofaringe antes del inicio de la respiración del RN. Al mismo tiempo, se colocó la pieza nasal para administrar presión positiva continua en la vía aérea. Este procedimiento tomó los primeros 5 segundos de vida, lo cual fue calculado según análisis de video realizado posterior al nacimiento. Una vez que las piezas nasales estuvieron en posición, una insuflación mantenida de 5 segundos fue aplicada con presión inspiratoria positiva (PIP) de 20 cm H2O y presión positiva del final de la espiración (PEEP) de 5 cm H2O durante 5 segundos, con oxígeno al 100%, único disponible en el lugar de recepción. El RN inició respiraciones espontáneas en los primeros 30 segundos posnacimiento. El cordón fue pinzado a los 2 minutos después de nacer. El RN fue tratado con presión positiva continua de la vía aérea (CPAP) aplicada mediante pieza nasal. De inmediato se redujo la FIO2, siendo a la hora de vida de 23% y en la segunda hora de 21%. Se inició nutrición enteral con leche materna fresca en las primeras horas de vida. El RN no recibió inotrópicos. Presentó SDR leve, coincidiendo con suficiente aireación pulmonar en la radiografía de tórax, por lo que no requirió una segunda administración de surfactante. Los resultados iniciales de laboratorio mostraron desarrollo de Haemophylus influenza en sangre, con lo que se realizó diagnóstico de sepsis precoz que fue tratada hasta los 21 días con cefalosporina de tercera generación. El estudio de la placenta reveló la confirmación del germen Haemophylus influenza, coincidiendo con los hallazgos iniciales. La ecografía transfontanelar realizada al tercer día de vida mostró hemorragia intraventricular (HIV) grado III a derecha y grado II a izquierda, estando al mes de vida incambiada respecto a los hallazgos iniciales, con signos de hemorragia evolucionada (reabsorción y reorganización del sangrado), sin desarrollo de hidrocefalia. En la evolución, el paciente presentó buen crecimiento en percentil 10, según curvas de la Organización Mundial de la Salud (OMS) para su edad gestacional. Actualmente el paciente se encuentra en seguimiento de su desarrollo en la policlínica de RN de alto riesgo del Hospital Universitario, y muestra una adquisición de conductas con leve atraso para la edad gestacional corregida, según la pancarta de desarrollo de CLAP-OPS utilizada por el Ministerio de Salud, validada como instrumento para la pesquisa de problemas de desarrollo en menores de 5 años en Uruguay11. La última ecografía encefálica a los 3 meses y 20 días de edad gestacional corregida, informa ventrículos de dimensiones normales, a nivel de zona de sangrado reorganización del coágulo sin otros elementos que afecten la sustancia blanca.
Caso 2
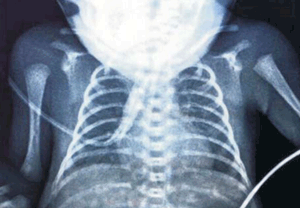
RN, sexo femenino, 915 g, 26 semanas de EG. Segunda gestación, embarazo bien controlado que se interrumpió por síndrome de HELLP (según su sigla en inglés, significa hemólisis, aumento de enzimas hepáticas y trombocitopenia). Maduración pulmonar fetal incompleta. Cesárea de urgencia, nacimiento del RN en capullo, se colocó en bolsa plástica estéril para evitar pérdidas de calor. Siguiendo el protocolo descrito en el caso 1 se realizó la recepción. Brevemente: previo al pinzamiento de cordón umbilical y a la primera inspiración se instiló bolo de 4 ml de Survanta® en orofaringe a través de sonda de alimentación. Simultáneamente se colocó pieza de CPAP nasal y se aplicó una insuflación mantenida de 20 cm de H2O durante 5 segundos, manteniendo una PEEP de 5 cm de H2O durante todo el procedimiento con FiO2 de 1. Se pinzó el cordón al cesar el flujo placentario y se trasladó a una termocuna manteniendo respiraciones espontáneas, por lo que continuó en CPAP y se trasladó a UCIN de la misma institución. A la hora de vida se obtuvo radiografía toracoabdominal (Figura 1), sin elementos de enfermedad de membrana hialina. A las 2 horas de vida se logró FiO2 de 0,21. Recibió dos dosis adicionales de surfactante por técnica mínimamente invasiva, dado el aumento de requerimientos de oxígeno en la evolución. A las 48 horas de vida, diagnóstico de ductus arterioso permeable con repercusión hemodinámica, que se trató con paracetamol intravenoso durante tres días, con evolución favorable, confirmándose cierre ecográfico al cuarto día de vida. Ecografías encefálicas normales a las 24 horas de vida, al mes de vida y a las 36 semanas de EGC. No contamos con el seguimiento al alta de esta paciente.
Caso 3
RN, sexo masculino, 1.300 gramos, 29 semanas de EG. Madre hipertensa crónica. Embarazo bien controlado, complicado con diabetes gestacional. Recibió inducción de la maduración pulmonar fetal completa a las 29 semanas. Cesárea de urgencia por preeclampsia severa, extracción podálica, se colocó en bolsa de polietileno. Tal como en los casos 1 y 2, se administró surfactante orofaríngeo 5 ml Survanta® a través de sonda de alimentación en la orofaringe, concomitante administración de presión positiva continua en la vía aérea, con insuflación sostenida de 5 segundos, PIM 20 cm H2O, PEEP 6 cm H2O, flujo 8 L/min, FiO2 1. Dichos procedimientos se realizaron con circulación fetoplacentaria intacta. Se mantuvo en CPAP desde el ingreso a la unidad hasta los ocho días de vida. Dada la persistencia del trabajo respiratorio se administraron dos dosis de surfactante por traqueoclisis. A las 27 horas de vida se diagnosticó un DAP, logrando cierre farmacológico a las 72 horas. Ecografía encefálica normal a las 24 horas de vida y en su evolución hasta el alta de UCIN. Crecimiento en percentil 50-75 según curvas de la OMS para su EG, desarrollo con adquisición de conductas normales para EG. Seguimiento por pediatra en su ciudad de origen y en policlínica de seguimiento de recién nacidos de alto riesgo en Hospital Universitario, mediante el mencionado instrumento para la pesquisa de problemas del desarrollo11).
Caso 4
RN, sexo masculino, 1.642 g, 31 semanas de EG. Embarazo insuficientemente controlado. Recibió inducción de la maduración pulmonar fetal incompleta una hora antes del nacimiento. Cesárea de urgencia por preeclampsia de difícil control. Extracción cefálica, se colocó en bolsa de polietileno, y siguiendo el protocolo de los casos previos se instilaron 6 ml de surfactante orofaríngeo Survanta® a través de sonda de alimentación orofaríngea. De manera concomitante se aplicó una insuflación sostenida previo a la primera respiración espontánea, con una PIM de 20 cm H20, PEEP 6 cm H20, flujo de 8 L/min, FiO2 1, por 20 segundos, manteniendo la circulación fetoplacentaria. En la evolución se disminuyeron los requerimientos de oxígeno, quedando en CPAP. No requirió dosis posteriores de surfactante. Ecografía encefálica normal a las 24 horas de vida y en la evolución posterior hasta el alta de UCIN. El crecimiento fue en percentil 50-75 según curvas de la OMS; en el desarrollo, la adquisición de conductas fueron normales para la edad gestacional y el seguimiento se realizó en policlínica con pediatra de referencia y policlínica de seguimiento de recién nacidos de alto riesgo del Hospital Universitario mediante el mencionado instrumento para la pesquisa de problemas del desarrollo11).
Discusión
Con el cambio de paradigma en la recepción de los prematuros, especialmente de los más pequeños, que implica acompañar una transición a la vida extrauterina guiada por los eventos fisiológicos, diversas técnicas mínimamente invasivas de administración de surfactante han sido reportadas desde diferentes servicios de neonatología3,12.
Dichas técnicas han buscado disminuir la morbilidad y la mortalidad en esta población. Como se ha mencionado, el protocolo de asistencia inicial utilizado en nuestro servicio para la recepción del RN pretérmino incluye la aplicación de presión positiva previo a la ligadura oportuna de cordón umbilical, favoreciendo así el inicio rápido de la respiración, y para esta serie de casos se incorporó la aplicación de surfactante orofaríngeo concomitantemente al apoyo con CPAP. Esta estrategia de recepción responde a los lineamientos de la neonatología moderna2, la cual ha llevado a disminuir notablemente en los últimos años la invasividad de los tratamientos13.
La administración de surfactante por vía orofaríngea en los prematuros con mayor riesgo de presentar un SDR ha logrado disminuir la necesidad de intubación de rescate en los menores de 25 semanas, así como la incidencia de algunas de las complicaciones derivadas de la ventilación mecánica7,8.
Como se ha mencionado anteriormente, las estrategias de recepción del prematuro extremo en los centros de primer nivel tienen como uno de sus principales objetivos evitar la intubación endotraqueal al momento de la recepción, ya que esto determina una mejor sobrevida con menor morbilidad secundaria a la asistencia ventilatoria mecánica14,15.
Nuestros resultados orientan a considerar que la administración de surfactante por vía orofaríngea antes de la primera inspiración espontánea puede ser efectiva, factible, segura y simple. Si bien este aspecto es aún terreno de discusión, diferentes trabajos han señalado posibles beneficios en estos casos. Estudios en animales han demostrado que el agente tensioactivo se distribuye de manera más uniforme y que la función pulmonar se mantiene durante un período de tiempo más prolongado si el surfactante se administra a un pulmón lleno de líquido en lugar de un pulmón lleno de aire8,16.
Dado que muchos de los nacimientos pretérmino se relacionan con la existencia de una corioamnionitis materna, siendo la inflamación un evento inevitable en el pulmón tras el nacimiento pretérmino, la administración de surfactante precoz e incluso previa a la ventilación a presión positiva podría determinar un efecto antiinflamatorio, tal como lo han demostrado algunos trabajos realizados en animales recién nacidos17.
Como se muestra en la (Tabla 1) y (Tabla 2), que resumen nuestra serie de casos, esta técnica no ha determinado complicaciones y ha logrado mejorar la estabilización respiratoria en la transición a la vida extrauterina. Por lo tanto, al igual que en publicaciones previas, la técnica es segura, pues no se encontraron efectos adversos durante ni posteriormente a su administración.
En los casos presentados se observó una buena evolución de los pacientes, no existió necesidad de ventilación mecánica invasiva, evitando las complicaciones que derivan de la misma. Este protocolo aplicado nos mostró que es posible disminuir la invasividad hacia los pretérminos de muy bajo peso sin generar un aumento en los resultados negativos. Por el contrario, aun con una infección connatal confirmada, el paciente evolucionó favorablemente a pesar de presentar una hemorragia intracraneal severa. Las edades gestacionales incluidas en esta serie de casos fueron seleccionadas en función de lo reportado en la bibliografía para el uso de surfactante orofaríngeo7,8 y considerando el riesgo de desarrollar dificultad respiratoria, como en el caso 4, que recibió en forma incompleta corticoides para la inducción de la maduración pulmonar18.
La técnica de administración de surfactante aquí presentada tiene la ventaja de ser una técnica sencilla, por lo que requiere un entrenamiento básico y la vuelve una muy buena estrategia para la recepción del prematuro en centros de menor nivel, logrando estabilizarlo para el traslado posterior a un centro de mayor complejidad.
Acompañando el progreso hacia una mejora en la atención inicial del pretérmino, orientada hacia la suma de acciones no invasivas y profilácticas que estén guiadas por la fisiología de transición de este grupo de pacientes, es que hemos presentado esta serie de casos. En apoyo de la capacidad ventilo respiratoria espontánea de la mayoría de los pretérminos se considera oportuno administrar el surfactante cuando aún los pulmones no se llenaron de aire, evitando así las alteraciones hemodinámicas iniciales que pudieran conducir a complicaciones trascendentes19.
Conclusiones
Hemos analizado una serie de cuatro casos de pretérminos, en un rango de 26 a 31 semanas de EG, que recibieron surfactante orofaríngeo y presión positiva continua en la vía aérea durante el mantenimiento de la circulación placentaria. La técnica utilizada resultó factible, segura y reproducible. A su vez, se plantea como una innovación en la asistencia inicial de los pretérminos en riesgo de SDR, que puede ser aplicada tanto en instituciones de tercer nivel de atención como de menor complejidad, propendiendo al desarrollo de estrategias que disminuyan la morbimortalidad en un grupo de pacientes especialmente vulnerable. La ausencia de complicaciones tras esta técnica nos impulsa a continuar trabajando en el camino de la neonatología no invasiva ampliando el número de pacientes, tal como se está realizando con esta técnica en otros centros.