Introducción
En los niños críticamente enfermos es frecuente la presencia de dolor y ansiedad, secundario a las maniobras invasivas, así como por la presencia de prótesis necesarias para el tratamiento de los diferentes fallos orgánicos. Un inadecuado manejo de la sedación y analgesia puede asociarse con malos resultados clínicos debido al estrés fisiológico permanente que genera efectos deletéreos en el estado nutricional e inmunitario. Los objetivos de la sedoanalgesia en el niño críticamente enfermo son aliviar el dolor y la ansiedad para permitir la implementación de las medidas invasivas para una adecuada asistencia. Sin embargo, la sedación y analgesia farmacológicas no están exentas de riesgos. Tanto la infrasedación como la sobresedación se asocian a peor evolución de los pacientes1.
La titulación de la dosis apropiada para una adecuada sedación y analgesia en pediatría suele ser dificultosa debido al amplio rango de edades y las distintas etapas madurativas del neurodesarrollo. A su vez, la variabilidad en el metabolismo de los fármacos y los cambios del requerimiento de sedación durante el curso de la enfermedad hacen difícil estandarizar las dosis2,3. Por estas particularidades, se recomienda el uso de escalas para determinar el nivel de sedación.
Los analgésicos y sedantes más utilizados son los opioides y las benzodiacepinas (BZD). Tanto el sedante como el analgésico ideal sería aquel que proporcione un nivel óptimo de sedación y analgesia, con baja incidencia de efectos adversos, sin efectos acumulativos ni riesgo de generar dependencia física4,5.
La tolerancia y la dependencia física suelen ser desarrolladas durante una administración prolongada o en infusión continua de estos fármacos. La suspensión brusca o disminución rápida de BZD y opioides aumenta el riesgo de aparición de síndrome de abstinencia (SA)6. Se reconocen como principales factores de riesgo para el desarrollo de SA a las dosis acumulativas elevadas de midazolam (≥60 mg/kg) y de fentanyl (≥1.500 µg/kg)7. Fernández-Carrión y colaboradores determinaron que dosis de fenatnyl >480 µg/kg y de midazolam >40 mg/kg se asocian con una elevada probabilidad de SA8.
Por el contrario, una sedación o analgesia deficiente se asocia a eventos riesgosos como la asincronía paciente-ventilador, isquemia cerebral-miocárdica y extubación accidental5. En 2012 se realizó un estudio en la Unidad de Cuidados Intensivos de Niños (UCIN) del Centro Hospitalario Pereira Rossell (CHPR), donde se cuantificó el uso de los fármacos utilizados para sedación y analgesia con el objetivo de lograr la adaptación a la asistencia ventilatoria mecánica (AVM). Se observó que las dosis acumulativas fueron elevadas y cercanas al valor que se asocia con un riesgo elevado de desarrollar SA. También se detectó una importante diferencia en más entre las dosis indicadas y las recibidas por los pacientes. A su vez, se observó la falta de uso de escalas para evaluar el nivel de sedación y analgesia (Idiarte L. Sedación y analgesia en la unidad de cuidados intensivos de niños del Centro Hospitalario Pereira Rossell. Universidad de la República-Facultad de Medicina; 2012).
El presente estudio se realizó con el objetivo de cuantificar las dosis acumulativas utilizadas de los fármacos usados para sedación, analgesia y paralización en niños en AVM hospitalizados en UCIN. Como objetivo secundario se planteó comparar los resultados obtenidos con el antecedente previo realizado en UCIN del CHPR en el año 2012.
Material y método
Se realizó un estudio observacional descriptivo y prospectivo en el período comprendido durante los meses de mayo a setiembre de 2017. Se incluyeron pacientes ingresados a UCIN del CHPR que requirieron el uso de sedación, analgesia y paralización muscular para lograr la adaptación a la AVM. Se excluyeron aquellos niños con enfermedades neurológicas graves (parálisis cerebral, retardo mental severo, encefalopatía grave o epilepsia de difícil control). Para caracterizar la población se registraron las siguientes variables: sexo, edad, peso, diagnóstico al ingreso, comorbilidades, duración promedio de la AVM.
En cuanto a la sedación, analgesia y paralización muscular, las variables que se registraron fueron las siguientes: fármacos utilizados, dosis indicada, dosis acumulativas recibidas versus dosis acumulativas indicadas, duración del tratamiento con cada uno de los fármacos utilizados para sedación y analgesia y paralización. Los datos obtenidos en esta oportunidad, se cotejaron con aquellos que fueron obtenidos en 2012. Se compararon dosis acumulativas de midazolam, fentanyl, atracurio y la diferencia entre las dosis indicadas y las recibidas en ambos períodos. Se identificó en cada año la cantidad de niños que superaron dosis acumulativas de fentanyl mayor a 480 µg/kg y los que superaron una dosis de midazolam mayor a 40 mg/kg.
Las dosis acumulativas se expresaron como medias. Para el análisis estadístico de los datos se utilizó el programa SPSS. La comparación de medias se realizó a través del test de t para el análisis de las variables continuas. Para comparar variables cualitativas se utilizó el test de chi cuadrado.
Las fuentes de datos fueron las planillas de controles de enfermería y las indicaciones médicas realizadas a través del llenado de una ficha creada para tal fin.
El estudio contó con la autorización del Comité de Ética del CHPR y se solicitó el consentimiento a los padres.
Resultados
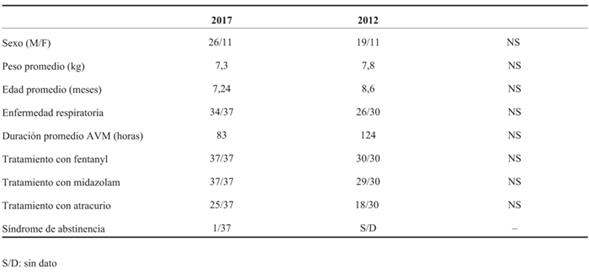
Se incluyeron 37 pacientes hospitalizados en UCIN que requirieron AVM y recibieron tanto BZD u opioides. En 34 casos la causa que determinó la AVM fue de origen respiratorio. Todos recibieron BZD y opioides, y 25 fueron paralizados con atracurio. En la (Tabla 1) se muestran las características generales de la población de los años 2017 y 2012.
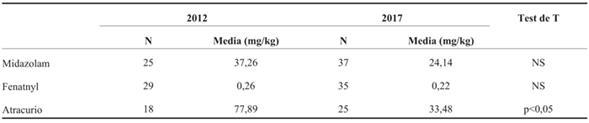
El promedio de las dosis acumulativas de midazolam, fentanyl y atracurio obtenidas durante el estudio se muestran en la (Tabla 2). En dicha tabla también se presentan las dosis acumulativas de 2012. Se observó disminución en las dosis acumulativas de los tres fármacos. Para el caso de atracurio dicha diferencia fue significativa. En 2012, 46% recibieron dosis acumulativas mayores de 40 mg/kg de midazolam y 23,3% mayores a 480 mg/kg de fentanyl. En 2017, 8,1% recibieron dosis acumulativa mayor a 40 mg/kg de midazolam y 5,4% recibieron mayor a 480 µg/kg de fentanyl. La diferencia observada para midazolam fue significativa (p=0,026). Para el caso de fentanyl, no alcanzó la significación estadística (p=0,173). Se detectó un caso de SA en el período de estudio en un paciente que requirió AVM por ocho días.
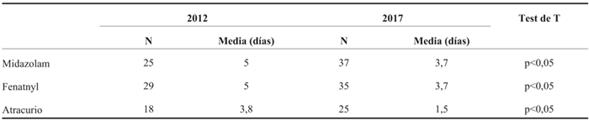
La duración promedio del tratamiento con midazolam, fentanyl y atracurio se muestran en la (Tabla 3). A su vez, se comparan con los datos obtenidos en 2012. Se observó una disminución significativa en la duración del tratamiento con los tres fármacos.
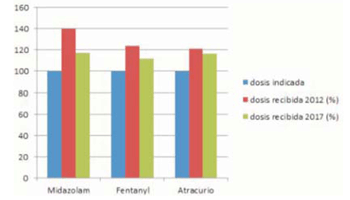
Se vio discordancia entre las dosis indicadas y las recibidas. En 2017, la dosis administrada de midazolam fue 17,5% mayor a la indicada; para fentanyl, 12,1% mayor y 16,3% mayor para atracurio. En 2012, las dosis administradas de midazolam fue 40% mayor a la indicada, para fentanyl 24% mayor y para atracurio 21% más. En la (Figura 1) se muestran estos datos.
Discusión
La sedación, analgesia y la paralización son intervenciones necesarias para el adecuado manejo de los niños que se encuentran en AVM. En el año 2012 se realizó una primera experiencia de cuantificar el uso de BZD, opioides y paralizantes musculares. De los resultados de mayor trascendencia en dicha oportunidad, se destacaron las dosis elevadas de midazolam y fentanyl y la falta de uso de escalas para valorar el nivel de sedación y analgesia en niños que se encontraban en AVM. Esta fue una de las principales estrategias adoptadas luego del 2012 para intentar mejorar la situación (Idiarte L. Sedación y analgesia en la unidad de cuidados intensivos de niños del Centro Hospitalario Pereira Rossell. Universidad de la República-Facultad de Medicina; 2012). Se dispone de diferentes escalas, dentro de estas, la de Ramsay y Comfort es la de mayor aceptación en pediatría9,10. El uso de estas escalas se ha asociado a diferentes beneficios, tales como una menor duración de la AVM, así como a una menor necesidad de opioides y BZD11.
Al realizar la comparación entre los resultados obtenidos en 2017 con 2012, las dosis acumulativas de midazolam y fentanyl disminuyeron, sin lograr la significación estadística. Las dosis acumulativas de atracurio disminuyeron más de 50% a pesar de haberse realizado paralización muscular en un porcentaje similar de pacientes. A su vez, disminuyó la cantidad de pacientes que superaron las dosis acumulativas de fentanyl mayor a 480 µg/kg y de midazolam mayor a 40 mg/kg. La duración del tratamiento con estos tres fármacos también presentó una disminución significativa al realizar la comparación 2017 con 2012.
Es necesario reflexionar sobre las posibles causas de estas observaciones y de los beneficios que de ellas derivan. Una de las posibles explicaciones es que la duración de la AVM disminuyó al comparar ambos períodos. Esto determina que se utilice una menor cantidad de estos fármacos. Es probable que el conocimiento cada vez mayor de los efectos deletéreos de la AVM prolongada, como del uso de ventilación no invasiva, influyan en este aspecto12,13. Si bien en el presente estudio no se analizó el uso de escalas, es probable que en los resultados observados influya el mayor uso de escalas estandarizadas para determinar el nivel de sedación óptima en niños que se encuentran en AVM.
También el haber logrado disminuir las dosis acumulativas, como la duración del tratamiento con atracurio, probablemente permita disminuir la intensidad de la atrofia muscular que este provoca, que suele aparecer precozmente y complica el proceso de destete de la AVM14. Debido a este importante efecto adverso es que se intenta su retiro en forma precoz. Este menor uso de atracurio puede haber influido en que el descenso en las dosis acumulativas de midazolam y fentanyl no haya sido tan significativo como el de atracurio. Es probable que al disminuir el uso de atracurio fuese necesario un mayor uso de midazolam y fentanyl para lograr una adecuada adaptación a la AVM. A pesar de esto, se objetivó un descenso no significativo en las dosis acumulativas de midazolam y fentanyl, pero significativo en la duración del tratamiento con ambos fármacos.
Un hallazgo observado en ambos períodos fue que las dosis acumulativas recibidas fueron mayores que las previstas, según la indicación realizada. Si bien este estudio no buscó las causas, una de las posibles explicaciones es la administración de bolos extras de midazolam, fentanyl y atracurio a partir de la dilución utilizada para la infusión continua, cuando existe desadaptación a la AVM. En el año 2012, esta disociación fue de mayor intensidad para los tres fármacos estudiados que en 2017. El uso de bolos es una práctica desaconsejada que determina dosis acumulativas mayores a las previstas, que pueden asociarse con sobresedación y consecuentemente prolongación de la AVM y mayor riesgo de SA.
En un estudio previo realizado en UCIN se estimó la incidencia de SA de 18% en niños tratados con midazolam y fentanyl por más de cinco días. El SA se asoció con dosis acumulativas más elevadas de BZD y opioides. En dicha oportunidad las dosis acumulativas promedios de midazolam y fentanyl fueron de 54,1 mg/kg y 464,2 µg/kg, respectivamente, en los que desarrollaron SA7. En esta cohorte se detectó un caso de SA en los 37 pacientes registrados. En esta oportunidad no se buscó específicamente la presencia de SA por parte de los investigadores, por lo que no se puede aseverar que haya disminuido la incidencia de SA en UCIN. A pesar de estas consideraciones, es probable que la baja frecuencia de SA en esta serie esté relacionada a las dosis acumulativas menores y a la menor duración del tratamiento, siendo estos los principales factores de riesgo para la aparición de SA7,8,15-17. Asimismo, las dosis acumulativas menores de atracurio pueden influir también, ya que el uso de paralizantes musculares se ha asociado a mayor riesgo de SA17.
En función de los hallazgos es necesario continuar profundizando en las estrategias implementadas para lograr una adecuada sedación y analgesia. Dentro de estas, el uso sistemático de escalas, como COMFORT, ha permitido disminuir el uso de dosis acumulativas elevadas. También el desarrollo de actividades educativas enfatizando en los riesgos asociados al uso de BZD, opioides y bloqueantes neuromusculares, es probablemente otra medida útil. A su vez, es necesario contar con una guía de actuación sobre el retiro de la sedación y analgesia en aquellos niños que han recibido dosis acumulativas elevadas como en los que desarrollan SA.
Reflexionar sobre las características de los niños asistidos en UCIN puede contribuir a explicar algunos de los hechos observados. El amplio rango etario, de 1 mes a 14 años, y la propia severidad de la enfermedad puede alterar los procesos farmacocinéticos como la distribución y la eliminación, lo cual dificulta estandarizar las dosis y observar variabilidad en la respuesta.
Conclusiones
Existió una disociación entre las dosis indicadas con las recibidas en ambos períodos de los fármacos analizados. Se observó disminución en las dosis acumulativas de midazolam, fentanyl y atracurio. Las causas de este descenso probablemente sean múltiples y se asocie a menor incidencia de SA.