Introducción
Las enfermedades no transmisibles (ENT) constituyen un grave problema de salud pública siendo una de las principales causas de muerte y discapacidad en la vida adulta. Los factores de riesgo como la hipertensión arterial (HTA) y la obesidad están presentes desde edades tempranas y tienden a persistir hasta la edad adulta1,2.
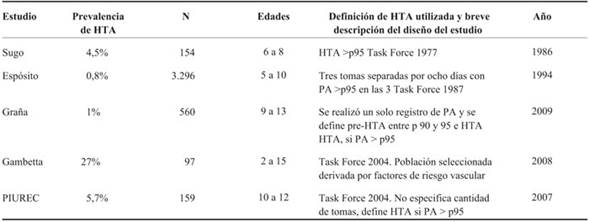
En nuestro país se han realizado estudios de prevalencia de HTA en niños reportándose una prevalencia de 0,8% a 5,7%, dichos estudios se resumen en la (Tabla 1)3-6.
La prevalencia reportada de HTA en niños, según distintos estudios nacionales e internacionales, presenta una gran variabilidad. Esto es debido, en parte, a los diferentes criterios utilizados para definir la HTA así como a los distintos diseños metodológicos de los estudios. La comparación de los resultados de estos estudios presenta, además, otra dificultad, la diferencia de los rangos etarios considerados.
Numerosos estudios demuestran que la HTA esencial en la edad adulta tiene su origen en la etapa pediátrica7. La detección precoz y la intervención oportuna son claves para su prevención.
La prevalencia de obesidad en niños y adolescentes ha presentado un dramático incremento en las últimas tres décadas.
El número de niños y adolescentes de edades comprendidas entre los 5 y los 19 años que presentan obesidad se ha multiplicado por 10 en el mundo en los cuatro últimos decenios.
Se ha pasado de los 11 millones de 1975 a los 124 millones de 2016. Además, 213 millones presentaban sobrepeso en 2016, si bien no llegaban al umbral de la obesidad. Por lo que, a nivel global, para este grupo habría cerca de 340 millones con exceso de peso8.
Nuestro país no escapa a la tendencia creciente en la prevalencia de sobrepeso y obesidad.
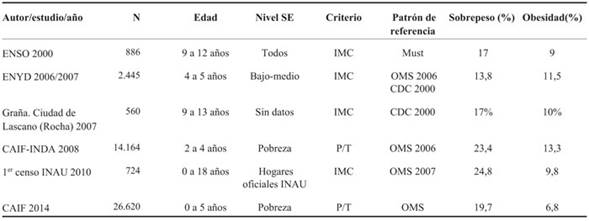
La (Tabla 2) resume los estudios nacionales de prevalencia de sobrepeso/obesidad en Uruguay.
Existe una relación directa entre el índice de masa corporal (IMC) y las cifras de presión arterial (PA): a mayor IMC mayor riesgo de HTA, por lo cual se ha establecido que la obesidad es el factor de riesgo más importante para la HTA9.
A pesar de que las definiciones de sobrepeso y obesidad a través del IMC son claras, sigue existiendo un subdiagnóstico en los niños con sobrepeso, es decir con un IMC mayor o igual al percentil 85 (P85), para los cuales la intervención temprana podría ser más eficaz. La identificación de sobrepeso y obesidad es el primer paso para abordar esta epidemia creciente10.
La circunferencia de cintura (CC) es un buen predictor de la distribución central de grasa, los estudios de imágenes muestran que se correlaciona bien con la grasa intraabdominal11. El aumento de la grasa abdominal o visceral se relaciona con niveles aumentados de LDL colesterol, triglicéridos e insulina y niveles bajos de HDL-colesterol y esta asociación es independiente de edad, sexo, raza, peso y talla12. Una CC mayor al P90 para edad y sexo se encuentra entre los criterios de Cook13 modificados para el diagnóstico de síndrome metabólico en el niño.
La CC es un indicador antropométrico sencillo, ampliamente utilizado en la práctica clínica para detección de enfermedad metabólica y cardiovascular y es clave para el diagnóstico de síndrome metabólico.
El propósito de este estudio es determinar la prevalencia de HTA en niños escolares de 10 a 13 años en escuelas públicas de Montevideo, conocer la prevalencia de sobrepeso y obesidad y su posible vínculo con la HTA.
Población y método
Se realiza un estudio transversal en una muestra probabilística representativa de escolares entre 10 y 13 años de escuelas públicas de Montevideo entre octubre de 2015 y junio de 2016.
Diseño muestral y estrategia de muestreo
Se trata de una muestra probabilística representativa de los escolares de enseñanza pública de la ciudad de Montevideo. El diseño muestral es estratificado por conglomerados (cada escuela se considera un conglomerado), donde en una primera etapa se sortean 75 escuelas con probabilidad proporcional al tamaño de la matrícula en cada escuela de cada uno de esos cinco estratos (estratos de clasificación de las escuelas por tipo de contexto socioeconómico, según la división estadística de la Administración Nacional de Educación Pública [ANEP])14. En una segunda etapa se selecciona una cantidad fija de niños por escuela. La selección de escolares se hace mediante muestreo sistemático, previo ordenamiento por sexo y edad del listado de escolares dentro de cada escuela. Este tipo de diseño en dos etapas es autoponderado, por lo cual cada niño seleccionado tiene un mismo peso muestral. El tamaño de muestra considerado fue de 2.920. Esto permitía manejar una desagregación en cinco dominios, correspondiente a los estratos socioculturales de las escuelas, con un margen de error de 5%, 95% de confianza y un efecto de diseño de 1,5. El tamaño de muestra final, que fue de 1.346, obligó a hacer un proceso de calibración mediante posestratificación controlando por sexo, edad y estrato sociocultural.
Es necesario aclarar que se trata de una muestra representativa y probabilística porque los dos términos refieren a conceptos que son diferentes y que en general el investigador trata de que se verifiquen. El primero, de muestra representativa, refiere al alcance de los resultados. El segundo, respecto a que es una muestra probabilística, es lo que nos permite medir en términos de probabilidad el error implícito en el diseño muestral (Figura 1).
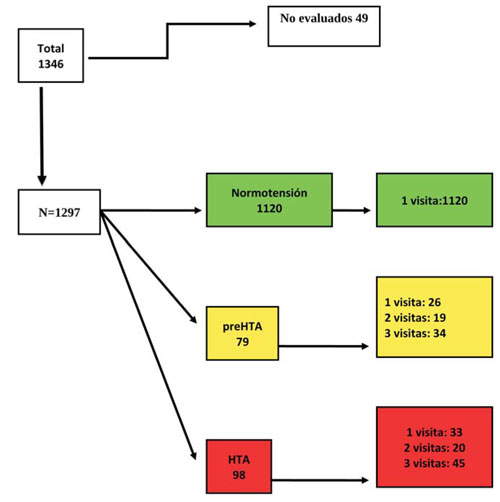
Figura 1: El tamaño de la muestra fue de 1.346. Cuarenta y nueve niños no fueron evaluados por no contar con consentimiento firmado de sus padres o tutor, por no asentimiento del niño a participar del estudio, o por no encontrarse presente en la escuela el día de la evaluación. Se evalúan 1.297 niños de los cuales 1.120 fueron clasificados como normotensos. Setenta y nueve niños fueron clasificados como pre-HTA y 98 como HTA. En los niños clasificados como pre-HTA o HTA el protocolo indicaba dos exámenes o visitas más (con tres tomas en cada visita) a intervalos no menores a una semana entre uno y otro*. De los 79 niños con pre-HTA, a 34 se los pudo examinar en tres oportunidades, a 19 en dos oportunidades y a 26 en una oportunidad. De los 98 niños clasificados con HTA, a 45 se los examinó en tres oportunidades, a 20 en dos oportunidades y a 33 en una oportunidad, esto totaliza 4.482 tomas de PA. Dos tercios de los niños en los que se encontró pre-HTA o HTA se los evaluó en más de una oportunidad. (*)Si el intervalo fue mayor a seis meses, se volvió a pesar y a medir al participante.
Trabajo de campo
Se realizan tres visitas a las escuelas con la siguiente lógica: en la primera visita se realizan las medidas antropométricas que incluyen peso, talla y CC. Se realizan tres tomas de PA separadas por al menos 3 minutos y se reporta el promedio de las tres tomas. En el caso que hubiese niños que formaban parte de la muestra seleccionada y no estaban presentes (por ejemplo, porque no se encontraban en la escuela en el momento de realizar las mediciones), se volvía a la escuela con el objetivo de ingresarlos a la cohorte. Se programa una segunda y tercera visita para toma de PA solo a los niños que en la primera visita presentaron cifras de pre-HTA o HTA aplicando la misma metodología.
De acuerdo con las recomendaciones actuales del cuarto reporte para el diagnóstico, evaluación y tratamiento de la HTA en niños y adolescentes1, se define HTA como los niveles de PA sistólica (PAS) o diastólica (PAD) iguales o superiores al P95 para una determinada edad, sexo y p de talla en tres o más ocasiones, pre-HTA a los niveles de PAS o PAD iguales o superiores al P90 pero inferiores al P95.
Se utilizaron manguitos de diferentes tamaños, adecuándolos según el tamaño del brazo del niño. El manguito de goma debe ser, como mínimo, 40% del largo del brazo en el punto medio, entre el olécranon y el acromion (2/3 del brazo) y el ancho: 80% a 100% de la circunferencia del brazo. Se dispuso de dos tamaños de manguito asumiendo la variabilidad en la superficie corporal de los niños de entre 10 y 13 años.
Para la toma de la PA el niño debe estar sentado en una silla que le permita tener apoyado el brazo a la altura del corazón, calmado y sin llorar. Se requiere un reposo previo de 5 minutos a la medición de la PA. Las mediciones se realizan en un salón previamente acondicionado para dicho fin, en grupos no mayores a cinco niños de forma de asegurar que el niño se encuentre en un ambiente tranquilo y el examinador cuente con el silencio necesario para una correcta auscultación.
El IMC es el indicador más aceptado para evaluar sobrepeso/obesidad en ámbitos clínicos y epidemiológicos15-17. Se calcula a partir del peso y la talla: IMC= peso/talla² (kg/m²).
Se define el estado nutricional utilizando los patrones de crecimiento infantil de la OMS 200718,19. Se considera IMC normal con un z score < 1; sobrepeso, z score entre 1 y 2; obesidad, z score mayor o igual a 2, y obesidad severa, z score mayor o igual a 3. CC: se define obesidad abdominal cuando la CC mayor o igual a P90, utilizando las tablas de Fernández y colaboradores2.
Se solicita consentimiento informado a los padres o adulto responsable de cada niño incluido en el estudio, así como asentimiento verbal del niño a participar. Se realiza devolución a los padres especificando los valores de sus hijos y los valores de referencia. Se recomienda consulta con el pediatra tratante ante la aparición de valores patológicos y se realiza nota de referencia al pediatra tratante.
El trabajo de campo fue realizado por practicantes de medicina previamente entrenados en toma de la PA y antropometría. Se utilizaron esfingomanómetros aneroides y la medición de la PA se realizó por la técnica auscultatoria.
Este estudio fue aprobado por el Comité de Ética Médica del Hospital de Clínicas y por las autoridades de Consejo de Educación Inicial y Primaria (CEIP).
Análisis estadístico
Se utiliza el software Anthro20 para clasificar a los niños según su p de talla y z score de IMC.
Por tratarse de un muestreo complejo, que resulta de usar una muestra estratificada por conglomerados en dos etapas, tal como se detalló en el diseño muestral, es necesario para el análisis de la información usar paquetes estadísticos adecuados. En este caso se trabaja con el lenguaje de programación y software estadístico R21,22, con el cual se usarán diferentes paquetes como survey23 para el análisis de la información. El diseño muestral fue implementado y la muestra sorteada con la librería sampling24.
Se utilizaron diferentes gráficos para mostrar la distribución de la razón de cintura según la PA categorizada. Se realizó la comparación mediante el test estadístico de chi cuadrado en los datos expandidos segmentando la variable razón de cintura.
Resultados
Se relevan 1.346 niños en 48 escuelas. Participan del estudio 1.297 niños, 708 sexo femenino, con una edad media de 11,8 años. En la muestra se constata normotensión en 1.120 niños, pre-HTA en 79 e HTA en 98.
Con respecto al estado nutricional se encuentra peso normal en 783 niños, sobrepeso en 347, obesidad en 148 y obesidad severa en 24 niños.
La prevalencia estimada para niños de 10 a 13 años en escuelas públicas de Montevideo de pre-HTA es de 7,3% (IC: 5,6-8,9) y de HTA es de 7,8% (IC: 6-19,6). No se encuentran diferencias estadísticamente significativas en la prevalencia de pre-HTA e HTA con respecto a sexo, edad o estrato sociocultural mediante un modelo de regresión logística.
La prevalencia estimada en la población general nos muestra que 39% de los niños de escuelas públicas de Montevideo en esa franja etaria presentan sobrepeso u obesidad.
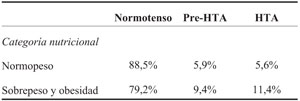
Se constatan valores alterados de PA en el 11,5% de los niños con normopeso, mientras que se encuentran valores alterados de PA en el 20,8% de los niños con sobrepeso u obesidad. Esta diferencia es estadísticamente significativa (p=0,005) (Tabla 3). Además, se constató que el 36% de los niños normotensos tienen sobrepeso u obesidad.
Tabla 3: Categoría de presión arterial según estado nutricional valorado a través del índice de masa corporal. p=0,005
Por otra parte, se analiza la información relativa a la cintura de cada escolar.
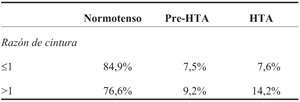
Para esto se creó una nueva variable, razón de cintura (RC), que compara el valor de CC observado con respecto al valor de referencia de riesgo para edad y sexo2, siendo en este caso el P90. Valores inferiores a 1 indican que el escolar tiene una CC menor al P90 que le corresponde a su edad y sexo. Valores superiores a 1 muestran obesidad abdominal.
La proporción de pre-HTA e HTA en los niños RC >1 es de 23,4%, mientras que en los niños RC menor o igual a 1 es de 15,1% (p < 0,001) (Tabla 4).
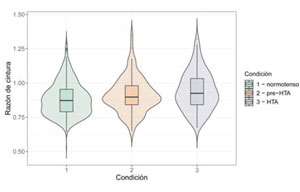
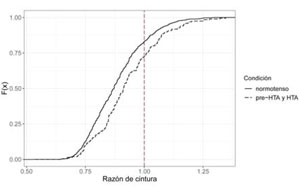
La (Figura 2) muestra la distribución de la RC diferenciada según la presencia de normotensión o valores alterados de PA.
La (Figura 2) muestra la distribución de la RC según la condición, en cambio en la (Tabla 2) se puede observar la comparación entre los tres grupos de acuerdo a un corte arbitrario elegido por los autores, siendo este el valor máximo considerado normal (P90 de CC) y se muestra el valor p hallado para esta comparación. En la tabla se pierde la visión de la distribución poblacional, y en la figura no se pueden obtener los porcentajes expuestos en la tabla ni la significación estadística.
De la (Figura 3) se desprende que el 17% de los niños normotensos tienen una RC mayor a 1, es decir, tienen una CC mayor al P90 para su edad y sexo.
Discusión
Los estudios de HTA en niños reportan una gran discordancia en la prevalencia encontrada. Esto puede deberse, en parte, a diferencias en la metodología utilizada para la toma de PA, así como en el criterio utilizado para definir HTA. Es bien conocido que la PA es una variable biológica que aumenta con la edad. La variabilidad existente en los estratos etarios seleccionados en los distintos estudios puede ser parte de la explicación de los resultados discordantes.
Los antecedentes a nivel nacional fueron la mejor evidencia disponible en el momento, y se basaron en los criterios de diagnóstico de la época. En la década de 1990 el estudio de Espósito y colaboradores evaluó la prevalencia de HTA en una muestra representativa de las escuelas de todo el país (N=3.296), siguiendo estrictamente la metodología recomendada por la Task Force de1987. El protocolo del estudio fue la realización de tres tomas de PA separadas por 1-2 minutos, realizando un promedio de las tres mediciones. Se detectó una prevalencia de pre-HTA de 13,8% en la primera toma; 3,1% en la segunda toma y 2,4% en la tercera toma. Se constató HTA en 0,8% tomando en cuenta las tres mediciones3. El estudio de Graña, del año 2007, realizado en 560 niños de 9 a 13 años de la ciudad de Lascano, Rocha, constató cifras similares a las descritas: 1% de pre-HTA y 1% de HTA. El protocolo de este estudio fue con un solo registro de PA4. Gambetta y colaboradores detectaron una elevada prevalencia de pre-HTA y HTA (27%) en un grupo de niños que concurrieron a la policlínica de factores de riesgo cardiovascular del Servicio Salud Vital de Médica Uruguaya y de los cuales el 90% era obeso5. Los datos obtenidos del proyecto PIUREC/CHSCV en el año 2007 revelaron una prevalencia de 5,7% de HTA6.
Si bien este estudio aplica una metodología de trabajo y criterios de diagnóstico distintos a la mayoría de los estudios nacionales previos, se encuentra un franco aumento de la prevalencia de HTA. La mayoría de los estudios, tanto nacionales como internacionales, reportan prevalencia de HTA, son pocos los estudios que reportan prevalencia de pre-HTA y no hemos encontrado en la literatura estudios de seguimiento de los niños en los que se realiza diagnóstico de pre-HTA.
La prevalencia de HTA puede estar subestimada por un efecto de diseño. En el estudio se planifica volver a visitar y medir la PA solamente a los niños en los que en la primera visita se les encuentran cifras de pre-HTA o HTA. Esto puede generar un subdiagnóstico de HTA en el grupo de niños en los que en la primera visita se constataron cifras de PA normal. Por el diseño del estudio no se los vuelve a visitar, por lo tanto, un grupo de estos niños podría haber tenido cifras elevadas de PA si se los hubiese vuelto a medir.
La presencia de sobrepeso y obesidad en la población pediátrica viene creciendo a nivel mundial. La prevalencia de obesidad en niñas aumentó de 5 millones en 1975 a 50 millones en 2016 y en varones de 6 millones a 75 millones en el mismo período8.
Los datos disponibles indican que en términos generales de 20% a 25% de los menores de 19 años de edad se ven afectados por sobrepeso y obesidad25. En América Latina, se calcula que 7% de los menores de 5 años de edad (3,8 millones) tienen sobrepeso u obesidad25. En la población escolar (de 6 a 11 años), las tasas varían desde 15% (Perú)26 hasta 34,4% (México)27 y en la población adolescente (de 12 a 19 años de edad), de 17% (Colombia)28 a 35% (México)27. En Estados Unidos, 34,2% de la población infantil de 6 a 11 años y 34,5% de la población adolescente de 12 a 19 años presenta sobrepeso u obesidad29, mientras que en Canadá, 32,8% de los niños de 5 a 11 años y 30,1% de la población adolescente de 12 a 17 años de edad se ve afectada30.
En nuestro medio, la prevalencia de sobrepeso y obesidad viene aumentando.
En la primera Encuesta Nacional de Sobrepeso y Obesidad en niños uruguayos (ENSO 1 niños) se constató una prevalencia de sobrepeso de 17% y de obesidad de 9%31. La encuesta ESNN (Encuesta Sobre Situación Nutricional en escolares de primer año, 2004) constató exceso de peso (definido como un IMC superior al P85 para su edad y sexo) en el 20% de los niños estudiados16. El censo del Instituto del Niño y Adolescente del Uruguay (2009) mostró cifras alarmantes: 9,8% son obesos y 24,8% tienen sobrepeso entre los niños mayores de 2 años y también reveló que 13,8% presenta valores de CC que se asocian con un mayor riesgo de presentar enfermedades cardiovasculares, superando en 40% el esperado32. Los datos del estudio del plan CAIF del año 2010 muestran que este problema afecta a 32,8% de los niños y niñas participantes del Plan CAIF, presentando 22,8% de ellos sobrepeso y 10% obesidad33.
En 2014 la evaluación del estado nutricional de niños y niñas mayores de 2 años que concurren a los centros CAIF mostró que el 20,5% presenta sobrepeso y 7% obesidad, evaluados según el peso en relación con la talla34. En la Encuesta Mundial de Salud Escolar realizada en Uruguay 2006 (EMSE) se constata por autorreporte de los encuestados una prevalencia de sobrepeso de 14,8% y de obesidad de 2,2%35.
La misma encuesta aplicada seis años más tarde revela una prevalencia de sobrepeso de 29% y de obesidad de 7,7%36.
El presente trabajo logra visualizar la tendencia creciente de la prevalencia de sobrepeso y obesidad en niños, en concordancia con lo que sucede a nivel mundial constatando una cifra alarmante de prevalencia de sobrepeso y obesidad de 39%.
La evaluación del estado nutricional se realiza a través de dos medidas antropométricas: IMC y CC.
Este estudio reafirma la asociación entre sobrepeso y obesidad con cifras alteradas de PA al evaluarlo a través del IMC.
En la práctica clínica está bien difundida la utilización del IMC como variable antropométrica, tanto es así que se encuentra en el carné de control pediátrico.
El hallazgo de una asociación entre obesidad abdominal y cifras alteradas de PA destaca la importancia de medir la CC como indicador de riesgo. La medida de la CC es sencilla, rápida, reproducible e inocua. Se necesita únicamente contar con cinta métrica inextensible y con la tabla de referencia para establecer el P90.
Más allá de la prevalencia encontrada de HTA y su vínculo con sobrepeso y obesidad, es importante jerarquizar el hallazgo de sobrepeso y obesidad tanto en normotensos como en HTA. A partir del hallazgo de una proporción no despreciable de niños normotensos con indicadores de obesidad o sobrepeso (por RC o IMC), es lógico postular que entre los niños que hoy no son HTA y tienen CC patológica o exceso de peso, un grupo de ellos se podría transformar en hipertensos a futuro. Esta condición (obesidad) tiene un fuerte vínculo con estilos de vida, siendo la infancia una instancia clave para realizar intervenciones con el objetivo de generar hábitos saludables.
Conclusiones
Este estudio encuentra una elevada prevalencia de pre-HTA y de HTA que supera las de reportes nacionales previos. Se constata una asociación estadísticamente significativa de la pre-HTA y la HTA con el sobrepeso y la obesidad en esta franja etaria cuando se mide con distintos indicadores antropométricos, como el IMC o la CC.
Estos hallazgos jerarquizan los controles periódicos de la PA en los niños, sugieren la medida de la CC como una forma rápida y reproducible de estratificar riesgo, y enfatizan la necesidad de la prevención y tratamiento del sobrepeso/obesidad para evitar la progresión hacia las ENT del adulto. Es propósito de los autores que este estudio sea un insumo para reforzar o redireccionar las acciones que se vienen realizando en prevención cardiovascular desde la infancia, así como para generar nuevas estrategias.