Introducción
En el presente trabajo se describe el caso clínico de un recién nacido prematuro que presentó un evento postransfusional poco frecuente, pero potencialmente grave. Dicho evento clínico se conoce como TRALI (por su sigla en inglés: Transfusion Related Lung Injury). Se trata de una lesión pulmonar aguda relacionada temporalmente a una transfusión de hemoderivados. Clínicamente se manifiesta como hipoxemia con necesidad de oxigenoterapia o asistencia ventilatoria mecánica. El mecanismo fisiopatológico subyacente es una lesión pulmonar aguda con desarrollo de edema pulmonar de causa no cardiogénica. Se plantea un mecanismo inmunomediado. El tratamiento es de sostén y se espera una resolución total en un plazo de 72 horas. Es fundamental conocer y reportar esta patología para estar atentos al desarrollo de la misma frente a un recién nacido que presenta hipoxia durante o posteriormente a una transfusión de hemoderivados. Una de las principales estrategias para prevenir las complicaciones transfusionales es mantener una vigilancia estricta de las mismas y mantener actualizados los protocolos de transfusión de hemoderivados en la edad pediátrica y neonatal.
Caso clínico
Recién nacido de sexo masculino, de 20 días de vida, producto de primer embarazo, madre de 22 años, sin antecedentes personales a destacar, grupo materno A Rh + Coombs negativo, sin antecedentes de transfusiones previas. Embarazo bien controlado, complicado con estado hipertensivo del embarazo no proteinúrico, recibió inducción de la maduración pulmonar fetal a las 26 semanas. A las 29 semanas de gestación, preeclampsia severa por lo que se realizó cesárea de urgencia. Se recepcionó recién nacido de sexo masculino de 29 semanas, peso al nacer: 1.025 g, longitud 37 cm, perímetro cefálico de 26,5 cm, adecuado para la edad gestacional, apgar 1/1/5, sin acidosis de cordón. De la evolución inicial se destaca: enfermedad de membrana hialina, por lo que recibió dos dosis de surfactante, asistencia ventilatoria mecánica por cinco días. Ductus arterioso permeable que requirió cierre farmacológico con indometacina a los tres días de vida. Ecocardiograma de control a los cinco días de vida: ductus cerrado, buena función ventricular. Extubación programada a los cinco días de vida, pasa a CPAP convencional por tres días más y luego ventilando al aire al octavo día de vida con saturación de O2 (Sat O2) estable >95%. Se inició cafeína por vía oral como prevención de apneas del prematuro. Bajo riesgo de infección connatal con reactantes de fase aguda y hemocultivo negativos, por lo que recibió tres días de antibióticos (ATB) de primera línea.
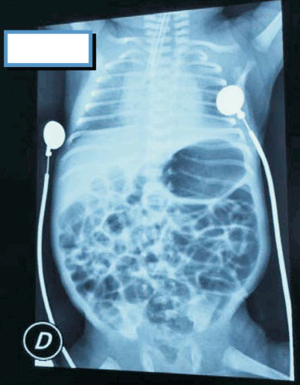
A los 20 días de vida, con edad posmenstrual de 31 semanas y 6 días, estando en crecimiento, ventilando al aire y con todo el aporte por vía enteral, se constató palidez cutáneo mucosa con FC 180-200 cpm, peso estacionario en la última semana. Se solicitó hemograma: hemoglobina (Hb) 8,4 g/dL y hematocrito (Hto) 26%, no se contó con valor de reticulocitos. Resto de las series normales. Con el planteo de anemia del prematuro con repercusión hemodinámica, se realizó transfusión de concentrado de glóbulos rojos (GR). A las 2 horas de comenzada la transfusión y habiendo pasado 20 ml (10 ml/kg) de GR, se constata apneas reiteradas, caídas de saturación de hasta 70% con bradicardia menor a 60 cpm, se realizó intubación orotraqueal y asistencia ventilatoria mecánica. Del examen físico se destacaba ausencia de hepatomegalia. No edema de párpados ni de partes blandas, no rush cutáneo. Se realizó ecocardiograma que evidenciaba ductus cerrado y buena función ventricular. Se detuvo transfusión de GR. Se realizó relevo infeccioso con procalcitonina (PCT) y proteína C reactiva (PCR) negativas, hemograma: Hb 12,6 g/dL, Hto 38,2%, glóbulos blancos 13.600/mm3, plaquetas 449.000/mm3. Sin evidencia de hemolisis. Radiografía de tórax: infiltrado bilateral difuso compatible con edema pulmonar (Figura 1). Se realizó ronda bacteriológica: hemocultivo, urocultivo, cultivo bacteriológico y virológico de líquido cefalorraquídeo (LCR), todos resultaron negativos. Cultivo de la sangre transfundida negativo. En las seis horas siguientes el paciente presentó varios episodios de distermias con Tax de hasta 37,2°. Se iniciaron ATB de segunda línea: vancomicina más meropenem, que se mantuvieron por siete días. A las 48 horas del evento mejoría clínico-gasométrica permitiendo la extubación programada, pasando a CPAP convencional. Se comunicó el evento adverso inmediatamente al equipo de hemoterapia. A los 35 días de vida, estando en crecimiento, se constató nuevamente anemia con repercusión hemodinámica, en acuerdo con hemoterapia se realizó segunda transfusión de GR a 20 ml/kg con previa administración de hidrocortisona a 5 mg/kg de manera empírica. La transfusión fue bien tolerada, sin complicaciones. La evolución posterior fue favorable, sin secuelas.
Discusión
La transfusión de hemoderivados puede determinar varias reacciones adversas de gravedad variable, por ejemplo: reacciones anafilácticas, reacciones hemolíticas, infecciones, sobrecarga circulatoria o TACO (por su sigla en inglés: Transfusion Adverse Circulation Overload) y una reacción poco frecuente, como es el daño pulmonar agudo relacionado a transfusión: TRALI. Si bien su incidencia es baja, se trata de una reacción potencialmente grave y que actualmente en series internacionales es una de las principales causas de muerte vinculadas a la transfusión4-8. La frecuencia de TRALI se ha estimado en 1:5000 unidades transfundidas; sin embargo, este número podría ser mayor dado el subreporte a los bancos de sangre5. La incidencia real en la población pediátrica y sobre todo en los recién nacidos es aun más incierta4,9. A esto se suma que en los recién nacidos transfundidos, sobre todo los pretérminos, el desarrollo de TRALI y su reconocimiento puede verse enmascarado por la concurrencia de otras patologías. Un estudio realizado en Canadá, durante el período 2001-2011, reportó una incidencia de 5,58 casos en 100.000 transfusiones en la población pediátrica, de estos casos solo dos pacientes fueron recién nacidos y fueron catalogados de probable TRALI, dado que no cumplían con todos los criterios diagnósticos7. A nivel internacional existe un solo caso publicado de TRALI definitivo en neonatos4.
Todos los hemoderivados pueden estar implicados en el desarrollo de TRALI (sangre fresca, concentrados de GR, plaquetas, plasma, crioprecipitados y más raramente inmunoglobulina)5,10.
El diagnóstico de TRALI es clínico-radiológico. Clínicamente se presenta como un deterioro respiratorio agudo con hipoxemia dado por edema pulmonar no cardiogénico vinculado temporalmente a una transfusión de hemoderivados.
Los criterios diagnósticos actuales propuestos para una definición de TRALI son:
a) Desarrollo de lesión pulmonar aguda durante o en las seis horas inmediatas luego de una transfusión.
b) Hipoxemia definida como Sat <90% o índice PaO2/FiO2 menor o igual a 300 u otra evidencia de hipoxemia.
c) Infiltrados bilaterales pulmonares difusos en la radiografía de tórax.
d) Debe excluirse la presencia de sobrecarga auricular izquierda5,9,11.
El término de posible TRALI es utilizado en pacientes que tienen factores de riesgo para desarrollar lesión pulmonar aguda (ALI: acute lung injury) y en los que el deterioro respiratorio podría no estar provocado directamente por la transfusión de hemoderivados. Se citan como factores de ALI: neumonía, aspiración pulmonar, sepsis, shock12.
Otras manifestaciones clínicas que pueden presentarse, pero que no son necesarias para el diagnóstico, son: hipo o hipertensión, fiebre y escalofríos. Puede darse leucopenia transitoria que se resuelve en pocas horas5.
En el caso clínico presentado se cumplen todos los criterios diagnósticos de TRALI propuestos. A las dos horas de iniciada la transfusión se constató hipoxemia evidenciada por saturación menor a 90%, necesidad de asistencia ventilatoria mecánica y una radiografía de tórax compatible con edema pulmonar. No había elementos clínicos ni ecocardiográficos de insuficiencia cardíaca. Este hecho descartó uno de los principales diagnósticos diferenciales que es la sobrecarga circulatoria aguda (TACO). La evolución del paciente fue favorable, como se observa en los casos de TRALI, con resolución en el curso de 72 horas.
La etiología de TRALI aún es incierta y no hay un consenso exacto acerca de su patogenia5. El daño pulmonar está determinado por un aumento de la permeabilidad de los capilares pulmonares secundario al daño endotelial8. Esto determinaría edema pulmonar, alteración de la relación ventilación/perfusión y finalmente hipoxemia.
Los mecanismos fisiopatológicos propuesto son dos y no serían excluyentes. El mecanismo final es el daño endotelial pulmonar con edema no cardiogénico. La primera hipótesis sería la de una reacción antígeno-anticuerpo. La sangre del donante poseería anticuerpos anti-HLA o anticuerpos antigranulocitos que reaccionarían con antígenos de los glóbulos blancos del receptor, desencadenando una reacción antígeno-anticuerpo y activación de la cascada inflamatoria. Se determinaría un daño del endotelio pulmonar con aumento de la permeabilidad y consecuentemente edema pulmonar. En una serie de casos publicados pudo determinarse la presencia de dichos anticuerpos en 89% de los donantes, en el resto no se detectaron anticuerpos en la sangre transfundida, por lo que no todos los casos de TRALI podrían explicarse por esta hipótesis9.
La segunda hipótesis es la del two-hit (doble golpe), en este caso habría dos eventos que determinarían el desarrollo del síndrome. El primer golpe (first hit) estaría dado por una condición subyacente del paciente que predispondría a este hecho; se citan como factores predisponentes: cirugía reciente, infección, cáncer. Esto determinaría una activación del endotelio pulmonar resultando en secuestro de granulocitos a dicho nivel. El second hit (segundo golpe) consistiría en la infusión de hemoderivados u otros biológicos que podrían activar los granulocitos en el lecho vascular pulmonar desencadenando un daño del endotelio pulmonar5,6,9.
Es de destacar que la incidencia de TRALI es mayor cuando el donante es la madre del paciente; esto podría estar determinado por la mayor incidencia de anticuerpos anti-HLA5,9. Algunos autores sugieren como factor de riesgo para desarrollar TRALI, la sangre de donante mujer multípara (dado que podría tener más tipos de anticuerops anti-HLA)5.
Las guías internacionales recomiendan la identificación del donante, evitando nuevas donaciones4.
En nuestro caso no pudo determinarse la presencia de anticuerpos anti-HLA y antigranulocito en la sangre transfundida. Es de destacar que estos exámenes carecen de utilidad en el diagnóstico de TRALI, teniendo utilidad en las series de investigación13. Nuevamente destacamos que el diagnóstico de TRALI es clínico.
El principal diagnóstico diferencial es el TACO. En nuestro paciente este diagnóstico quedó descartado. Como se dijo previamente, el mecanismo fisiopatológico por el que se produce el edema pulmonar es diferente. En caso de dudas diagnósticas se propone como herramienta auxiliar para diferenciar TACO de TRALI, la relación de proteínas en líquido pulmonar/proteínas plasmáticas. Si la relación es mayor a 0,6, sería un criterio diagnóstico auxiliar de TRALI. Esto puede realizarse si el paciente requiere intubación orotraqueal, pudiéndose tomar una muestra del líquido pulmonar5. Se ha propuesto como herramienta auxiliar la medición del péptido B natriurético, que aumentaría en los casos de sobre carga circulatoria14.
El segundo diagnóstico diferencial es la infección transmitida por hemoderivados. Si bien nuestro paciente presentó hipertermias en las primeras 24 horas, esto puede formar parte del cortejo sintomático acompañante, dada la respuesta inflamatoria generalizada. En nuestro paciente la infección fue descartada, ya que todos los cultivos del niño (hemocultivo, cultivo del LCR, urocultivo), como los cultivos de la sangre transfundida, fueron negativos. Otros diagnósticos diferenciales que no se plantean en nuestro paciente son las reacciones hemolíticas y las reacciones anafilácticas, estas últimas podrían plantearse cuando el deterioro se acompaña de erupción, edema de párpados o mucosas.
El tratamiento del TRALI en recién nacidos no difiere del de los adultos, es de sostén de las funciones vitales e incluye la administración de oxígeno, la asistencia ventilatoria mecánica y el soporte hemodinámico de ser necesario5,6. Se destaca que cuando existe sospecha de TRALI, se debe detener la transfusión. Los diuréticos podrían ser peligrosos en el manejo de estos pacientes dado que el edema pulmonar es no cardiogénico y sobre todo en un paciente que podría estar en una situación de hipovolemia relativa. No existe a la fecha evidencia que soporte el uso de corticoides y antiinflamatorios no esteroides en TRALI4,5,11. Los pacientes con TRALI evolucionan a la mejoría en el curso de 48-96 horas, como fue el caso de nuestro paciente. La radiografía de tórax debería mostrar mejoría en el curso de cuatro días. El daño pulmonar es agudo y no se espera que surjan secuelas del mismo. La mortalidad de TRALI es de hasta 25% en adultos, esto podría ser mayor en recién nacidos4,5.
Como medidas de prevención primaria de TRALI se propone evitar las transfusiones innecesarias. Esto podría implementarse con la creación y revisión permanente de pautas que guíen la indicación y oportunidad de transfusiones de hemoderivados. Se debe recordar que son productos biológicos y que no están exentos de efectos adversos15. Se deberían evitar las transfusiones madre-hijo. Como medida de prevención secundaria, el reconocimiento precoz de esta patología está dado por el monitoreo estricto de las funciones vitales durante las transfusiones. No existen a la fecha marcadores de recurrencia de TRALI en un mismo paciente. En nuestro caso se realizó de manera empírica y coordinada con el equipo de hemoterapia la administración de corticoides sistémicos previo a la segunda transfusión (se realizó una única dosis hidrocortisona a 5 mg/kg cuatro horas previas). El uso de corticoides en TRALI es hasta el momento empírico, dada la falta de evidencia que soporte su utilización sistemática16. La sangre de la segunda transfusión partió de otro donante. Fue bien tolerada, sin eventos adversos asociados.
Conclusiones
Los hemoderivados son productos biológicos de uso frecuente en neonatos, sobre todo en pretérminos; dado su origen, no están exentos de complicaciones. El daño pulmonar agudo relacionado a transfusión (TRALI) es una complicación poco frecuente pero potencialmente grave en todas las edades, y es una de las principales causas de muerte asociadas a transfusión a nivel internacional. El tratamiento es de sostén y es esperable la remisión clínico-radiológica en un plazo de hasta 96 horas. La mejor prevención consiste en evitar las transfusiones innecesarias, contando con protocolos actualizados de transfusión y mejorando la comunicación con el servicio de hemoterapia. Se requieren más estudios con el objetivo de ampliar el conocimiento de esta pato logía para reconocer factores de riesgo, formas de preven ción y tratamiento.
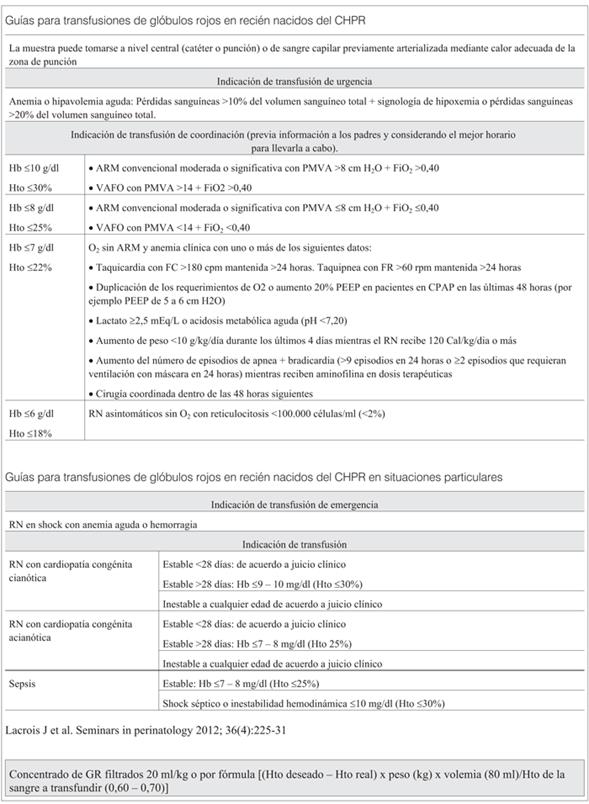
En el Anexo 1 se presentan las recomendaciones actuales para la transfusión de hemoderivados utilizadas en el Servicio de Neonatología del CHPR. Las mismas están pendientes de publicar.