Introducción
La bronquiolitis es la principal causa de infección respiratoria aguda baja (IRAB) en niños menores de 24 meses y produce un importante impacto a nivel sociosanitario1. Su abordaje y tratamiento continúa siendo controvertido. Hasta la fecha no se dispone de tratamientos farmacológicos que modifiquen la evolución natural de la enfermedad2. La oxigenoterapia e hidratación adecuada son las intervenciones terapéuticas con mayor nivel de evidencia3. Las formas graves pueden requerir medidas de soporte ventilatorio4,5.
A nivel mundial en los últimos años se ha extendido el uso de ventilación no invasiva (VNI) y oxigenoterapia con cánulas nasales de alto flujo (CNAF) en el tratamiento de la insuficiencia respiratoria con reducción de la frecuencia de ventilación mecánica y sus complicaciones. Estas modalidades, inicialmente aplicadas en unidades de cuidado intensivo (UCI), se han expandido fuera de estas áreas y ha crecido la experiencia de aplicación en salas de emergencia y de hospitalización en cuidados moderados6-9.
En el marco de las estrategias de atención del Plan de Invierno (PI), en salas de cuidados moderados del Hospital Pediátrico del Centro Hospitalario Pereira Rossell (HP-CHPR), se incorporan la VNI y CNAF como modalidades especiales de tratamiento de las IRAB de probable etiología viral10-12.
La aplicación oportuna de CNAF se ha asociado a la reducción del número de ingresos a UCI y de aplicación de ventilación mecánica13-19. La oxigenación mediante CNAF en recién nacidos se utiliza desde hace varios años en UCI en el abordaje de la enfermedad respiratoria del prematuro con apneas y como coadyuvante en la posventilación. Sin embargo, existen escasas comunicaciones de su aplicación en recién nacidos con bronquiolitis20-24. Desde el año 2011 en el CHPR se realiza oxigenación mediante CNAF a niños hospitalizados por bronquiolitis en salas de cuidados moderados, desde el 2012 se comienza a emplear esta técnica en neonatos. Analizar la experiencia de un centro de referencia nacional en la aplicación de CNAF en esta población es necesario para contribuir a mejorar las recomendaciones, realizar aportes a la gestión clínica y al proceso de mejora con tinua de la calidad asistencial.
Objetivo
Comparar el éxito/fracaso de la aplicación de oxigenoterapia por CNAF versus oxigenación por bajo flujo en neonatos con bronquiolitis hospitalizados en salas de cuidados moderados del HP-CHPR entre 2009 y 2017.
Material y método
Se realizó un estudio retrospectivo de cohortes no concurrentes. Se comparó un grupo de neonatos hospitalizados por bronquiolitis durante el PI 2012-2017 (período de tratamiento con CNAF) con un grupo hospitalizado durante el PI 2009-2011 (período pre-CNAF).
Se incluyeron neonatos (edad cronológica menor o igual a 28 días en nacidos a término y edad gestacional corregida menor o igual a 42 semanas en prematuros) que se hospitalizaron por bronquiolitis de severidad moderada. Se excluyeron a los neonatos con bronquiolitis severa o grave con criterios iniciales de hospitalización en UCI: alteración de la conciencia, inestabilidad hemodinámica, sospecha de sepsis, neumotórax, apneas reiteradas, acidosis respiratoria ph <7,2 o insuficiencia respiratoria severa con PO2 menor de 60 mmHg y/o PCO2 >60 mmHg, a pesar de aportar FIO2 mayor a 0,4.
Para el diagnóstico de bronquiolitis se aplicaron los criterios de Mc Connochie. Se definió bronquiolitis el primer episodio de dificultad respiratoria con sibilancias, precedido por un cuadro catarral de vía aérea alta25.
Para la evaluación de la severidad y el control evolutivo se utilizó el score de Tal modificado por Bello y Sehabiague, definiendo como bronquiolitis leve la presencia de un score de Tal menor o igual a 5, moderada 6-8 y grave mayor o igual a 926.
En todos los neonatos se realizó control de oximetría de pulso y se aplicaron las medidas de soporte y tratamientos farmacológicos recomendados en la pauta nacional de diagnóstico y tratamiento. Estos no han cambiado en Uruguay a lo largo de los años incluidos en el estudio. La única variante ha sido la incorporación de la CNAF27.
La aplicación de oxigenoterapia con cánulas de bajo flujo se decidió si el neonato presentaba insuficiencia respiratoria. A efectos de este estudio para su consideración se utilizó la oximetría de pulso como indicador indirecto de la oxemia. Se definió insuficiencia respiratoria la obtención de registros por saturometría de pulso <95%, ventilando espontáneamente al aire. Se iniciaron aportes de 0,5 L/m con máximos de 3 L/min. El descenso del flujo se realizó en forma gradual, según mejoría clínica.
La aplicación de la oxigenoterapia por CNAF se realizó siguiendo el protocolo aprobado de la institución. Los criterios de inclusión y exclusión consensuados se muestran en la (Tabla 1). Para la administración de CNAF se utilizó un equipo de calohumidificador Fisher Paykel® (MR850®), con cánulas nasales cortas (Optiflow™ Junior), específicas para CNAF. El tratamiento se inició con flujo de 1-2 L/Kg/min incrementando progresivamente hasta lograr mejoría clínica. La FiO2 de inicio fue de 0,6. Se realizó descenso progresivo de parámetros según evolución clínica, pasando a cánulas de bajo flujo luego de tener un flujo de 3 L/min y una FiO2 de 0,3.

Tabla 1: Criterios de inclusión y exclusión para aplicación de oxigenoterapia por cánula nasal de alto flujo en salas de cuidados moderados en los niños incluidos.
La eficacia de la oxigenación tanto por cánulas de bajo flujo o por CNAF se valoró mediante éxito o fracaso de la técnica. Se consideró fracaso la necesidad de utilizar otras modalidades de soporte respiratorio como VNI o asistencia ventilatoria mecánica (AVM).
En todos los neonatos se registraron las siguientes variables: edad, sexo, comorbilidades, score de Tal modificado al ingreso, identificación de antígenos virales en muestras de aspirado nasofaríngeo, tratamientos farmacológicos.
Las variables principales del estudio fueron: porcentaje de éxito y fracaso (necesidad de otras modalidades de soporte ventilatorio). Además se analizó: estadía hospitalaria, duración de la insuficiencia respiratoria, ingresos a cuidados intensivos, fallecimientos.
La fuente de datos fueron las historias clínicas y el sistema informático del HP-CHPR (PEDIASIS). Se utilizó un formulario estandarizado en la recolección de datos diseñado para el estudio.
Análisis estadístico: las variables discretas se expresaron en medidas de resumen. Para el estudio de asociación entre variables se utilizó test de chi cuadrado o exacto de Fisher en los casos necesarios. En la búsqueda de diferencias entre las variables se utilizó el test T de Student para muestras independientes. En todos los casos se fijó como nivel de significación 0,05. Para el procesamiento se utilizó el software STATA v. 12.0.
Consideraciones éticas: el estudio fue aprobado por la Dirección y el Comité de Ética de investigación del HP-CHPR.
Resultados
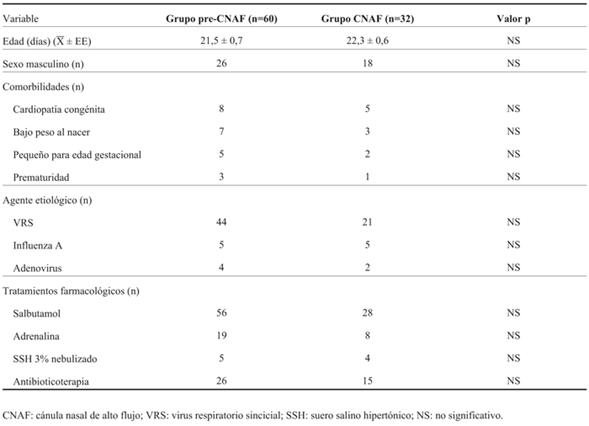
Se incluyeron 92 neonatos: 32 (período CNAF) y 60 (período pre-CNAF). No se encontraron diferencias estadísticamente significativas en las características clínicas, comorbilidades, ni en los tratamientos farmacológicos indicados entre ambos grupos (Tabla 2).
Se identificaron antígenos virales en 73,9% (68/92). El agente etiológico más frecuentemente identificado fue el virus respiratorios sincicial (VRS) 70,7% (65/92 pacientes). En un paciente del grupo CNAF se confirmó coinfección VRS con Bordetella pertussis por reacción en cadena de polimerasa.
El promedio de estadía hospitalaria fue de 8,1 ± 0,4 días (3-21): 9,0 días (rango 5-21) en el grupo pre-CNAF vs 7,6 días (rango 3-17) en el grupo CNAF (p = 0,060).
La media de la duración de insuficiencia respiratoria fue de 5,5 ± 0,3 días (1-12): 6,3 días (rango 4-10) en el grupo CNAF vs 5,2 días (rango 1-12) en el grupo pre-CNAF (p <0,05).
Requirieron ingreso a UCI 22,8% (21/92) del total de los neonatos; 6 en el grupo CNAF y 15 en el pre-CNAF (p = 0,545), y AVM 17 neonatos, 13 en el grupo pre-CNAF y 4 en el CNAF (valor p = 0,281).
Las principales causas de requerimiento de AVM fueron: acidosis respiratoria severa (7/13) y aumento o mantenimiento del trabajo respiratorio a las dos horas posiniciada la CNAF (10/13). En la (Tabla 3) se expresan las diferentes modalidades de oxigenación y ventilación utilizadas en los niños que fueron derivados a UCI.
Con la aplicación de CNAF no se observó reducción estadísticamente significativa de la necesidad de ingreso a UCI, VNI y AVM. No se registraron fallecimientos en el período estudiado.
Discusión
La CNAF es una técnica de oxigenación que consiste en la administración de un flujo de aire y oxígeno calefaccionado y humidificado por encima del pico inspiratorio del paciente a través de una cánula nasal13,14. Es sencilla, de bajo costo y efectiva en el tratamiento de las IRAB graves en diversos escenarios asistenciales12,14-19.
Diversos estudios han demostrado la eficacia de la aplicación temprana y oportuna de CNAF en pacientes con bronquiolitis aguda objetivando disminución del trabajo respiratorio y de atelectasias24,28. Los efectos clínicos beneficiosos de la CNAF (aumento de saturación de O2, disminución de la frecuencia respiratoria (FR) y la frecuencia cardíaca (FC), y mejoría de los signos de insuficiencia respiratoria) se suelen observar en los primeros 60 a 90 minutos, de lo contrario se debe considerar otro método de soporte ventilatorio29. Se ha demostrado que los lactantes en tratamiento con CNAF presentan una disminución superior a 20% en la FR y FC inicial y no requieren escalada en el soporte respiratorio29.
Los lactantes pequeños y neonatos, dadas sus características anatómicas y funcionales, presentan mayor riesgo de instalar fallo respiratorio agudo y de mala evolución, siendo considerada la edad menor a 6 semanas un factor de riesgo de gravedad en el curso de IRAB20.
Se ha comunicado a nivel nacional e internacional que la aplicación de CNAF disminuye la necesidad de ingreso a UCI, intubación orotraqueal y AVM en lactantes con bronquiolitis21,23,29. La reducción de la necesidad de AVM tiene beneficios directos sobre el paciente al disminuir la necesidad de sedoanalgesia y de complicaciones como el barotrauma y la neumonía asociada al respirador, así como también los costos asistenciales19.
Si bien se ha reportado este beneficio y la evidencia con los años gana solidez, la mayoría de las series no incluyen poblaciones de neonatos y las que los incluyen no realizan un análisis profundo de este grupo particular21,23,29).
En esta serie la implementación de CNAF fue exitosa en la mayoría de los neonatos del grupo CNAF (casos). Pero igual a lo comunicado por Bermúdez y colaboradores en España, y hasta el momento, no se ha demostrado reducción en la necesidad de ingreso a UCI ni AVM con la aplicación de esta técnica24. Tampoco se ha demostrado reducción en el tiempo de hospitalización24.
Fortalezas y debilidades
La mayoría de los neonatos incluidos eran sanos, sin factores de riesgo de gravedad como broncodisplasia pulmonar, prematurez extrema o cardiopatías complejas con repercusión hemodinámica, por lo que no es totalmente representativa de la totalidad de neonatos. Es probable que estos neonatos con factores de riesgo de gravedad fueran asistidos en UCI neonatales.
Una limitante a destacar fue la falta de cálculo de tamaño muestral. No observar diferencias entre los dos grupos (pre-CNAF y CNAF) puede estar vinculado con error tipo II o error , o sea con poder insuficiente en el diseño.
La ausencia de aleatorización determina también sesgos de selección, por lo que para minimizar los mismos se incluyeron a todos los neonatos con bronquiolitis en el período estudiado y se aplicaron los criterios de inclusión y exclusión de la institución que no han cambiado durante los años del estudio, evitando el sobretratamiento con la técnica de CNAF.
No se puede descartar la existencia de potenciales variables confundentes que pudieran alterar resultados. La selección de la muestra presenta sesgos relacionados con la no inclusión de dos cohortes concurrentes y no considerar otras posibles variables que puedan impactar en los resultados.
Otra debilidad es carecer de un score de evaluación de severidad de la dificultad respiratoria en bronquiolitis validado para esta población. A pesar de estas limitaciones, las características clínicas basales y los tratamientos recibidos son comparables entre los grupos permitiendo obtener resultados con validez.
Se trata del primer estudio en nuestro medio que incluye una población exclusivamente neonatal asistida en una planta o piso de hospitalización por pediatras.
Conclusión
El porcentaje de éxito con la aplicación de esta técnica en neonatos fue similar al reportado por la literatura internacional.
Es probable que las debilidades metodológicas relacionadas con el diseño retrospectivo y la falta de aleatorización y cálculo muestral impidieran demostrar que la aplicación de CNAF en neonatos con bronquiolitis reduzca el ingreso a cuidados intensivos, la necesidad de AVM y el tiempo de hospitalización.
La evidencia respecto a la eficacia de CNAF en el tratamiento de la insuficiencia respiratoria en la bronquiolitis en neonatos continúa ganando solidez con los años. Son necesarios futuros estudios prospectivos que incluyan una mayor población de neonatos para continuar profundizando los conocimientos en la temática.