Introducción
La encefalopatía posterior reversible (PRES) es un complejo sindromático clínico-imagenológico, descrito por primera vez en 1996 por Hinchey y colaboradores de etiología variada1,2. Clínicamente se caracteriza por cefalea, crisis epilépticas, trastornos visuales, alteración del sensorio y en menor medida focalidad neurológica3-5. La presentación clínica puede ser aguda o subaguda5-7.
Se ha descrito su asociación con el uso de fármacos, especialmente inmunosupresores y quimioterápicos, si bien en niños la principal etiología es la HTA secundaria a enfermedad renal, con insuficiencia renal aguda o crónica, glomerulonefritis posestreptocócica, nefropatía lúpica, vasculitis, entre otras8. Se ha comunicado hasta en 5% a 10% de los niños hospitalizados por glomerulonefritis difusa aguda de cualquier etiología, siendo una forma atípica o inusual de presentación de la misma4,9.
El 50% de los pacientes presentan en la tomografía computada (TC) de cráneo hipodensidad de sustancia blanca occipital. La resonancia magnética (RM) es el estudio imagenológico de elección, que evidencia señal hiperintensa en T2 y Flair en la sustancia blanca de lóbulos occipitales y parietales10. Sin embargo, las lesiones a menudo involucran la corteza, los lóbulos temporales, ganglios basales y tronco encefálico, no encontrándose aisladas4.
Se trata de una entidad reversible con el diagnóstico y tratamiento precoz, especialmente una o dos semanas luego del adecuado control de la HTA. En caso contrario puede ocurrir injuria cerebral generando secuelas neurológicas severas11.
El objetivo de esta comunicación fue describir una serie de cuatro casos de PRES secundarios a HTA asistidos en el Centro Hospitalario Pereira Rossell entre 2005 y 2015.
Descripción de casos clínicos
Se describen cuatro pacientes que fueron asistidos en el Centro Hospitalario Pereira Rossell entre el 1ª de enero de 2005 y el 31 de enero de 2015 que cumplían los criterios diagnósticos de probable PRES en niños menores de 18 años; presentación aguda con clínica de encefalopatía (alteración de la conciencia, elementos HEC); crisis epilépticas; imagenología compatible (TC o RM de cráneo con alteraciones en sustancia blanca cerebral); evolución con reversión clínica o imagenológica1,3,10,11).
Se definió HTA como la presencia de tres medidas consecutivas de cifras de presión arterial (PA) sistólica y diastólica persistentemente elevada por encima de valores percentilares establecidos (P95) según edad, sexo y talla5,10.
Se utilizaron como fuente de datos las historias clínicas de los pacientes obtenidas a partir de registros del Departamento de Pediatría. Se obtuvo consentimiento para la comunicación y se resguardó la confidencialidad de los datos.
Las características clínicas de los pacientes se muestran en la (Tabla 1). La mediana de edad fue 11,5 años, rango 10 a 13 años. Dos pacientes de sexo masculino y dos de sexo femenino.

Tabla 1: Encefalopatía posterior reversible en el curso de glomerulonefritis aguda posestreptocócica en niños hospitalizados en el Centro Hospitalario Pereira Rossell. Manifestaciones clínicas.
En tres de los cuatro niños, la primera manifestación clínica fue disnea y edemas generalizados (casos 1, 2 y 3). Todos presentaron cefaleas y crisis epilépticas como elementos de hipertensión endocraneana, dos de ellos acompañados de vómitos.
En dos pacientes se constataron elementos de angioespasticidad moderada en el fondo de ojo. Los cuatro pacientes presentaron una crisis tónico clónica generalizada durante la estadía en el servicio de emergencia, en tres de ellos de inicio focal. En los casos 1 y 4 los episodios ictales fueron reiterados. El caso 4 presentó una alteración aguda de la conciencia.
En todos los pacientes, el primer estudio de imagen solicitado fue la TC de cráneo y los hallazgos fueron imágenes hipodensas córtico-subcorticales occipitales, parietales o frontales. Se realizó RM en dos casos mostrando áreas de señal anormal subcorticales parietales posteriores bilaterales. Hiperintensas en T2 y Flair. hipointensas en T1, sin restricción de la difusión (Figura 1).
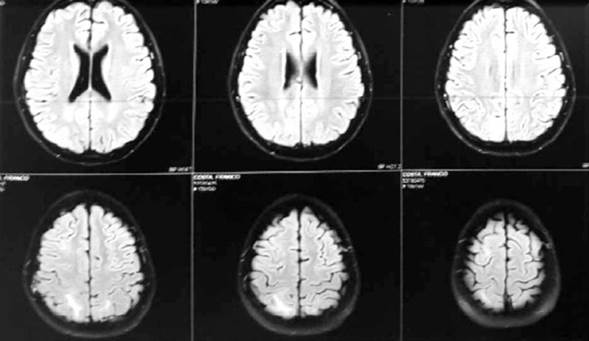
Figura 1: Resonancia magnética correspondiente al caso 4, donde se evidencian áreas de señal anormal subcorticales parietales posteriores bilaterales. Hiperintensas en T2 y Flair. Hipointensas en T1, sin restricción de la difusión.
La mediana de PA sistólica (PAS) fue 200 mmHg (rango 170-239) y de PA diastólica (PAD) 100 mmHg (rango 79-130). El antecedente de faringitis se presentó en tres de los cuatro niños. Los cuatro pacientes cumplían con los criterios diagnósticos de glomerulonefritis difusa aguda posestreptocócica (proteinuria, insuficiencia renal reversible, disminución de C3 y aumento del AELO). El caso 1 requirió biopsia renal por evolución inhabitual de las cifras de azoemia y creatininemia, que evidenció histología compatible con glomerulonefritis difusa aguda.
El tratamiento de todos los casos requirió ingreso a unidad de cuidado intensivo y para el control de la HTA se administraron múltiples fármacos. En todos se administró furosemide intravenoso (i/v) asociado a enalapril v/o (caso 1); labetalol i/v y posteriormente captopril v/o (caso 2); nitroglicerina i/v y luego captopril más hidroclorotiazida v/o (caso 3), y nitroprusiato de sodio más nitroglicerina y labetalol i/v, y luego enalapril y nifedipina v/o.
Ningún paciente presentó secuelas neurológicas al alta. En tres pacientes se realizó control imagenológico con RM luego de los 15 días del alta, evidenciando reversión completa de las alteraciones a nivel de sustancia blanca (Tabla 2).
Discusión
La encefalopatía posterior reversible no es frecuente en niños3. En el año 2005 se realizó en nuestro país la primera publicación referida a este tema a través de la descripción de un caso clínico que fue publicado en Archivos de Pediatría del Uruguay11.
El PRES se ha vinculado a diversas etiologías, como trasplantes de riñón, médula ósea o hígado (especialmente en enfermedad injerto contra huésped), posterior a tratamientos quimioterápicos en niños con enfermedades oncológicas, leucemia linfoblástica, tumores abdominales, ganglioneuroma, porfiria, crisis hipertensivas secundarias a glomerulonefritis posestreptocócica, nefropatías Shonlein Henoch y otras vasculitis, nefropatía lúpica y otras nefropatías, tratamiento corticoideo; anemia de células falciformes1,4,6,8,11,12. La HTA es la principal causa de PRES en niños y suele ser secundaria al desarrollo de patologías renales8.
En el año 2015 se realizó en Japón un estudio multicéntrico retrospectivo que incluía 40 pacientes de 16 centros, siendo el reporte publicado que incluyó el mayor número de pacientes pediátricos. Las principales etiologías halladas en esta serie fueron enfermedades hematológicas y renales: 95% de los pacientes cursaron con HTA y la mayoría estaba recibiendo tratamiento con corticoides o inmunosupresores. La forma de presentación clínica fue similar a la de los adultos, aunque con mayor frecuencia presentaron alteración aguda de la conciencia. Ningún síntoma se asoció a peor pronóstico evolutivo2. Casi el 50% de los pacientes con PRES presentan el antecedente de algún tipo de desorden autoinmune12.
En esta serie todos los casos descritos correspondieron a crisis hipertensivas secundarias a glomerulonefritis difusa aguda. Esta entidad es la causa más frecuente de emergencia hipertensiva en niños8,13. No se encontraron otras etiologías de HTA en esta serie. Respecto a la etiología de la glomerulonefritis fue posestreptocócica en todos los pacientes, confirmada a través de la elevación de AELO que confirma la infección previa, la presencia de hipocomplemetemia y la evolución clínica.
La fisiopatología exacta del PRES aún no se conoce, existe disfunción endotelial como base fisiopatológica2,4,5,12. Se plantean dos hipótesis. La primera sugiere vasoespasmo como respuesta a un aumento brusco y severo de la presión arterial sistémica generando hipoperfusión, lo que origina áreas difusas y focales de isquemia e infarto con edema, primero citotóxico y posteriormente extracelular14,15.
Se ha descrito tradicionalmente en lóbulos parieto occipitales por la mayor susceptibilidad de la circulación posterior al presentar menor inervación simpática y peor control en su autorregulación cerebral12,16. Sin embargo, cualquier área cerebral puede implicarse, incluyendo áreas frontales, lóbulo temporal, tálamo, cerebelo y ganglios basales4,16.
En cuanto a la fisiopatología del daño cerebral en los pacientes con emergencias hipertensivas, tanto en adultos como en niños, la capacidad intrínseca para mantener una adecuada perfusión sanguínea en respuesta a los cambios en la presión se denomina autorregulación cerebral. La autorregulación cerebral asegura un flujo sanguíneo cerebral constante en el intervalo de PAM de 60-150 mm Hg. Cuando la PA excede el límite superior de la autorregulación, el aumento de la presión se transmite a pequeños vasos distales5. Existe una pérdida de la autorregulación resultando en una dilatación de las arteriolas cerebrales, disfunción endotelial con disrupción de la barrera hematoencafálica (BHE) y trasudación capilar. Se acumulan plasma y células en el espacio extracelular, particularmente en la sustancia blanca que está menos organizada y con uniones más laxas que las de la corteza14,17. Sin embargo, en algunos estudios se ha notificado que el 15%-20% de los pacientes PRES son normotensivos o hipotensivos12.
Algunos trabajos también plantean la hipótesis de que la HTA podría ser reactiva a la presión de perfusión cerebral insuficiente y a la presencia de disfunción endotelial que determina efectos tóxicos sistémicos5,7,12. Fluctuaciones en la PA en lugar del aumento absoluto de la misma podrían relacionarse con la presencia de PRES. Incluso los pacientes con sepsis e hipotensión podrían desarrollarlo5,12.
La precocidad del diagnóstico de PRES tiene implicancias en su tratamiento. La imagenología es útil para descartar diagnósticos diferenciales y para apoyar el diagnóstico de PRES12.
El espectro de hallazgos de imágenes en PRES es amplio. Casi siempre las estructuras subcorticales y corticales son involucradas18. La TC de cráneo puede utilizarse para detectar edema vasogénico sin contraste, pero la RM es más sensible para detectarlo sobre todo en las secuencias T2 y Flair2,7,12,19.
Se describen tres patrones de presentación radiológica en 70% de las RM de los niños con PRES: un patrón parieto-occipital dominante, un patrón holohemisférico y un patrón del surco frontal superior. La descripción de los mismos son útiles para confirmar el diagnóstico, pero no existe asociación entre un patrón determinado y la severidad de la forma de presentación12,18. En las secuencias de difusión los patrones mixtos no son infrecuentes18. El coeficiente de difusión aparente (ADC) es una medida de la magnitud de la difusión (de las moléculas de agua) dentro del tejido, y es comúnmente calculado mediante la RM. Se ha planteado el ADC como un buen indicador de pronóstico radiológico. Puede verse restricción de la difusión en 15%-30% de los casos y la misma suele asociarse con casos con recuperación incompleta o injuria estructural irreversible12,19. La hemorragia intracraneana puede verse en 15%-20% de los pacientes con PRES, siendo la forma más frecuente la parenquimatosa12. Algunos reportes que utilizaron angiotomografía o angiorresonancia para el estudio de estos pacientes mostraron la presencia de vasoconstricción de los vasos sanguíneos como se plantea en la fisiopatología de la enfermedad12. La pronta distinción entre PRES e infarto cerebral, que podría confundirse en la TC o RM, es crucial, ya que la corrección de la hipertensión arterial es mandatoria en el contexto de PRES.
No hay tratamiento específico para el PRES, pero el trastorno es habitualmente reversible cuando la causa precipitante es eliminada12,19. El objetivo inicial en los pacientes con severa hipertensión es disminuir la cifra de la misma un 25% en las primeras horas de tratamiento12.
La nomenclatura que define al PRES como una encefalopatía posterior reversible es controversial, dado que el síndrome puede no ser completamente reversible, no está siempre limitado a regiones posteriores del cerebro y puede involucrar tanto sustancia gris como blanca. En consecuencia se ha propuesto abandonar su denominación inicial de leucoencefalopatía posterior reversible y sustituirla por encefalopatía posterior reversible o síndrome de edema cerebral posterior reversible, que se ajustan más a la fisiopatología14,20. El pronóstico es generalmente favorable y la mayoría de los pacientes se recuperan totalmente. Sin embargo, el criterio de reversibilidad varía en la literatura científica y depende de lo que los investigadores utilizan como definición. Algunos autores incluyen la reversibilidad clínica y radiológica en la definición, mientras que otros consideran que estos criterios no son universales en el diagnóstico dados los extremos del espectro clínico de la enfermedad12,20. Las formas más graves del trastorno dan como resultado la muerte, con una mortalidad aproximada de 3%-6% durante el seguimiento. La mortalidad se puede atribuir a hemorragia intracraneal, edema de la cavidad posterior con compresión del tronco encefálico o hidrocefalia aguda o difusa12. En la serie japonesa que describimos previamente casi la mitad de los pacientes en los controles clínicos tenían gliosis focal o atrofia en el seguimiento de la RM, y el 10% tenía epilepsia focal2. En otro estudio realizado en el año 2003, ante el diagnóstico clínico e imagenológico y el seguimiento prospectivo de 18 pacientes, se comprobó la reversibilidad imagenológica en 15 de ellos en un período entre una a dos semanas, luego de un adecuado control de la HTA. Sin embargo, algunos presentaron secuelas neurológicas21,22. Son factores predictores de mala evolución la hiperglicemia y la demora en resolver la causa determinante del PRES12.
En nuestro trabajo, tres de los niños pudieron ser correctamente seguidos luego del episodio agudo, constatándose tanto mejoría clínica como reversión total de las imágenes a los 15 días del episodio. En uno de los casos no se pudo contar con RM de control dado que la familia no concurrió a nuevos controles en policlínica de neuropediatría al alta hospitalaria.
Conclusiones
La encefalopatía posterior reversible es una asociación o manifestación poco habitual de la emergencia hipertensiva. Es necesaria la sospecha e identificación por parte del pediatra con el fin de realizar un abordaje terapéutico adecuado y precoz a fin de evitar eventuales secuelas neurológicas.