Introducción
Las enfermedades desatendidas o abandonadas (neglected tropical diseases, NTD) afectan a las poblaciones más postergadas del planeta. Sin embargo existe una falta de conocimiento real de la magnitud del problema que significan. Por presentar alta morbilidad y baja mortalidad, según las regiones del mundo, carecen de notificación obligatoria y no son percibidas como problemas de salud pública. Además no se investiga en nuevos medicamentos para aliviarlas, ni en nuevas herramientas diagnósticas pues constituyen un mercado “no lucrativo”1. Los determinantes ambientales como la falta de acceso al agua potable, ausencia de saneamiento o inadecuada eliminación de materias fecales humanas, juegan un rol preponderante en su instalación y mantenimiento2.
Las helmintiasis transmitidas por el suelo (HTS) o geohelmintiasis son las NTD de mayor prevalencia a nivel mundial. Tienen en común su forma de transmisión: una etapa de sus ciclos vitales debe cumplirse en el suelo contaminado con materias fecales humanas, ya sea para la maduración de los huevos como para el desarrollo de larvas o adultos de vida libre. Ejemplos en Uruguay son ascaridiasis por Ascaris lumbricoides, tricocefalosis por Trichuris trichiura, estrongiloidiasis por Strongyloides stercoralis3.
Por otra parte, la giardiasis, cuyo agente etiológico es Giardia lamblia, es otra parasitosis que presenta una forma de transmisión por contaminación fecal-oral, siendo factores de riesgo para su adquisición la deficiente higiene personal (lavado de manos), los baños inadecuados con escasa higiene ambiental o la contaminación de alimentos ingeridos.
Estas parasitosis pueden ser revertidas mediante tratamientos medicamentosos sencillos y poco costosos, evitando eventuales efectos deletéreos sobre el estado nutricional, el crecimiento y el desarrollo4. Sin embargo, si no se modifican las condiciones ambientales y de estilos de vida la prevalencia de estas infecciones vuelve a las cifras iníciales5. La presencia de Ascaris lumbricoides puede provocar, además de complicaciones graves, malnutrición6. Esta se produce como consecuencia de la falta de apetito, la disminución de la absorción de nutrientes y la utilización de los mismos por parte del parásito. Entre los micronutrientes afectados por la presencia de parasitismo intestinal por HTS y más críticos durante el desarrollo infantil se destacan el hierro y el zinc7.
El hierro es esencial para el crecimiento, el desarrollo neurocognitivo y el funcionamiento del sistema inmunológico8-13.
Los requerimientos nutricionales de hierro están especialmente aumentados en las fases de crecimiento (embarazo, niños de 6 meses a 2 años, preescolares y adolescentes)13. La anemia ferropénica es la expresión tardía y sintomática del déficit de este micronutriente14. Este tipo de anemia es la más prevalente en todo el mundo, afectando a cerca de 2 billones de personas15,16. La Encuesta Nacional sobre Estado Nutricional, Prácticas de Alimentación y Anemia realizada en menores de 2 años en el año 2011 en Uruguay, evidenció que el 31,5% presentaba algún grado de anemia17. Sin embargo, no hay información en el país sobre la posible contribución de la infección por HTS y otros parásitos intestinales, como Giardia lamblia, en la presencia de anemia en niños pequeños.
En relación con la malnutrición esta encuesta reveló que 10,9% de los niños presentó retraso de talla y 9,5% presentó algún grado de sobrepeso u obesidad. Los niños con retraso de talla evidenciaron mayor riesgo de sobrepeso u obesidad17.
Conociendo las consecuencias negativas de estas patologías en la salud individual y colectiva y bajo la hipótesis de que el parasitismo intestinal, la malnutrición y la anemia son altamente prevalentes en niños pequeños que viven en ambientes desfavorables en Uruguay, se propuso la realización de este estudio. El objetivo del mismo fue determinar la prevalencia de anemia, alteraciones del estado nutricional y parasitosis intestinales (AENPI) en niños de 6 a 48 meses, en una población de gran vulnerabilidad social de Montevideo; establecer posibles sinergismos entre estas patologías y analizar la presencia de algunos factores de riesgo.
Material y métodos
Se trata de un estudio descriptivo de corte transversal, realizado entre octubre de 2014 y mayo de 2015. El universo de estudio lo constituyeron los niños de 6 a 48 meses pertenecientes a las familias comprendidas en un programa de apoyo a hogares vulnerables del departamento de Montevideo, Uruguay. Se incluyeron aquellos niños con un período mínimo de 3 a máximo de 9 meses de intervención por parte del programa, cuyos responsables firmaron o asintieron el consentimiento informado. El proyecto de investigación fue presentado y aprobado por el Comité de Ética de la Facultad de Medicina, Universidad de la República (UDELAR).
A través de una encuesta realizada al responsable del hogar, se obtuvieron datos sobre variables demográficas, ambientales, epidemiológicas, clínicas y de hábitos de alimentación y de higiene.
La concentración de hemoglobina en los niños se determinó por dígito punción mediante técnica de fotometría utilizando el equipo Hemocue® Hb 301. Para la caracterización de anemia se tomaron los puntos de corte establecidos por la Organización Mundial de la Salud (OMS) para niños de 0 a 59 meses. Se consideró anemia cuando la concentración de hemoglobina estaba por debajo de 11,0 g/dl. Se consideró anemia leve cuando dicha concentración se encontraba entre 10 y 10,99 g/dl, anemia moderada cuando se encontraba entre 7 y 9,99 g/dl y anemia grave cuando era menor a 7 g/dl18.
Para valorar el estado nutricional se midió el peso (balanza marca Seca? modelo 841) y la longitud o talla (estadiómetro o tallímetro marca Seca? según correspondiera). Se consideraron los indicadores de peso y talla en relación con la edad (P/E, T/E), peso en relación con la talla (P/T) e índice de masa corporal en relación con la edad (IMC/E). Los valores de estos indicadores se expresaron en puntaje Z, tomándose como referencia las definiciones establecidas por la OMS19. Los puntajes Z inferiores a -3 desvíos estándar (DE) en P/E fueron considerados como bajo peso severo, en T/E como retraso de talla severo, y en P/T como emaciación severa. Los puntajes Z entre -3 DE y -2 DE en P/E fueron considerados como bajo peso para la edad, en T/E como retraso de talla, y P/T como emaciación. Puntajes Z entre más de +1 y +2 DE para IMC/E se consideraron como riesgo de sobrepeso, entre más de +2 y +3 DE sobrepeso y aquellos con puntaje Z superior a + 3 DE obesos. Se utilizó el software ANTHRO PLUS versión 3.2.2, enero 201120.
Los estudios coproparasitológicos se realizaron suministrando al responsable del niño los materiales para la recolección de materias fecales, explicándole cómo obtener una muestra adecuada y proporcionándole además un instructivo escrito. Las muestras fueron recogidas por personal del proyecto casa por casa y se transportaron al sector Enteroparasitosis del Departamento de Parasitología y Micología, Instituto de Higiene, Facultad de Medicina, UDELAR. Las mismas se procesaron mediante dos técnicas de concentración por sedimentación-centrifugación: Ritchie21 y Hoffman-Pons-Janer22 y una por flotación-centrifugación23; se observaron al microscopio, con los controles de calidad correspondientes y se informaron individualmente.
Las encuestas, la obtención de muestra para hemoglobina capilar, la toma de las medidas antropométricas y la recolección de los coproparasitarios fueron realizadas en el domicilio de los niños por estudiantes y docentes de Medicina y Nutrición. Previo a esto se elaboró un manual detallando las definiciones operacionales de cada una de las variables y la forma de realización correcta de los distintos procedimientos. Se llevaron a cabo talleres para el entrenamiento de los estudiantes y docentes en la obtención de estos datos.
En caso de que el niño presentara anemia o parasitosis intestinales o estado nutricional inadecuado se orientó al responsable del mismo, con el fin de asegurar que el niño asistiera al centro de salud correspondiente. Además, se entregó a cada una de las familias material gráfico sobre pautas de prevención de estas patologías.
Georreferenciación de la población y casos
Con el objetivo de observar la distribución territorial de los niños y organizar las actividades de campo se realizó la correspondiente georreferenciación con el domicilio y número de puerta, utilizando para ello el software del Sistema de Información Geográfica de la Intendencia de Montevideo, Montevimap. Para la gestión, procesamiento y análisis de las coordenadas obtenidas se utilizó el Sistema de Información Geográfica libre gvSIG® de la Conselleria de Infraestructuras y Transporte (CIT) de la Generalitat Valenciana.
Base de datos y análisis estadístico
Se utilizó para la confección de la base de datos un formulario electrónico de Epiinfo. El análisis de la misma fue realizado con el programa SPSS versión 19 y EPIDAT 3.1. Los datos fueron ingresados por personal del proyecto, con revisión y correcciones por parte de los investigadores para el control de calidad correspondiente.
Los resultados obtenidos fueron evaluados a través de análisis univariados y multivariados teniendo en cuenta las características de cada variable. Las asociaciones entre dos variables fueron determinadas por medio de comparación de medias o de proporciones (z test o test de chi2 respectivamente) según fuera una variable continua o categórica. Las asociaciones entre más de dos variables se evaluaron a través de regresiones logísticas múltiples. Se consideraron para la inclusión la totalidad de niños que cumplieron con la definición de universo de estudio por lo que no se realizó un cálculo de tamaño muestral.
Resultados
Población
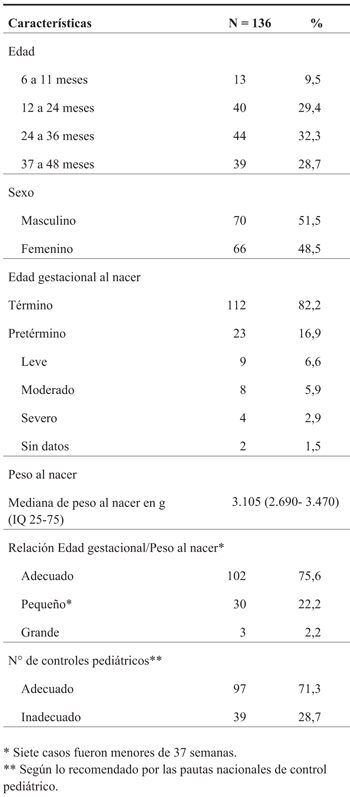
El número de niños pasibles de ser incluidos en la investigación, aportados inicialmente por los directores del programa social, fue de 167. No se pudo acceder a 24 de ellos por inaccesibilidad geográfica y a 7 por negativa a participar. De manera que la investigación se realizó incluyendo 136 niños pertenecientes a 113 hogares. No hubo diferencias significativas en términos de edad y sexo entre las poblaciones incluidas y no incluidas en el estudio.
Las características demográficas, neonatales y de uso de los servicios de atención primaria de salud se presentan en la (Tabla 1).
Anemia
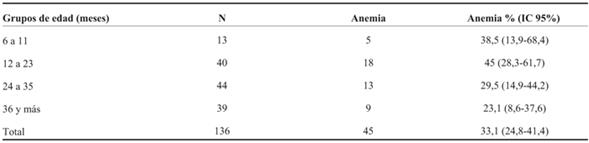
El 33,1% de los niños investigados presentaron anemia. De estos, en el 71% (32 niños) la anemia fue leve, en 29% (13 niños) moderada. No existieron casos de anemia severa. La distribución por edades se muestra en la (Tabla 2).
El porcentaje de niños de entre 12 y 24 meses que habían recibido suplemento medicamentoso de hierro fue de 63%; ascendiendo esta cifra a 83,3% en los menores de 12 meses. El 14% de los niños mayores de 2 años nunca recibió suplemento medicamentoso de hierro según lo respondido por sus responsables.
Los hogares del 55% de los niños recibían canasta de del Instituto Nacional de Alimentación (INDA) (n= 75). De éstos, 32% tuvieron anemia, porcentaje similar a la anemia presente en los que no recibían este beneficio (34%).
En 32,4% (n=44) de los casos se encontró antecedente de anemia materna durante el embarazo.
Estado nutricional
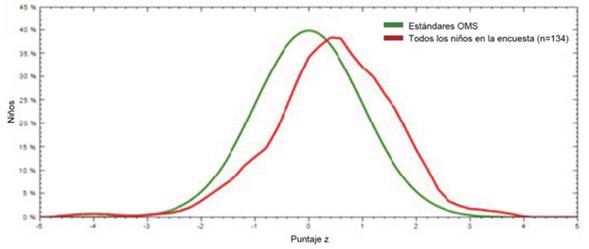
El 3,7% de los niños estudiados presentó bajo peso y 17,9% baja talla. El porcentaje de niños con bajo peso y baja talla, de acuerdo a franjas etarias, se observa en las (Tabla 3) y (Tabla 4) respectivamente. La (Figura 1) muestra el comportamiento de la talla en esta población comparado con los patrones de crecimiento de la OMS. Se puede apreciar el achatamiento de la curva de T/E y el desvío de la misma hacia la izquierda, lo que evidencia un retraso en la talla en esta población.
Tabla 3: Peso/Edad. Porcentaje de niños con bajo peso y bajo peso severo. AENPI. Montevideo 2014-2015
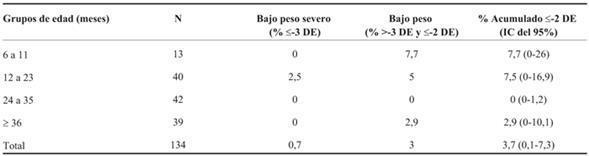
Tabla 4: Talla/Edad. Porcentaje de niños con retraso de talla y retraso severo de talla. AENPI. Montevideo, Uruguay. 2014-2015.
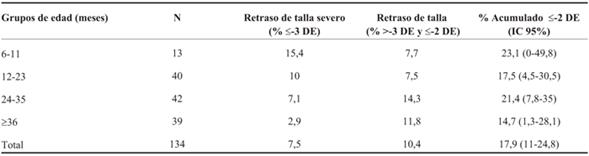
Figura 1: Distribución de la población según el indicador Talla/Edad. AENPI. Montevideo, Uruguay. 2014-2015.
En relación al indicador P/T, presentaron emaciación 1,5% de los niños estudiados, llegando en el grupo de 12 a 23 meses a presentarla un 5% de estos. De la totalidad de los niños con emaciación, la misma fue severa en el 2,5% de los casos.
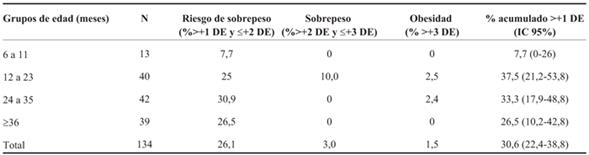
El porcentaje de niños, según grupo etario, con riesgo de sobrepeso, sobrepeso y obesidad, se presenta en la (Tabla 5). La prevalencia mayor de sobrepeso y obesidad se encontró en los niños de entre 12 y 24 meses (37,5%). A su vez, la (Figura 2) muestra el comportamiento de la curva de IMC/E en esta población, comparado con los patrones de la OMS. Se aprecia un desvío hacia la derecha de la misma, lo que evidencia una mayor prevalencia de sobrepeso y obesidad en estos niños.
Alimentación del niño
El 89% de los niños de este estudio recibió alimentación con leche materna. De estos, el 41% (n=49 niños) la recibió en forma exclusiva durante sus primeros seis meses de vida.
La media de edad de duración de la lactancia fue de cuatro meses, con un mínimo de un mes y un máximo de 18.
La cantidad de leche de vaca que los niños mayores de 1 año recibieron diariamente fue en promedio de 550 ml. El cálculo de la ingesta de carne, de acuerdo a la edad del niño, mostró ser insuficiente en 65% de los mismos (n=88). Si bien la deficiencia en la ingesta de carne fue mayor en el grupo de 2 a 3 años (77,4%), también fue insuficiente en los otros grupos de edad (69,2% en menores de 1 año, 63,4% en los de 1 a 2 años y 50% en los mayores de 3 años). La suficiencia de ingesta de carnes se basó en las recomendaciones que Figuran en la publicación realizada por el Programa Nacional de la Niñez del Ministerio de Salud (MS)24.
Parasitosis intestinales
Del total de niños encuestados (n=136), se recibió muestra de materias fecales del 64% (n=87). De estos, el 60% (n=52) resultaron positivos a parásitos intestinales patógenos.
Dentro de los parásitos patógenos hallados, Giardia lamblia representó el 46% (n=40), encontrándose tres casos de Entamoeba histolytica/dispar.
Las HTS se observaron en 23% de los niños (n=20), presentándose casos de ascaridiasis (n=15), tricocefalosis (n=4) e hymenolepiasis (1). El 13% de los niños se encontraba multiparasitado.
En el 24% de los casos de niños encuestados (n=33), el responsable había observado expulsión de ejemplares adultos con las características macroscópicas de Ascaris lumbricoides en sus hijos en los últimos seis meses. De estos 33 niños, en ocho ya se habían diagnosticado HTS mediante coproparasitario en la presente investigación.
Dado que dicha situación tiene similar valor a la observación de huevos de HTS en el coproparasitario, es posible afirmar que la prevalencia total de HTS en la población en estudio fue de 33% (n=45), considerando esta variable de ajuste.
Factores de riesgo
La georreferenciación de casos de HTS demostró un patrón de dispersión variado en el departamento de Montevideo, con la conformación de conglomerados o “clusters” en zonas donde las condiciones de disposición de las materias fecales son inadecuadas, a los que se suman otros factores de riesgo como la zona inundable, que se presentó en el 62% de los casos de HTS (Figura 3).
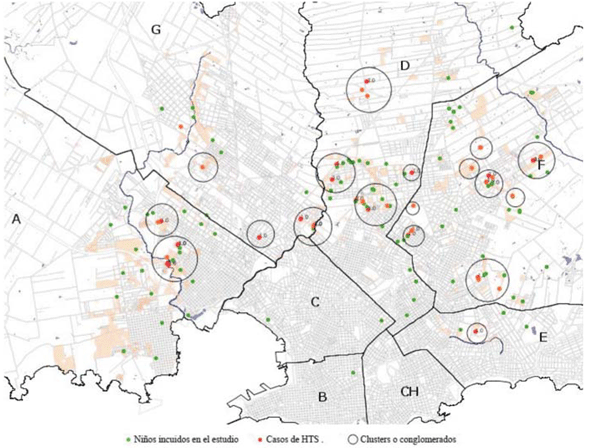
Figura 3: Georreferenciación de niños y casos de HTS en el departamento de Montevideo, Uruguay. AENPI 2014-2015
En referencia al acceso al agua potable, solo 20,5% de las familias encuestadas tenían acceso a conexión legal de Obras Sanitarias del Estado (OSE), mientras que 55,5% (n=24) disponían de conexiones “caseras” a la red de agua pública.
Del total de la población encuestada, 36% (n=47) tenían disposición de las materias fecales a red de saneamiento, 39% (n=53) estaban conectados a pozo negro y 25% (n=34) disponían de las materias fecales humanas en diferentes soluciones de saneamiento no convencional.
El 43% del total de niños encuestados vivían en zonas inundables, en el 53% de ellos se diagnosticó HTS por coproparasitario. Si a estos se le suma aquellos en los que el responsable del niño visualizó la presencia de ejemplares de Ascaris lumbricoides, se observa que este grupo tiene tres veces mayor riesgo de adquirir HTS que aquellos en quienes la variable “zona inundable” es negativa.
Los pisos de las viviendas de estos niños en 76% fueron de hormigón o baldosa, 16% de tierra y 8% de otros materiales.
Asociaciones entre variables
Se evaluó la asociación entre anemia y retraso de talla (T/E); anemia y emaciación; y anemia y sobrepeso/obesidad, mediante prueba de chi2 o test de Fisher. No se comprobó asociación, ni globalmente ni tampoco por grupo de edad.
Al evaluar la asociación de HTS y anemia se comprobó una asociación estadísticamente significativa (p=0,045) considerando el global de la población. También existe una asociación estadísticamente significativa en el grupo de niños de 1 y 2 años para la relación HTS y retraso en la talla (T/E) (p=0,05). No se evidenció asociación entre las HTS y emaciación, ni entre HTS y sobrepeso/obesidad.
Se observó asociación entre Giardia lamblia y la manipulación de las materias fecales humanas intradomiciliarias (balde de 20 litros usado como receptáculo de materias fecales humanas dentro de la vivienda) (p>0,05).
Se realizó inicialmente un análisis bivariado entre variables ambientales (variables independientes) y la presencia de parasitosis evidenciada por coproparasitario positivo o visualización de expulsión de parásitos (variable dependiente). Las variables vivir en zona inundable, el usar alternativas de saneamiento no mejorado y la presencia de basurales en el entorno de las viviendas (eliminación de residuos a cielo abierto) mostraron una asociación estadística (p<0,05) con las parasitosis. La inclusión de estas variables en un modelo de regresión logística no mostró asociación significativa para ninguna de ellas con las parasitosis a un nivel de significancia de 95%, pero esta asociación se evidencia para las tres variables a un nivel de significancia de 85% (lo que podría explicarse por el limitado número de niños incluidos en el análisis).
Discusión
El presente estudio es el primero a nivel nacional que determina en una misma población, menor de 4 años, la prevalencia de anemia, alteraciones del estado nutricional y parasitosis intestinales y los posibles sinergismos presentes. Además, no existían previo a la presente investigación, datos publicados en Uruguay sobre la prevalencia de anemia en ningún grupo de niños mayores de 24 meses.
La integración interdisciplinaria del equipo docente investigador es otra importante fortaleza del presente trabajo. El hecho de que estas familias estuvieran comprendidas en un programa social facilitó el acceso a esta población altamente vulnerable. Una vez logrado el contacto con la familia del niño, se pudo realizar la encuesta, medir peso, talla y niveles de hemoglobina a la gran mayoría de los niños, con una muy baja tasa de rechazos. La encuesta y las medidas fueron realizadas por personal debidamente entrenado y altamente calificado, lo que asegura la calidad de los datos obtenidos.
No haber logrado obtener la totalidad de las muestras para coproparasitario fue la principal debilidad de este estudio. La inclusión de una pregunta sobre la visualización de gusanos en materias fecales ayudó a subsanar esta falta de datos permitiendo identificar niños con HTS a través de la visualización a simple vista de parásitos en las materias.
Con respecto a la anemia en niños, en el año 2011, la encuesta realizada a nivel nacional en menores de 2 años identificó que el 31,5% presentaba algún grado de anemia17. Esa encuesta incluyó una muestra de niños usuarios de la Administración de los Servicios de Salud del Estado (ASSE) y de Instituciones de Asistencia Médica Colectiva (IAMC), abarcando familias de distintos niveles sociales y económicos. La cifra global de anemia hallada en el presente estudio (33,1%) fue similar a la encontrada en la investigación antes citada, si bien es de destacar que estos niños pertenecen todos a hogares altamente vulnerables de Montevideo.
Si bien entre los 6 y 24 meses es la edad de mayor prevalencia de anemia carencial25, en este estudio la misma se evidenció en alto porcentaje en todos los grupos etarios analizados, siendo en los mayores de 24 meses de 26,5%. Como se mencionó previamente, no existen datos nacionales de prevalencia de anemia a esa edad, pero la cifra es comparable a la de otros países latinoamericanos26,27. El 32% de las madres de los niños participantes refirieron haber tenido anemia durante el embarazo, lo que puede constituir ya desde la gestación un factor de riesgo de desarrollo de anemia posteriormente en el niño13. También el porcentaje de nacimientos prematuros (16%) fue considerablemente mayor en la población del estudio que en la población nacional (10,7%)28, siendo este otro factor de riesgo de desarrollo de anemia carencial.
El 11% de estos niños nunca recibió alimentación con leche materna, y solo un poco más del 40% la recibieron durante los primeros seis meses de vida. La misma contiene hierro con muy buena biodisponibilidad para el lactante y otros múltiples beneficios nutricionales y psicosociales, por lo que es la alimentación recomendada por la OMS durante los primeros seis meses de vida29. Los resultados presentados evidencian lo mucho que queda por trabajar en promoción de la lactancia.
El déficit en la suplementación con hierro y la escasa ingesta de carne, insuficiente en 65% de los niños, son factores que seguramente influyen en la alta prevalencia de anemia en esta población. La deficiencia en la ingesta de carne, si bien fue máxima en el grupo de 2 años (77,4%), fue muy insuficiente en los otros grupos de edad.
Existe una recomendación pediátrica nacional que promueve la administración de hierro medicamentoso en forma profiláctica a todos los niños en los dos primeros años de vida30. Sin embargo, en este grupo, solo 63% de los menores de 2 años estaban recibiendo hierro y solo el 83% lo recibió alguna vez. En la encuesta de Salud, Nutrición y Desarrollo en la Primera Infancia en Uruguay (ENDIS), realizada a nivel nacional en niños menores de 4 años, la suplementación con hierro fue de 88%28.
Otro de los factores vinculados al desarrollo de anemia ferropénica es la presencia de parasitosis31. En la presente investigación se documentó una asociación estadísticamente significativa entre HTS y anemia en todos los grupos etarios. El 39% de estos niños con tan alta vulnerabilidad social tiene un número de controles pediátricos insuficiente de acuerdo a las guías nacionales de control del niño sano32. Lograr el cumplimiento de los mismos y el acercamiento de las familias al centro de salud correspondiente a su zona, priorizando la educación y prevención de estos y otros problemas de salud, es sin duda altamente necesario para disminuir su prevalencia.
En relación al estado nutricional es de destacar que globalmente el porcentaje de casos de bajo peso (3,7%), de retraso de talla (17,9%) y de exceso de peso (37,5%), se encuentra por encima de los valores considerados por la OMS19 como aceptables para una población de referencia (2,5%, 2,5% y 15% respectivamente). El porcentaje global de niños con algún grado de déficit de peso (P/E < -2 DE) en el presente estudio (3,7%) supera en más de dos veces la encontrada en un estudio33 realizado en niños de igual edad asistentes al Plan Caif (1,5%). El grupo de niños de 6 a 11 meses fue el que presentó más frecuentemente bajo peso (P/E entre -3 y -2DE), llegando a 7,7%, y el de niños de 12 a 23 meses, mayor prevalencia de bajo peso severo, llegando a 2,5% de estos.
Globalmente, 17,9% de los niños presentó retraso de talla (T/E< -2DE), con una prevalencia mayor en niños menores de 1 año (23,1%). Estas cifras superan al 4,5% de casos hallados en la encuesta ENDIS28 y a 6,7% en hogares en situación de pobreza en la misma encuesta. También está muy por encima del 7,5% que se encontró en niños menores de 5 años que asisten al Plan Caif33 y del 10,9% encontrado en la encuesta nacional sobre estado nutricional y anemia publicada en 201117.
El mayor porcentaje de retraso de talla (T/E > -2DE y ?-3 DE) se encontró en el grupo de entre 24 y 35 meses (14,3%). El retraso de talla severo (T/E < -3DE) fue mayor en el grupo etario de 6 a 11 meses (15,4%).
El porcentaje de niños con emaciación (P/T < -2DE) (1,5%) se encuentra dentro de las cifras consideradas esperables, según los patrones de referencia19 de la OMS (hasta 2,5%). De todas formas, es preocupante la cifra de 5% en los niños de 12 a 23 meses.
El riesgo de sobrepeso presente en esta población (26%) es menor al encontrado en la población33 del Plan Caif (33,4%). Con el sobrepeso y la obesidad la diferencia es aún mayor, ya que en esta población llega a 4,5%, mientras que en los niños del Plan Caif alcanza el 14,1%33 y en la encuesta ENDIS es de 9% en los menores de 2 años y de 11% en los de 2 y 3 años28. También es inferior al 8,4% encontrado en los hogares más pobres en esta misma encuesta. Se podría pensar que el retraso de talla presente encuentra una compensación a través del peso, pero evidentemente en esta población que es aún más vulnerable que la que asiste al Plan Caif o la que abarca la encuesta ENDIS, los aportes energéticos no logran cifras de sobrepeso y obesidad tan elevadas. Esta coexistencia de retraso de crecimiento con exceso de peso, se conoce como la doble carga de enfermedad, hecho altamente prevalente en los países de América Latina33,34.
La prevalencia de enteroparasitosis patógenas observada en este estudio fue de 60%, representando el doble de lo hallado en otros estudios nacionales35. Esta situación puede ser explicada porque los mecanismos de transmisión de las enteroparasitosis patógenas halladas se ven influenciados y potenciados en este tipo de poblaciones vulnerables por la multiplicidad de factores de riesgo a los que están expuestos, los que aseguran un mantenimiento eficaz de la endemia de dichas enfermedades infecciosas36. Las infecciones parasitarias constituyen un problema médico, social y económico, más frecuente en las comunidades más pobres, que a su vez agrava la pobreza produciendo problemas de salud en los niños que pueden tener consecuencias en su desarrollo físico y aprendizaje. Por lo tanto es fundamental para la búsqueda de soluciones emprender acciones multidisciplinarias que logren empoderar a los habitantes de las comunidades más vulnerables37. Los altos índices de contaminación fecal humana intradomiciliaria, objetivados por la presencia de 46% de niños parasitados con Giardia lamblia así como con otras enteroparasitosis indicadoras de contaminación fecal-oral, revelan deficiencias en los hábitos de manejo de las materias fecales o falta de lavado de manos posdefecación. Una de las situaciones de alto riesgo de contaminación intradomiciliaria detectadas es el uso de baldes de 20 litros como receptáculo de materias fecales, así como también las conexiones caseras de agua potable, hechos estos que ya fueron resaltados en otros estudios en nuestro medio38.
Las enteroparasitosis están tan fuertemente asociadas con la situación socioeconómica de la población, que, por ejemplo, en el área metropolitana de Río de Janeiro utilizan un Índice de Deprivación Material (MDI) en el que la presencia de enteroparasitosis es tenida en cuenta para identificar áreas de vulnerabilidad social39.
En referencia a las HTS, el 33% hallado en estos niños pequeños es también una cifra muy superior a la hallada en estudios nacionales previos35. Como se sabe, estas parasitosis constituyen un fiel marcador de contaminación fecal humana ambiental38.
En Latinoamérica se han realizado investigaciones previas que vinculan las parasitosis y las alteraciones nutricionales, y en algunos casos también la anemia, en diferentes poblaciones, con edades y características demográficas distintas a la de la presente investigación. Ejemplos de estas son la realizada en Salvador (Brasil) en niños de entre 3 y 6 años40, en escolares de Venezuela41, en La Plata (Argentina)42, y en dos poblaciones colombianas (una en menores de 5 años con factores de riesgo43 y otra en indígenas menores de 15 años44. Sin embargo, el grupo de variables consideradas en estos estudios es muy heterogéneo, resultando algunas de ellas estadísticamente significativas, como el estatus socioeconómico y condiciones ambientales, como vivir en asentamientos precarios, el hacinamiento y el uso de letrinas.
En algunas zonas del departamento de Montevideo donde existen planes de saneamiento (III o IV), conviven vecinos conectados correctamente a la red de saneamiento junto con otros que tienen diversas formas de disposición de las materias fecales humanas: desde pozos negros con robador hasta situaciones de alto riesgo de contaminación ambiental: inodoro en la vivienda con drenaje a cuneta, cañada o cielo abierto o familias sin baño que utilizan baldes de 20 litros intradomiciliarios. Tomando en cuenta que Montevideo es una de las ciudades latinoamericanas con mayor cobertura de saneamiento, los casos de HTS de este estudio y de otros estudios de campo45 demuestran que existe una población expuesta a la contaminación fecal humana ambiental mayor de la que se puede suponer por nuestro nivel de cobertura en saneamiento.
Otra variable a considerar es la composición del suelo de nuestro departamento, el cual presenta por su componente geológico altos índices de impermeabilidad, determinando la existencia de zonas inundables en las que no podrían habitar las personas. Los desniveles en los terrenos circundantes a los conglomerados de HTS, los acúmulos de basura, la presencia de animales en el entorno y la extraordinaria sobrevida de los huevos de geohelmintos en ambientes ricos en materia orgánica, conforman un conjunto de factores que favorecen la contaminación a distancia con huevos de HTS.
Estas situaciones de contaminación fecal humana ambiental, que se ponen en evidencia claramente en las áreas de alta deprivación en las que funciona el programa, podrían no constituir un problema de salud exclusivo de las poblaciones vulnerables, sino un real problema de salud pública, que implica no solo a aquellos conglomerados poblacionales en situación de riesgo, sino a toda la comunidad en su entorno2,46.
Conclusiones
La anemia, las alteraciones nutricionales y el parasitismo intestinal son problemas de salud altamente prevalentes en la población estudiada, que comparten muchos de los factores de riesgo. La asociación con ciertas condiciones ambientales de riesgo, de difícil modificación en el contexto actual y la asociación entre variables que podrían generar sinergismo, demuestran la existencia de una problemática compleja que exige la planificación y ejecución urgente de medidas con participación multidisciplinaria, interinstitucional y comunitaria.
Reflexión final
Estos resultados evidencian la necesidad de continuar con programas de apoyo a las poblaciones vulnerables, que disminuyan la exclusión social y permitan realizar intervenciones educativas, atención en salud oportuna y adecuado control y seguimiento, dadas las graves consecuencias que estas enfermedades tienen en la salud individual y colectiva.