Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión impresa ISSN 0004-0584versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.88 no.1 Montevideo feb. 2017
Muerte inesperada del lactante.
Análisis de 591 casos
Sudden infant death. 591 cases analysis
Carmen Gutiérrez1, Angeles Rodríguez2, Pilar Beltramo3, Virginia Kanopa4,
Sylvia Palenzuela5, Rubén García6, Cristina Scavonne7, María Albini8, Ivonne Rubio9
1. Prof. Agda. Anatomía Patológica. Jefe Laboratorio Patología Pediátrica. CHPR.
2. Prof. Adj. Anatomía Patológica. Patóloga Pediátrica. CHPR.
3. Médico. Pediatra. Patóloga Pediátrica. CHPR.
4. Prof. Agda. Pediatría. Neuropediatra. CHPR.
5. Patóloga Pediátrica. CHPR.
6. Ex Grado 2. Facultad de Psicología. Diplomado en psicoterapia en servicios de Salud. Docente Honorario Cátedras Ginecología. Psicólogo CHPR.
7. Ex Profesora Titular. Neuropediatría. CHPR.
8. Médico. Microbióloga. CHPR.
9. Ex Prof. Titular. Pediatría. CHPR.
Trabajo inédito.
Declaramos no tener conflictos de intereses.
Fecha recibido: 27 de setiembre de 2016
Fecha aprobado: 2 de febrero de 2017
Resumen
Antecedentes: la muerte inesperada del lactante (MIL) sin asistencia, ya sea en domicilio o a su arribo al hospital conlleva a un impedimento en la firma del certificado de defunción y al necesario peritaje forense a los efectos de descartar las causas no naturales. Conocer la causa de muerte es de suma importancia no sólo para las autoridades sanitarias sino para los Pediatras a afectos actuar sobre los factores implicados.
Objetivos: el objetivo de esta revisión es analizar las patologías encontradas y las circunstancias que rodearon a la muerte en los casos MIL, a los efectos de identificar factores de riesgo.
Métodos: se incluyeron en este estudio 591 menores de un año fallecidos en forma súbita e inesperada, en domicilio o a su arribo a un centro asistencial, ingresados al Programa MIL, entre octubre de 1998 y diciembre de 2015, con intervalo libre 2002-2006. No todos los fallecidos en dicho período en iguales circunstancias fueron enviados para su estudio. Se reunió historia clínica, circunstancias de la muerte y la familia fue entrevistada. Los casos fueron analizados por el grupo interdisciplinario. Se clasificó como: Muerte Explicable cuando se encuentra una causa y Muerte Indeterminada cuando no se encuentra una causa. Estas últimas están constituidas por Síndrome de Muerte Súbita del Lactante (SMSL) y las Zonas Grises (ZG). Se agruparon como ZG aquellos casos en los que no había una causa que con certeza explicara la muerte, pero había factores predisponentes que pudieron causarla o favorecerla. Estas ZG fueron distribuidas en 6 categorías. Para clasificar como SMSL el grupo exige la ausencia de colecho, de decúbito prono, de almohada y de otros entornos factibles de causar sofocación.
Resultados: se estudiaron 591 casos. Se identificó una causa de muerte en 339 casos (57.4%). En 252 la muerte fue indeterminada (42.6%). Se encontró infección respiratoria en 29% de los casos (50% de las muertes explicables); anomalía cardíaca en 15%; diarrea con deshidratación en 4.5%; sofocación accidental en 3%; se identificó una causa violenta en 1.5%. Hubo variación entre los dos períodos (1998-2001 y 2007-2015). De los casos indeterminados, 242 correspondieron ZG y
Conclusiones: se identificaron patologías sobre las que es posible actuar desde la prevención (infecciones respiratorias, diagnóstico prenatal de cardiopatías). En los casos indeterminados, se identificaron factores de riesgo modificables desde el primer nivel de atención con la implementación de campañas educativas y recomendaciones sobre sueño seguro dirigidas a la comunidad.
Palabras clave: MUERTE SÚBITA DEL LACTANTE
MORTALIDAD INFANTIL
Summary
Background: sudden unexpected death in infancy (SUDI) carries an impediment to sign the death certificate. A legal autopsy is mandatory to exclude unnatural death. To know the cause of death in infancy is relevant to health authorities and paediatrics.
Objectives: to investigate the pathologies and risk factors in the cases of SUDI studied.
Methods: autopsies between October 1998 and December 2015 were analysed. There was a free interval (2002 to 2006). It does not include every case of SUDI in the local population. The clinical records were gathered, the circumstances of death investigated and the family was interviewed. The cases were discussed in a multidisciplinary team. The cases were classified as Explained Death or Undetermined. The undetermined deaths were classified either as Gray Zone (GZ) or SIDS cases. Six categories were considered in GZ. To consider a case as SIDS, a safe sleep environment is required; that means no co-sleeping, no prone sleeping and no pillows use that could eventually cause suffocation. Cases were coded as GZ when a clear cause of death was not identified, but abnormalities were found that could have predisposed or contributed to death. GZ were divided in 6 categories.
Results: 591 cases were examined. A cause of death was identified in 339 cases (57.4%). In 252 cases, it was undetermined (42.6%). A respiratory infection was found in 29% of the autopsies (50% of the explained deaths). A cardiac anomaly was found in 15%; dehydration secondary to diarrhoea in 4.5%; suffocation in 3%; a violent cause was identified in 1.5%. There were variations between both periods (1998-2001 and 2007-2015). 252 deaths remained unexplained after the autopsy (42.6%), these were the undetermined cases. 242 were classified as Gray Zone (GZ) and 10 as SIDS cases. 91% of the evaluable GZ cases <4 months old had an unsafe sleeping environment. Co-sleeping was observed in 72% of the evaluable <4 month cases; it was mainly multiple or associated with prone sleeping position. In newborns, 81% of the evaluable ZG cases had a sleep related risk factor.
Conclusions: The study improved allowed to identify pathologies amenable to intervention and prevention (respiratory infections, prenatal diagnosis of congenital heart disease). Sleep related risk factors were identified, amenable to prevention through community education programs.
Key words: SUDDEN INFANT DEATH
INFANT MORTALITY
Introducción
La muerte inesperada del lactante (MIL) está enmarcada en los estudios forenses, ya que debe descartarse la causa violenta. Se requiere un peritaje forense. Estas muertes importan a la pediatría. Al sistema de salud le interesa conocer sus causas y los factores de riesgo implicados, dado que muchas son evitables(1). El Programa MIL, dependiente de
El síndrome de muerte súbita del lactante (SMSL) es un diagnóstico de exclusión. Es la muerte repentina e inesperada de un lactante, en aparente buen estado de salud, que persiste inexplicada luego de una exhaustiva investigación que incluye la realización de una autopsia completa, examen de la escena de la muerte y la revisión de la historia clínica(4,5).
El objetivo de esta publicación es realizar un estudio descriptivo de las patologías encontradas en esta población y los factores de riesgo detectados.
Material y métodos
Las autopsias del Programa MIL son realizadas por forense y patólogo pediatra actuando en conjunto. Se hacen radiografías, fotografías, estudios bacteriológicos y virológicos (incluida biología molecular), determinación de electrolitos del humor vítreo, estudios toxicológicos y estudio de alteración arritmogénica.
Los casos incluidos son niños en aparente buen estado de salud, que mueren inesperadamente sin asistencia médica. Algunos con una condición crónica previa, como ser portador de síndrome de Down también fueron estudiados.
En la autopsia se determina antropometría, se realiza disección completa, toma de pesos viscerales y estudio histológico completo, exhaustivo. En los días siguientes al fallecimiento, psicólogo y pediatras realizan una primera entrevista a la familia. Se reúnen datos de la historia obstétrica, antecedentes perinatales del paciente e historia de su vida, así como de las circunstancias que rodearon su muerte. En los casos en que en el acto de la autopsia se constata evidencias de violencia, el caso sigue en la órbita forense exclusiva y el equipo no realiza entrevistas a la familia. Por otro lado, de acuerdo al texto de la reglamentación de
El grupo interdisciplinario se reúne regularmente para analizar cada caso y concluir el diagnóstico final. Se consideran todos los datos disponibles de la autopsia, los estudios realizados, la historia y la entrevista, así como del parte policial. Luego de esta reunión se realiza el informe final al juez actuante. En los casos en que la autoridad no manifieste impedimento, a los dos meses el grupo está habilitado a hacer la segunda entrevista a la familia, en la que se hace el retorno de la información obtenida y cuando lo amerite, el asesoramiento. También lo está para informar a las autoridades de la salud y a los equipos asistenciales.
Clasificación de Zonas Grises (ZG)
En base a comunicaciones previas(6-8) el grupo considera que para concluir un caso como SMSL se debe exigir que tenga un entorno de sueño seguro, especialmente en lo referido a la posibilidad de sofocación accidental. Por esa razón, se acordó una clasificación que contemplara estos aspectos. Esta denominación es de los autores, quienes consideran que estos casos no deben quedar sin identificar entre los SMSL. No resulta de un consenso internacional, es una propuesta del grupo. Estos casos de ZG son clasificados como SMSL por otros grupos o como muertes indeterminadas sin especificar.
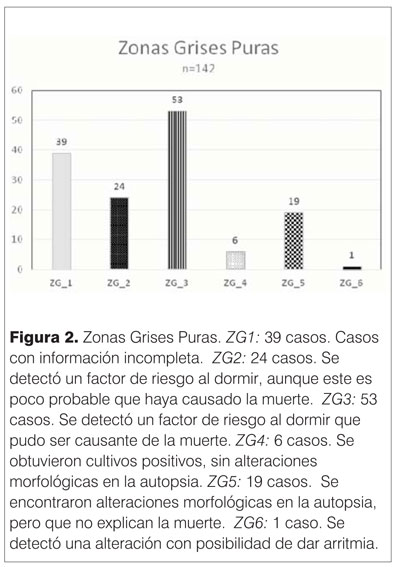
- Zona Gris 1. Muerte inexplicada con información incompleta. Casos sin entrevista o sin historia clínica. Autopsia parcial (evisceración incompleta recibida), sin causa de muerte en el material disponible. Evisceración completa recibida, sin causa de muerte en el material disponible, sin radiografía ni exámenes complementarios.
- Zona Gris 2. Muerte inexplicada con entorno de sueño inseguro. El rol del entorno es poco probable que haya causado una sofocación. Ej.: Decúbito lateral. Colecho, pero en lactante mayor de 4 meses y sin uso de drogas, alcohol o psicofármacos.
- Zona Gris 3. Muerte inexplicada con entorno de sueño inseguro. Posible sofocación. Hay sugerencias de sofocación por las circunstancias del sueño inseguro. Colecho (especialmente en menores de 4 meses de edad y especialmente ante consumo de drogas, alcohol o psicofármacos). Decúbito prono. El uso de almohadas, frazadas u otros objetos que pueden obstruir vía aérea. En estos casos no hay certeza absoluta de sofocación.
- Zona Gris 4. Autopsia negativa en la anatomía patológica, con microbiología positiva con patógeno reconocido. Son incluidos en esta categoría los casos en que no se identifican focos infecciosos en la histología, pero los cultivos son positivos.
- Zona Gris 5. Se identifican lesiones en la autopsia, pero estas no explican la muerte. Por ejemplo: Neumonía de carácter focal, miocarditis focal.
- Zona Gris 6. Autopsia negativa con estudio genético positivo (alteración arritmogénica). No hay certeza absoluta de que esa alteración causó la muerte.
En esta publicación se vuelven a analizar los 115 casos de la publicación anterior(1) y se le aplican los criterios de la actual clasificación. En la publicación anterior no se consideraron las condiciones del sueño y un elevado porcentaje de los casos no tenía entrevista.
La presente publicación es un estudio descriptivo de los hallazgos obtenidos por el grupo interdisciplinario del programa MIL y hace referencia a los factores de riesgo identificados.
Tanto en la entrevista de obtención de datos, como en la de devolución, se apoya y orienta a la familia, brindando información sobre redes de apoyo de asistencia en salud mental, para realizar un proceso adecuado de duelo.
Resultados
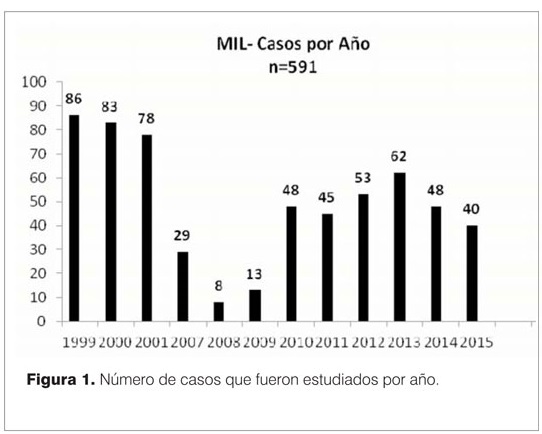
En el período comprendido entre el 1° de octubre de 1998 y el 31 de diciembre de 2015 se realizaron 591 estudios. En el período 1998-2001 se estudiaron 245 lactantes. Entre el 2007 y 2015 se estudiaron 346 fallecidos (figura 1). En la etapa inicial el 98% correspondió a casos de Montevideo(1). En el segundo período se extendió a todo el país. Los casos son reunidos porque se aplicó la misma metodología de estudio. En la presente revisión se adecuan las conclusiones a la nueva clasificación. Las diferencias entre los dos períodos se limitan a la investigación de alteración arritmogénica, que es reciente, y la ampliación de la investigación microbiológica, con la biología molecular.
El sexo de los fallecidos fue femenino en 248 casos (42%) y masculino en 343 casos (58%) de los casos.
La edad fue menor de 4 meses en 412 casos (69,7%). Hubo 90 recién nacidos (15,2%). Los menores de una semana de vida fueron 17 (2,9%). 167 casos estuvieron en el rango de
Edad materna. Entre los que se obtuvo el dato, 61% de las madres tenía entre 20-35 años (263 casos); 31% eran adolescentes (131 casos) y 8% eran mayores de 35 años (36 casos). Se desconoce la edad materna en 149 casos (51 corresponden al período 1998-2001 y 64 al período 2007-2015).
El peso al nacer. Entre los que se obtuvo el dato, el 68% tuvo un peso al nacer mayor de 2500g (331casos). En 19% estuvo entre 2.000 y
El medio socioeconómico. Entre los que se obtuvo el dato, fue deficitario en 73% (361 casos), aceptable en 21% (107 casos) y bueno en 6% (28 casos). Se desconoce en 95 casos (43 corresponden al período 1998-2001 y 52 al período 2007-2015).
Condición crónica compleja (CCC). En un bajo porcentaje de casos, se constató una CCC. Se incluyen aquí a pacientes que tienen(6): síndrome de Down, una arritmia previamente diagnosticada, una parálisis cerebral o una secuela del sistema nervioso. También se incluyen en esta condición una enfermedad crónica o una cardiopatía congénita operada. La mayoría correspondieron a estudios previos a la aprobación de Ley, especialmente en el primer período. Se vieron 13 casos entre 1998 y 2001 (5,3%) y 12 casos entre 2007 y 2015 (3,4%).
Conclusión diagnóstica. En 339 casos se encontró una causa que explicaba la muerte (muerte explicable o ME) (57,4%). En los 252 casos restantes no se identificó una causa que la explicara; fueron muertes indeterminadas (42,6%). Estas muertes se clasificaron como Zonas Grises en 242 casos y como SMSL en 10 casos. Cuando se aplicaron los actuales criterios de clasificación a la población de 115 pacientes del período 1998-2001,
En los 90 recién nacidos incluidos en el Programa MIL, se observaron datos diferentes. Hay una ME en 44 casos (48,9%) y la causa de muerte fue indeterminada en 46 casos (51,1%). Entre las muertes explicables se constató neumonía en 15 casos (16,6%); sofocación accidental en 11 casos (12,2%) y una cardiopatía estructural en 10 casos (11,1%). Entre los menores de una semana de vida hubo cardiopatía estructural en 5 de 17 pacientes (29,4%).
En 252 casos (43%) no se identificó una causa que justificase la muerte. Son las muertes indeterminadas. Se catalogaron como ZG a 242 de ellos. Se clasificaron como SMSL a los 10 restantes. Entre las ZG, 142 correspondieron a formas puras (figura 2). Los 100 casos restantes correspondieron a formas mixtas (figura 3).
De las 242 autopsias catalogadas como Zonas Grises, 207 fueron menores de 4 meses de edad. En 74 de ellas no se dispone de datos precisos sobre las condiciones del sueño. (En esta situación estuvo el 42% de las ZG < 4 meses del período 1998-2001 y 29% de las ZG < 4 meses del período 2007-2015). En 121 casos había un sueño inseguro con riesgo de sofocación accidental, consistente en general en colecho con un adulto u otro hermano, colecho múltiple, asociado o no a decúbito prono y asociado o no a uso de drogas, alcohol o psicofármacos por el adulto. Los 12 casos restantes tenían condiciones de sueño seguro. O sea, en la población de muertes de causa indeterminada en menores de 4 meses de edad, se constató condiciones de riesgo al dormir en 91% de los casos evaluables.

Discusión
En base a la experiencia de otros autores(7,8), se incorporan las condiciones del sueño referidas a la posibilidad de obstrucción de la respiración para clasificar las muertes que no tienen una patología que la explique, reconociendo la posibilidad de asfixia accidental que se evidencian en las pautas de prevención(9). En la población general de nuestro medio, no se conoce con exactitud el porcentaje de lactantes que practica colecho y otras modalidades de riesgo al dormir.
Clasificar los casos de muerte de causa indeterminada permite agrupar posibles factores contribuyentes a la muerte y entender la presencia de factores asociados que de acuerdo a un modelo de múltiple riesgo puedan determinar finalmente la muerte. Todos ellos permanecen como muerte inexplicada para las estadísticas oficiales, o como SMSL. El grupo considera que esta clasificación permite identificar grupos de riesgo para realizar campañas de prevención.
En la publicación realizada por el grupo en 2001(1), no se tenía este sistema de clasificación de las zonas grises. En general allí, cuando se habla de zonas grises, en la mayoría de los casos corresponde a lo que ahora entendemos como ZG 5, es decir, cuando se encuentran alteraciones en la autopsia, pero estas no justifican la muerte. Asimismo, algunos casos con cultivos positivos y autopsia sin alteraciones morfológicas, en la publicación anterior se concluyeron como ME; con la presente clasificación de ZG quedan como categoría 4 de ZG. Eso explica que, al reclasificar, baje el porcentaje de ME del período 1998-2001.
Usar el criterio de clasificar las muertes inesperadas del lactante sin un hallazgo morfológico que las explique, y no dejarlas todas como SMSL, tiene ventajas. Permite intercambiar experiencia con otros grupos que realizan similares estudios y explicitar los hallazgos. Permite identificar los factores de riesgo encontrados.
En ocho pacientes se tuvieron alteraciones eventualmente arritmogénicas. Este número no representa a toda la población, lo que no permite extraer conclusiones sobre este punto. Estos estudios comenzaron en 2011 y estuvieron limitados a autopsias negativas. Por otro lado, están pendientes los resultados del 2014 en adelante. El grupo considera que estos casos no deben ser incluidos como ME y tampoco como SMSL. Los clasifica como ZG 6. Podrían estar marcando una población con mayor riesgo de morir súbitamente. Podría ser de interés observar su asociación con otras condiciones de riesgo en las formas mixtas de ZG.
El SMSL no tiene una etiología conocida. Hay factores biológicos y ambientales que interactúan. Lo más aceptado es una etiología multifactorial con una combinación de factores. En el 1994 se planteó el modelo del 'Triple Riesgo'(10): 1. Lactante vulnerable. 2. Período crítico del desarrollo del control homeostático. 3. Estrés exógeno. Una disfunción cardiovascular o del sistema nervioso autónomo puede causar finalmente la muerte.
Se han identificado muchos genes implicados en la muerte súbita. Los más conocidos y difundidos son los de los canales iónicos. Se trata de una disfunción en un corazón con morfología normal. También, genes de la regulación del sistema autónomo (serotonina 5-HTT), vinculados a su desarrollo; genes del sistema inmune; genes de la termorregulación; de la regulación de la glicemia; genes mitocondriales; enzimas que metabolizan nicotina; genes de la miocardiopatía hipertrófica del adulto (MCH). Se reconoce una mutación de MCH que podría causar muerte súbita sin tener la alteración macroscópica cardíaca(11-14).
El Programa MIL permitió conocer las causas de la muerte en domicilio. Ha contribuido a orientar conductas sanitarias y hecho aportes a los Comités de Auditorías de Muertes Pediátricas. Se detectó que se debe mejorar el diagnóstico prenatal de las cardiopatías congénitas y enfatizar en las campañas de sueño seguro del lactante. La aprobación de
Se realizaron cursos de capacitación a pediatras y diferentes especialidades a través de
Conclusiones
El estudio permitió identificar patologías sobre las que es posible actuar desde la prevención (infecciones respiratorias, diagnóstico prenatal de cardiopatías). Se identificaron factores de riesgo modificables; esto permitiría implementar medidas educativas desde el primer nivel de atención (recomendaciones de sueño seguro dirigidas a la comunidad).
Agradecimiento
Al Dr. Brugada por la realización de los estudios genéticos. A
Referencias bibliográficas
1. Gutiérrez C, Palenzuela S, Rodríguez A, Balbela B, Rubio I, Lemes A, et al. Muerte inesperada del lactante: diagnóstico de situación en la ciudad de Montevideo. Arch Pediatr Urug 2001; 72(3): 185-97.
2. Ley 18.537. Muerte súbita de niños menores de un año. Normas para su estudio y prevención. Montevideo, 1 de setiembre de 2009. Disponible en: https://legislativo.parlamento.gub.uy/temporales/leytemp9255774.htm (Consulta: 25 setiembre 2016).
3. Decreto CM/920. Reglamentación de
4. Bergman A, Beckwith JB, Ray C. Sudden Infant Death Syndrome. En: Proceedings of the Second International Conference on Causes of Sudden Death in Infants. Seattle: University of Washington Press, 1970.
5. Krous H, Beckwith JB, Byard R, Rognum T, Bajanowski T, Corey T, et al. Sudden infant death syndrome and unclassified sudden infant deaths: a definitional and diagnostic approach. Pediatrics 2004; 114(1):234-8.
6. Colvin JD, Collie-Akers V, Schunn C, Moon R. Sleep environment risks for younger and older infants. Pediatrics 2014; 134(2):e406-12.
7. Shapiro-Mendoza C, Camperlengo L, Ludvigsen R, Cottengim C, Anderson R, Andrew T, et al. Classification system for the sudden unexpected infant death case registry and its application. Pediatrics 2014; 134(1):e210-9.
8. Randall B, Wadee S, Sens MA, Kinney H, Folkerth R, Odendaal H, et al. A practical classification schema incorporating consideration of possible asphyxia in cases of sudden unexpected infant death. Forensic Sci Med Pathol 2009; 5(4):254-60.
9. Moon R. Task Force on Sudden Infant Death Syndrome. SIDS and other sleep-related infant deaths: expansion of recommendations for a safe infant sleeping environment. Pediatrics 2011; 128(5):1030-9.
10. Filiano JJ, Kinney H. A perspective on neuropathologic findings in victims of the sudden infant death syndrome: the triple-risk model. Biol Neonate 1994; 65(3-4):194-7.
11. Oliva A, Partemi S, Pascali V, Brugada R. Genetic causes of sudden infant death syndrome: a postmortem investigation not to be missed. Am J Forensic Med Pathol 2013; 34(2):e3.
12. Brion M, Allegue C, Santori M, Gil R, Blanco-Verea A, Haas C, et al. Sarcomeric gene mutations in sudden infant death syndrome (SIDS). Forensic Sci Int 2012; 219(1-3):278-81.
13. Cronk L, Ye B, Kaku T, Tester D, Vatta M, Makielski JC, et al. Novel mechanism for sudden infant death syndrome: persistent late sodium current secondary to mutations in caveolin-3. Heart Rhythm 2007; 4(2):161-6.
14. Tester D, Ackerman MJ. Sudden infant death syndrome: how significant are the cardiac channelopathies? Cardiovasc Res 2005; 67(3):388-96.
Correspondencia: Dra. Carmen Gutiérrez.
Correo electrónico: gutierrezmc@gmail.com