Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión impresa ISSN 0004-0584versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.87 supl.1 Montevideo abr. 2016
PRIMER PREMIO
Prevalencia y características clínico-epidemiológicas de los niños con tuberculosis diagnosticados a partir de un caso índice. Uruguay 2012-2014
Prevalence and clinical-epidemiological characteristics of child tuberculosis diagnosed with an index case. Uruguay 2012-2014
Mónica Holcberg1, Cristina Zabala2, Stella Gutiérrez3, Gabriela Sisto4, Mónica Sosa5, Gustavo Giachetto6
1. Pediatra.
2. Pediatra. Prof. Adjunto Pediatría. UDELAR
3. Pediatra. Prof. Agdo. Pediatría. UDELAR
4. Pediatra. Supervisora Comisión Honoraria Lucha Antituberculosa y Enfermedades Prevalentes.
5. Pediatra. Asistente Clínica Pediátrica. UDELAR
6. Pediatra. Director Clínica Pediátrica “C”. UDELAR
CHPR. UDELAR.
Trabajo inédito.
Declaramos no tener conflictos de intereses.
Resumen
Introducción: la tuberculosis (TB) es considerada por la Organización Mundial de la Salud (OMS) una emergencia global en salud pública. En Uruguay se registra un aumento de casos desde el año 2011 con una tasa de incidencia actual de 25,1 por 105 habitantes. La investigación de contactos adultos con enfermedad pulmonar activa constituye el método más eficiente para identificar niños infectados con Mycobacterium tuberculosis.
Objetivo: describir la prevalencia de pacientes menores de 15 años enfermos de tuberculosis a partir del diagnóstico de un caso índice y sus características clínico-epidemiológicas.
Metodología: se realizó un estudio descriptivo entre el 1 de enero de 2012 y el 1 de enero de 2014, utilizando como fuente primaria de datos las historias clínicas de los menores de 15 años con diagnóstico de tuberculosis captados por la Comisión Honoraria de Lucha Antituberculosa a partir de un caso índice. En el niño se analizaron las siguientes variables: edad, sexo, estado nutricional, patología concomitante, escolaridad, prueba tuberculínica, estudio bacteriologico radiografía de tórax, adherencia a los controles, necesidad de hospitalización y presencia de resistencia. En el caso índice las variables fueron: parentesco o relación con el niño, edad, estudio bacteriológico, localización de la enfermedad (pulmonar o extrapulmonar), antecedente de reclusión, adicciones o enfermedades concomitantes que causen inmunodepresión, procedencia y presencia de resistencia. Se calcularon medianas como medida de tendencia central, frecuencias absolutas y porcentajes con su respectivo intervalo de confianza de 95%.
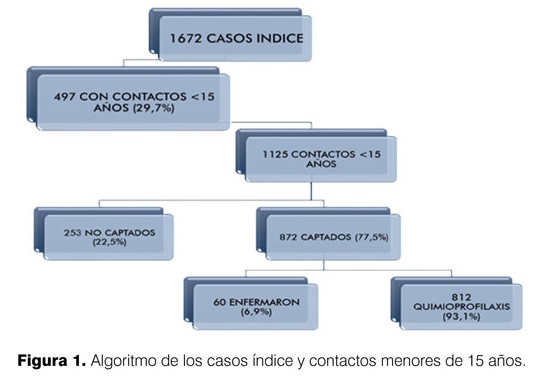
Resultados: se identificaron 1672 casos de tuberculosis, 497 con contactos menores de 15 años. De ellos 49 transmitieron tuberculosis a los niños (9,9%). De los 872 contactos estudiados, 60 enfermaron (6,9%, IC 95% 5,3%-8,8%). No se pudieron captar para seguimiento 253 menores de 15 años.
De los 49 casos índice, 40 presentaron un solo contacto, enfermo menor de 15 años, el resto dos o más. La mediana de edad fue 30 años y el 49% eran familiares de primer grado. La confirmación bacteriológica se obtuvo en 95% de los casos. La letalidad fue 8% y dos casos presentaron multirresistencia. Los niños enfermos tenían una mediana de edad de 4 años y el 60% tenía un adecuado estado nutricional. La mayoría de los pacientes (75%, n=45) no presentó comorbilidad. El PPD fue positivo en 32 de 51 pacientes, el 93% tuvo radiografía de tórax patológica. La confirmación bacteriológica por examen directo o cultivo se logró en 35% de los casos. La adherencia fue adecuada en el 62% (42% en usuarios del subsector público y 80% en el privado). Ingresaron 70% de los pacientes, 57% para estudio e inicio de tratamiento. Se constató multidrogorresistencia en dos casos y la letalidad fue de 1,7%.
Conclusiones: la tuberculosis es un grave problema de salud, con un progresivo aumento del número de casos a nivel nacional. La prevalencia de enfermedad entre los contactos menores de 15 años en este estudio fue 6.9% pero la cifra puede estar sesgada por las dificultades en la captación de los contactos, población con mayor riesgo de enfermar. La radiografía de tórax patológica fue el pilar más importante para decidir el inicio de tratamiento en esta población; el aislamiento del germen es muy inferior al del caso índice (35% vs 95%). La adherencia al tratamiento es mala. La detección, seguimiento y estudio de los contactos son las mayores herramientas en el diagnóstico y prevención.
Palabras clave:
TUBERCULOSIS
PREVALENCIA
NIñO
The WHO considers tuberculosis a global emergency in public health. There has been an increase in cases in Uruguay since 2011, the current rate being 25.1 out of 105 inhabitants. Research on adult contact with pulmonary active disease constitutes the most effective method to identify children infected with Mycobacterium tuberculosis.
Objective: to describe prevalence in patients under 15 years old with tuberculosis, based on a diagnose of an index case and its clinical-epidemiological characteristics
Methodology: we conducted a descriptive study between January 1, 2012 and October 1, 2014, using as a source, the data in the medical records of children under 15 years old with a diagnosis of tuberculosis done at the Comisión Honoraria de Lucha Antituberculosa based on an index case. The following variables were analysed in children: age, sex, nutritional condition, concomitant disease, school years, schooling, tuberculin test, bacteriological study, chest X-rays, follow-up adherence, need for hospitalization and resistance.
In the index case the variables were the following: family bond or relationship with child, age, bacteriological study, disease location (pulmonary or extrapulmonary), history of incarceration, addictions or concomitant diseases that result in immunodepression, origin and presence of resistance. The median was calculated as a central trend, the same as absolute frequencies and percentages with their corresponding confidence interval of 95%.
Results: 1.672 cases of tuberculosis were identified, 497 with contacts under 15 years old. 49% of them transmitted tuberculosis to children (9.9%). Out of the 872 cases studied: 60 developed the disease (6.9%, confidence interval 95%, 5.5-8.8%). 253 children under 15 years old could not be followed up. Out of the 49 index cases: 40 evidence a single contact with the disease younger than 15 years old, the rest of them evidence two or more contacts. The median of age was 30 years old and 49% were first-degree relatives. Bacteriological confirmation was obtained in 95% of cases. Lethality was 8% and two cases presented multiple resistance.
Children with the disease have a median age of 4 years old and 60% of them presented an adequate nutritional condition. Most patients (75% - N:45) showed no comorbidity. PPD was positive in 32 of the 51 patients. 93% had a pathological chest x-ray. Bacteriological confirmation by direct test or culture was possible in 35% of cases.
Adherence was adequate in 62% (42% of users in the public sub-sector and 80% in the private one). 70% of patients were admitted in the hospital, 57% of them to be studied and to initiate treatment. Multi-drug resistance was found in 2 cases and lethality was 1.7%.
Conclusions: tuberculosis is a serious health problem which evidences a gradual increase in the number of cases at the national level. Prevalence of the disease among contacts younger than 15 years old in this study was 6.9%, although the figure may be biased given the difficulties to reach the contacts, the population with a higher risk of getting the disease.
Chest X-ray pathology was the greatest pillar to decide initiation of treatment in this population: isolation of the germ is significantly lower than the index case (35% vs 95%). Adherence to treatment is really bad. Identification, follow-up and study of contacts constitute the most important tools for diagnosis and prevention.
Key words:
TUBERCULOSIS
PREVALENCE
CHILD
Introducción
La tuberculosis (TB) es considerada desde el año 2003 por la Organización Mundial de la Salud (OMS) una emergencia global de salud. Su mortalidad sigue siendo inaceptablemente alta. Se calcula que en el año 2013 contrajeron la enfermedad 9 millones de personas y 1,5 millones fallecieron por esta causa(1,2).
La investigación de contactos adultos con enfermedad pulmonar activa constituye el método más eficiente para identificar niños infectados con Mycobacterium tuberculosis.
En Uruguay, según datos del Programa Nacional de Control de la Tuberculosis, se registra un aumento de los casos de TB desde el año 2011, alcanzado una tasa de 25,1 por 100.000 habitantes(3).
En el año 2013 se registra un aumento de la incidencia en el grupo de 25 a 34 años. Al observar la participación de casos infectados por el virus de la inmunodeficiencia humana (VIH), se encontró que, del total de pacientes con TB (n=852), se realizó serología para VIH en 780 pacientes (91,5%), de los cuales 14,6% (n=114) estaban infectados por dicho virus. En el 90,3% (n=103) de los casos se conocía previamente la condición de infección por VIH antes de diagnosticarse la TB. La incidencia en personas privadas de libertad en establecimientos de reclusión es 30 veces mayor que en la población general y continúa contribuyendo de manera significativa a la tasa de incidencia de la enfermedad en el país(4).
En Uruguay, el tratamiento antituberculoso se realiza según normas nacionales publicadas por la Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes (CHLA-EP) desde 1982 y aprobadas por el Poder Ejecutivo a través del Ministerio de Salud Pública. La supervisión del tratamiento se realiza desde la década del setenta, y desde 1982 se aplican los regímenes estrictamente supervisados en las dos fases del mismo(5,6).
Al diagnosticarse un caso de enfermedad, se inicia la investigación y control de los contactos. Los objetivos del mismo son identificar las personas que estuvieron expuestas al bacilo de la TB, diagnosticar si han desarrollado una enfermedad tuberculosa activa o tienen una infección tuberculosa latente, tratar tempranamente a los enfermos que han desarrollado una tuberculosis activa y a los portadores de una infección latente y recomponer la cadena de transmisión de la infección tuberculosa para identificar el verdadero caso índice(8).
Se consideran contactos a todas las personas que comparten temporalmente con un caso índice un espacio en común, ya sean convivientes o no. La condición de contacto, en especial el conviviente, constituye uno de los principales factores de riesgo para infectarse y enfermar de TB. Si a juicio del médico tratante y/o integrante del equipo del Plan Nacional de Control de Tuberculosis, existen contactos no convivientes con una exposición que implique mayor riesgo, éstos también se incluirán en el control de contactos, siguiendo el mismo procedimiento que incluye realizar prueba tuberculínica, radiografía de tórax, estudio bacteriológico del esputo en caso de expectoración y entrevista con el médico tratante/médico supervisor del Plan Nacional de Control de TB(8).
Los niños constituyen una población altamente vulnerable. Presentan mayor riesgo de desarrollar la enfermedad tras la primoinfección y de evolucionar a formas graves(9).
El diagnóstico y tratamiento temprano, junto con la correcta detección y seguimiento de los contactos, son fundamentales para controlar esta enfermedad emergente.
Objetivo
Los objetivos del siguiente trabajo fueron describir:
- La prevalencia de pacientes menores de 15 años enfermos de tuberculosis a partir del diagnóstico de un caso índice entre el 1º de enero 2012 al 1º de enero 2014.
- Las características clínico-epidemiológicas del caso índice y de los contactos menores de 15 años que enfermaron en el mismo período.
Metodología
Se realizó un estudio descriptivo, utilizando como fuente primaria de datos las historias clínicas de los pacientes menores de 15 años captados por CHLA-EP con diagnóstico de contacto con TB a partir de un caso índice en el período comprendido entre el 1 de enero de 2012 y el 1 de enero de 2014.
El protocolo de estudio fue autorizado por la CHLA-EP y el Comité de Ética del Centro Hospitalario Pereira Rossell (CHPR).
Se aplicaron las siguientes definiciones operativas:
Enfermedad confirmada: cuando se aisló M. tuberculosis en cualquier parte del organismo, secreciones o productos patológicos originados a nivel de las lesiones.
Enfermedad no confirmada: cuando no fue posible confirmar la presencia del bacilo, pero las características clínicas, radiológicas, epidemiológicas y/o la anatomía patológica y la respuesta al tratamiento antituberculoso sugirieron con razonable probabilidad el diagnóstico de TB.
Contacto: personas que compartieron temporalmente un espacio en común con un caso índice, cualquiera independientemente de la localización de la enfermedad y categoría diagnóstica (confirmada o no)(8).
Se analizaron el caso índice y el niño. En el caso índice las variables analizadas fueron: parentesco o relación con el niño, edad, estudio bacteriológico, localización de la enfermedad (pulmonar o extrapulmonar), antecedente de reclusión, adicciones, o enfermedades concomitantes que causen inmunodepresión, procedencia (sistema público o privado de salud) y presencia de resistencia.
Las variables del niño fueron: edad, sexo, estado nutricional, administración de BCG, patología concomitante, escolaridad, prueba tuberculínica (PPD), estudio bacteriológico (directo y cultivo), hallazgos en radiografía de tórax (Rx); topografía de la enfermedad, procedencia, adherencia a los controles, requerimiento de hospitalización y presencia de resistencia. Para valorar el estado nutricional se tuvieron en cuenta los índices antropométricos según edad (peso, talla, relación peso talla y para mayores de 5 años el índice de masa corporal, IMC).
La prueba tuberculínica (PPD) se consideró positiva con una induración mayor o igual a 5 mm cuando existía un contacto cercano con enfermedad tuberculosa confirmada o presunta y el niño tenía sospecha de enfermedad tuberculosa por radiografía compatible, independientemente del estado de inmunización con vacuna BCG(9).
Todos los casos fueron tratados según normas vigentes nacionales. Los contactos con Rx normal recibieron quimoprofilaxis(9).
La búsqueda etiológica (baciloscopía) y la dosificación de la enzima adenosindeaminasa (ADA) en líquido pleural o cefalorraquídeo fueron realizadas en el Laboratorio Bacteriológico Central de la CHLA-EP.
Se definió buena adherencia al tratamiento, la asistencia diaria al 80% de las visitas en los primeros 2 meses de tratamiento y al 80% de las visitas bisemanales de los siguientes 4 meses.
Se calcularon mediana como medida de tendencia central, frecuencias absolutas y porcentajes con su respectivo intervalo de confianza del 95%.
Resultados
En el período de estudio se identificaron 1.672 adultos con TB, de los cuales 497 tenían contacto con menores de 15 años (29,7%).
El total de contactos menores de 15 años fue 1.125; fueron captados 872 (77,5%), de los cuales 60 enfermaron de TB (6,9%, IC 95% 5,3-8,8) (figura 1).
La enfermedad fue trasmitida por 49 casos índice (9,9%, IC 95% 7,4-12,9).
A continuación se describen las variables del caso índice y de los menores enfermos de TB.
Casos índice
De los 49 casos índice, 40 presentaron un solo contacto enfermo menor de 15 años; ocho, 16 contactos enfermos y uno, cuatro contactos enfermos. Eran usuarios de la Administración de Servicios de Salud del Estado 36 casos índice y de prestadores privados 13.
La mediana de edad del caso índice fue 30 años (rango 17–64). El 49% eran familiares de primer grado, el 37% tenían otro grado de parentesco y el 14% restante no era familiar.
La localización de la enfermedad fue pulmonar en 47 casos y miliar en dos. Se obtuvo confirmación bacteriológica en 95% (43 pulmonar, dos miliar y dos pleural). Se detectó multirresistencia en dos casos.
Un caso índice estaba privado de libertad, otro era adicto a pasta base de cocaína y dos pacientes estaban infectados por el virus de la inmunodeficiencia humana.
La letalidad de los casos índice fue 8% (n=4), ninguno de ellos con multirresistencia.
Menores enfermos de TB
Enfermaron 60 menores de 15 años; 53% de sexo masculino y 47% femenino. Procedían de Montevideo 47 y de departamentos del interior del país 13; eran usuarios de la Administración de Servicios de Salud del Estado 45 y de prestadores integrales privados 15.
La mediana de edad fue 4 años (rango 2 meses a 14 años). El estado nutricional fue adecuado en 38 (63%). Presentaron malnutrición 17 (28.3%): 11 obesidad/sobrepeso, seis desnutrición. En cinco niños no fue posible analizar esta variable por falta de datos.
La localización de la enfermedad fue pulmonar en 49 casos y extrapulmonar en 11 (ocho pleuresía, una TB miliar, una ganglionar y una meningitis)
No se encontró comorbilidad al momento del diagnóstico en 46 pacientes (77%). Nueve eran asmáticos, dos infección por virus de la inmunodeficiencia humana, uno enfermedad de Duchenne y otro epilepsia.
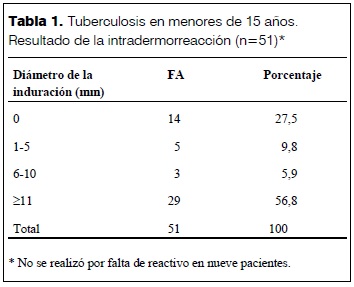
El PPD fue positivo en 32 de 51 pacientes (62,7%); en 9 casos no se pudo realizar por falta de reactivo. Los resultados de la intradermorreacción se muestran en la tabla 1.
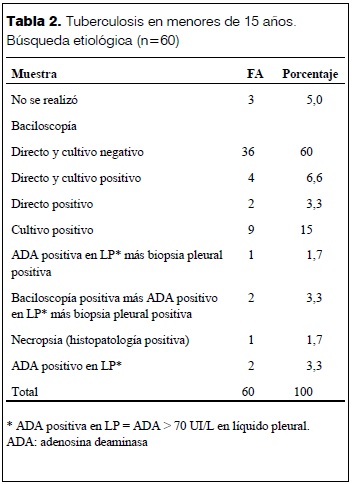
El diagnóstico se confirmó en 21 (35%). Las baciloscopías fueron positivas tanto en el examen directo como en el cultivo en 18 pacientes (30%). El resto se confirmó por ADA y biopsia pleural en tres casos. En dos pacientes con pleuresía la determinación de ADA fue positiva. Los resultados de la búsqueda etiológica se muestran en la tabla 2.
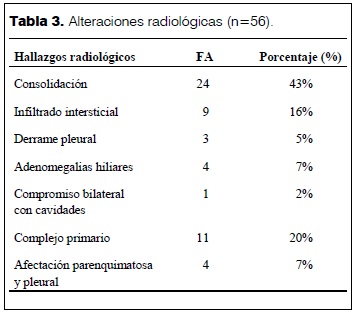
La radiografía de tórax fue patológica en 56 pacientes (93%). La consolidación pulmonar fue el hallazgo más frecuente (n=24, 43%). Los hallazgos radiológicos se muestran en la tabla 3. De las 56 radiografías patológicas, en 17 casos se aisló el germen.
La adherencia al tratamiento fue adecuada en 62% de los pacientes, siendo mayor en los usuarios de servicios de salud del subsector privado (80% versus 42%).Fueron hospitalizados 42 pacientes, 24 para estudio y comienzo de tratamiento. Ingresaron a unidad de cuidado intensivo 6 pacientes (10%).
Un niño de un año con buen estado nutricional y sin comorbilidad falleció por una neumonía TB. La letalidad fue 1,7%.
Se registraron dos casos de multirresistencia (3,0%), contactos de casos índice con multirresistencia.
Ninguno de los pacientes hospitalizados en UCI, incluido el niño fallecido, presentó multirresistencia.
Discusión
La incidencia de enfermedad tuberculosa en Uruguay ha aumentado desde el año 2011, por lo que también ha aumentado el número de contactos. La TB en niños es de diagnóstico difícil ya que las manifestaciones y la radiología son inespecíficas y los estudios bacteriológicos presentan escaso rendimiento. En un contexto de aumento de tuberculosis, en particular en individuos de 15 a 34 años de edad, es esperable que aumenten también los casos en niños. A diferencia de la edad adulta en quienes 5 a 10% desarrollará enfermedad, 43% de los lactantes y entre 15 a 24% de los niños mayores desarrollará la enfermedad en la primoinfección si no se realiza quimioprofilaxis(10).
Este es el primer estudio nacional que describe la prevalencia de TB en niños a partir del contacto con un caso índice. La prevalencia estimada (6,9%, IC 95% 5,3-8,8) es inferior a la descrita en la literatura(5). Sin embargo, esta cifra puede estar sesgada ya que se perdieron 253 contactos.
La mediana de edad de los niños que enfermaron fue de 4 años y el 65% tenía menos de 6 años, similar a la referida en otros países. De Pontual describe, en una serie de 92 niños de una región suburbana de Paris, que el 40% de los niños infectados era menor de 5 años. Sánchez Albisúa entre los años 1985 y 1996 observó que en una serie de 173 niños del hospital “La Paz” de Madrid el 74% de los niños con TB pulmonar tenía menos de 6 años(11,12).
La infección por el virus de la inmunodeficiencia humana (VIH), la disminución de la vigilancia de la TB y la concentración urbana de la población son factores que aumentan la incidencia de esta enfermedad(11). En este trabajo, la mayoría de los pacientes eran usuarios del subsector público de Montevideo, lo cual puede asociarse a condiciones socioeconómicas desfavorables y elevado número de convivientes por domicilio. Por otra parte Montevideo concentra casi la mitad de la población del país. Las estadísticas nacionales coinciden en señalar que Montevideo concentra el mayor número de casos(5).
Los pacientes que enfermaron tenían en su mayoría un adecuado estado nutricional y carecían de comorbilidad al momento del diagnóstico. La predisposición a enfermar está relacionada con la edad y es independiente del estado nutricional o inmunitario. La desnutrición y la inmunodepresión son factores de riesgo adicionales(9).
La mayoría de los casos índice presentaron TB pulmonar con confirmación bacteriológica. Esto coincide con el mayor riesgo de transmisión y diseminación de la enfermedad de estas formas(9).
El diagnóstico de tuberculosis en niños se basa en una fuerte presunción que surge a partir del antecedente de contacto con foco tuberculoso, prueba de tuberculina positiva y radiografía de tórax anormal. La única manera de confirmar el diagnóstico es el hallazgo del bacilo tuberculoso en secreciones o tejidos, lo cual es poco frecuente en pacientes pediátricos(9). La confirmación bacteriológica en esta serie se realizó en el 35% de los casos. Sánchez Albisua y colaboradores encontraron 39,6% de estudios bacteriológicos positivos en un total de 164 pacientes estudiados. De Pontual describió una prevalencia de 28% de baciloscopías positivas en niños(11,12). Tal como se describe en la literatura, el rendimiento del estudio bacteriológico en los niños fue menor que en los casos índice (35% versus 95%).
El PPD fue positivo en 62,7% de los casos. Su negatividad no excluye enfermedad tuberculosa. Pekan y colaboradores describen un 55,3% de PPD positivo en niños calmetizados con TB. Alrededor del 10% a 15% de los niños inmunocompetentes con enfermedad demostrada por cultivo no reacciona al principio a la tuberculina. Factores del huésped, como corta edad, nutrición deficiente, inmunosupresión, otras infecciones virales, infección tuberculosa reciente y enfermedad tuberculosa diseminada pueden reducir la reactividad a la cutirreacción. Muchos niños y adolescentes con infección simultánea por VIH y Mycobacterium tuberculosis no reaccionan al PPD(14).
Desde el año 2013 existieron problemas de disponibilidad del reactivo de la cutirreacción de Mantoux, lo cual dificultó el diagnóstico de infección o enfermedad en algunos casos. Sin embargo, el PPD no es el pilar fundamental en el diagnóstico para iniciar el tratamiento de un niño contacto cercano de tuberculosis. La radiografía de tórax, junto con el antecedente epidemiológico son los pilares del diagnóstico en caso de contacto.
El 93% de los niños presentaba alteraciones en la radiografía de tórax, lo cual fue decisivo para indicar búsqueda de Mycobacterium tuberculosis e iniciar tratamiento.
Desde 1991 el Centro para el Control y Prevención de Enfermedades de EE.UU. (CDC) describió la aparición de brotes de la enfermedad por tuberculosis multirresistente (TB-MDR), definiéndola como la resistencia a isoniacida y rifampicina, como mínimo. Este fenómeno es una amenaza al control mundial de la TB. En ese año, en Nueva York, 19% de las cepas aisladas fueron resistentes a dos o más fármacos. La OMS ha estimado que habrá 300.000 a 600.000 nuevos casos al año. El abandono o cumplimiento irregular del tratamiento constituyen el principal factor de riesgo entre los adultos. Existe relación estrecha entre infección por VIH y TB-MDR. En nuestro país la TB-MDR es alrededor del 2,3% (IC95% 1,08-3,58) entre los adultos(15) y nuestra serie concuerda con esa cifra, llegando a 3,3% (dos casos índices con 2 contactos menores de 15 años).
La adherencia de los pacientes provenientes del subsector público no fue adecuada. La mitad no cumplió los criterios mínimos para un buen seguimiento, a pesar de que los pacientes podían acceder en forma gratuita en el transporte al centro de referencia, y que recibían además una ayuda económica para una mejor alimentación. Los pacientes provenientes del subsector privado, en cambio, mantuvieron buenos niveles de seguimiento en su mayoría (80%). Pekan y colaboradores describen un 28% de pérdidas en el seguimiento de estos casos(13).
Se desconoce lo ocurrido con el grupo de 253 niños que no pudo controlarse. Este dato es preocupante, dadas las características de la enfermedad en esta población, con alta morbimortalidad.
Muchas causas pueden estar en juego para explicar la falta de adherencia al tratamiento. Además de causas sociales, presentes en la mayoría de los casos, la población puede ser difícil de localizar. Muchas de ellas temen la discriminación en el vecindario y escuela donde muchas veces los niños comen a mediodía. A su vez como el niño contacto de un caso índice impresiona en buen estado de salud, los padres para evitar el rechazo social de su familia y vecindario, deciden mantener el silencio y no llevarlos a realizar el tratamiento supervisado, prolongado y molesto. La tuberculosis al igual que otras enfermedades como la producida por el virus de la inmunodeficiencia humana produce aún hoy estigmatización, en particular en sectores de la población que no pueden comprender la importancia de un tratamiento antituberculoso. No llama entonces la atención que la adherencia al tratamiento del subsector privado de salud sea el doble que la del subsector público.
Quian y colaboradores describieron seis casos de tuberculosis en 44 niños infectados por VIH entre los años 1990 y 1996, siendo la tuberculosis la enfermedad oportunista más frecuente en ese momento(17). En este trabajo solo dos niños estaban infectados por VIH y se trataron en forma adecuada.
En este estudio solo se registró un paciente privado de libertad y otro consumidor de cocaína a diferencia de lo que muestran los informes nacionales. Justamente este tipo de paciente no tiene a cargo el cuidado de sus hijos y si los tiene, los ve en forma ocasional. Por eso el contacto de niños con este tipo de población es escaso y no generan habitualmente enfermedad en pediatría.
Se registró un fallecimiento entre niños enfermos y cuatro entre los casos índices. La letalidad en nuestro país continúa siendo alta(15).
La muerte por tuberculosis es una muerte evitable. Debemos mantener un alto índice de sospecha ante neumonías de evolución no habitual e investigar siempre el antecedente de tosedor entre los contactos de niños enfermos. El diagnóstico y tratamiento oportuno requiere incorporar el conocimiento de esta nueva realidad epidemiológica a la práctica clínica(18).
Solo con un nivel de alerta adecuado y un buen sistema de vigilancia nacional a partir de un caso índice se podrá alcanzar la meta para el 2035 de reducir un 90% la incidencia de enfermedad en la población(1).
Conclusiones
La tuberculosis es un grave problema de salud, con un progresivo aumento del número de casos, tanto en edad adulta como pediátrica, que ocasiona letalidad, internaciones prolongadas en salas de cuidados moderados e intensivos y un alto costo para la salud pública.
La mayoría de los niños que enfermaron eran previamente sanos y con un buen estado nutricional. La detección, el seguimiento y el estudio de los contactos, son las mayores herramientas en la prevención y diagnóstico temprano de la TB en niños, una población altamente vulnerable.
La radiografía de tórax patológica fue el pilar más importante para decidir el inicio de tratamiento y en 30% de los casos se logró aislar el germen.
El médico debe tener siempre esta etiología ante casos de patología respiratoria, con sospecha de contacto y evolución no habitual.
Es necesario mejorar la captación y seguimiento de estos pacientes ya que la mala adherencia produce la diseminación de la enfermedad y expone a mayor letalidad.
Agradecimientos
A todo el personal de la CHLA-EP, por su invalorable ayuda.
Referencias bibliográficas
1. Organización Mundial de la Salud. Informe mundial sobre la tuberculosis 2014. Ginebra: OMS, 2014. Disponible en: http://www.who.int/tb/publications/global_report/es/. [Consulta: 1 junio 2015].
2. Nelson LJ, Wells CD. Global epidemiology of childhood tuberculosis. Int J Tuberc Lung Dis 2004; 8(5):636-47.
3. Uruguay. Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes. Departamento de Tuberculosis. Programa Nacional de Control de la Tuberculosis. Informe epidemiológico año 2012: cifras definitivas. Montevideo: CHLA-EP, 2012. Disponible en: http://www. chlaep.org.uy/descargas/informe-epidemiologico-2012-cifras-definitivas.pdf. [Consulta: 29 marzo 2015].
4. Uruguay. Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes. Departamento de Tuberculosis. Programa Nacional de Control de la Tuberculosis. Informe epidemiológico año 2013: cifras provisorias. Montevideo: CHLA-EP. 2013. Disponible en: http://www.chlaep.org.uy/descargas/informe-epidemiologico-2013-cifras-provisorias.pdf. [Consulta: 29 marzo 2015].
5. Rodríguez De Marco J. Teleconferencia Nacional 24 de mayo de 2012: Situación de la TB en Uruguay, entre la eliminación y la re-emergencia. Disponible en: http://www. msp.gub.uy/sites/default/files/archivos_adjuntos/TBC_ 2012%20(1).pdf. [Consulta: 11 marzo 2015].
6. Rodríguez De Marco J. Tratamiento de la tuberculosis. Disponible en: http://www.chlaep.org.uy/descargas/publicaciones/tratamiento-de-la-tuberculosis.pdf. [Consulta: 23 marzo 2015].
7. Broglia B, Bonifachich E, Cerqueiro MC, Díaz N, Diez G, Gonzalez N. Criterios de diagnóstico y tratamiento de la tuberculosis infantil. Arch Arg Pediatr 2002; 100(2):159-77.
8. Uruguay. Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes. Departamento de Tuberculosis. Programa Nacional de Control de la Tuberculosis. Control de Contactos. En: Información Científico Técnica 2011. Disponible en: http://www.chlaep.org.uy/descargas/programas-control-tuberculosis/normas/capitulo-7-control-de-contactos.pdf. [Consulta: 22 julio 2014].
9. Starke J. Tuberculosis. En: Feigin R, Cherry J, Demmbler-Harrison G, Kaplan S. Feigin and Cherry’s textbook of pediatric infectious diseases. 6 ed. Philadelphia: Saunders-Elsevier, 2009:1426-69.
10. Gutiérrez D, Moreno C, Araya A, González M. Estudio del niño en contacto con paciente tuberculoso. Rev Chil Infectol 2010; 27(5):423-8.
11. De Pontual L, Hollebecque V, Bessa Z, Camard O, Lachassine E, Muller M. Childhood tuberculosis in a low income Paris suburb: lessons from a resurgence brought under control. Int J Tuberc Lung Dis 2004; 8(8):976-81.
12. Sánchez-Albisua Mª L, Vidal López F, del Castillo Martín C, Borque Mª J, García-Miguel J, García-Hortelano I. Tuberculosis pulmonar en el niño: características según la edad. An Esp Pediatr 1998; 48(3):251-5.
13. Pekcan S, Tana Aslan A, Kiper N, Uysal G, Gürkan F, Patýroðlu T, et al. Multicentric analysis of childhood tuberculosis in Turkey. Turk J Pediatr 2013; 55(2):121-9.
14. Uruguay. Comisión Honoraria para la Lucha Antituberculosa y Enfermedades Prevalentes. Curso de prevención, diagnóstico y tratamiento: diagnóstico de la Infección Tuberculosa Latente. Montevideo: CHLAEP, 2014.
15. Rodríguez de Marco J, Sánchez D, Alvarez Goya M. El Control de la tuberculosis en Uruguay: 25 años de la implantación del Programa Nacional de Control de la Tuberculosis. Montevideo: OPS, 2007. Disponible en: http://www.bvsops. org.uy/pdf/tuberculosis.pdf. [Consulta: 29 marzo 2015].
16. Benjumea D. Tratamiento para la infección latente por tuberculosis en niños: recomendaciones internacionales y para Colombia. Infectio 2012; 16(3):173-7.
17. Quian J, González A, Picón T, Malinger A, Martín J, Gutiérrez S, et al. VIH y tuberculosis una nueva realidad. Rev Soc Bol Ped 1998; 37(Supl 1):S58-64.
18. Giachetto G. Tuberculosis en niños: una enfermedad reemergente. Arch Pediatr Urug 2013; 84(3):179-80.
Correspondencia: Dra. Stella Gutiérrez.
Correo electrónico: maressol16@gmail.com