Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión impresa ISSN 0004-0584versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.87 no.4 Montevideo dic. 2016
Infección por virus Zika en el embarazo y el recién nacido
Zika virus infection in pregnancy and newborn
Mario Moraes1, Helena Sobrero2, Eduardo Mayans3, Daniel Borbonet4 1. Prof. Agdo. Neonatología. Depto. Neonatología. CHPR. Facultad de Medicina UDELAR.
2. Asistente Neonatología. Depto. Neonatología. CHPR. Facultad de Medicina UDELAR.
3. Coordinador. Servicio Neonatología. Servicios Recién Nacidos. CHPR.
4. Prof. Neonatología. Depto. Neonatología. CHPR. Facultad de Medicina UDELAR.
Depto. Neonatología. CHPR. Facultad de Medicina. UDELAR. Servicio Recién Nacidos. CHPR.
Trabajo inédito.
Declaramos no tener conflictos de intereses.
Fecha recibido: 10 de agosto de 2016.
Fecha aprobado: 13 de setiembre de 2016.
Introducción
Zika es un virus Arbovirus de la familia Flaviridae, genero Flavivirus que es trasmitido principalmente por la picadura de mosquito Aedes aegypti.
En 2015 se reportan los primeros casos de Zika en América, se informó un brote en Brasil con una incidencia entre 500 mil a 1 millón 400 mil casos(1).
Brasil fue el primer país en llamar la atención sobre la posible asociación de la infección durante el embarazo por Zika con malformaciones fetales neurológicas específicamente microcefalia en el recién nacido(2).
Asociación que posteriormente fue confirmada por la CDC(3).
El Zika se extendió rápidamente a Surinan, Guatemala, Panamá, Méjico, Colombia, Venezuela, Paraguay, Argentina. En Abril de 2016 se informo el primer caso de Zika importado en Uruguay.
El comité de Emergencia de la OMS declaró en febrero de este año la infección por virus Zika como una emergencia de salud pública internacional por las consecuencias que trae en las gestantes.
Vías de trasmisión
El Zika, además de transmitirse a través de su vector, el mosquito del genero Aedes, se puede transmitir de forma vertical (transmisión intrauterina o perinatal) u horizontal por contacto sexual, transfusiones sanguíneas o por exposición en el laboratorio.
Se observa una concentración elevada y prolongada de virus Zika en el semen y la orina(4-7).
No existen casos confirmados de trasmisión de infección por virus Zika por lactancia materna por lo cual no se debe suspender la alimentación a pecho.
Infección en la gestante
No se conoce con certeza hasta el momento actual la incidencia de trasmisión perinatal ni de las complicaciones fetales. La información disponible se basa en reporte de casos o comunicaciones personales(8,9).
La infección en el adulto es asintomática en el 80% de los casos.
Cuando se observan síntomas estos son leves con una duración menor a una semana. Puede presentarse fiebre baja, acompañada de erupción maculo papular pruriginosa desde el primer a segundo día, mialgias, artralgias, conjuntivitis no purulenta, dolor retroorbitario, nauseas, vómitos, diarrea, dolor abdominal.
En una revisión de 257 casos de infección probable en embarazadas 151 (59%) eran compatibles con la enfermedad y se confirmó Zika en nueve de ellos, ninguno necesitó hospitalización. En todos los casos se observó erupción máculo papular. Seis mujeres informaron síntomas en el primer trimestre, en estos hubo dos abortos espontáneos identificándose el virus en el material fetal. Hubo dos interrupciones voluntarias del embarazo; en una de ellas la resonancia magnética nuclear demostró atrofia cerebral y se aisló virus Zika en líquido amniótico obtenido por amniocentesis. En una finalizó el embarazo, obteniéndose un recién nacido con microcefalia. Los tres casos con síntomas en el segundo trimestre finalizaron el embarazo con recién nacidos vivos sanos. Hasta marzo de 2016 en 162 casos asintomáticos no se reporto trasmisión fetal(10-12).
Transmisión intrauterina
La transmisión de Zika esta claramente documentada pero con los datos actuales no se puede asegurar la incidencia con la que ocurre y la frecuencia de efectos adversos(13).
La infección intrauterina por virus Zika produce muerte fetal, restricción del crecimiento intrauterino, oligoamnios, alteraciones en el estudio Doppler, microcefalia, y calcificaciones cerebrales(14,15).
En el 75% de las madres cuyos fetos presentaron microcefalia la infección sintomática se observo en los dos primeros trimestres del embarazo, en la ecografía se observaron calcificaciones cerebrales en los ganglios de la base y periventriculares, atrofia cortical y dilatación ventricular. En un tercio se observa alteración de la migración neuronal (paquigiria o lisencefalia)(16-18).
Los recién nacidos de mujeres que cursan su embarazo y viajan a zonas con epidemia de Zika o cuyas parejas sexuales estuvieron en zonas endémicas para la enfermedad están en riesgo de adquirir la enfermedad. Si se confirma que una mujer embarazada curso enfermedad por virus Zika o existe elevada sospecha de su presencia en el primer trimestre de embarazo debe realizarse ecografía obstétrica para valorar la salud fetal(19).
La microcefalia se asocia a infección por Zika sintomática en el primer y segundo trimestre del embarazo pero es importante considerar que las principales causas de microcefalia son: 1) causas genéticas; 2) infecciones como toxoplasmosis, citomegalovirus, herpes, sífilis, rubéola; 3) exposición a tóxicos ambientales y teratógenos como alcohol, plomo, mercurio; 4) desnutrición y enfermedades metabólicas por lo que deben considerarse estas etiologías junto al virus Zika.
Diagnóstico imagenológico de microcefalia en embarazo
Se recomienda un examen detallado de la anatomía fetal por ecografía obstétrica. Debe prestarse atención a los valores de circunferencia cefálica para determinar si estamos frente a una microcefalia(20,21).
Es importante conocer que un elevado número de casos de microcefalia con diagnostico intrauterino no se confirman al nacimiento. Cuando la circunferencia craneana es menor a menos 3 DE solo el 60% se confirma al nacimiento. La precaución y el seguimiento con ecografía cada 3 a 4 semanas es una aproximación adecuada.
La realización de RNM intrauterina puede aportar nuevos datos sobre malformaciones encefálicas en el 65,4% de los casos. En 18,4% de los casos se observan alteraciones en la RMN con una ecografía normal. En 30% de los casos la RMN aporta datos que conducen a un cambio de conducta terapéutica(22-24).
Microcefalia en el recién nacido
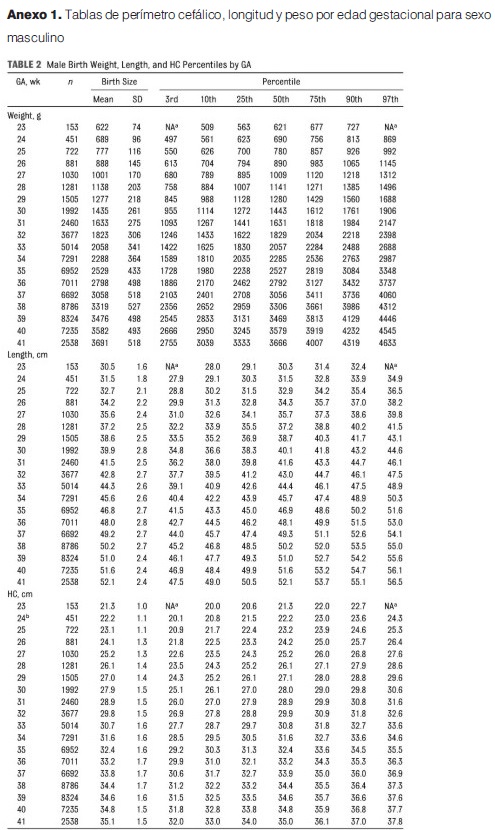
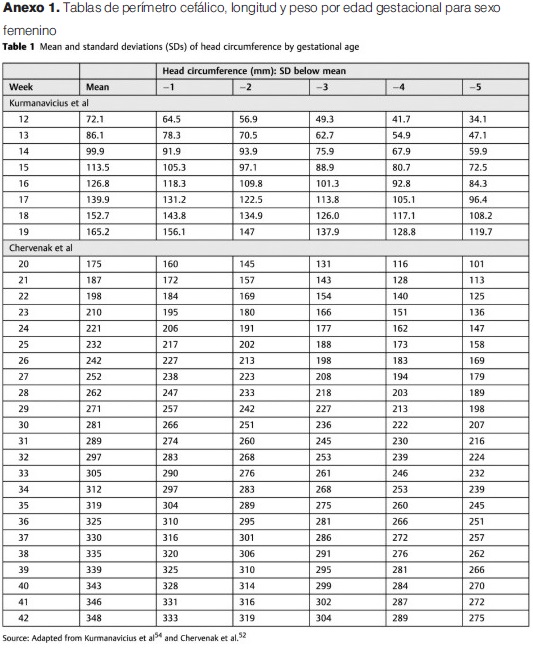
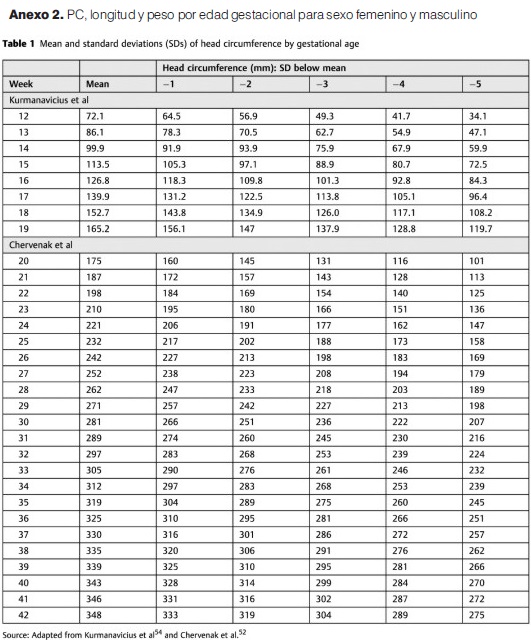
Se considerará de forma operativa como microcefalia cuando la medida del perímetro cefálico este por debajo de -2 desvíos estándar a las 24 horas postparto, según referencias estandarizadas de acuerdo a edad gestacional y sexo como recomienda la OMS y OPS(25). Un valor de circunferencia craneana menor a 3 DE permite identificar con mayor certeza los recién nacidos con riesgo de desarrollo neurológico alterado.
Se utilizaran tablas de PC para cada edad gestacional y sexo confeccionadas por Olsen (anexo 1). También contamos con tablas elaboradas teniendo en cuenta la variación de las medidas en relación a la raza (anexo 2)(20).
En el examen neurológico de los recién nacidos afectados se puede observar hipertonía en el 40%; hiperreflexia en un 20%, 15% pie equinovaro y artrogriposis, 10% convulsiones(25-27).
Alteraciones oftalmológicas
Se observan alteraciones en la mácula, perdida de reflejo en la fóvea, atrofia retiniana y manchas pigmentarias en la macula. Las alteraciones oftalmológicas más comunes son las manchas pigmentarias focales en la retina, atrofia coriorretiniana e hipoplasia del nervio óptico(28-30).
Diagnóstico en la gestante
Si la gestante tiene antecedente de viaje a área endémica o epidémica o contacto sexual con persona que viajo a un área endémica o epidémica o gestante que reside en área endémica o epidémica y que presenta dos o más síntomas compatibles con infección por Zika durante o dentro de las 2 semanas siguientes se le solicitará:
- PCR para virus de dengue, chikungunya y Zika.
- Serología IgM y test de anticuerpos neutralizantes para Zika y dengue luego de los 14 días si la PCR fue negativa.
Si la gestante se encuentra asintomática se le ofrecera la realización de serología IgM para Zika entre las 2 y 12 semanas luego del viaje, teniendo en cuenta que pueden haber falsos positivos por reacciones cruzadas con otros virus especialmente con el dengue.
En ambos casos de realizara seguimiento con ecografías seriadas valorando la circunferencia craneana(3,31).
La infección fetal se puede comprobar al realizar PCR en líquido amniótico pero se desconoce aún la sensibilidad y especificidad.
Estudios diagnósticos en el recién nacido
Si estamos frente a un recién nacido cuya madre se realizó el diagnóstico de Zika durante la gestación con o sin diagnóstico de microcefalia y/o calcificaciones cerebrales prenatales, se realizaran los estudios para la confirmación.
No se recomienda realizar pruebas diagnósticas si el resultado materno fue negativo o no concluyente con ecografía prenatal y examen físico postnatal normal.
Para el diagnóstico de infección se tomará muestra de sangre de cordón o muestra de sangre del recién nacido en los dos primeros días de vida, solicitándose PCR e IgM para Zika y dengue.
Se realizará estudio de anatomía patológica de la placenta(3,32).
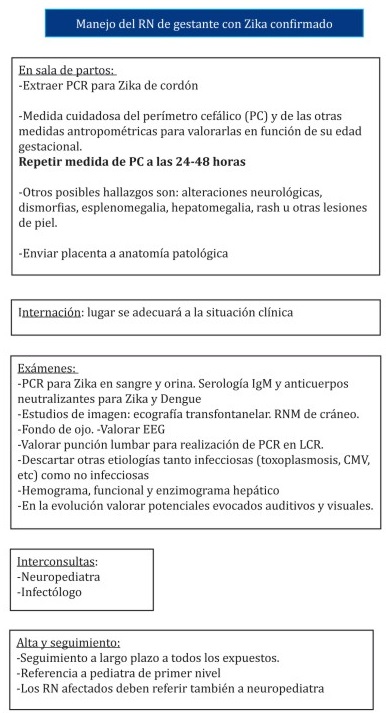
Conducta frente al recién nacido
En sala de partos se seguirán las pautas habituales de cuidado.
Es importante la medida cautelosa de medidas antropométricas especialmente en la valoración del perímetro cefálico. Se utilizaran curvas y tablas de la OMS para el cálculo de la desviación estándar de las medidas antropométricas. Las medidas se repetirán luego de las 24 horas de vida.
Se internara en el lugar adecuado a la situación clínica ya sea en alojamiento madre-hijo o sectores de mayor cuidado.
Se mantendrá la alimentación con pecho materno(33,34).
En los casos que el PC se encuentre 2 DE debajo de la media se realizara ecografía transfontanelar valorando también la necesidad y oportunidad de realizar RNM de cráneo.
Se adecuará a cada caso la necesidad de realizar otros estudios (CMV, toxoplasmosis, cariotipo u otros estudios genéticos, etcétera) e interconsulta con especialistas para descartar otras etiologías de microcefalia.
En el anexo 3 se resume la conducta frente a la gestante y al recién nacido.
Infección perinatal
La enfermedad aguda en el recién nacido por transmisión en el parto puede observarse si durante las dos primeras semanas de vida cumple con los siguientes criterios:
1. Madre viajo o reside en area endémica o epidémica dentro de las 2 semanas antes del parto.
2. Tenga dos o más de las siguientes manifestaciones clínicas: fiebre, erupción maculopapular, conjuntivitis, artralgias (las cuales se pueden sospechar por irritabilidad).
La enfermedad en general es leve. El tratamiento es de sostén.
Seguimiento
Se recomienda seguimiento a largo plazo tanto de los recién nacidos afectados como de aquellos que estuvieron expuestos a la infección(3,19,20,33).
Prevención
Las mujeres embarazadas que vivan en áreas endémicas pueden contraer el virus del Zika en cualquier trimestre del embarazo y por ello deberían evitar las picaduras de mosquitos. Evitar las picaduras mediante la utilización de métodos de barrera y el uso de repelentes autorizados con N,N-diethyl-meta-toluamida (DEET) o picaridina aptos en el embarazo y la lactancia(34-36).
Si las parejas sexuales de las gestantes viven o viajaron a zonas endémicas o epidémicas para virus Zika deben utilizar métodos de barrera durante las relaciones sexuales(37-39).
Referencias bibliográficas
1. Pan American Health Organization. Provisional remarks on Zika virus infection in pregnant women: document for health care professionals. Washington: PAHO, 2016. Disponible en: http://iris.paho.org/xmlui/handle/123456789/18600. (Consulta: 13 marzo 2016).
2. Campos G, Bandeira A, Sardi S. Zika virus outbreak, Bahia, Brazil. Emerg Infect Dis 2015; 21(10):1885-6.
3. Centers for Disease Control and Prevention. Birth Defects Team. Zica Response Team. Zika virus. Atlanta: CDC, 2016.
4. Foy B, Kobylinski K, Chilson Foy J, Blitvich B, Travassos da Rosa A, Haddow A, et al. Probable non-vector-borne transmission of Zika virus, Colorado, USA. Emerg Infect Dis 2011; 17(5):880-2.
5. Musso D, Roche C, Robin E, Nhan T, Teissier A, Cao-Lormeau V. Potential sexual transmission of Zika virus. Emerg Infect Dis 2015; 21(2):359-61.
6. Hills S, Russell K, Hennessey M, Williams C, Oster A, Fischer M, et al. Transmission of Zika virus through sexual contact with travellers to areas of ongoing transmission: continental United States, 2016. MMWR Morb Mortal Wkly Rep 2016; 65(8):215-6.
7. Atkinson B, Hearn P, Afrough B, Lumley S, Carter D, Aarons E, et al. Detection of Zika Virus in Semen. Emerg Infect Dis 2016; 22(5):940.
8. Mansuy J, Dutertre M, Mengelle C, Fourcade C, Marchou B, Delobel P, et al. Zika virus: high infectious viral load in semen, a new sexually transmitted pathogen? Lancet Infect Dis 2016; 16(4):405.
9. Marrs C, Olson G, Saade G, Hankins G, Wen T, Patel J, et al. Zika virus and pregnancy: a review of the literature and clinical considerations. Am J Perinatol 2016; 33(7):625-39.
10. Meaney-Delman D, Hills S, Williams C, Galang R, Iyengar P, Hennenfent A, et al. Zika virus infection among U.S. pregnant travelers, August 2015-February 2016. MMWR Morb Mortal Wkly Rep 2016; 65(8):211-4.
11. Fritel X, Rollot O, Gerardin P, Gauzere B, Bideault J, Lagarde L, et al; Chikungunya-Mere-Enfant Team. Chikungunya virus infection during pregnancy, Reunion, France, 2006. Emerg Infect Dis 2010; 16(3):418-25.
12. Karwowski M, Nelson J, Staples J, Fischer M, Fleming-Dutra K, Villanueva J. Zika Virus Disease: a CDC update for pediatric health care providers. Pediatrics 2016; 137(5): e20160621.
13. Mlakar J, Korva M, Tul N, Popoviæ M, Poljšak-Prijatelj M, Mraz J, et al. Zika Virus Associated with Microcephaly. N Engl J Med 2016; 374(10):951-8. Disponible en: http://www.nejm.org/doi/full/10.1056/NEJMoa1600651#t=article. (Consulta: 13 marzo 2016).
14. State of Hawaii. Department of Health. Hawaii Department of Health receives confirmation of Zika infection in baby born with microcephaly. Honolulu: Department of Health, 2016. Disponible en: http://health.hawaii.gov/news/files/2013/05/HAWAII-DEPARTMENT-OF-HEALTH-RECEIVES-CONFIRMATION-OF-ZIKA-INFECTION-IN-BABY-BORN-WITH-MICROCEPHALY.pdf. (Consulta: 13 marzo 2016).
15. Reefhuis J, Gilboa S, Johansson M, Valencia D, Simeone R, Hills S, et al. Projecting Month of Birth for At-Risk Infants after Zika virus disease outbreaks. Emerg Infect Dis 2016; 22(5):828-32. Disponible en: http://wwwnc. cdc.gov/eid/article/22/5/16-0290_article. (Consulta: 13 marzo de 2016).
16. Kleber de Oliveira W, Cortez-Escalante J, De Oliveira W, do Carmo G, Henriques C, Coelho G, et al. Increase in reported prevalence of microcephaly in infants born to women living in areas with confirmed Zika virus transmission during the first trimester of pregnancy, Brazil, 2015. MMWR Morb Mortal Wkly Rep 2016; 65(9):242-7.
17. Citil A, Wayne S, Bauer S, Ogunyemi D, Kulkharni S, Maulik D, et al. The Zika virus and pregnancy: evidence, management, and prevention. J Matern Fetal Neonatal Med 2016:1-11. Disponible en: http://www.tandfonline.com/doi/full/10.3109/14767058.2016.1174210. (Consulta: 13 marzo 2016).
18. Microcephaly. En: Bianchi D, Crombleholme T, D’Alton M, Malone F, eds. Fetology: diagnosis and management of the fetal patient. 2 ed. New York: McGraw-Hill, 2010:166-71.
19. Buck G, Grewal J, Albert P, Sciscione A, Wing D, Grobman W, et al. Racial/ethnic standards for fetal growth: the NICHD Fetal Growth Studies. Am J Obstet Gynecol 2015; 213(4):449.e1-e41.
20. Society of Maternal Fetal Medicine. Ultrasound screening for fetal microcephaly following Zika virus exposure. Am J Obstet Gynecol 2016; 214(6):B2-4. Disponible en: http://www.ajog.org/article/S0002-9378(16)00343-4/pdf. (Consulta: 13 marzo 2016).
21. Leibovitz Z, Daniel-Spiegel E, Malinger G, Haratz K, Tamarkin M, Gindes L, et al. Prediction of microcephaly at birth using three reference ranges for fetal head circumference: can we improve prenatal diagnosis? Ultrasound Obstet Gynecol 2016; 47(5):586-92.
22. Bahado-Singh R, Goncalves L. Techniques, terminology, and indications for MRI in pregnancy. Semin Perinatol 2013; 37(5):334-9.
23. Rossi A, Prefumo F. Additional value of fetal magnetic resonance imaging in the prenatal diagnosis of central nervous system anomalies: a systematic review of the literature. Ultrasound Obstet Gynecol 2014; 44(4):388-93.
24. World Health Organization. Zika situation report: 10 March 2016. Geneva: WHO, 2016. Disponible en: http://www.who.int/emergencies/zika-virus/situation-report/10-march-2016/en/. (Consulta: 13 marzo 2016).
25. Organización Panamericana de la Salud. Lineamientos preliminares de vigilancia de microcefalia de recién nacidos en entornos con riesgo de circulación de virus Zika. Washington, DC. OPS: 2016.
26. Schuler-Faccini L, Ribeiro E, Feitosa I, Horovitz D, Cavalcanti D, Pessoa A, et al; Brazilian Medical Genetics Society–Zika Embryopathy Task Force. Possible association between Zika virus infection and microcephaly, Brazil, 2015. MMWR Morb Mortal Wkly Rep 2016; 65(3):59-62.
27. Oliveira A, Malinger G, Ximenes R, Szejnfeld P, Alves S, Bispo A. Zika virus intrauterine infection causes fetal brain abnormality and microcephaly: tip of the iceberg? Ultrasound Obstet Gynecol 2016; 47(1):6-7.
28. Mlakar J, Korva M, Tul N, Popoviæ M, Poljšak-Prijatelj M, Mraz J, et al. Zika Virus Associated with Microcephaly. N Engl J Med 2016; 374(10):951-8.
29. Ventura CV, Maia M, Bravo-Filho V, Góis AL, Belfort R Jr. Zika virus in Brazil and macular atrophy in a child with microcephaly. Lancet 2016; 387(10015):228.
30. de Paula B, de Oliveira J, Prazeres J, Sacramento G, Ko A, Maia M, et al. Ocular findings in infants with microcephaly associated with presumed Zika virus congenital infection in Salvador, Brazil. JAMA Ophthalmol 2016; 134(5):529-35.
31. Jampol L, Goldstein D. Zika Virus Infection and the Eye. JAMA Ophthalmol 2016; 134(5):535-6.
32. World Health Organization. Pregnancy management in the context of Zika virus infection: interim guidance update. Geneva: WHO, 2016. Disponible en: http://www.who. int/csr/resources/publications/zika/pregnancy-management/en/. (Consulta: 13 marzo 2016).
33. Staples J, Dziuban E, Fischer M, Cragan J, Rasmussen S, Cannon M, et al. Interim guidelines for the evaluation and testing of infants with possible congenital Zika virus infection, United States 2016. MMWR Morb Mortal Wkly Rep 2016; 65(3):63-7.
34. World Health Organization. Breastfeeding in the context of Zika virus: interim guidance. Geneva: WHO, 2016. Disponible en: http://www.who.int/csr/resources/publications/zika/breastfeeding/en/. (Consulta: 5 marzo 2016).
35. Nasci R, Wirtz R, Brogdon W. Protection against mosquitoes, ticks, and other arthropods. Atlanta: CDC, 2015. Disponible en: http://wwwnc.cdc.gov/travel/yellowbook/2016/the- pre-travel-consultation/protection-against-mosquitoes-ticks-other-arthropods. (Consulta: 13 marzo 2016).
36. Centers for Disease Control And Prevention. CDC issues interim travel guidance related to Zika virus for 14 countries and territories in Central and South America and the Caribbean. Atlanta: CDC, 2016. Disponible en: http://www.cdc.gov/media/releases/2016/s0315-zika-virus-travel.html. (Consulta: 25 febrero 2016).
37. Oduyebo T, Petersen E, Rasmussen S, Mead P, Meaney-Delman D, Renquist C, et al. Update: Interim guidelines for health care providers caring for pregnant women and women of reproductive age with possible Zika virus exposure, United States 2016. MMWR Morb Mortal Wkly Rep 2016; 65(5):122-7.
38. Oster A, Brooks J, Stryker J, Kachur R, Mead P, Pesik N, et al. Interim guidelines for prevention of sexual transmission of Zika virus, United States 2016. MMWR Morb Mortal Wkly Rep 2016; 65(5):120-1.
39. Centers for Disease Control and Prevention. Guidance for U.S laboratories testing for Zika virus infection. Atlanta: CDC, 2016.
Correspondencia: Dr. Mario Moraes.
Correo electrónico: mariomoraescastro@gmail.com