Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión impresa ISSN 0004-0584versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.87 no.2 Montevideo jun. 2016
Periviabilidad en Uruguay.
Conducta perinatal del equipo de salud. Opinión de expertos
Perinatal viability in Uruguay. Perinatal actions by the health team.
The opinion of experts
Pablo da Silva 1, Juan Pablo Gesuele1, Gabriela Pereira2, Guillermo Pose3, Daniel Borbonet4
1. Asistente. Cátedra Neonatología. Facultad de Medicina. UDELAR.
2. Residente Pediatría. Cátedra Neonatología. Facultad de Medicina. UDELAR.
3. Prof. Adj. Cátedra Neonatología. Cátedra Neonatología. Facultad de Medicina. UDELAR.
4. Prof. Director. Cátedra Neonatología. Facultad de Medicina. UDELAR.
Cátedra Neonatología. Facultad de Medicina. UDELAR.
Trabajo inédito.
Declaramos no tener conflictos de intereses.
Fecha recibido: 1° de diciembre de 2015.
Fecha aprobado: 21 de diciembre de 2015.
Resumen
En Uruguay no se conoce la opinión de los profesionales en relación a cuál sería para ellos la edad límite de viabilidad humana ni su conducta en general cuando se enfrentan a prematuros extremos, motivo por el cual se implementó la encuesta.
Se realizó un trabajo descriptivo, observacional y de corte transversal.
De los 83 encuestados casi 90% o más encuentra muy importante el rol que cumple la familia como participante activo en la toma de decisiones junto al equipo de salud. Las acciones terapéuticas tomadas a favor de proporcionar un tratamiento proactivo para brindarle posibilidades de sobrevida al recién nacido (inicio de corticoides, antibióticos profilácticos, útero-inhibición, monitorización de bienestar fetal, derivación a CTI neonatal, etcétera) se hacen más manifiestas a partir de las 24 semanas de edad gestacional en adelante con un porcentaje mayor a 90% en todas las preguntas referidas.
Más de 90% de los médicos neonatólogos y hasta 50% de los médicos ginecólogos no se siente amparado por un marco legal que garantice sus acciones dentro de lo ético y humanamente justificable.
Como conclusión de este trabajo las opiniones manifestadas por los profesionales encuestados es que la viabilidad neonatal se encuentra entre las 24 y 26 semanas, diferenciándose con la franja de edades gestacionales que debaten en la actualidad distintas Sociedades Científicas Internacionales en la materia , muchas de las cuales encuentran su límite entre las 23 a 24 semanas.
Palabras clave:
VIABILIDAD PERINATAL
PREMATUREZ EXTREMA
Summary
The opinion of professionals in relation to what they understand the age limit for human viability is, or the actions they take in general, when they face premature ends are not known in Uruguay. For this reason, a survey was implemented to learn about this issue. A descriptive, observational and cross-sectional study was conducted.
Almost 90% or even more of the 83 physicians consulted find the role of the family is very important as they are active participants in the making of decisions along with the health team. The therapeutic actions taken geared to providing a proactive treatment to offer the newborn the possibility of survival (initiation of corticoids, prophylactic antibiotics, utero inhibition, monitoring of fetal well-being, and referral to neonatal ICU etc) are more obvious as from 24 weeks of gestational age, being it over 90% in all questions referred. Over 90% of neonatologists and up to 50% of gynecologists believe they are acting without a legal framework that guarantees their actions in terms of what is ethically and humanly justifiable.
As a conclusion of this study, the opinions by the professionals surveyed is that neonatal viability is between 24 and 26 weeks, differing from the strip of gestational ages international scientific societies debate nowadays, many of which finds the boundary between 23 to 24 weeks.
Key words:
PERINATAL VIABILITY
EXTREME PREMATURITY
Introducción
Los cuidados en la atención de mujeres embarazadas han avanzado mucho en los últimos años, con adelantos a nivel tecnológico como de conocimiento en patologías que pueden afectar el binomio madre-hijo.
Con estos progresos se logra prestar un servicio de mayor calidad a aquellas gestantes que cursan embarazos complicados proporcionando así beneficios en el cuidado de la salud materno fetal.
Estos avances también contribuyeron en los resultados de la atención de la salud neonatal con mejoras en la sobrevida de prematuros extremos.
La Organización Mundial de la Salud (OMS) considera recién nacido prematuro a todo aquel que nace antes de las 37 semanas (259 días) y los clasifica desde el año 2005 como pretérminos tardíos aquellos que nacen entre las semanas 35 y 36 ±6 días; pretérminos moderados aquellos que nacen entre las semanas 32 y 34 ± 6 días; pretérminos severos a aquellos que tienen su nacimiento antes de las 32 semanas y por ultimo pretérminos extremos menores de 28 semanas.
En algunas series internacionales se reconoce que dentro de los límites de peso y edad gestacional existe un período en semanas que va entre las 22 y 26, por algunos autores llamado zona gris(1), en el que los padres, familia y equipo de salud perinatal juegan un rol primordial a la hora de tomar una conducta y asumir responsabilidades.
Hoy un debate mundial promueve que cada centro que proporcione cuidados de atención obstétrico-neonatal establezca sus propias normas o guías en base a cada población particular, siguiendo los datos aportados por la bibliografía nacional e internacional.
En Uruguay no se conoce la opinión de los profesionales vinculados a esta aérea en cuanto a cuál sería para ellos la edad límite para considerar un recién nacido viable o no. Tampoco se conocen sus conductas cuando se enfrentan a prematuros extremos, motivo por que se implementó el presente trabajo.
Objetivos
1. Conocer la opinión de los profesionales vinculados al área de la salud perinatológica en cuanto al rango de edad gestacional que consideran como zona gris de periviabilidad.
2. Identificar las acciones a cada semana ante el desencadenamiento de trabajo de parto y parto inminente, los cuidados y aplicaciones de medidas terapéuticas brindadas al recién nacido prematuro extremo.
Métodos
Se realizó un trabajo descriptivo, observacional y de corte transversal.
En primera instancia se creó una lista de profesionales vinculados con el trabajo en el área de la salud perinatológica, que incluyó a médicos neonatólogos, obstetras, pediatras, internistas, licenciadas en enfermería con aproximadamente 10 años vinculados con la salud perinatal.
Se les propuso un caso clínico sobre un embarazo con feto saludable y de crecimiento normal para que respondan qué conductas tomarían en base a su experiencia y conocimiento personal para la atención de la salud materno-fetal a cada semana de gestación entre las 22 y 26 semanas ante el desencadenamiento del parto.
En base a esa situación hipotética y de estar frente a ella como responsable de tomar conducta, se les expuso preguntas referidas al caso en que el parto se desencadenase, propondrían para la atención de la salud materna fetal.
La encuesta fue realizada con carácter de encuesta cerrada.
Las respuestas fueron de carácter voluntario y de forma anónima.
Ver anexo 1 para el diseño de la encuesta.
Resultados
Se realizaron un total de 83 encuestas que incluyeron a 31 neonatólogos, 29 ginecólogos, 13 médicos pediatras, cuatro médicos generales, cuatro licenciadas en enfermería y dos médicos internistas.
64 profesionales con una experiencia mayor a 10 años y 19 con menos de 10 años.
De ellos, 52 comparten la tarea en trabajos públicos y privados.
Más de 70 encuestados realizan su trabajo en Montevideo, el resto lo hace compartiendo la tarea en Montevideo y el interior del país.
En relación a si informa a los padres sobre las probables complicaciones que puede presentar el recién nacido prematuro extremo y las medidas a tomar en caso que se desencadene el parto, más de 65% contestó por sí informar a los padres ya a partir de la semana 22, y más de 90% a partir de la semana 24.
Un 32,5% contestó que no informaría cuando el embarazo transcurre en la semana 22.
La inclinación a que la toma de decisiones debería hacerse en conjunto (padres y equipo tratante) fue la opción más elegida por los profesionales que contestaron la encuesta, con 76% a partir de la semana 22 y hasta 90% a mayor edad gestacional.
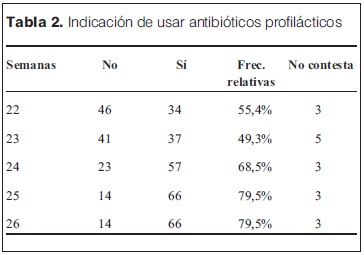
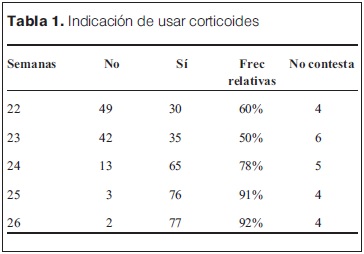
Sobre la indicación de iniciar corticoides a las 22 semanas, las opiniones están volcadas en su mayoría hacia la no realización del mismo con un 60%, equilibrándose las opiniones en la semana 23 (50%). Luego de las 24 semanas en adelante existe una tendencia a favor de la realización del tratamiento, haciéndose más manifiesta a mayor edad, llegando a 92% de los encuestados (tabla 1).
La mayoría de los encuestados están a favor de realizar la útero-inhibición: 60% a las 22 semanas y 91,5% a partir de las 25 semanas.
Sobre trasladar a la madre con el feto in útero a un centro obstétrico neonatal de tercer nivel de complejidad para su atención. Existe una tendencia a trasladar al binomio ya desde la semana 22 con un 55%, existiendo un punto de inflexión en la semana 24 llegando a 92%.
Un 38,5% contestó que no trasladaría cuando transcurren las 22 semanas.
Para la monitorización del trabajo de parto y saber el bienestar de la salud fetal las opiniones están a favor de la no monitorización sobre las semanas 22 y 23 con un 57,8% y un 53% respectivamente.
A partir de las 24 semanas las opiniones de la mayoría refiere que monitorizaría con un 79,5% y alcanzando el 90% a partir de la semana 25.
En cuanto a la vía del nacimiento en las semanas 22 y 23 la mayoría (mayor 80%) considera que la vía de nacimiento debería ser la vaginal.
A partir de la semana 25 las decisiones de la vía de nacimiento están a favor de que la misma sea parto por cesárea con un 53-54%; 8 a 10% no contestaron la encuesta.
Las respuestas brindadas sobre si deriva a un CTI neonatal están a favor de no trasladar con un 57,8% en la semana 22. Más allá de las 23 semanas los porcentajes aumentan a favor de si trasladar al recién nacido a un CTI neonatal con punto de inflexión y a partir de las 24 semanas con un 79,5% y elevándose al 100% de los que contestaron la encuesta.
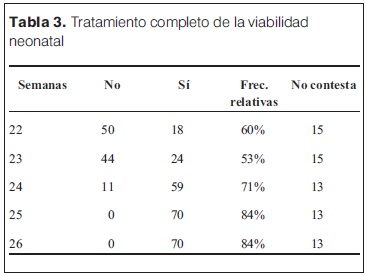
En relación a si indica tratamiento completo de la viabilidad neonatal según pautas de la unidad (AVM, surfactante, indometacina, antibióticos, etcétera) las respuestas en su mayoría reflejan la decisión de no indicar la realización de tratamiento completo a edades menor o igual a 23 semanas con 60%. El punto de quiebre de tomar una conducta más activa se encuentra en la semana 24 con un 71% y aumenta a mayor edad gestacional. 15% a un 18% de encuestados no emitieron opiniones en todas las semanas propuestas (tabla 3).
En la pregunta referida a si indicaría cuidados paliativos exclusivamente las opiniones de los profesionales se inclinaron a favor de indicarlos desde la semana 23 o menor con un 63%, existiendo un punto de inflexión a favor de no realizar los mismos a partir de la semana 24 o mayor llegando hasta un 78%.
Entre 17% y 22% no contestó la encuesta.
Un porcentaje mayor 55% a las 22 semanas que se eleva hasta un 81,9% a las 26 semanas se inclina a favor de no tener en cuenta los costos económicos para el traslado e internación en CTI neonatal para la atención de un recién nacido prematuro extremo. Igualmente considerable es la opinión de hasta un 38% de los encuestados de tener presente los costos económicos sobre todo a edades muy tempranas como lo son 22 y 23 semanas para la toma de decisiones.
Ante el temor de una acción legal en contra de su actuación en la toma de decisiones 58% de médicos neonatólogos contestaron que sí temen una acción legal, diferente postura toman médicos ginecólogos en donde la mayoría (51%) refirió no temer una acción legal ante su proceder. 24% no contestó el cuestionario.
Discusión
Existe una delicada línea en cuanto a la toma de decisiones de los equipos de salud actuantes cuando se enfrentan a prematuros extremos en los límites de las posibilidades de sobrevida. La misma toca muchas aristas, entre ellas se ponen en juego aspectos personales, emocionales, ético, médico-legal, familiares, religiosos, etcétera, que deberían ponerse en concordancia con los equipos actuantes y aspectos que atañen a la sociedad en su conjunto (estrategias de salud preventivas, calidad de vida de sus habitantes, índices de mortalidad infantil, índices de pobreza, económicos, etcétera)(2-4).
Esta zona de discusión se centra entre las semanas 22 y 26 de edad gestacional.
Si bien se sabe que es una franja de altísima mortalidad, las acciones y avances tecnológicos tendientes a disminuirla, han hecho que cada vez más prematuros extremos sobrevivan. Esta sobrevida igualmente sigue siendo baja debido a una altísima morbilidad y secuelas a largo plazo(5).
Se sabe además que tienen mayor posibilidades de sobrevida los prematuros extremos de mayor edad gestacional, es decir los más cercanos a 25-26 semanas con mayor grado de madurez(6).
Muchos comités, academias y sociedades científicas internacionales de ginecoobstetricia, de pediatría y de neonatología siguen un debate para identificar en donde se ubicaría ese límite que para muchas de ellas se centra entre las semanas 23 y 24(7-9).
Diversas conductas son tomadas y avaladas por las mismas, estando casi la totalidad a favor de tener en cuenta la participación activa de los padres en la toma de decisiones en conjunto.
En el devenir del ejercicio médico las distintas sociedades científicas elaboraron recomendaciones, guías en general desde un punto de vista ético que proporcionan al profesional una base para la toma de decisiones siendo lo más justo, humana y socialmente posible, éticamente justificable y manteniendo la calidad de vida del niño. Un ejemplo de las mismas es la Federación Nacional de Pediatras y Neonatólogos de Francia(10).
La Sociedad Alemana de Pediatría, Ginecología y Obstetricia y Medicina Intensiva(11) recomienda cuidados de confort clínico a neonatos menores de 22 semanas, siempre que se evalúe en el recién nacido la edad gestacional.
En esa misma línea la Academia Americana de Pediatría(8) y el Colegio Americano de Ginecología y Obstetricia(9) recomienda la no intervención activa para neonatos menores a 23 semanas y/o pesos menores a 400 g. Igual lineamiento manifiesta la Sociedad de Neonatología en Suiza(12).
Algunos están a favor de que se debiera estudiar cada caso en particular para la decisión de tratar al feto y/o recién nacido en pro de ofrecerle tratamiento.
Parecería apropiado mencionar las distintas posturas, pautas o recomendaciones de las diferente Sociedades, Comités y Asociaciones Científicas en cuanto a que existe en la mayoría de ellas una fuerte convicción a favor de proporcionar cuidados intensivos y tratamiento activo a aquellos recién nacidos a partir de las 25 semanas o mayor; brindar cuidados de confort clínico a prematuros menores a 22 semanas(13) y tener un enfoque individual de acuerdo con los deseos y expectativas de los padres luego de una información objetiva del caso en particular cuando se está entre las semanas 23 y 24 de edad gestacional(14-16).
Las opiniones manifestadas por los profesionales encuestados en nuestro trabajo es que la edad a la cual consideran un recién nacido viable es entre las 24 y 26 semanas mostrando diferencias con respecto a la opinión de diferentes organismos internacionales que toman como punto de debate las semanas 23 y 24.
Parece ser que el umbral de viabilidad humana queda limitado al desarrollo fisiológico de los pulmones y al grado de madurez de todos los órganos que comienza alrededor de las semanas 22 a 24.
Conclusiones
La gran mayoría de las opiniones vertidas en nuestra encuesta por los profesionales vinculados a la salud perinatológica reflejan que para ellos la zona gris de peri viabilidad de los prematuros extremos se ubicaría entre las semanas 24 y 26 respectivamente.
Este trabajo descriptivo si bien permite conocer la opinión de nuestros profesionales en su devenir diario tiene la limitante de no permitir extraer conclusiones sólidas para lo cual se necesitaría un trabajo de tipo analítico con criterios de inclusión de manera de evitar los sesgos de selección de la población.
Los datos recabados en la encuesta avalan sugerencias y concuerdan con estadísticas internacionales en la mayoría de las opciones propuestas.
Referencias bibliográficas
1. Lui K, Bajuk B, Foster K, Gaston A, Kent A, Sinn J, et al. Perinatal care at the borderlines of viability: a consensus statement based on a NSW and ACT consensus workshop. Med J Aust 2006; 185(9):495-500.
2. Kaempf J, Tomlinson M, Arduza C, Anderson S, Campbell B, Ferguson L, et al. Medical staff guidelines for periviability pregnancy counseling and medical treatment of extremely premature infants. Pediatrics 2006; 117(1):22-9.
3. Uruguay. Ministerio de Salud Pública. Dirección General de Salud. Departamento de Información Poblacional. Estadísticas Vitales. Montevideo: MSP, 2009.
4. International Federation of Gynecology and Obstetrics. Committee for the Study of Ethical Aspects of Human Reproduction. Recommendations on ethical issues in obstetrics and gynecology. London: FIGO, 1994:35-7.
5. Gee H, Dunn P. Fetuses and newborn infants at the threshold of viability: a framework for practice. BAPM Memorandum. London: British Association of Perinatal Medicine, 2000.
6. MacDonald H; American Academy of Pediatrics. Committee on Fetus and Newborn. Perinatal care at the threshold of viability. Pediatrics 2002; 110(5):1024-7.
7. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin: clinical management guidelines for obstetrician-gynecologists: Number 38, September 2002. Perinatal care at the threshold of viability. Obstet Gynecol 2002; 100(3):617-24.
8. Pignotti MS, Donzelli G. Perinatal care at the threshold of viability: an international comparison of practical guidelines for the treatment of extremely preterm births. Pediatrics 2008; 121(1):e193-8.
9. Dehan M, Gold F, Grassin M, Janaud JC, Morisot C, Ropert JC, et al; Fédération nationale des pédiatres néonatologistes. [Ethical dilemmas in the perinatal period: guidelines for end-of-life decisions]. Arch Pediatr 2001; 8(4):407-19.
10. Uruguay. Administración de los Servicios de Salud del Estado. Centro Hospitalario Pereira Rossell. Hospital de la Mujer. Informe de gestión de maternidad 2010. Sistema Informático Perinatal (SIP2010). Montevideo: ASSE, 2010.
11. Larroque B, Bréart G, Kaminski M, Dehan M, André M, Burguet A, et al; Epipage study group. Survival of very preterm infants: Epipage, a population based cohort study. Arch Dis Child Fetal Neonatal Ed 2004; 89(2):F139-44.
12. Wood N, Marlow N, Costeloe K, Gibson A, Wilkinson A. Neurologic and developmental disability after extremely preterm birth. EPICure Study Group. N Engl J Med 2000; 343(6):378-84.
13. Pohlandt F. [Premature delivery in borderline viability of the infant: a recommendations of the German Society of Gynecology and Obstetrics, the German Society of Pediatrics and Adolescent Medicine, the German Society of Perinatal Medicine and the Society of Neonatology and Pediatric Intensive Care Medicine]. Z Geburtshilfe Neonatol 1998; 202(6): 261-3.
14. Ho L. Perinatal care at the threshold of viability from principles to practice. Ann Acad Med Singapore 2003; 32(3):362-75.
15. Fetus and Newborn Committee: Canadian Paediatric Society. Maternal-Fetal Medicine Committee. Society of Obstetricians and Gynaecologists of Canada. Management of the woman with threatened birth of an infant of extremely low gestational age. CMAJ 1994; 151(5):547-53.
16. Swiss Society of Neonatology. Guidelines: care of infants born at the limit of viability 22 to 26 weeks of gestation. Lausanne: Swiss Society of Neonatology, 2006.
Correspondencia: Dr. Pablo da Silva.
Correo electrónico: pabldasilva@gmail.com