Serviços Personalizados
Journal
Artigo
Links relacionados
Compartilhar
Archivos de Pediatría del Uruguay
versão On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.84 no.2 Montevideo 2013
Tos convulsa grave y su correlación anatomopatológica
Alberto Serra1, Carmen Gutiérrez2, Amanda Menchaca3
1. Médico pediatra. Centro Hospitalario Pereira Rossell
2. Prof. Dra. Jefe Clínica Anatomopatológica del Centro Hospitalario Pereira Rossell
3. Prof. Dra. Jefe UCIN. Centro Hospitalario Pereira Rossell
Fecha recibido: 10 de abril de 2013.
Fecha aprobado: 29 de julio de 2013.
Resumen
Introducción: la tos convulsa es una infección bacteriana de las vías respiratorias, producida por Bordetella pertussis. En la era prevacunación fue una enfermedad endémica, con picos epidémicos cada 2 a 5 años. Luego de la vacunación generalizada, la tasa de infección disminuyó 150 veces. En Uruguay en el año 2011 hubo un aumento en los casos de tos convulsa, con mayor cantidad de ingresos a unidades de cuidados intensivos y de muerte por tos convulsa.
Objetivo: describir los casos clínicos de 3 pacientes con tos convulsa grave que fallecieron en UCIN en el período de octubre-noviembre de 2011 y los hallazgos en la anatomía patológica. Se describen tres casos que se presentaron como tos coqueluchoide con fallo respiratorio que requirió asistencia ventilatoria mecánica. En los tres se confirmó el diagnóstico de infección por Bordetella pertussis. Los tres presentaron hiperleucositosis severa que requirió exanguinotransfusión y desarrollaron hipertensión pulmonar (HTP) severa con shock cardiogénico y fallo renal anúrico. En la anatomía patológica de los 3 pacientes se observó necrosis miocárdica extensa, necrosis tubular aguda y necrosis neuronal con edema cerebral.
Conclusión: la tos convulsa ha resurgido en los últimos años, siendo de mayor gravedad en menores de 6 meses. Se destaca lo estereotipado de la presentación y evolución con hipoxemia refractaria e HTP que llevan al colapso cardiocirculatorio.
Palabras clave:
TOS FERINA-patología
BORDETELLA PERTUSSIS
Summary
Introduction: whooping cough is a bacterial infection of the respiratory tract caused by Bordetella pertussis. In the pre-vaccination era this was an endemic illness, with peaks reported every 2 to 5 years. After vaccination became widespread, incidence decreased 150 times. In Uruguay in 2011 there was an increase in in the number of cases of whooping cough, with more patients receiving treatment in Intensive Care and more deaths.
Objective: describe 3 cases of patients who suffered from a whooping cough and died in Intensive Care Units between October and November 2011 and findings from anatomic pathology.
Three cases are described that presented paroxysmal coughing syndrome with respiratory failure that required ventilator support.
In all three cases Bordetella pertussis infection was confirmed. All of them presented severe leukocytosis that required blood transfusion and developed severe pulmonary hypertension with cardiogenic shock and renal failure with anuria. In the anatomic pathology of all three patients it was noted that extensive myocardia necrosis was present, as well as acute tubular necrosis and neuronal necrosis with brain edema.
Conclusion: whooping cough has reemerged in the past few years, being especially serous in patients up to 6 months old. It is notable how evolution and presentation are stereotyped with refractory hypoxemia and HP that lead to cardiovascular collapse.
Key words:
WHOOPING COUGH-pathology
BORDETELLA PERTUSSIS
Introducción
La tos convulsa, o tos ferina, es una infección bacteriana aguda de las vías respiratorias, producida por el género Bordetella, siendo Bordetella pertussis, coco bacilo Gram negativo, su principal responsable(1).
Según la Organización Mundial de la Salud (OMS) ocupa el quinto lugar entre las muertes prevenibles por vacunas. La incidencia anual a nivel mundial es de sesenta millones de casos, y más de 500.000 son mortales. En la era prevacunación se consideraba una enfermedad endémica con picos epidémicos cada 2 a 5 años(1). Después de la introducción de la vacuna difteria-pertussis-tétanos (DPT) la tasa de infección disminuyó cerca de 150 veces. Sin embargo la incidencia de la enfermedad ha aumentado desde la década de 1990, principalmente en los menores de un año, debido probablemente a una disminución en la inmunidad posvacunal y a la ausencia del refuerzo natural. Esto último determina que adolescentes y adultos jóvenes sean más susceptibles convirtiéndolos en fuentes de contactos(2).
En los recién nacidos y en lactantes, en su mayoría con esquema de vacunación incompleto, se puede desarrollar una forma de presentación clínica grave con una elevada tasa de complicaciones y mortalidad(3).
En Uruguay en el año 2011 se duplicaron las denuncias por casos sospechosos de tos convulsa, aumentando también el ingreso a la Unidad de Cuidados Intensivos de Niños (UCIN) del Centro Hospitalario Pereira Rossell (CHPR)(4).
Hay pocas publicaciones a nivel internacional que describan las características anatomopatológicas del coqueluche grave, y ninguna a nivel local.
El objetivo de este trabajo es describir los casos clínicos de 3 pacientes con tos convulsa grave que fallecieron en UCIN en el período de octubre a noviembre del 2011 y los hallazgos en la anatomía patológica.
Presentación de casos
CASO 1: Lactante de 1 mes y 13 días, sexo masculino, sin antecedentes patológicos perinatales a destacar. Calmetizado. Alimentado con pecho directo exclusivo, buen ascenso ponderal. Antecedentes ambientales de infección respiratoria alta en domicilio.
Comenzó una semana previa al ingreso con rinorrea serosa y tos catarral, que se hizo más intensa, en accesos, con protrusión lingual, emetizante y cianosante. Fiebre de 38ºC axilar. Agregó dificultad respiratoria, por lo que es trasladado al Departamento de Emergencia (DEP) del CHPR. Se inicia tratamiento con oxígeno, aspiración de secreciones, salbutamol y adrenalina nebulizados; azitromicina vía oral. A las 24 horas de ingresado peoría clínica, aumento del trabajo respiratorio, accesos de tos más frecuentes y caídas de la saturación, por lo que ingreso a UCIN. En los exámenes de laboratorio presentaba leucocitosis de 35.500/mm3, linfocitos 52%, aspirado nasofaríngeo negativo para virus sincicial respiratorio (VRS), adenovirus, influenza A y B por técnica de inmunofluorescencia. Radiografía de tórax sin foco de consolidación. Reacción en cadena de la polimerasa (PCR) de secreciones nasofaríngeas para Bordetella pertussis positiva.
Ingreso a UCIN con O2 por cánula nasal a 2 l/min, saturación de O2 98%, polipnea de 80 rpm, tiraje alto y bajo, aleteo nasal y cabeceo. Estertores húmedos finos, difusos, bilateralmente. Se realizo intubación orotraqueal y asistencia ventilatoria mecánica. Tratamiento antibiótico con ceftriazona, vancomicina y claritromicina intravenosa. Desde el ingreso hipoxemia persistente y refractaria, requiriendo altos parámetros ventilatorios, sin mejoría. Taquicardia sinusal mantenida. En ecocardiograma Doppler se observó elementos indirectos de HTP (rectificación del septum interventricular). A las 18 horas del ingreso instaló shock cardiogénico, realizándose tratamiento con cargas de volumen, suero bicarbonatado e inotrópico (milrinona, adrenalina y noradrenalina) a altas dosis, persistiendo con acidosis metabólica, hiperlactacidemia y oligoanuria. Concomitantemente se constató ascenso leucocitario de 89.400/mm3 realizándose exanguinotransfusión de una volemia. A las 48 horas de ingresado instaló falla renal anúrica, con hiperpotasemia sin respuesta al tratamiento médico por lo que se colocó catéter de Tenckhoff e inicio de diálisis peritoneal. A las 24 horas presentó paro cardiocirculatorio constatándose fallecimiento. Los padres autorizaron necropsia la cual mostró neumonía bilateral, necrosis miocárdica extensa, necrosis tubular renal, esplenomegalia e involución del timo.
CASO 2: Lactante 2 meses 16 días, sexo masculino. Pretérmino 36 semanas, peso al nacer 1.700 g, vigoroso, sin otros antecedentes perinatales a destacar. Mal ascenso ponderal, alimentado con leche modificada. Faltan inmunizaciones correspondientes a los 2 meses. Sin antecedentes ambientales a destacar.
Comenzó 15 días antes del ingreso al CHPR con tos seca, que se hizo en accesos, agregando rechazo del alimento, fiebre y decaimiento. Consulta en DEP del CHPR, hiporreactivo, con intenso síndrome funcional respiratorio, saturación de O2 89% ventilando espontáneamente al aire. Instaló acceso de tos seguido de apnea, cianosis y bradicardia, se realizó intubación orotraqueal y asistencia ventilatoria mecánica. En los exámenes de laboratorio presentó acidosis metabólica, leucocitosis de 91.800/mm3, linfocitos 30%, procalcitonina 12,2 ng/ml, y PCR 19,1 mg/l. PCR para Bordetella pertussis positiva. Radiografía de tórax infiltrado difuso bilateral, con opacidad inhomogénea de lóbulo inferior derecho. Ecocardiograma Doppler: buena función contráctil, sin signos de HTP. Tratamiento antibiótico con ceftriazona, vancomicina y claritromicina intravenosa. Se realizó exanguinotransfusión de una volemia y media, reduciéndose la leucocitosis a 76.200/mm3.
Ingreso a UCIN, con insuficiencia respiratoria tipo 2 requiriendo altos parámetros ventilatorios. Compromiso hemodinámico dado por taquicardia mantenida, hipotensión y signos de insuficiencia circulatoria periférica, oligoanuria, acidosis metabólica mantenida e hiperlactacidemia. Se interpretó como shock séptico requiriendo cargas de volumen, suero bicarbonatado e inotrópico. A las 29 horas del ingreso presentó paro cardiorrespiratorio, se realizaron maniobras de reanimación completa sin respuesta. Se constató fallecimiento, los padres autorizaron la necropsia. Los hallazgos anatomopatológicos fueron neumonía extensa bilateral con infartos hemorrágicos del pulmón, necrosis miocárdica, necrosis tubular aguda e involución del timo.
CASO 3: Lactante de 7 meses, sexo femenino. Pretérmino 36 semanas, sin otros antecedentes perinatales a destacar. Buen ascenso ponderal. CEV vigente (posee tres dosis de DPT). Antecedentes personales de bronquiolitis a VRS a los 4 meses.
Comenzó 24 horas antes del ingreso con fatiga, ruidos audibles a distancia y accesos de tos, a lo que agrega decaimiento, rechazo del alimento y fiebre. Consultó en DEP del CHPR donde se constató intenso síndrome funcional respiratorio, estertores subcrepitantes y sibilancias difusas, palidez cutánea. Tratamiento con salbutamol y adrenalina nebulizada, azitromicina vía oral. Mejoría parcial e ingreso a sala. En los exámenes se destaca radiografía de tórax con hiperinsuflación pulmonar, aspirado nasofaríngeo negativo para VRS y adenovirus. PCR para Bordetella pertussis positivo. Leucocitosis al ingreso 85.700/mm3. A las 24 horas del ingreso a sala, instaló aumento de la leucocitosis de hasta 94.300/mm3, peoría del funcional respiratorio por lo que ingresa a UCIN. A nivel gasométrico presentó acidosis respiratoria con hipoxemia. Se realizó intubación orotraqueal y asistencia ventilatoria mecánica. Tratamiento antibiótico con ceftriazona, vancomicina y claritromicina intravenosa. Al ingreso presentaba leucocitosis de hasta 113.200/mm3, acompañado de shock y taquicardia mantenida. El ecocardiograma Doppler mostraba HTP moderada. Con diagnóstico de shock cardiogénico y HTP se inicio apoyo inotrópico con milrinona y noradrenalina. A las 7 horas de ingresada se realizó exanguinotransfusión de una volemia quedando con 47.000 glóbulos blancos postexanguinotransfusión. A las 18 horas en la unidad instaló falla renal con oligoanuria, hiperpotasemias y sobrecarga de volumen; se colocó catéter de Tenckhoff y se inició diálisis peritoneal. A las 24 horas del ingreso nuevo ascenso leucocitario a 83.000/mm3 con una velocidad de ascenso 4.500 GB/hora y persistencia del shock con hipoxemia refractaria. Se realizó segunda exanguinotransfusión de dos volemias, disminuyendo leucocitosis a 37.000/mm3. Se realizó diálisis peritoneal durante 5 días lográndose balances negativos y estabilización metabólica. Mantuvo el shock cardiogénico con HTP refractaria, apoyada desde el ingreso con drogas inotrópicas a dosis máximas, los ecocardiogramas Doppler de la evolución mostraron aumento de los diámetros del ventrículo derecho con disfunción sistólica leve, y presiones pulmonares de hasta 50 mmHg (figura 1).
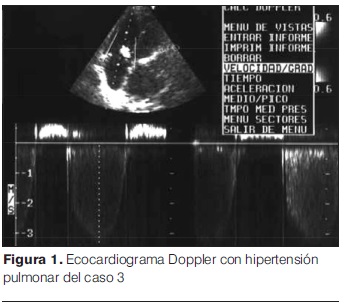
A los 6 días del ingreso mantenía gravedad extrema, coma arreactivo sin sedoanalgesia, examen clínico con ausencia de reflejos de tronco, midriasis paralítica y test de apnea positivo. El ecodoppler transcraneano objetiva espigas sistólicas en sector anterior y posterior de circulación encefálica, hallazgo compatible con paro circulatorio cerebral. Los padres autorizaron necropsia. Esta reveló una neumonía extensa bilateral con trombosis de las ramas intrapulmonares de la arteria pulmonar, gran necrosis miocárdica, necrosis tubular aguda bilateral, involución del timo, y a nivel del sistema nervioso central edema cerebral con necrosis neuronal (figura 2).
En la tabla 1 se muestra un resumen de las características clínicas de los pacientes, y en la tabla 2 los hallazgos anatomopatológicos.
Discusión
Existen tres formas clínicas de presentación de la tos convulsa: coqueluche clásica, atípica y grave. Se define coqueluche grave a todo paciente que presenta insuficiencia respiratoria (hipoxemia refractaria), apneas, convulsiones, compromiso hemodinámico con hipertensión pulmonar, hiperleucocitosis y/o fallo renal (5).
En un trabajo prospectivo realizado en la Unidad de Cuidados Intensivos Pediátricos del Centro Hospitalario Pereira Rossell con un total de 34 pacientes con tos convulsa se observó una mortalidad de 26,5%, y se hallaron como factores de mal pronóstico el conteo de glóbulos blancos, la velocidad de ascenso leucocitario y la presencia de hipertensión pulmonar, lo que coincide con lo descrito en otras publicaciones (6-9).
En los tres casos clínicos presentados se observó leucocitosis mayores a 80.000 cels/ml, con una velocidad de ascenso de más de 3.000 GB/hora. Todos tuvieron fallo cardiogénico e hipertensión pulmonar. En la anatomía patológica se evidencia necrosis miocárdica extensa.
En todos los casos se actuó según el protocolo de tratamiento de la Unidad de Cuidados Intensivos del Centro Hospitalario Pereira Rossell (5) precisando que la Unidad no cuenta con ventilación de alta frecuencia o ECMO (Extracorporeal Membrane Oxygenation) que podrían estar indicada en esta patología(10-13).
La patogenia de la hipertensión pulmonar no está del todo definida, se especula que la neumonía por Bordetella pertussis, mediada por la toxina pertussis, puede gatillar una cascada de eventos que incluye hipoxia, acidosis, vasoconstricción pulmonar e incremento de la masa leucocitaria, lo que condicionaría una reducción del flujo sanguíneo pulmonar. Estos efectos producirían una marcada elevación de la presión de los vasos sanguíneos pulmonares exacerbando la hipoxemia, causando fallo cardíaco, shock y síndrome de distrés respiratorio agudo. Esto agravaría la vasoconstricción hipóxica generando un círculo vicioso de hipertensión pulmonar refractaria, ocasionando una disfunción ventricular derecha y finalmente la muerte (figura 3)(14).
A nivel histopatológico se ha propuesto que el daño epitelial alveolar y bronquial mediado por toxinas podría llevar a un aumento de las resistencias de la vasculatura pulmonar, desarrollando así hipertensión pulmonar y colapso cardiocirculatorio. Pierce y colaboradores describen la asociación entre la leucocitosis del paciente y la gravedad de la enfermedad(15). Paddock y colaboradores encontraron formaciones trombóticas compuestas por linfocitos y neutrófilos en venas y arterias pulmonares de mediano y pequeño calibre y sugieren que éstos actúan como factor mecánico y son determinantes de la hipertensión pulmonar(3,14).
En los pacientes presentados se encontró daño pulmonar manifestado por infartos hemorrágicos pulmonares, septos alveolares finos, ocupación por polimorfonucleares y macrófagos de bronquios, bronquiolos y alveolos. Este daño pulmonar favorece la formación de secreciones espesas características de la enfermedad y contribuye al aumento de las resistencias pulmonares. Se halló, además, trombosis de algunas ramas intrapulmonares de la arteria pulmonar pero no trombos leucocitarios que obstaculizaran el flujo pulmonar. Este hallazgo es compatible con los realizados por Sawal y colaboradores quienes en 10 pacientes menores de 8 semanas no observaron trombosis pulmonar. La sola presencia de leucocitos encontrados en la luz de los vasos sanguíneos en los pacientes con leucocitosis no es suficiente evidencia de trombosis y es un hecho común en pacientes con infecciones fatales(16).
Los tres casos presentaron necrosis miocárdica extensa, lo que explica el compromiso hemodinámico y el bajo gasto permanente que tuvieron con shock cardiogénico e hipertensión pulmonar sin respuesta a la terapéutica instalada, lo que provocó su fallecimiento. La necrosis tubular aguda con fallo renal en estos pacientes apoya esta teoría. La necrosis miocárdica ha sido poco descrita en la literatura, hallándose un solo paciente en la serie de Sawal.
En el caso número 3 se constata fallecimiento por muerte encefálica. En la anatomía patológica a nivel cerebral se comprueba la presencia de edema y necrosis neuronal. La muerte encefálica en el contexto de una coqueluche grave es raramente descrito en la bibliografía, siendo éste el segundo caso que hubo en la casuística de la Unidad(6). Halasa y colaboradores describen en uno de sus casos, una recién nacida de 23 días con tos convulsa grave que se realizó ECMO y después de 7 días sufre deterioro neurológico, constatándose gran hemorragia intraventricular. Los soportes vitales fueron discontinuados(10). Como causa del paro circulatorio cerebral en la paciente número 3 postulamos la hipoxia e hipoperfusión a nivel encefálico, superando probablemente los mecanismos de autorregulación cerebral.
La Bordetella pertussis produce numerosas toxinas que afectan la regulación inmunitaria. La linfocitosis promovida por factores de la bacteria actúa directamente en las células linfoides, causando inmunodeplección en el timo(16). La involución del timo fue constatada en los tres fallecidos, este hallazgo es similar al descripto en otras casuísticas. La deplección de linfocitos experimentada por el timo y otros órganos hematopoyéticos puede hacer más vulnerable al paciente para la coinfección. Aunque las terapias utilizadas brinden un soporte de las funciones vitales, el compromiso inmunológico con el fallo para combatir la infección puede contribuir al fatal pronóstico. La mayoría de los casos se ven en pacientes pequeños no vacunados o con vacunación incompleta. Sin embargo el caso 3 había recibido las 3 dosis de DPT, vacuna que no da protección completa antipertussis.
Conclusión
La tos convulsa es una enfermedad infectocontagiosa que ha resurgido en los últimos años, siendo potencialmente letal en los pacientes menores de 6 meses con vacunación ausente o incompleta, o aun con vacunación completa. Los casos presentados son un ejemplo de esto, destacándose lo estereotipado de su presentación clínica y evolución con hipoxemia refractaria e hipertensión pulmonar que llevan al colapso cardiocirculatorio que no responde al tratamiento instaurado. Los hallazgos anatomopatológicos son el reflejo de esta situación fisiopatológica y se corresponden con lo descrito en la literatura.
Referencias bibliográficas
1. Long S. Tos ferina (Bordetella pertussis y Bordetella parapertussis). En: Kliegman R. Behrman R. Jenson H. Stanton B. Nelson Tratado de Pediatría. 18ª ed. Barcelona: Elsevier, 2009:1178-82.
2. Clentano LP. Resurgence of pertussis in Europe. Pediatr Infect Dis J 2005;24(9): 761-5.
3. Donoso A, Arriagada D, Cruces P, Díaz F. Coqueluche grave: Estado del arte. Rev Chil Infectol 2012; 29(3):209- 306.
4. Uruguay. Ministerio de Salud Pública. Dirección General de la Salud. División Epidemiológica. Boletín epidemiológico. Semana epidemiológica 50. Tos Convulsa. Disponible http://www.msp.gub.uy/ucepidemiologia_5428_1.html [consulta: 1 jul. 2012]
5. Machin C, Serra A, Olagüe C, Menchaca A. Protocolo de tratamiento de la tos convulsa grave en la Unidad de Cuidados Intensivos de Niños (UCIN) del Centro Hospitalario Pereira Rossell. Arch Pediatr Urug 2011; 82(3): 174-6.
6. Machin C, Serra A. Tos Convulsa: enfermedad reemergente. Experiencia en la Unidad de Cuidados Intensivos Pediátricos del Centro Hospitalario Pereira Rossell. [Monografía de posgrado]. Montevideo: Facultad de Medicina. Cátedra de Terapia Intensiva Pediátrica, 2012.
7. Donoso A, Diaz F. Coqueluche grave: puesta al día. Disponible en http://www.neumologia-pediatrica.cl;111-119. [consulta: 4 nov. 2011]
8. Ruvinsky S, Mónaco A, Perez G, Della Latta P, Verdaguer V, Venuta M, et al. Análisis de factores de riesgo de gravedad de la coqueluche en un Hospital Pediátrico. Medicina Infantil 2008; 15: 307 - 311.Disponible en http://www.medicinainfantil.org.ar. [consulta: 4 nov. 2011]
9. Berger J, Carcillo J, Shanley T, Wessel D, Clark A, Holubkov R, et al. Critical Pertussis Illness in Children: A Multicenter Prospective Cohort Study. Pediatr Crit Care Med 2013; 14:356–65.
10. Halasa N, Barr F, Johnson J, Edwards K. Fatal Pulmonary Hypertension Associated With Pertussis in Infants: Does Extracorporeal Membrane Oxygenation Have a Role?. Pediatrics 2003; 112 (6): 1274-8.
11. Williams GD, Numa A, Sokol J, Tobias V, Duffy BJ. ECLS in pertussis: does it have a role?. Intensive Care Med 1998; 24:1089–92.
12. De Berry B, Lynch J, Chung D, Zwischenberger J. Pertussis with severe pulmonary hypertension and leukocytosis treated with extracorporeal membrane oxygenation. Pediatr Surg Int 2005; 21:692-4.
13. Rowlands HE, Goldman AP, Harrington K, Karimova A, Brierley J, Cross N, et al. Impact of rapid leukodepletion on the outcome of severe clinical pertussis in young infants. Pediatrics 2010; 126 (4): e816-27. Obtenido de: http://pediatrics. aapublicacions.org/content/126/4/816.2.full.html [consulta:4 nov. 2011]
14. Paddock C, Sanden G, Cherry J, Gal A, Langston C, Tatti K, et al. Pathology and Pathogenesis of Fatal Bordetella pertussis Infection in Infants. Clin Infect Dis 2008; 47:328–38.
15. Pierce C, Klein N, Peters M. Is leukocitosis a predictor of mortality in severe pertussis infection? Intensive Care Med. 2000; 26(10):1512-4.
16. Sawal M, Cohen M, Irazuzta J, Kumar R, Kirton C, Brundler MA, et al. Fulminant Pertussis: A Multi-Center Study With New Insigths Into the Clinico-Pathological Mechanisms. Pediatr Pulmonol 2009; 44: 970-80.
Correspondencia: Dr. Jesús Serra.
Correo electrónico: alber.serra@gmail.com














