Services on Demand
Journal
Article
Related links
Share
Archivos de Pediatría del Uruguay
On-line version ISSN 1688-1249
Arch. Pediatr. Urug. vol.83 no.4 Montevideo 2012
CASOS CLÍNICOS
Arch Pediatr Urug 2012; 83(4)
Microlitiasis alveolar pulmonar.
A propósito de un caso
Dras. Ilse Deutsch 1, María Catalina Pinchak 2
1. Asistente de Clínica Pediátrica B, Facultad de Medicina, Universidad de la República, Uruguay.
2. Profesora Agregada de Clínica Pediátrica B, Facultad de Medicina, Universidad de la República, Uruguay.
Correo electrónico: mcpinchak@gmail.com
Fecha recibido: 7 de mayo de 2012.
Fecha aprobado: 9 de octubre de 2012.
Resumen
La microlitiasis alveolar pulmonar es una enfermedad poco frecuente caracterizada por el depósito intraalveolar de concreciones de calcio y fósforo. Es muy poco habitual su presentación en niños, dada su característica progresión crónica a lo largo de varios años, con marcada disociación clínico-radiológica. En su etiopatogenia está implicado un gen, recientemente descrito, que codifica un cotransportador de sodio y fosfato expresado en tejido pulmonar. Típicamente evoluciona desde un estadio asintomático de duración variable, agregando tos y dificultad respiratoria, determinando insuficiencia respiratoria y cor pulmonale en estadios avanzados.
Se presenta un caso pediátrico que ilustra las características clínicas de la enfermedad y las dificultades que ofrece en el diagnóstico dada su baja frecuencia, particularmente en niños.
Palabras clave:
ENFERMEDADES PULMONARES INTERSTICIALES
LITIASIS
FOSFATOS DE CALCIO
Summary
Pulmonary alveolar microlithiasis is a rare disease characterized by intra-alveolar deposit of calcium and phosphate concretions. Presentation in children is very unusual given its chronic progression over several years, with marked clinical-radiological dissociation. In its pathogenesis is involved a gene, recently described, encoding a sodium phosphate co-transporter expressed in lung tissue. Usually evolves from an asymptomatic stage of variable duration, adding coughing and difficulty breathing, determining respiratory failure and cor pulmonale in advanced stages. A pediatric case illustrating clinical features and difficulties in diagnosis is reported.
Key words:
LUNG DISEASES, INTERSTITIAL
LITHIASIS
CALCIUM PHOSPHATES
Introducción
La microlitiasis alveolar pulmonar es una enfermedad poco frecuente, caracterizada por el acúmulo intraalveolar difuso de corpúsculos denominados microlitos, compuestos principalmente por calcio y fósforo, con pequeñas cantidades de magnesio y aluminio (1).
Existen alrededor de 600 casos publicados a nivel mundial, siendo en su mayoría pacientes entre 30 y 50 años, con reporte de casos familiares y esporádicos. La prevalencia es mayor en Turquía, de donde provienen 30% de los casos reportados, e Italia (2).
Es aún menos frecuente su presentación en niños, existiendo pocos casos pediátricos reportados, dada su progresión crónica a lo largo de varios años (3,4).
Uno de los rasgos más característicos de esta entidad es la marcada disociación clínico-radiológica, lo que determina que muchas veces se arribe al diagnóstico de forma incidental por medio de una radiografía (3,5).
Varias hipótesis se han planteado en cuanto a la etiopatogenia de esta entidad, como un error innato del metabolismo, una respuesta inusual a una injuria pulmonar no identificada, una respuesta inmune a irritantes o una anormalidad adquirida del metabolismo del calcio y fósforo (6).
Recientemente se describió el rol de una mutación en el gen SCL34A2, que codifica un cotransportador de sodio y fosfato tipo IIB, expresado en tejido pulmonar fetal y adulto en las células alveolares tipo II. Se ha demostrado en varias familias con un patrón de herencia autosómica recesiva la mutación en este gen y se postula que factores ambientales pueden favorecer su aparición (6-9).
La evolución es variable, siendo típica la progresión lenta con largos períodos asintomáticos y agregando disnea y tos, determinando en estadios avanzados insuficiencia respiratoria y cor pulmonale (10).
Se presenta un caso pediátrico que ilustra las características clínicas de la enfermedad y las dificultades que ofrece en el diagnóstico dada su baja frecuencia, particularmente en niños.
Presentación de caso
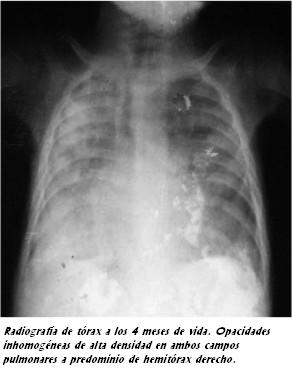
Paciente de 7 años, sexo femenino, procedente de Rivera, de medio socioeconómico deficitario. De sus antecedentes se destacaba a los 4 meses de vida una infección respiratoria grave que requirió asistencia ventilatoria mecánica por 14 días y episodios de crisis broncoobstructivas leves recurrentes con períodos intercríticos asintomáticos (figura 1). Presentaba un buen crecimiento y desarrollo e inmunizaciones correspondientes a su edad vigentes. No había antecedentes familiares patológicos ni consanguinidad y de los antecedentes ambientales destacaba la exposición pasiva a humo de tabaco.
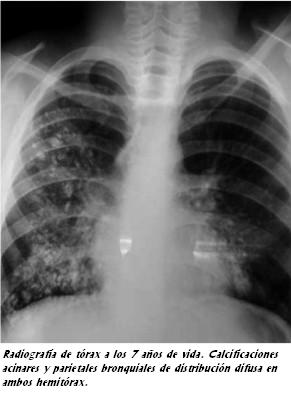
Ingresa al Hospital de Rivera en Agosto de 2009 con diagnóstico de neumopatía aguda comunitaria con insuficiencia respiratoria. La radiografía de tórax mostraba calcificaciones acinares y parietales bronquiales de distribución difusa en ambos pulmones (figura 2). Luego de tratamiento antibiótico durante 14 días remite en forma completa la sintomatología; se realiza una nueva radiografía de tórax que mantiene las imágenes calcificadas. Se realiza una tomografía computada de tórax que muestra nódulos pulmonares bilaterales de bordes bien definidos, de densidad cálcica (figura 3). Es derivada al Hospital Pediátrico del Centro Hospitalario Pereira Rossell para estudio.
Al ingreso se encontraba asintomática. El índice de masa corporal y la talla para la edad se situaban entre el percentil 85 y 97. El examen físico era normal. De los exámenes complementarios se destacan: hemograma normal, velocidad de eritrosedimentación de 20 mm, ionograma, función renal y metabolismo fosfocálcico normales, hepatograma normal, fondo de ojo normal, ecografía renal y abdominal y tomografía abdominal normales, así como el ecocardiograma con Doppler color. VIH negativo, PPD 0 mm y baciloscopías negativas. El estudio funcional respiratorio y de volúmenes pulmonares mostraron alteración obstructiva a nivel de la pequeña vía aérea con respuesta no significativa al salbutamol, hiperinsuflación pulmonar severa y reducción leve de la difusión de monóxido de carbono (figura 4). El test de marcha fue normal.
La fibrobroncoscopía mostró un proceso inflamatorio agudo inespecífico. No se observaron calcificaciones. El estudio bacteriológico y micológico fue negativo.
Se realizó una biopsia pulmonar abierta que mostró nódulos mineralizados en luces y paredes alveolares confirmando la microlitiasis alveolar (figura 5).
Se realizaron radiografías de tórax a la madre y hermanas que fueron normales.Comentarios
El interés de este caso radica en la baja frecuencia de esta entidad en general, y aún más en la edad pediátrica, que representa alrededor de 16% de los casos descriptos (8).
En Uruguay no existen casos publicados.
Esto determina dificultades para arribar al diagnóstico, haciendo necesario considerar diagnósticos diferenciales que pueden presentarse más frecuentemente, como tuberculosis, neumonía varicelosa y sus secuelas pulmonares, infecciones pulmonares fúngicas (en particular histoplasmosis), neumoconiosis, proteinosis alveolar o calcificaciones pulmonares metastásicas secundarias a alteraciones sistémicas del metabolismo fosfocálcico: hiperparatiroidismo, hipervitaminosis D, sarcoidosis, insuficiencia renal crónica.
Hasta hace algunos años, la etiología de la microlitiasis alveolar pulmonar era desconocida y únicamente estaba establecido un patrón de herencia autosómico recesivo en la mitad de los casos (9).
En el año 2007 se identificó el gen implicado SLC34A2, demostrando una mutación que lo inactiva en forma homocigota en los pacientes que padecen la enfermedad (11).
Este gen es expresado principalmente en el pulmón y glándula mamaria, y en menor cuantía en intestino, riñón y próstata. Es el único gen que codifica un transportador de fosfato que es expresado en grandes cantidades en el pulmón, específicamente en las células alveolares tipo II. Por inmunohistoquímica, la proteína SLC34A2 fue observada en el extremo apical de dichas células. Las células alveolares tipo II producen surfactante pulmonar, en cuya constitución son esenciales los fosfolípidos. Para su reciclaje y degradación el surfactante es captado por células alveolares tipo II y por los macrófagos alveolares. Los fosfolípidos degradados liberan fosfato, que debe ser removido del espacio alveolar. La disfunción de SLC34A2 puede reducir el clearence de fosfato, conduciendo a la formación de microlitos. Otros órganos tienen transportadores de fosfato con funciones redundantes, lo que explicaría que el pulmón sea el único órgano afectado (11).
El diagnóstico en este caso fue realizado a partir de una radiografía solicitada en el contexto de una enfermedad aguda con resolución completa de la sintomatología, en una paciente que no tenía clínica evocadora de la afección, manteniéndose asintomática pese a las extensas alteraciones imagenológicas. Esto es característico de la enfermedad, en cuya presentación es habitual una marcada disociación clínico-radiográfica y una progresión muy lenta de la sintomatología. Esto dificulta el diagnóstico en la edad pediátrica ya que la mayoría de los niños que la padecen son asintomáticos o presentan tos crónica como único síntoma (3,12). En algunos casos existe el antecedente de bronconeumonias únicas previas o recurrentes (7).
En la evolución se reporta la aparición progresiva de disnea, hemoptisis, microloptisis en algunos pacientes y más raramente neumotórax recurrente. En etapas tardías, en general luego de años de enfermedad, conduce a falla respiratoria progresiva, hipertensión pulmonar y falla cardíaca derecha (7). El caso reportado a una edad menor fueron mellizos prematuros que murieron a las doce horas de vida, con diagnóstico posmortem (8).
El hallazgo característico en la radiografía de tórax consiste en cambios difusos micronodulares finos distribuidos en ambos pulmones, sobre todo en los dos tercios inferiores, descrito en la literatura como infiltrado en tormenta de arena (7,9).
La tomografía computarizada de tórax muestra típicamente nódulos calcificados intraalveolares bilaterales, determinando una imagen en vidrio deslustrado. Pueden aparecer con menos frecuencia bullas, enfisema y bronquiectasias (7).
Otro método de imagen que ha sido utilizado para el diagnóstico es la gammagrafía pulmonar con tecnecio 99, que puede ayudar a confirmar la naturaleza cálcica de las lesiones pulmonares, con intensa captación difusa del radioisótopo a nivel pulmonar (9).
Las pruebas de función pulmonar pueden ser normales al inicio de la enfermedad; cuando la enfermedad progresa la función pulmonar se deteriora en forma irreversible mostrando un patrón restrictivo o mixto y alteraciones en el intercambio gaseoso (7,9).
La biopsia pulmonar es el estándar de oro para el diagnóstico, pudiendo obtenerse por broncoscopía en la mayoría de los casos. La biopsia pulmonar abierta es raramente requerida (7).
Los hallazgos histopatológicos consisten en concreciones laminares con aspecto de capas de cebolla, compuestas de fosfato cálcico, con pequeñas cantidades de magnesio y aluminio, que miden entre 250 y 750 mm, denominadas calciferitas. Las paredes alveolares pueden ser normales o mostrar diversos grados de fibrosis (13).
El estudio genético en busca de la mutación homocigota del gen SCL34A2 localizado en el cromosoma 4p15 se ha realizado en varios pacientes y sus familiares, contribuyendo al diagnóstico y asesoramiento genético. No se encuentra disponible en nuestro medio (6,11).
Es de suma importancia, dado el tipo de herencia implicado, la búsqueda de la enfermedad en los hermanos, por medio de control clínico, radiografía de tórax y análisis genético de estar disponible.
El tratamiento de esta entidad no está aún claramente definido, no existiendo una terapia curativa. El etidronato de sodio es el único fármaco con el que hay reportes favorables, aunque algunas experiencias no han demostrado beneficio.
Es un miembro de los bifosfonatos que ha sido usado para tratar calcificaciones tisulares en pacientes con hipercalcemia y enfermedad de Paget debido a sus efectos inhibitorios en la formación de microcristales de hidroxiapatita. Actúa inhibiendo la cristalización de calcio y fosfato y podría determinar regresión de las concreciones previamente formadas. En un reporte del año 2010 se presentaron los resultados de este tratamiento a largo plazo en 2 pacientes con diagnóstico de microlitiasis pulmonar en la edad pediátrica (a los 5 y 9 años), tratadas con etidronato durante 9 y 11 años respectivamente. Se constató mejoría clínica y radiológica (4).
Los posibles efectos adversos de este tratamiento son raquitismo, fracturas óseas e hiperfosfatemia, que deben vigilarse mediante un seguimiento clínico estrecho y monitoreo de los niveles séricos y urinarios de calcio y fosfato (4,14).
Para los estadios avanzados el único tratamiento efectivo es el transplante pulmonar. Sus indicaciones no están totalmente establecidas debido a la falta de índices pronósticos bien definidos y la naturaleza insidiosa de la enfermedad. Debe considerarse cuando hay falla cardíaca derecha o insuficiencia respiratoria severa. Para maximizar la posibilidad de éxito los pacientes deben ser referidos previo a la disfunción grave del ventrículo derecho. Este procedimiento ha sido realizado con éxito y no se ha reportado recurrencia luego del transplante (1).
Por último, en el manejo de estos pacientes se destaca la importancia del asesoramiento genético, con énfasis en los riesgos de los matrimonios consanguíneos, y la planificación familiar para pacientes de sexo femenino en edad fértil dado el riesgo al que las somete la gravidez, especialmente en estadios avanzados de la enfermedad (6,15).
Referencias bibliográficas
1. Naoyuki M, Reis, Canzian M. Lung transplantation for pulmonary alveolar microlithiasis: a case report. Clinics 2010; 65:223-6.
2. Reyes S, Zambrano M, Murillo E. Microlitiasis pulmonar severa: A propósito de un caso. Rev Fac Cienc Med 2009: 40-3.
3. Thapa R, Ganguly D, Ghosh A. Pulmonary alveolar microlithiasis in siblings. Indian Pediatr 2008; 4: 154-6.
4. Ozcelik U, Yalcin E, Ariyurek M. Long Term Results of Disodium Etidronate Treatment in Pulmonary Alveolar Microlithiasis. Pediatr Pulmonol 2010; 45:514-7.
5. Roca Y, Narváez J, Pozuelo C. Microlitiasis alveolar: presentación infrecuente del “patrón en empedrado”. Radiología 2008; 50:75-8.
6. Dogan O, Levent S, Guk E. A frame-shift mutation in the SLC34A2 gene in three patients with pulmonary alveolar microlithiasis in an inbred family. Inter Med 2010; 49:45-9.
7. Vallejo FJ, Vallejo A, Parra M. Microlitiasis alveolar pulmonar. Acta Med Colomb 2007;32:223-6.
8. Danabreh M, Najada A. Pulmonary alveolar microlitihiasis in an 8-month-old infant. Ann Trop Paed 2009; 29:55-9.
9. Mejía M, Alonso D, Suárez T, Estrada A, Velázquez M, Gaxiola M, et al. Microlitiasis alveolar pulmonar, una entidad poco frecuente. Neumol Cir Tórax 2007; 66: 81-7.
10. Gowrinath K, Warrier A. Pulmonary alveolar microlithiasis. Lung India 2006;23:42-44.
11. Huqun, Izumi S, Miyazawa H. Mutations in the SLC34A2 Gene are Associated with Pulmonary Alveolar Microlithiasis. Am J Respir Crit Care Med 2007; 175:263-68.
12. Jankovic S, Pavlov N. Pulmonary alveolar microlithiasis in childhood: clinical and radiological follow–up. Pediatr Pulmonol 2002; 34:384-7.
13. Grube P, Carrasco D. Microlitiasis alveolar pulmonar, informe de un caso pediátrico con revision de los casos en México. Patología 2009; 47:242-5.
14. Ozcelik U, Meltem G, Gocmen A. Treatment and follow up of pulmonary alveolar microlithiasis with disodium etidronate: radiological demonstration. Pediatr Radiol 2002; 32:380-83.
15. Bezerra J, Cavalcante C, Barreto A. Gravidez em paciente com microlitíase alveolar pulmonar grave. J Bras Pneumol 2008; 34:885-8.