Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.80 no.4 Montevideo dic. 2009
ARTÍCULO ORIGINAL
Arch Pediatr Urug 2009; 80(4)
Autoevaluación de los pediatras en formación sobre reanimación cardiopulmonar
Leticia Prolo 1, Virginia Patiño 1, Natalia Molina 1, Osvaldo Bello 2
1. Médicos Residentes de Pediatría.2. Profesor Titular de Emergencia Pediátrica. Jefe del Departamento de Emergencia Pediátrica
Centro Hospitalario Pereira Rossell.
Fecha recibido: 3 de febrero de 2009.
Fecha aprobado: 9 de marzo de 2010.
Resumen
El paro cardiorrespiratorio en niños es un evento clínico de poca frecuencia pero de alto riesgo, por lo que la formación del posgrado en reanimación cardiopulmonar (RCP) es un aspecto prioritario.
Objetivo: describir el grado de formación en RCP de los posgrados y residentes de pediatría y vincularlo con el año curricular y su actividad laboral.
Material y método: estudio descriptivo, transversal, a través de una encuesta personal, anónima y presenciada a posgrados y residentes de pediatría. El formulario contenía ocho preguntas de tipo múltiple opción. Fueron indagados aspectos de RCP básica y avanzada. Se autoevaluó además el grado de seguridad y formación sobre RCP pediátrica así como el tipo de actividad laboral que desempeñaban. Los datos fueron analizados con el programa EPI-INFO 2002.
Resultados: fueron encuestados 106 médicos. El 5,7% de los encuestados obtuvo más de 80% de respuestas correctas. No se observaron diferencias estadísticamente significativas entre la calidad de las repuestas cuando fue correlacionada con el año en curso y con la realización previa de cursos de RCP. El 34,9% de los encuestados trabaja en puestos fijos de emergencia o en urgencias prehospitalarias.
Conclusión: el grado de conocimiento y entrenamiento en RCP de los pediatras en formación está muy lejos de ser satisfactorio. Frente a los resultados obtenidos es fundamental enfatizar en la formación teórico-práctica sobre RCP durante el curso del posgrado de pediatría.
Palabras clave:
RESUCITACIÓN CARDIOPULMONAR -educación
EDUCACIÓN DE POSGRADO
Summary
Cardiac respiratory arrest in children is an unfrequent clinical event but of high risk, for that reason, getting a postgraduate qualification in cardiopulmonary resuscitation (CPR) is a priority.
Objective: evaluate the level of pediatrics postgraduates and residents regarding CPR, and relate it to the curricular year and work activity.
Material and method: transverse descriptive study through a personal, anonymous survey to pediatrics postgraduates and residents. The form had 8 multiple choice questions; the topics were CPR basic and advanced. There was also a self-evaluation on training on pediatrics CPR, it’s level of safety, and the kind of working activity developed. The data was analized with the program EPI-INFO 2002.
Results: 106 doctors were polled. 5,7% got more than 80% correct answers. There were no meaningful statistic differences in the quality of the answers when correlated to the year of training and the fact of having assisted to CPR courses. 34,9% of those polled work permanently in emergency or prehospital emergencies.
Conclusion: the amount of knowledge and training when it comes to CPR in future pediatrics is far from the desired. Considering the results obtained it is necessary to emphasize the CPR theory practice training during the pediatrics postgraduate course.
Key words :
CARDIOPULMONARY RESUSCITATION-education
EDUCATION, GRADUATE
Introducción
El paro cardiorrespiratorio (PCR) se define como la interrupción de la ventilación y la circulación espontánea, caracterizado por apnea, ausencia de pulso palpable e inconsciencia (1).
El PCR es menos frecuente en la edad pediátrica que en el adulto y cuando ocurre suele representar el episodio final de una insuficiencia respiratoria o shock (1,9).
Es más frecuente en lactantes y, en el ámbito extrahospitalario, en lugares tales como el propio domicilio o cerca de él (2,8).
La tasa de mortalidad infantil en Uruguay presenta una curva sostenidamente descendente desde hace décadas y se ubica en el año 2008 en 10,7 muertes de menores de un año cada mil nacidos vivos. El 5,9 por mil corresponden a muertes neonatales (menores de 29 días) relacionadas principalmente a problemas en el control del embarazo, a las condiciones del parto y a la oportunidad y eficiencia de la atención del recién nacido (3-5).
El restante 4,8 por mil corresponde a mortalidad posneonatal (29 días a 1 año), entre los que predominan como causas de muerte “signos y síntomas mal definidos”, las malformaciones congénitas y las infecciones respiratorias bajas.
Por encima del año de vida predominan las muertes por patología accidental seguidas por los tumores y las enfermedades del sistema nervioso central.
En el Hospital Pediátrico en donde se llevó a cabo el presente estudio en el año 2007 ocurrieron un total de 79 muertes de menores de 15 años excluyendo a los neonatos. El 43% correspondió a menores de un año y en este grupo etario, al igual que en el grupo de 1 a 4 años, las principales causas fueron las infecciones respiratorias bajas (IRAB) y otras infecciones. Los accidentes y las neoplasias constituyeron las principales causas de muerte en los grupos de 5 a 9 y de 10 a 14 años (6).
Si bien las patologías que pueden conducir al PCR son múltiples y muy heterogéneas, la vía final común que lo precede es habitualmente la insuficiencia respiratoria y el shock.
Atendiendo a que los resultados de la reanimación cardiopulmonar (RCP) pediátrica son malos (la sobrevida en PCR extrahospitalario varía entre 3% y 17%) (8) los esfuerzos deben dirigirse principalmente a entrenar en el manejo adecuado de las fallas respiratorias y hemodinámicas.
Los profesionales que brindan atención pediátrica, en particular los que trabajan en servicios de emergencia móvil o en puestos fijos de urgencia y emergencia deben estar correctamente entrenados para llevar a cabo reanimación cardiopulmonar (RCP).
Según una encuesta médica realizada en Uruguay en el año 2004, el 19% de los médicos se inician laboralmente en servicios de urgencias fijos (7).
Entre los pediatras, la distribución del inicio laboral tiene las siguientes características: 19% en urgencias descentralizadas, 16% en emergencias móviles y 19% en puestos fijos de urgencia.
Sin embargo, los pediatras en formación en nuestro medio tienen la percepción de no estar bien preparados para llevar a cabo RCP.
Hasta el año 2008 en la carrera de formación de los médicos y de los pediatras en Uruguay no existía rotación por la Unidad de Cuidados Intensivos de Niños (UCIN) ni por la Unidad de Reanimación y Estabilización (URE) del Departamento de Emergencia Pediátrica (DEP). A partir del 2009 se incorporaron rotaciones obligatorias de 15 días por cada una de dichas unidades.
En nuestro medio es posible acceder al título de pediatra mediante dos vías. A través de un concurso de oposición donde se establece un orden de modo tal que a los primeros 20 se les otorga cargo remunerado como residente de pediatría durante 3 años, en tanto que los siguientes deben cursar un posgrado no remunerado durante un período similar. Todos deben rendir una prueba final para acceder al título de pediatra que otorga la Escuela de Graduados de la Facultad de Medicina de la Universidad de la República (UdelaR).
En cualquiera de estas dos vías de acceso al título de pediatra hay escaso contacto directo con el paciente crítico y escasa participación en la toma de decisiones, así como en las maniobras instituidas en la RCP básica y avanzada de niños y neonatos.
Todo esto impide una adecuada adquisición de las destrezas requeridas por la RCP.
Como esta situación preocupa a varios residentes de pediatría, los autores consideramos oportuno disponer de una valoración objetiva del conocimiento sobre RCP en este colectivo.
Objetivo
Describir el grado de formación en RCP de los posgrados y residentes de pediatría y vincularlo con el año curricular y con su actividad laboral.
Material y método
Se llevó a cabo un estudio descriptivo aplicado a posgrados y residentes de pediatría de la Universidad de la República (UdelaR) y del Ministerio de Salud en el Uruguay.
Se encuestó a una población de 106 residentes o posgrados de un total de 111 en diciembre de 2007. Se llevó a cabo una encuesta personal anónima con 8 preguntas de tipo múltiple opción con 4 opciones por pregunta (anexo 1) que fue entregada en forma individual a la población de encuestados por uno de los autores que presenció la respuesta y no efectuó aclaraciones. El encuestado dispuso de un máximo de 10 minutos para devolver el formulario al encuestador.
Los temas que se exploraron correspondieron a reanimación básica y avanzada, manejo de insuficiencia respiratoria, shock, arritmias, estabilización y traslado del paciente politraumatizado.
Se registró si el encuestado trabajaba en la atención médica de niños, el año de posgrado que cursaba y si había recibido algún curso práctico de entrenamiento en RCP pediátrica.
Se autoevaluó el grado de seguridad frente a una reanimación pediátrica y la formación recibida mediante una escala ascendente de 1 a 10.
Se consideró que el conocimiento en RCP era muy bueno cuando se contestaron en forma correcta entre 80% y 100% de las opciones, bueno entre 60% y 80%, regular entre 40% y 60%, malo entre 20% y 40% y deficiente cuando las respuestas correctas fueron inferiores al 20%.
Se correlacionó la calidad de las respuestas con el año en curso del posgrado o de la residencia y con la realización previa de cursos de reanimación.
Para el procesamiento de datos se utilizó el programa Epi info 2002 y fueron considerados estadísticamente significativos valores de p <0,05.
Resultados
Del total de 111 posgrados de pediatría registrados en la Escuela de Graduados de la Facultad de Medicina de la UdelaR en el momento de la realización del estudio fueron encuestados 106; no fue posible encuestar los cinco restantes por distintas razones.
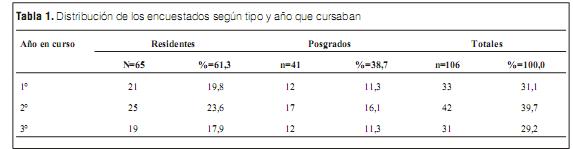
La distribución de los 106 encuestados, su calidad de residentes o posgrados y el año que cursaban se expresan en la tabla 1.
Del total de la población realizaron el curso PALS (Pediatrics Advanced Life Support ) de la American Heart Association (AHA), el 43,4% y taller curricular de RCP en el Hospital Pediátrico el 67%. El 10,4% había recibido ambos cursos (tabla 2)

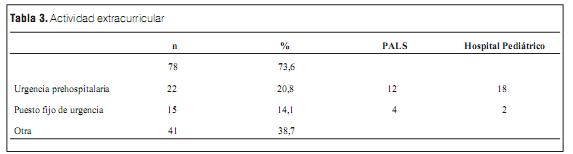
Reconocieron actividades laborales extracurriculares 78 encuestados (73,6%). Las características de las mismas y su correlación con la realización de cursos de RCP se expresan en la tabla 3.
De los encuestados que trabajan en servicios de urgencia el 11% cursaban primer año, 32% el segundo año y 57% el tercer año.
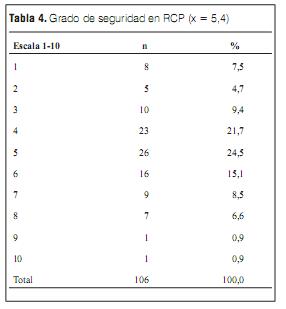
En cuanto al grado de seguridad del encuestado para llevar a cabo una RCP pediátrica la puntuación media fue de 5,4 y su distribución en la escala de 1 a 10 se expresa en la tabla 4.
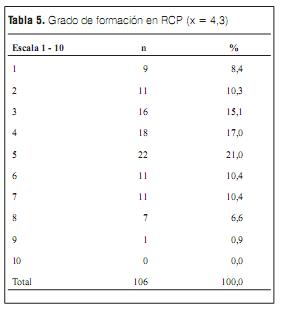
En cuanto a la formación curricular que el encuestado consideraba haber recibido para desempeñar una RCP en una escala del 1 al 10, se obtuvo una media de 4,3 y la distribución se expresa en la tabla 5.
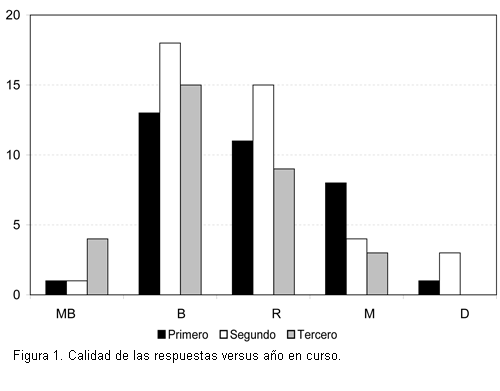
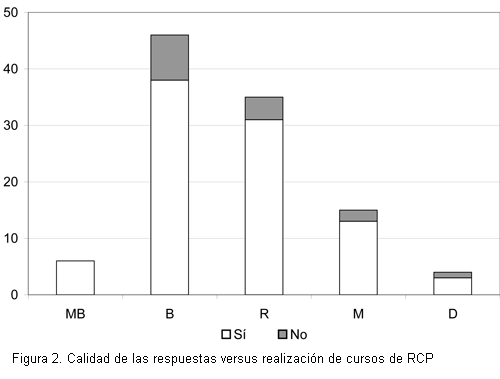
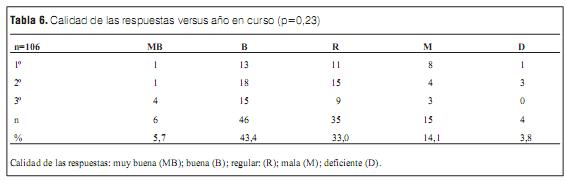
La calidad de las respuestas al cuestionario que evaluaba el grado de conocimiento en RCP y su correlación con el año curricular se expresan en la tabla 6 y la figura 1.
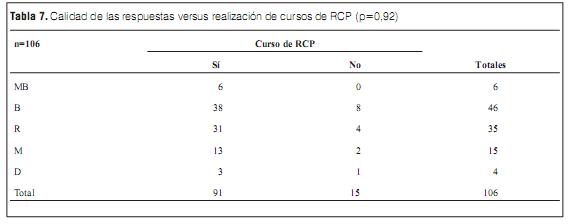
Se correlacionó la calidad de las respuestas con el entrenamiento mediante cursos de RCP. Los resultados se expresan en la tabla 7 y la figura 2.
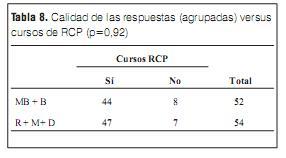
Se agrupó la calidad de las respuestas muy buena y buena por un lado y regular, mala y deficiente por otro; ambos grupos se correlacionaron con la realización previa de cursos de RCP. Los resultados se expresan en la tabla 8.
Discusión
Las publicaciones referidas a la formación en resucitación que reciben los residentes en pediatría son escasas. Es sabido que las emergencias pediátricas constituyen realidades clínicas de alto riesgo pero de baja frecuencia por lo que los pediatras durante su formación no están frecuentemente expuestos a este tipo de pacientes ni participan activamente en maniobras de resucitación (12,14,16).
El presente estudio logró la participación del 95,5% de la población total, lo que valida sus hallazgos; más de la mitad de los encuestados eran residentes y la distribución por año en curso fue equitativa.
La mayoría de los encuestados realizaba actividades extracurriculares y el número se incrementaba correlativamente con el año de posgrado. En cuanto a la labor que realizaban, la mitad se desempeñaba en emergencias móviles y puestos fijos de emergencias estando expuestos a verse enfrentados a situaciones de PCR o con alto riesgo potencial de que esto ocurra.
A nivel internacional para desempeñar dichas tareas es obligatorio haber cursado tercer año de la residencia, haber realizado cursos de reanimación pediátrica avanzada, por ejemplo Pediatrics Advanced Life Support (PALS) de la American Heart Association (AHA), y acreditar certificación en programas de reanimación neonatal y manejo avanzado del politraumatizado pediátrico.
Asimismo, dichos programas internacionales de residencias pediátricas incluyen rotaciones obligatorias de 2 a 4 meses por terapia intensiva, 3 a 4 meses por cuidados intensivos neonatales, 1 a 2 meses por transporte de pacientes críticos y entre 3 y 9 meses por servicios de emergencia pediátrica. (12,13,15).
En el programa de la Facultad de Medicina de la Udelar, la rotación de los residentes por áreas críticas parece ser insuficiente.
En relación a la realización de cursos de RCP se constata que sólo el 44% realizó el PALS de la AHA, y sólo 67% el curso de reanimación curricular en el hospital pediátrico, lo cual confirma que estamos distantes de tener una formación teórico práctica acorde a las normas internacionales. La situación preocupa aún más si se toma en cuenta que el 11% de los médicos que se desempeñan en áreas de atención pediátrica de urgencia están cursando el primer año de residencia o de posgrado.
En cuanto al grado de formación que referían tener en reanimación durante el posgrado más de 70% lo catalogó menor o igual a 5 en una escala de 1 a 10. Esta percepción no parece ser errónea, al punto que constituyó el motivo de la presente investigación.
No obstante, aun en hospitales donde se cumplen las exigencias antes mencionadas, los estudios realizados comprueban que el 44% de los residentes no han participado en maniobras de reanimación durante su residencia y que el 70% nunca ha sido el primer respondedor frente a un paciente crítico (13).
En el Children´s Hospital of Philadelphia (CHOP) un estudio en relación a la formación en reanimación de sus residentes (13) reveló que si bien el conocimiento teórico era muy bueno y presentaban un alto grado de confianza frente a este tipo de pacientes, en las instancias prácticas sólo el 18% tuvo un manejo correcto de la vía aérea y 68% presentó errores en la técnica de intubación.
En virtud de lo antes expuesto y de las comparaciones efectuadas con lo que ocurre en otros medios, no extrañan los magros resultados obtenidos en nuestra encuesta ni el escaso grado de seguridad en RCP de los pediatras jóvenes en nuestro país.
Constituye una limitante del presente estudio el hecho de que sólo se evaluó el conocimiento teórico mediante ocho preguntas que enfrentaban al encuestado a situaciones básicas de la reanimación. No hubo una instancia práctica de evaluación, por lo que los resultados obtenidos pueden no reflejar la formación real en el tema que abarca un espectro más amplio de conocimientos.
De los resultados obtenidos en el cuestionario se destaca que sólo el 5,7% obtuvo un 80% de las respuestas correctas lo que prueba que el rendimiento no fue bueno. Esto estaría muy alejado del rendimiento de los posgrados en otros países en donde con pruebas más exigentes el 93,2% de los encuestados respondió correctamente más del 85% del cuestionario del PALS de la AHA (13).
En el presente trabajo no se evidenciaron diferencias estadísticamente significativas entre la calidad de respuestas correlacionadas con el año en curso y con la realización previa de cursos en RCP (tabla 6, 7 y 8).
Si bien esto resulta algo contradictorio con las evidencias que existen sobre la utilidad de la realización de cursos de RCP, estos fueron nuestros hallazgos.
Podría inferirse que a nivel local debería evaluarse el nivel, al menos teórico, de los cursos dictados.
Se concluye, que atendiendo a la importancia de contar con un amplio conocimiento para el manejo de niños que se encuentran en situación de riesgo vital y a que el conocimiento teórico dista del que presentan los pediatras jóvenes de otros países, será necesario enfatizar en la formación curricular en estos aspectos.
Será preciso enfatizar en la importancia de la realización de cursos de RCP en una etapa temprana de la formación de los residentes y posgrados de pediatría y en el control de la calidad de los mismos.
Referencias bibliográficas
1. Prego J, de Leonardis D, Bello O. Reanimación cardiopulmonar en pediatría. En: Bello O, Sehabiague G, Prego J, de Leonardis D. Pediatría: urgencias y emergencias, 2a ed. Montevideo: Bibliomédica, 2005: 71-102.
2. Hazinski MF, Nadkarni VM, Hickey RW. La cadena de supervivencia y sistema de emergencias medicas para niños. En: American Heart Association. Manual para proveedores en AVAP. Buenos Aires: ACINDES, 2003: 1-16.
3. DIGESA. Unidad de Información Nacional en Salud. Evolución de la tasa de mortalidad infantil en el Uruguay [en línea]. Montevideo: DIGESA, 2008. Obtenido de: www.msp.gub.uy [consulta: 19 feb. 2010].
4. Uruguay. Ministerio de Salud Pública. Unidad de Información Nacional en Salud. Área Información Poblacional. Evolución de la tasa de mortalidad infantil. Uruguay 1900-2008 [en línea]. Montevideo: MSP, 2009. Obtenido de: www.msp.gub.uy [consulta: 19 feb. 2010].
5. Uruguay. Ministerio de Salud Pública. Unidad de Información Nacional en Salud. Área de Información Poblacional. Distribución de causas de mortalidad infantil Uruguay Año 2007 [en línea]. Montevideo: MSP, 2007. Obtenido de: www.msp.gub.uy [consulta: 19feb 2010].
6. Alberti M, Fernandez A, Ferrari A, Gutierrez C, Montano A, Pirez M, et al. Informe del Comité de Auditoria de Fallecidos. Hospital Pediátrico. Centro Hospitalario Pereira Rossell. Actualización 2007. Arch Pediatr Urug 2008; 79(3): 241-5.
7. Sindicato Médico del Uruguay. Octava Convención Médica Nacional. Encuesta nacional. Montevideo: SMU, 2004. Disponible en: http://www.smu.org.uy [consulta: 23 oct 2007].
8. American Heart Association. Resumen de los aspectos más destacados de las Guías 2005 para resucitación cardiopulmonar y atención cardiovascular de emergencia [en línea]. Curr Emerg Cardiovasc Care 2005-2006; 16(4): 1-28. Disponible en: http://trabajolibre.wordpress.com (consulta 20 mar 2008).
9. Prego Petit J. Reanimación Cardiopulmonar. Actualizaciones 2005. Arch Pediatr Urug 2005; 76(4): 319-25.
10. Pérez W, Menchaca A. Atención hospitalaria inicial del niño traumatizado. Montevideo, 2004. [Taller realizado en Hospital Británico. Trabajo no publicado].
11. Iñón AE. Pautas de Atención inicial del paciente pediátrico politraumatizado. Buenos Aires: Asociación Argentina de Cirugía Infantil; Sociedad Argentina de Pediatría, 1996.
12. Trainor J, Krug SE. The Training of Pediatric Residents in the care of Acutely Ill and Injured Children. Arch Pediatr Adolec Med 2000; 154 (11): 1154-9.
13. Nadel FMD, Lavelle J. Assessing pediatric senior residents’ training in resuscitation: fund of knowledge, technical skills, and perception of confidence. Pediatr Emerg Care 2000; 16(2): 73-6.
14. Alvarez Carrillo A, López-Herce Cid J. Evaluación de los cursos de reanimación cardiopulmonar básica y avanzada en pediatría. An Esp Pediatr 2000; 53: 125-34.
15. Roger F, Fazio MD. Resident training in pediatric critical care transport medicine: A survey of pediatric residency programs. Pediatr Emerg Care 2000; 16(3): 166-9.
16. Alvarez Carrillo A, Calvo Macías C. Educación y robótica. Simulación médica en pediatría , un futuro prometedor. An Pediatr (Barc) 2008; 68: 541-3.
Correspondencia: Dra. Leticia Prolo
Avenida Artigas 667. Block 4 Apto 1 esq Aldabalde. La Paz, Canelones.
Correo electrónico: letyprolo@gmail.com
1) posgrado: 1 - 2 - 3 | Residente : 1 - 2 - 3
2) Edad:
3) Realizó curso de reanimación pediatrica certificado por la AHA
Sí__ No__
4) Cuándo: < 6 meses 6 meses – 1 año >1 año No corresponde
5) Realizó curso curricular de reanimación pediátrica en CHPR
Sí__ No__
6) Trabaja fuera del hospital:
Sí__ No__
7) Dónde:
- Emergencia móvil pediátrica (ambulancia): Sí__ No__
- Emergencia móvil pediátrica (radio): Sí__ No__
- Emergencia pediátrica hospitalaria: Sí__ No__
- Policlínica pediátrica: Sí__ No__
8) Desde cuándo:
Menos 1 año 1-2 años Mas de 2 año
9) Si tiene que estar a cargo de una reanimación pediátrica marque del 1 al 10 el grado de seguridad que siente.
1 - 2 - 3 - 4 - 5 - 6 - 7 - 8 - 9 - 10
10) Evalúe la formación curricular que ha tenido para desempeñarse satisfactoriamente ante una RCP.
1 - 2 - 3 - 4 - 5 - 6 - 7 - 8 - 9 - 10.
De los siguientes enunciados marque el correcto.
1) Un niño de 11 años fue embestido por un auto .Se encuentra obnubilado , taquipneico , con vía aérea sostenible, pulso femoral presente y radial ausente, fracturas múltiples de extremidades y tres heridas menores (10,11). ¿Qué ITP (índice de traumatismo pediátrico) tiene?
A: -6 a -2
B: -2 a +2
C: +2 a +8
D: +8 a +12
2) Durante la atención y tratamiento iniciales de un politraumatizado, ¿cuál es el orden correcto de las acciones (10)?
A: Ventilación oxigenación-control de columna cervical con vía aérea permeable-circulación con control de sangrados externos-evaluación del déficit neurológico.
B: Vía aérea permeable con control de columna cervical-ventilación oxigenación-circulación con control de sangrados externos- evaluación del déficit neurológico.
C: Ventilación oxigenación-circulación con control de sangrados externos-control de columna cervical con vía aérea permeable.
D: evaluación del déficit neurológico- control de columna cervical con vía aérea permeable- ventilación oxigenación- circulación con control de sangrados externos
3) Cuál de las siguientes afirmaciones sobre los efectos de la adrenalina en la reanimación es verdadera
A: la adrenalina disminuye la resistencia vascular periférica y disminuye la post carga miocárdica por lo que las contracciones miocárdicas son más eficaces.
B: la adrenalina puede mejorar la presión de perfusión miocárdica y estimular las contracciones
C: la adrenalina no es útil en la fibrilación ventricular porque aumenta la irritabilidad miocárdica.
D: la adrenalina disminuye el consumo miocárdico de oxígeno.
4) Llega a la emergencia niña de 4 años con depresión de conciencia y fiebre (8).
Cursando varicela desde hace 5 días; en las últimas 48 horas las tumefacciones se han vuelto rojas y tumefactas. Al examen: obnubilada, respuesta a la estimulación dolorosa, FC 175 cpm, FR 60 rpm, temperatura axilar 39°C, PA 90/30 mmHg. PP s/p. Extremidades calientes y rojas, pulso periférico palpable, lesiones cutáneas de abdomen rojas y dolorosas.
A: Su primer gesto terapéutico es extraer muestras para cultivos e iniciar antibióticos intravenosos.
B: Su diagnóstico es shock séptico descompensado.
C: Debe obtener acceso vascular e iniciar suero fisiológico 20 ml/kg.
D: Luego de obtener acceso vascular inicia suero fisiológico e inotrópico.
5) En cuanto al manejo del paciente con insuficiencia respiratoria, marque la opción correcta.
Usted está evaluando a un lactante de 4 meses con antecedentes de apnea. Al examen está cianótico, y no responde a la estimulación. Le abre la vía aérea con extensión de la cabeza y elevación del mentón y advierte que la respiración es lenta e irregular, con FR de 6 rpm.
Asumiendo que dispone de un equipo de reanimación completo, ¿qué debe hacer a continuación?
A: Procede a intubar la vía aérea y ventilar con bolsa-tubo.
B: Verifica el pulso braquial.
C: Administra oxígeno pero no realiza ventilación asistida.
D: Corre a pedir ayuda.
6) Niño de 6 años que se atora con un trozo de caramelo duro. Trata de toser, pero no puede, tampoco hablar ni respirar eficazmente. La maniobra de Heimlich no fue eficaz y el niño pierde el conocimiento y cae al suelo sin esfuerzo respiratorio. Después de abrir la vía aérea ¿cuál de las siguientes acciones debe efectuar?
A: Un barrido a ciegas con el dedo.
B: Verificar si hay cuerpo extraño y si lo ve extraerlo con maniobra de barrido.
C: Aplicar golpes en la espalda y efectuar compresiones con golpes secos en el tórax.
D: Corre a pedir ayuda.
7) Usted trabaja en una emergencia móvil y recibe un llamado por una niña asmática con gran dificultad respiratoria. Cuando llega a domicilio la niña de 6 años está pálida inconsciente y apneica con frecuencia cardíaca de 110 cpm. Luego de ventilar con bolsa mascarilla, se decide IOT (8,9). Marque lo correcto.
A: El tubo traqueal con manguito es el apropiado para este paciente dado que es menor de 8 años.
B: Utiliza laringoscopio con pala recta para una mejor visualización de la glotis.
C: Utiliza un TT sin manguito cuyo diámetro estimará en base a la siguiente fórmula: Edad (años)/4+4.
D: Los intentos de intubación no deben exceder los 10 segundos.
8) Usted está trabajando en una emergencia móvil. En domicilio asiste a un lactante de 6 meses en paro cardiorrespiratorio, con livideces y rigor mortis. ¿Cuál sería su conducta?
A: Inicia RCP.
B: Hace el diagnóstico de muerte y firma el certificado de defunción.
C: Traslada al niño al centro asistencial más próximo.
D: Habla con los familiares y le comunica el diagnóstico de muerte.