Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.80 no.1 Montevideo mar. 2009
ARTÍCULO ORIGINAL
Arch Pediatr Urug 2009; 80(1)
Nuestra experiencia con el tratamiento quirúrgico de la enfermedad de Hirschsprung
Dres. Luis Pérez Billi, Juan Luis Benedictti, Graciela Caballero,
Guillermo Jones, Edgardo Almeida, Psicol. Martha Carricartt, Enf. Irma Pastorino
Departamento de Cirugía Pediátrica del Departamento de Medicina Quirúrgica, Banco de Previsión Social. Montevideo, Uruguay.
Fecha recibido: 15 de octubre de 2007
Fecha aprobado: 30 de marzo de 2009
Resumen
Introducción: en nuestro país la enfermedad de Hirschsprung ha sido tratada mediante diferentes procedimientos quirúrgicos. Nuestro equipo, a partir de 1995, comenzó a emplear la técnica de Soave, modificada por Coran y Boley.
Objetivo: presentar nuestra experiencia con esta técnica. Su elección está fundamentada en considerarla apropiada, al brindar un superior confort a nuestros pacientes.
Método: analizamos retrospectivamente 24 pacientes del Departamento de Cirugía Pediátrica del Departamento de Medicina Quirúrgica, Banco de Previsión Social, así como de instituciones privadas, tratados desde 1995 al 2004. Se trata de 19 varones y cinco niñas. Todos completaron el tratamiento. La edad que se efectuó el descenso varió desde los 11 días a los 14 años, con una edad promedio de 26,4 meses. Quince pacientes (62,5%) se operaron en el primer año de vida. El seguimiento postoperatorio varió de 1 mes a 10 años, con un promedio de 6,3 años.
Resultados: en 16 de nuestros casos (66,6%) los resultados se catalogaron de buenos; tres pacientes (20,8%) fueron considerados regulares. Se comprobó 3 pacientes (12,5%) con mal resultado funcional.
Conclusiones: la técnica quirúrgica empleada, si bien es compleja, luego de obtenido un adecuado entrenamiento del equipo quirúrgico, permite resultados satisfactorios para esta patología. El seguimiento a largo plazo es la única herramienta aceptable para poder evaluar el tratamiento de estos pacientes.
Palabras clave:
ENFERMEDAD DE HIRSCHSPRUNG-cirugía
PROCEDIMIENTOS QUIRÚRGICOS DEL SISTEMA DIGESTIVO
Summary
Introduction: in our country, Hirschsprung disease has been treated by different surgical procedures. Since 1995, our group has employed the Soave procedure modified by Coran and Boley.
Objective: to present our experience with the procedure described by Soave and modified by Coran and Boley. This procedure was chosen in order to provide the best comfort to our patients.
Method: we analized retrospecteyly a group of 24 patients from DEMEQUI (BPS) and private institutions,operated between 1995 and 2004. 19 were males and five were female.All patients completed treatment.The procedure was performed between 11 days of age to 14 years. 62,5% (15 patients) were operated before the year of life.The postoperative follow-up varied from 1 month to ten years, with a 6,3 years average.
Results: in 16 of our patients (66,6%), the results were considered good, and in 5 (20,8%) were considered regular. 3 cases (12,5%) had a bad functional result. The mortality was null.
Conclusions: the procedure employed, although complex, with adequate surgical training, allows satisfactories results for this patology.The long follow-up is the unique acceptable tool to evaluate treatment of these patients.
Key words:
HIRSCHSPRUNG DISEASE-surgery
DIGESTIVE SYSTEM SURGICAL PROCEDURES
Introducción
El primer hallazgo de megacolon fue hecho por Ruysch en Alemania en el año 1691 (1).
En 1886, el médico danés Hirschsprung realizó, en el Congreso de Pediatría en Berlín, la primera descripción de esta enfermedad (2).
En 1894, Mya introdujo el término de megacolon, considerándolo causa de la afección (3).
En 1901 Tittel, en un lactante de 15 meses constipado desde el nacimiento, observó la ausencia de células ganglionares intramurales en el recto (4).
A partir del año 1900 se formularon varias teorías para explicar la etiología, siendo la más aceptada la que se debía a una disfunción neural por deficiente inervación del colon. Esto fue corroborado en 1920 y 1924 por Dalla Valle, que destacó además su incidencia familiar (5,6).
En 1938, Robertson y Kernohan asociaron la aganglionosis distal con la obstrucción intestinal en la infancia (7).
En 1940, Tiffin, Chandler y Faber sugirieron que el megacolon era debido a un disturbio de la peristalsis, originado en la zona intestinal con déficit ganglionar (8).
Es con los estudios de Swenson en 1945 que comienza a estudiarse exhaustivamente esta afección.
En 1946, Ehrenpeis enfatizó que el diagnóstico debía efectuarse tempranamente, en el período neonatal (9).
En cuanto a los procedimientos de diagnóstico:
- En 1946 se establecen los hallazgos radiológicos mediante el colon por enema (9).
- En 1958, Swenson introdujo la biopsia rectal (10).
- En 1967, Lawson y Nixon describieron la manometría anorrectal característica de esta enfermedad (11).
- En 1972, Meier-Ruge y colaboradores perfeccionaron la técnica de coloración histoquímica, que demuestra el aumento de la acetilcolinesterasa (12).
Desde el punto de vista del tratamiento:
- En 1948, Swenson y Bill publicaron los primeros resultados de resección del recto y rectosigmoides, con preservación del esfínter interno (13).
- En 1956, Duhamel describió el descenso retrorrectal, cuya ventaja es el que respeta, en gran parte, los plexos nerviosos perirrectales (14).
- En 1964, Soave ideó el procedimiento de pull-through endorrectal (15).
- En 1998, De la Torre-Mondragon efectuó el pull-through endorrectal transanal (16).
Estos procedimientos han presentado con el transcurso del tiempo múltiples variantes: Black y colaboradores (17), Pellerin (18), State (19), Rehbeim (20), Turnbull (21), Boley (22), Coran (23).
En nuestro país:
- Yannicelli intervino, en julio de 1955, el primer caso mediante la técnica de Swenson. En 1961 publicó los primeros seis casos empleando dicha técnica (24).
- Rosa y Arruti presentaron en 1963 tres casos intervenidos también con la técnica de Swenson (25).
- En 1974, Sbarbaro empleó, por primera vez en nuestro país, la técnica de Soave.
- En 1984, Sbarbaro y colaboradores presentaron la primera experiencia nacional basada en 13 casos, tratados con la técnica de Soave (26).
Merece destacarse, además:
- En 1979, Santurtun y colaboradores publicaron el primer trabajo sobre manometría anorrectal en el niño (27).
- En 1984, Méndez y colaboradores presentaron el primer estudio nacional sobre biopsia rectal por succión y el valor de la técnica de acetilcolinesterasa (28).
Objetivo
Nuestro equipo comenzó, a partir de 1995, a emplear la técnica de Soave, modificada por Boley y Coran y el objetivo es presentar nuestra experiencia en el tratamiento de la enfermedad de Hirschsprung con dicha técnica.
La misma consta de un solo acto quirúrgico y puede ser empleada en cualquier período etario.
Material y método
Se analizan en forma retrospectiva 24 pacientes del Departamento Médico Quirúrgico del Área de la Salud del Banco de Previsión Social, así como de Instituciones Privadas, intervenidos quirúrgicamente entre enero de 1995 a abril del 2004.
Se estudiaron las siguientes variables: sexo, edad de intervención, clínica, estudios paraclínicos, resultado funcional y complicaciones.
La técnica empleada consta:
1. Preparación preoperatoria:
- Si el paciente no tiene colostomía, se realiza lavado intestinal anterógrado en las 48 horas previas, con suero fisiológico o suero tercio salino en los lactantes, tibios, con volumen calculado según superficie corporal.
- Si el paciente tiene colostomía (un solo caso en nuestra casuística) se agregan enemas salinos tibios por el cabo distal.
El régimen es a base de líquidos claros azucarados, exclusivamente, hasta 6 horas previas a la cirugía.
La antibioticoterapia se inicia 24 horas antes de la cirugía, mediante asociación de aminoglucósidos y nitromidazólicos, según peso del paciente y por vía intravenosa.
2. Los tiempos operatorios son:
- Tiempo abdominal:
a) Se realizan biopsias colónicas extemporáneas a fin de identificar el sector ganglionar.
b) Disección del cilindro seromuscular para lograr la separación del plano mucoso hasta 2 cm de la línea pectínea.
c) A nivel del colon normal, se realiza su sección mediante sutura mecánica.
- Tiempo perineal en el cual:
a) Dilatación anal previa.
b) Se desciende el cilindro mucoso evertido.
c) Se secciona el cilindro mucoso a través del cual se desciende el colon normal.
d) Se anastomosa el colon descendido con el remanente del cilindro mucoso.
Finalmente se procede al cierre de los planos parietales del abdomen.
3. En el postoperatorio:
a) Se mantiene la vía oral suspendida por 24-48 horas. En aquel que tenía colostomía previa se reinicia la vía oral cuando tuvo evacuación por la misma. En los demás pacientes cuando tuvieron deposiciones.
b) Se mantuvo la antibioticoterapia durante 10 días.
c) El examen rectal se efectuó a los 14 días de la cirugía.
4. Seguimiento:
a) Fue realizado por el mismo equipo quirúrgico en régimen ambulatorio cada siete días en los primeros dos meses, cada 15-20 días en los tres meses siguientes y luego cada seis meses.
b) La anastomosis se calibró según plan de dilataciones, similar al instaurado en las malformaciones anorrectales (29).
El seguimiento varió de 1 mes a 10 años, con un promedio de 6,3 años.
5. La evaluación se realizó mediante los siguientes parámetros:
- Frecuencia y caracteres de las deposiciones.
- Control de esfínteres.
- Necesidad de laxantes o enemas.
- Régimen de alimentación.
- Presencia de distensión abdominal.
- Síntomas de enterocolitis.
- Desarrollo pondoestatural.
Resultados
Se trató de 19 varones y cinco niñas.
Todos los pacientes completaron el tratamiento.
La edad de la intervención osciló entre los 11 días y 14 años, con un promedio al momento de la intervención de 26.4 meses.
Quince pacientes (62,5) se operaron en los primeros 12 meses de vida. Precisamente en ellos se empleó el nursing.
Clínicamente se manifestaron:
- Por retardo en la eliminación de meconio más allá de la primeras 48 horas de vida en 19 pacientes (79,1%). Sin embargo, la expulsión de meconio en las primeras 24 horas de vida no excluye el diagnóstico y así hallamos que cinco de nuestros pacientes (20,8%) tuvieron evacuación de meconio dentro de ese período.
- Observamos constipación y/o distensión abdominal en 16 pacientes (66,6%). En ocho casos (33,3%) no se manifestaron, pues fueron los pacientes que vimos desde el nacimiento y, ante la sospecha de la enfermedad, indicamos enemas o laxantes para evitar la aparición de estos síntomas.
- El tacto rectal revela habitualmente ampolla vacía, que se aplica contra el dedo dando la impresión de estar estrechada y que al retirar el dedo puede provocar salida explosiva de meconio y gases, está consignado en 19 casos (79,1%).En cinco casos (20,8%), no consta en las historias clínicas.
- La enterocolitis, que es una de las complicaciones más frecuentes de la enfermedad, la hallamos en siete casos (29,1%) y se trató de pacientes entre 3 y 14 años, que fueron precisamente aquellos que nos fueron enviados más tardíamente para su tratamiento.
De los estudios de diagnóstico:
- El tránsito contrastado de colon fue realizado en 18 pacientes (75%).
- La manometría anorrectal se realizó en seis casos (25%).
- La biopsia rectal, tanto por aspiración como quirúrgica, con estudios histoquímicos de acetilcolinesterasa, se realizó en los 24 pacientes (100%).
Se confirmó en todos los casos el diagnóstico mediante la anatomía patológica de la pieza de resección quirúrgica.
Se asoció el síndrome de Down en tres casos (12,5%).
Todos los pacientes completaron el tratamiento (tabla 1).
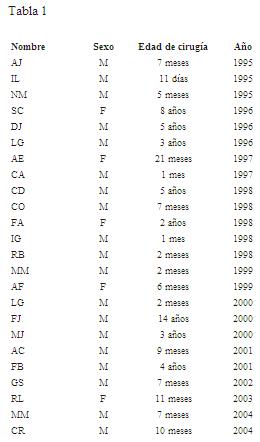
Los resultados desde el punto de vista funcional fueron catalogados como:
a) Buenos, en aquellos pacientes que tienen deposiciones espontáneas diarias de consistencia normal; que cumplen dieta normal para su edad; que no presentan distensión abdominal ni enterocolitis y con adecuado desarrollo pondoestatural.
b) Regulares, en aquellos pacientes que deben emplear laxantes o enemas en forma esporádica o debieron adecuar la dieta; con episodios de distensión abdominal; sin episodios de enterocolitis y con adecuado desarrollo pondoestatural.
c) Malos, en aquellos que deben recibir enemas o laxantes en forma regular; con períodos de incontinencia; episodios de distensión abdominal y/o enterocolitis y con mal desarrollo ponderal
En 16 pacientes (66,6%) el resultado fue bueno; cinco pacientes (20,8%) tuvieron resultado regular y tres pacientes (12,5%) tuvieron mal resultado.
Los pacientes de resultado regular, presentaron episodios esporádicos de diarrea de uno o dos días de duración, sin fiebre ni repercusión general que curaban con el empleo de sulfamidas vía oral. Intercalaban episodios de estreñimiento por lo cual era necesario modificar la dieta.
De los pacientes con mal resultado, dos son portadores de síndrome de Down y no obstante la adecuación de la dieta y un plan regular de laxantes o enemas presentan incontinencia por lo cual se plantea en uno de ellos, con acuerdo de la gastroenteróloga tratante el procedimiento de Malone. El otro paciente es portador de estenosis en la zona de anastomosis (una de las complicaciones posibles del procedimiento quirúrgico) corroborada por el tacto rectal y endoscopía. Dicha estenosis provoca cuadros de oclusión intestinal intermitente, fiebre y repercusión general. Es estreñido habitual y, además de régimen, emplea laxantes o enemas a repetición. Paciente que no está solucionado en el momento actual.
Con respecto a las complicaciones inherentes al procedimiento quirúrgico tuvimos:
- Un caso (4,1%) de estenosis de la anastomosis.
- Siete casos (29,1%) de infección de la herida operatoria, que fueron tratados mediante lavados con suero fisiológico y antisépticos locales.
Comentarios
La enfermedad de Hirschsprung constituye una de las causas de estreñimiento en la infancia y se observa con una frecuencia de 1 caso cada 5.000 nacidos vivos (30).
En el Banco de Previsión Social constituye el 0,02 de los nacimientos anuales.
Hemos elegido esta técnica quirúrgica pues:
1. Puede ser aplicada en cualquier grupo etario, incluso en el recién nacido. La disección submucosa es mas fácil en el recién nacido y lactante, salvo en aquellos pacientes que han presentado episodios previos de enterocolitis. Preferimos, por lo tanto, la oportunidad operatoria en las primeras etapas de la vida.
2. Evita la disección pelviana dejando indemnes las estructuras perirrectales.
3. Consta de un tiempo abdominal aséptico, pues el recto se abre en el tiempo perineal.
4. Permite solucionar la enfermedad en un solo acto quirúrgico (sin colostomía previa), disminuyendo la estadía hospitalaria, con todas las consecuencias que ello implica. Debemos recordar las repercusiones sicológicas, sobre todo en niños mayores como así también en su entorno familiar, que implican los múltiples actos quirúrgicos.
5. La anastomosis primaria evita dejar el muñón exteriorizado, que constituye una incomodidad para el paciente y su entorno, así como una agresión sicológica y del esquema corporal.
Teniendo en cuenta que la anastomosis del sector descendido puede evolucionar a la estenosis (como sucedió en uno de nuestros casos), hemos establecido un riguroso plan de dilataciones. Es primordial el apoyo sicológico, del equipo asistencial, al paciente y su familia en esta etapa terapéutica. El entrenamiento a la familia en este programa, permite que el procedimiento pueda ser realizado en su domicilio y policlínica, controlado periódicamente por el equipo quirúrgico que evalúa su progreso. Esta unión de esfuerzos es indispensable para lograr buenos resultados con el menor agravio al paciente (31).
Consideramos, por último, que el seguimiento a largo plazo es la herramienta aceptable para poder evaluar los resultados promisorios obtenidos, si bien creemos, que será necesaria una serie mayor de pacientes para confirmarlos.
Conclusiones
Consideramos:
a) Que todos los resultados son perfectibles en la medida que el equipo quirúrgico perfeccione la técnica a emplear, mediante adecuado entrenamiento del equipo tratante.
b) Que la menor incidencia de complicaciones depende de la destreza del cirujano, lo que implica un estricto respeto por la disciplina quirúrgica.
c) Que mejorarán los resultados y se evitarán dificultades operatorias, en la medida que el diagnóstico sea realizado tempranamente. Esto permitirá la realización de un tratamiento temprano y correcto, que evite en lo posible las complicaciones preoperatorias, permitiendo llevar al acto operatorio a un paciente correctamente estudiado y tratado, lo que unido al apoyo intra y postoperatorio, redundará en la buena evolución del paciente
d) Como dice Koop: “el cirujano podrá elegir la técnica según lo reportado por otros autores o bien a base de su experiencia personal y los resultados obtenidos” (32).
e) Es indispensable integrar un equipo tratante multidisciplinario que controle periódicamente la evolución protocolizada de estos pacientes.
Referencias bibliográficas
1. Teitelbaum DH, Coran AG, Weitzman JJ, Ziegler MM, Kane T. Hirschsprung's disease and related neuromuscular disorders of the intestine. In: O'Neill J, Rowe MI, Grosfeld JL, Fonkalsrud EW, Coran AG. Pediatric Surgery. 5 ed. St. Louis: Mosby, 1998: 1381- 424.
2. Hirschsprung H. Stuhltragheit neugeborner in folge von dilatation and hypertrophie des colons. Jaharb Kinderch 1887; 27: 1.
3. Mya G. Due osservazioni di dilatazione ed ipertrofia congenital del colon. Sperimentale 1894; 48: 215.
4. Tittel K. Uber eine angeborene missbildung des dickdarmes. Wein Klin Wochenscher 1901; 14: 903.
5. Dalla Valle A. Richerche istologiche su di un caso du megacolon congenito. Paediatria (Napoli) 1920; 28: 740.
6. Dalla Valle A. Contributa alle conoscenza della forma famigliaare del megacolon. Paediatria (Napoli) 1924; 32: 569.
7. Robertson H, Kernohan J. The myenteric plexos in congenital megacolon. Proc Staff Meet Mayo Clin 1938; 13: 123.
8. Tiffin M, Chandler L, Faber H. Localized absence of the ganglion cells of the myenteric plexus in congenital megacolon. Am J Dis Child 1940; 59: 1071.
9. Ehrenpreis T. Megacolon in the newborn: A clinical and roentgenological study with special regard to the pathogenesis. Acta Chir Scand 1946; 94: suppl. 112.
10. Swenson O, Fisher J, Gherardi G. Rectal biopsy in the diagnosis of Hirschsprung´s disease:Experience with one hundred biopsies. Surgery 1959; 45: 690.
11. Lawson J, Nixon H. Anal canal pressure in the diagnosis of Hirschsprung´s disease. J Pediatr Surg 1967; 2: 544.
12. Meier-Ruge W, Lutterbeck P, Herzog B, Morger R, Moser R, Schärli A. Acetylcholinesterase activity in suction biopsies of the rectum in the diagnosis of Hirschsprung´s disease. J Pediatr Surg 1972; 7: 11.
13. Swenson O, Bill A. Resection of rectum and rectosigmoid with preservation of the sphincter for bening spastic lesions producing megacolon. An experimental study. Surgery 1948; 24: 212.
14. Duhamel P. Une nouvelle operation pour le megacolon congénital: l´abaissement rétrorectal trananal du colon et son application possible au traitement de quelques autres malformations. Presse Méd 1956; 64: 2249.
15. Soave F. Hirschsprung´s disease:a new surgical technique. Arch Dis Child 1964; 39: 116.
16. De la Torre-Mondragon L, Ortega Salgado J. Transanal endorectal pull-through for Hirschsprung´s disease. J Pediatr Surg 1998; 33: 8.
17. Black M, Botham R. Combined abdominoendorectal resection for lesions of the mid and upper parts of the rectum. Arch Surg 1958; 76: 688.
18. Pellerin D. Le traitement chirurgical de la maladie de Hirschsprung par la resection-anastomose exteriorisée sans suture. J Int Coll Surg 1962; 37: 591.
19. State D. Segmental resection in the treatment of congenital megacolon (Hirschsprung´s disease). Amer J Surg 1963; 105: 93.
20. Rehbein F, Nicolai I. Operative treatment for Hirschsprung´s disease. Results of 110 cases of intra-abdominal resection. Deutsche Med Wschr 1963; 88: 1595.
21. Turnbull B. Pull-through resection of the rectum with delayed anastomosis for cancer or Hirschsprung´s disease. Surgery 1966; 59: 498.
22. Boley S. New modification of the surgical treatment of Hirschsprung´s disease. Surgery 1964; 56: 1015.
23. Coran A, Weintraub W. Modification of the endorectal procedure for Hirschsprung´s disease. Surg Gynecol Obstet 1976; 143: 277.
24. Yannicelli R. Megacolon congénito en el niño. A propósito de seis casos intervenidos. Bol Soc Cir Uruguay 1961; 32: 295.
25. Rosa F, Arruti C. Enfermedad de Hirschsprung en el niño. Bol Soc Cir Uruguay 1963; 34: 426.
26. Sbarbaro O, Lizaso I, Benedictti J, Ferrari I, Chavarría O. Procedimiento de Soave en la enfermedad de Hirschsprung. Congreso Panamericano de Cirugía Pediátrica, 9; Congreso Argentino de Cirugía Infantil, 20. Mar del Plata, Argentina; oct 1984. [no publicado].
27. Santurtun P, Balboa O, Gentile I, Mendez V, Montano A, Alberti M. Manometría anorrectal en el niño. Arch Pediatr Uruguay 1979; 50: 37.
28. Méndez V, Jiménez J, Lizaso I, Sbarbaro O, Montano A, Ferrari A, et al. Biopsia rectal por succión en pediatría. Técnica del acetilcolinesterasa. Indicaciones.Primeros estudios nacionales. Arch Pediatr Uruguay 1986; 57: 191.
29. Perez Billi L, Benedictti JL, Jones G, Carricart M. Malformaciones anorrectales. Arch. Pediatr Uruguay 1997; 68: 33.
30. Russell M, Russell C, Niebuhr E. An epidemiological study of Hirschsprung´s disease and additional anomalies. Acta Paediatr 1994; 83: 68.
31. Carricart M, Amoza B, Lattaro D, Perez Billi L, Benedictti JL, Falco E, et al. La relación técnico-paciente: Rol de la Información. Arch Pediatr Uruguay 1994; 65: 21.
32. Koop E. The choice of surgical procedures in Hirschsprung´s disease. J Pediatr Surg 1966; 1: 523.
Correspondencia: Dr. Juan Luis Benediccti
Correo electrónico: anelehb@hotmail.com













