Services on Demand
Journal
Article
Related links
Share
Archivos de Pediatría del Uruguay
On-line version ISSN 1688-1249
Arch. Pediatr. Urug. vol.78 no.2 Montevideo June 2007
ARTÍCULO ORIGINAL
Arch Pediatr Urug 2007; 78(2)
Diarrea aguda infantil.
Admisión hospitalaria en menores de tres años. Año 2005
María Luisa Pereira 3,Catalina Pinchak 4, Alicia García 4, Catalina Pírez 4, Alicia Montano 4
1. Prof. Agregado de Clínica Pediátrica.2. Posgrado Residente de Pediatría.
3. Asistente grado 2 de Clínica Pediátrica.
4. Prof. Adjunta de Clínica Pediátrica.
5. Prof. Directora de Clínica Pediátrica.
Centro Hospitalario Pereira Rossell. Departamento de Pediatría. Montevideo, Uruguay.
Fecha recibido: 3 de octubre de 2007.
Fecha aprobado: 17 de julio de 2007.
Resumen
Introducción: la diarrea aguda constituye un severo problema de salud pública en los países en desarrollo. En América latina continúa siendo un flagelo y es causa importante de mortalidad infantil. Las características epidemiológicas, agentes etiológicos y presentación clínica varían dependiendo del país, región o comunidad, por lo que su conocimiento en el ámbito local es útil en el diseño de programas de prevención y control.
Objetivos: mantener la vigilancia de esta patología en niños admitidos al Centro Hospitalario Pereira Rossell (CHPR) y disponer de indicadores de casos graves que requirieron internación
Material y método: en esta comunicación se describen las características clínicas, etiológicas y evolutivas de los niños menores de 36 meses que ingresaron por diarrea aguda al Departamento de Pediatría del Hospital Pediátrico del CHPR. En esta casuística se seleccionaron los niños menores de 3 años con esta patología, según definición de la OMS, admitidos durante el año 2005 en la Unidad de Diarrea.
Resultados: se incluyeron 393 niños con una mediana para la edad de 6 meses. Recibieron lactancia natural exclusiva durante una mediana de 2 meses previo al ingreso. El 19% de los niños había presentado al menos un episodio previo de diarrea de los cuales el 39% fue admitido por esa razón. El 24% del total de pacientes y la mitad de los reingresos eran desnutridos. La mitad recibieron terapia de rehidratación oral previo al ingreso. Las dos terceras partes de la población estudiada ingresó durante la estación estival. Los motivos de ingreso más frecuentes fueron deshidratación, acidosis y concomitancia de foco infeccioso extraenteral. La mediana de internación fue de 4 días. Se aisló rotavirus en el 18% y adenovirus en el 8% de los niños. El coprocultivo fue positivo en 7/46 casos: Shigella (4), Salmonella (1) y Campilobacter (2). Un subgrupo de 28 niños (7%) tuvo una internación de más de 14 días. No hubo fallecidos. La admisión hospitalaria se ha mantenido con escasas modificaciones en los últimos años, sin acompañar el descenso de otros indicadores de esta patología en nuestros niños.
Palabras clave:
DIARREA INFANTIL
HOSPITALIZACIÓN
Summary
The Pediatric Department at the Pereira Rossell Hospital of Montevideo makes the follow -up of the patients with acute diarrhea who have serious disease characteristics and required hospital admission. In this study 393 children with the disease younger than 3 years were included according to the definition of the WHO, with a medium age of 6 months. Children were exclusively breast fed for (medium time) two months. 19% had previously one episode of diarrhea at least, 39% of them were admitted for this reason. 24% of the total and 52% of readmissions were undernourished. Half of them were orally rehydrated at home. Two thirds were admitted during the summer season. The most frequent causes of hospitalization were dehydration, acidosis and extraenteral concomitant infectious disease. Average hospital stay was 4 days. Rotavirus was isolated in 18% and Adenovirus in 8% of children. Feces cultures were positive in 7 out of 46 being Shigella (4), Salmonella (1) and Campilobacter (2). A group of 28 (7%) children stayed hospitalizad for more than 14 days. No deaths occured. Criteria for admission have had little modifications in the last years, not following the reduction of other indicators of this pathology in our children.
Key words:
DIARRHEA, INFANTILE
HOSPITALIZATION
Introducción
La diarrea aguda constituye un severo problema de salud pública en los países en desarrollo. En América latina continúa siendo un flagelo y es causa importante de mortalidad infantil (1,2). Las características epidemiológicas, agentes etiológicos y presentación clínica varían dependiendo del país, región o comunidad, por lo que su conocimiento en el ámbito local es útil en el diseño de programas de prevención y control (1-3). En nuestro país, desde hace varios años, asistimos a una disminución de la mortalidad por diarrea aguda según los reportes generados desde OPS y Ministerio de Salud Pública de nuestro país. El Hospital Pediátrico del Centro Hospitalario Pereira Rossell (HP CHPR) es el único hospital de referencia para internación de niños en el subsector público en nuestro país. Dentro del Departamento de Pediatría se ha designado un área (Unidad de Diarrea) lo que ha facilitado la aplicación de normas de atención y la evaluación del impacto de esta enfermedad (4).
Objetivos
1. Describir las características clínicas, etiológicas y evolutivas de los niños menores de 36 meses que ingresaron por diarrea aguda a la unidad de diarrea.
2. Mantener la vigilancia de esta patología en niños admitidos al hospital.
Material y método
Al alta de los niños con diagnóstico de diarrea se completó una ficha precodificada, cuyos datos responden a la monitorización que se realiza en la Unidad de internación de niños con diarrea del Departamento de Pediatría. Se utilizaron además los datos aportados por el sistema informático utilizado en el Departamento (Pediasis) y del Sistema informático centralizado del HP CHPR. Se incluyeron todos los niños menores de 36 meses que al ingreso cumplían con la definición de diarrea aguda de la OMS entre el 1 de enero de 2005 y el 1 de enero de 2006. Se utilizó la norma hospitalaria para tratamiento de diarrea aguda aprobada en 2001 y actualizada en el 2005 en el hospital (5). Se realizó investigación de rotavirus y adenovirus en materias fecales a todos los pacientes y coprocultivo y búsqueda de leucocitos fecales a los portadores de disentería. Se evaluó el estado nutricional según tablas peso/edad, talla/edad y peso/talla de acuerdo al patrón recomendado por OPS. Se utilizó Epi info 6 para los cálculos estadísticos. No se consideró necesario solicitar consentimiento.
Resultados
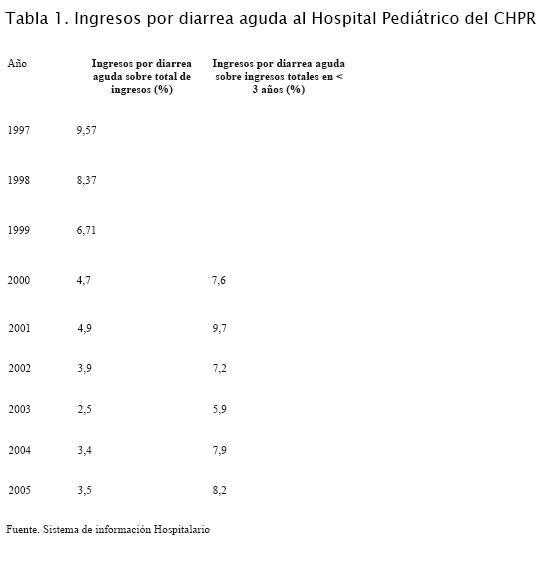
Durante el año 2005 hubo 77163 consultas en el Departamento de Emergencia del HP CHPR de las cuales 3073 fueron por diarrea aguda (4%). De los niños que consultaron por esta causa fueron admitidos 541, que correspondieron al 17% de las consultas por diarrea aguda y al 3,5% de todos los ingresos hospitalarios (tabla 1).
Se incluyeron en el estudio 393 niños menores de 3 años, que correspondieron a los pacientes ingresados en la unidad de referencia. La población tuvo una mediana de edad de 6 meses (1 a 36 meses) y el 76% eran menores de 1 año.
El 57% eran varones. Recibieron lactancia natural exclusiva durante una mediana de 2 meses (0 a 24 meses) previo al ingreso.
El 18,5% de los niños presentó al menos un episodio previo de diarrea. El 9% presentó más de un episodio. El 39% de los que presentaron antecedentes de diarrea aguda fue admitido por esa razón.
La duración de la enfermedad digestiva antes de la consulta tuvo una mediana de 5 días (1 a 14). El 24% del total y el 52% de los reingresos por diarrea aguda eran desnutridos.
Antes del ingreso 12% de los niños recibieron antibióticos y 52,5% terapia de rehidratación oral. El 86% mantuvo la dieta que recibían antes de enfermar.
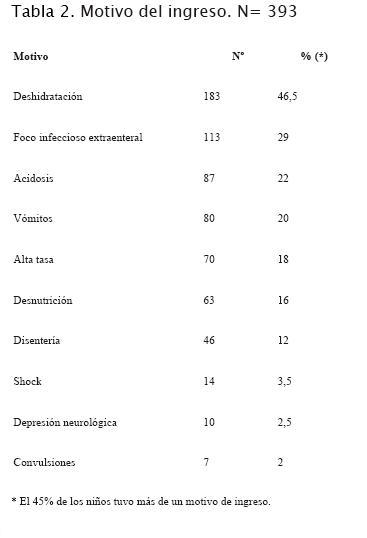
El 62% de los pacientes ingresaron en los primeros 3 meses del año. Los motivos de ingreso se muestran en la tabla 2.
Se aisló rotavirus en 62 niños (18%) y adenovirus en 28 (8%). En 14 casos (5,5%) se encontraron ambos virus. La deshidratación estuvo presente en el 79% de los pacientes portadores de rotavirus.
El coprocultivo fue positivo en 7/46 casos: Shigella (4), Salmonella (1) y Campilobacter (2). Se observaron leucocitos en materias fecales en 8/46 casos con disentería, coincidiendo con aislamiento bacteriano en cuatro casos.
En el 20% de los pacientes se confirmó intolerancia a los hidratos de carbono en la evolución en sala. El 41% recibió antibióticos por pauta de disentería (12%) y/o foco extraintestinal (29%): otitis media (23%) o infección urinaria (6%).
La mediana de internación fue de 4 días (1 a 56). Un subgrupo de 28 niños (7%) tuvo una internación de más de 14 días. La prolongación de la internación no estuvo relacionada estadísticamente con la presencia de foco infeccioso extraintestinal (mediana 6 días), intolerancia a los hidratos de carbono (mediana 7 días) o desnutrición (mediana 6 días).
No hubo fallecimientos durante la internación.
Discusión y comentarios
La diarrea aguda ocurre predominantemente entre los sectores más desprotegidos de nuestra sociedad. La pobreza, la desnutrición y la falta de protección sanitaria acompañan con demasiada frecuencia a los niños que padecen esta enfermedad.
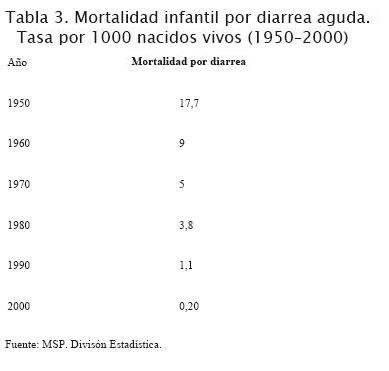
La mortalidad por esta causa ha disminuido dramáticamente según datos del Ministerio de Salud de nuestro país para menores de un año (tabla 3) (1,2), sin embargo la admisión hospitalaria por diarrea aguda se ha mantenido con escasas modificaciones en los niños menores en los últimos cinco años, sin acompañar el descenso de la mortalidad por esta causa (tabla 1). Esto sugiere que los esfuerzos que se están realizando en el primer nivel de atención no son suficientes para evitar la internación de los casos graves.
Como se observa en estudios similares, los pacientes que ingresan por diarrea aguda son pequeños, en su mayoría del primer semestre de la vida (4,5). En poblaciones provenientes de mejor medio socioeconómico predomina la etiología viral y los niños son de mayor edad (6).
La cuarta parte de esta población eran desnutridos. El impacto nutricional de la diarrea depende de muchos factores incluyendo edad, tipo de alimentación, etiología de la infección y lactancia natural (7). En estas cifras seguramente influye el escaso tiempo de alimentación a pecho que tuvieron estos niños, la alta prevalencia de la enfermedad (que requirió internación en un alto porcentaje) y probablemente el inadecuado aporte de alimentos complementarios vinculado a la situación de pobreza. El escaso tiempo de amamantamiento parece indicar que los programas de apoyo a la lactancia materna desarrollados en el país no tienen el impacto suficiente en esta población. Su vinculación con la aparición de diarrea ha sido largamente demostrada (8) entre las medidas con mejor costo beneficio para disminuir la mortalidad infantil (7,8). Durante el primer semestre de vida ha demostrado ser la forma más eficaz de evitar la morbimortalidad por esta causa (8).
Se destaca que sólo la mitad de los niños habían recibido terapia de rehidratación oral antes del ingreso, lo que hace necesario revisar la aplicación de las recomendaciones de la terapia de rehidratación oral adoptada desde hace varios años en el país (5), así como la capacitación del personal de salud, el acceso a centros comunitarios, disponibilidad de suero oral insistiendo en la comunicación adecuada con el entorno familiar. La deshidratación sigue siendo la principal causa de ingreso por diarrea, cuando la terapia de rehidratación oral está diseñada para evitarla mediante su corrección en el primer nivel o en la emergencia de la institución. Se han asociado algunas etiologías en especial a la infección por rotavirus, con mayor frecuencia y gravedad de deshidratación (8,9). Consideración similar merece la invocación de “vómitos” como causa de ingreso, cuando sólo deberían ingresar aquellos casos incoercibles.
La etiología que se documenta no difiere de lo descrito en otras investigaciones realizadas en poblaciones hospitalarias (3,9,10). La infección por rotavirus, aunque de menor impacto relativo que en poblaciones de mejor nivel socioeconómico, se mantiene como una de las causas identificables más prevalentes, lo que justificaría los esfuerzos para la implementación de vacunas específicas. La disentería constituyó el 12% de los ingresos por diarrea, similar a los datos de este hospital observados en el año 2003 (3) y a lo informado por la OPS oportunamente (9). Los mismos autores informan que en un 90% de coprocultivos realizados a niños hospitalizados por disentería no se aisló Salmonella ni Shigella. En nuestra casuística resultaron negativos el 85% de las muestras, lo que nuevamente pone en duda la necesidad de realizar cultivos en todos los niños con diarrea con sangre, excepto con fines de vigilancia epidemiológica o de sensibilidad a los antibióticos. Es probable que muchos casos fueran evolucionados y el uso indiscriminado de antibióticos previo al ingreso colabore en explicar este bajo aislamiento. En nuestro país, como en otros de la región, Shigella ha aumentado su resistencia a ampicilina y trimetoprim- sulfametoxasol (9,10). La pauta en nuestro servicio aconseja utilizar azitromicina en mayores de seis meses y cefalosporina de tercera generación en menores de esa edad (11-13).
Muchos niños permanecieron hospitalizados por períodos prolongados, lo que significó una mayor morbilidad y la utilización de un mayor número de recursos para su atención.
Para continuar disminuyendo el impacto de esta patología en nuestros niños deben mejorarse sus condiciones de vida. La prolongación del tiempo de amamantamiento, el tratamiento temprano de la diarrea aguda para evitar la deshidratación y la hospitalización, así como la normatización en el tratamiento de los pacientes admitidos, deben mantenerse como programas prioritarios entre las acciones de cuidado de los niños pequeños.
Referencias bibliográficas
1. Torres ME. Shigella. En: Organización Panamericana de la Salud. Enfermedades trasmitidas por alimentos en Uruguay. Montevideo: OPS/OMS, 2002: 35-44.
2. Ferrari AM, Picón T, Magnífico G, Mascaró MA. Hospitalización pediátrica. Estudio de la población asistida. Clínica Pediátrica “A”. 1991-1995. Rev Med Uruguay 1997; 13: 77-92.
3. García L, Algorta G, Pirez C, Rubio I, Montano A. Diarrea con sangre. Etiología y tratamiento con antibióticos en niños asistidos en el CHPR. Enero 2003-abril2004. Arch Pediatr Urug 2005; 76(4): 285-8.
4. Galíndez C, Chakerian N, Martínez T, García A, Algorta G, Pírez C, et al. Diarrea aguda infantil. Estudio clínico etiológico 2004. Hospital Pediátrico (HP). Centro Hospitalario Pereira Rossell (CHPR). Congreso Uruguayo de Pediatría, 25; 2005 oct 30-nov 1; Montevideo, Uruguay.
5. Pírez MC, Pardo L, Tanzi M, Menchaca A, Jaureguiberri J, Moll MJ, et al. Diarrea aguda infantil (DAI) en lactantes hospitalizados. Aplicación de un plan de diagnóstico y tratamiento. Congreso Uruguayo de Pediatría, 23; 2000 nov 29-dic 2; Montevideo, Uruguay.
6. Ramírez Y, Pastorini J, Russi JC, Ferrari AM. Enfermedad diarreica aguda. Características de la población asistida en el CASMU. Abril 1997-Abril 1998. Arch Pediatr. Urug 2001; 71(2): 110-5.
7. Feachen RG, Koblinsky MA. Interventions for thr control of diarrhoeal diseases among young children: promotion of breastfeeding. Bull World Health Organ 1984, 62: 271-91.
8. World Health Organization. Breastfeeding the 1990's. Review and implication for a global strategy. Geneva: WHO, 1990.
9. Montano A, Torres ME. Pírez MC, Algorta A, Schelotto F. Shigella: evolución de la resistencia antimicrobiana e implicancias terapéuticas. Congreso Latinoamericano, 14 ; Congreso Iberoamericano de Gastroenterología Pediátrica y Nutrición 6; 2002 jun 16-20; Córdoba, Argentina.
10. Torres ME, Pirez MC, Schelotto F, Varela G, Parodi V, Allende F, et al. Etiology of children´s diarrhea in Montevideo, Uruguay: associated pathogens and unusual isolates. J Clin Microbiol 2001; 39 (6): 2134-9.
11. Galiana A, coord. Diarrea aguda infantil o enfermedad diarreica aguda. En: Atención Pediátrica: pautas de diagnóstico, tratamiento y prevención. 5 ed. Montevideo: Oficina del Libro, 2000: 67-72.
12. Montano A, Algorta G. Diarrea aguda en la comunidad. En: Premio Colsubsidio de Investigación en Pediatría: IV Bienal de Pediatría: trabajos ganadores y resúmenes de los trabajos presentados. Bogotá: Colsubsidio, 1998: 120.
13. Cleary TG. Shigella. En: Feigin RD, Cherry JD, Demmler GJ, Kaplan SH. Textbook of Pediatric Infectious Diseases, 5 ed. Philadelphia: Saunders, 2004: 1459-68.
Correspondencia: Dr. Walter Pérez.
Correo electrónico: wperez@netgate.com.uy














