Services on Demand
Journal
Article
Related links
Share
Archivos de Pediatría del Uruguay
On-line version ISSN 1688-1249
Arch. Pediatr. Urug. vol.78 no.1 Montevideo Mar. 2007
ARTÍCULO ORIGINAL
Arch Pediatr Urug 2007; 78(1)
Estafilococo meticilino resistente en la maternidad del Centro Hospitalario Pereira Rossell
Dres. Verónica Parodi 1, John Aldao 2, Raúl Bustos 3
1. Asistente del Departamento de Neonatología del CHPR.2. Ex Profesor Adjunto del Departamento de Neonatología del CHPR.
3. Profesor del Departamento de Neonatología del CHPR.
Servicio de Recién Nacidos y Departamento de Neonatología del CHPR.
Recibido: 27 de octubre de 2006.
Aprobado: 2 de febrero de 2007.
Resumen
En la última década se ha informado a nivel mundial la aparición de infecciones causadas por cepas de Staphylococcus aureus meticilino resistente (SAMR) adquiridas en la comunidad. A nivel nacional se han realizado publicaciones pediátricas sobre este germen en pacientes ambulatorios y pacientes que requirieron internación. Ésta es la primera publicación nacional sobre recién nacidos con infecciones atribuibles a este germen. El objetivo de esta presentación es establecer la prevalencia de las infecciones causadas por el SAMR comunitario en el Servicio de Recién Nacidos del Centro Hospitalario Pereira Rosell, sus formas de presentación, así como su sensibilidad a los antibióticos.
Se realizó un estudio prospectivo y descriptivo de recién nacidos a partir de julio de 2004 durante un año, en el que se incluyeron neonatos con infección por SAMR comunitario y que requirieron internación en algún sector del servicio. En un total de 7.553 recién nacidos vivos en dicho período, 33 pacientes presentaron infección a SAMR comunitario, nueve fueron reingresos desde el domicilio, el resto se presentó durante su estadía en el hospital. Un poco más de la mitad de los recién nacidos llevaron a cabo su estadía en alojamiento junto a su madre, el resto requirió algún sector de mayor complejidad. La forma de presentación habitual fue cutánea, habiéndose encontrado en seis casos enfermedad invasiva.
En cuanto a la susceptibilidad a los antibióticos, todas las cepas fueron sensibles a vancomicina y trimetoprim-sulfametoxasol y sólo un caso de resistencia a la gentamicina, presentando resistencia variable a la clindamicina. Se produjeron tres fallecimientos entre los 33 pacientes, pero en solo uno de ellos se debió a esta infección.
Palabras clave:
STAPHYLOCOCCUS AUREUS
RESISTENCIA A LA METICILINA
INFECCIONES COMUNITARIAS ADQUIRIDAS
RECIÉN NACIDO
Summary
In the last decade it had been reported the appearance worldwide infections caused by Staphylococcus aureus methicillin resistant (SAMR) acquired at communities.
There are nationals pediatrics publications about this germ that included nonhospitalize patients, this is the first national publication about infection caused by this germ in newborn.
The outcome of this paper is to know the prevalence of the infection caused by comunitary Staphylococcus aureus methicillin resistant.
A prospective and descriptive study was performed in newborn since July 2004 until a year was completed . During that period were included all newborn with community-acquired SAMR that recquired hospitalizacion.
Of 7.553 newborn alive in that period, 33 were diagnosis with comunitary SAMR infection, 9 were admited from their homes, the rest were diagnosed during hospitalizacion after born.
Half of them reminded with there mothers, 15 needed hospitalizacion in unit of special care.
The most common presentation was cutaneous, six were invasive type. All strains were sensibility to antibiotics vancomycin, trimethoprim-sulfamethoxazole. Only one was resistance to gentamicin, having a variable resistance to clindamicin. Three death in 33 patients, only one caused by this infection.
Key words:
STAPHYLOCOCCUS AUREUS
METHICILLIN RESISTANCE
COMMUNITY-ACQUIRED INFECTIONS
INFANT, NEWBORN
Introducción
En la última década se ha informado a nivel mundial la aparición de infecciones causadas por cepas de Staphylococcus aureus meticilino resistente (SAMR) sin la presencia de los factores de riesgo clásicos descritos para portar este germen, con un patrón de susceptibilidad diferente y adquirido en la comunidad (1,2).
Estos gérmenes pueden determinar enfermedades con variable nivel de gravedad, desde formas clínicas banales hasta otras graves que pueden conducir a la muerte (3,4).
Las modificaciones en los patrones de susceptibilidad y resistencia de estos gérmenes han generado la necesidad de modificar las pautas de tratamiento, para lograr combatir con éxito la infección (5-12).
Para el tradicional, bien conocido y temido SAMR hospitalario, los factores de riesgo son hospitalizaciones prolongadas en CTI, procedimientos invasivos, presencia de catéteres, etcétera. Las características del SAMR comunitario es que se contrae en la comunidad y cuyo gran riesgo para el área perinatal es que la madre infectada puede transmitirlo a su hijo, así como a otros niños y madres al compartir la estadía puerperal en el hospital.
Esta situación ya había sido detectada en el Servicio de Recién Nacidos, inclusive con registro de fallecimientos en julio de 2004, lo que evidenció la necesidad de adecuar las pautas de tratamiento para el binomio madre e hijo ajustando los antibióticos de acuerdo a la sensibilidad observada y la evolución clínica.
Objetivos
Establecer la prevalencia de las infecciones causadas por SAMR comunitario en el Servicio de Recién Nacidos del Centro Hospitalario Pereira Rosell (CHPR), sus formas de presentación y su sensibilidad a antibióticos.
Pacientes y métodos
Se realizó un estudio descriptivo y prospectivo, en el período comprendido entre el 1 de julio de 2004 y el 30 de junio de 2005, en el cual se incluyeron casos de neonatos con infección por SAMR comunitario que requirieron internación en algún sector del Servicio.
Los niños fueron tratados de acuerdo a las pautas que fueron diseñadas por el Servicio y Departamento de Neonatología, debidamente asesorados por infectólogos y bacteriólogos del hospital (figura 1).
Se realizó vancomicina (Neofax®) a la dosis indicada por el fabricante para la edad gestacional y días de vida, con dosificación del antibiótico según la cual se ajustó la dosis e intervalo de la dosis (13).
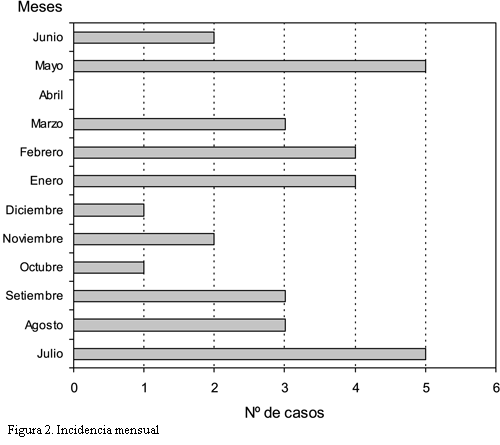
Se destaca que esta pauta fue elaborada en el momento en el que en el servicio se registraron cinco casos en un mes, con un fallecimiento atribuible a esta causa.
Se consideraron las siguientes variables: época del año en las que se presentaron, formas clínicas de presentación, edad de inicio al momento del diagnóstico, presencia de enfermedad en ese recién nacido, evaluación paraclínica y evolución.
Resultados
En un total de 7.553 recién nacidos vivos en dicho período, se diagnosticaron 33 pacientes con infección por SAMR comunitario, nueve fueron reingresos desde domicilio, el resto se presentaron durante su estadía hospitalaria.
Se presentaron casos en todas las estaciones del año con menor incidencia en primavera (figura 2).
La forma de presentación habitual fue la cutánea (26 de 33 pacientes), en dos casos asociado a fiebre. Las lesiones predominantes fueron pústulas, en dos casos flictenas y en otros dos casos abscesos. Hubo dos pacientes con onfalitis como única signología, un caso de fiebre y movimientos anormales (cultivó SAMR en el líquido cefalorraquídeo) y cuatro casos de sepsis.
La localización donde por amplia mayoría se encontró el germen fue la piel, y en cinco casos se aisló el germen en varios de los fluidos investigados: 1, sangre y líquido pleural; 2, piel, sangre y orina; 3, piel y cordón umbilical; 4, piel, cordón y sangre y 5, piel, sangre y secreciones traqueales (tabla 1).
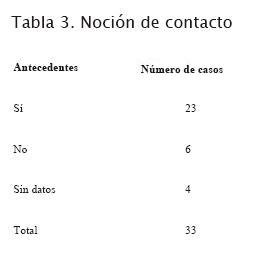
No hubo ningún caso que se presentara en las primeras 24 horas de vida, en su mayoría el diagnóstico se realizó entre las 48 horas y la semana de vida (21 casos) y el resto posteriormente.En un poco más de la mitad de los casos, los recién nacidos permanecieron internados junto a sus madres, pero en 15 casos requirieron internación en algún sector de mayor complejidad como lo demuestra la tabla 2.
De nuestros 33 pacientes, en 11 se pudo determinar algún factor de riesgo de morbilidad: seis pacientes eran prematuros, tres eran pequeños para la edad gestacional, uno asfíctico y un recién nacido presentaba situs inversus abdominal. En los cinco casos que se presentaron clínicamente como sepsis se encontraron los siguientes factores: tres casos eran pretérmino, uno tenía situs inversus abdominal y en el quinto caso, que se presentó con hemocultivo positivo, ninguno de estos factores de riesgo estuvo presente, aunque existía mal manejo materno en la higiene del cordón.
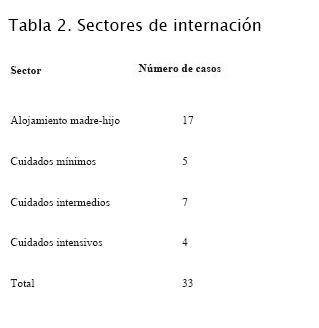
En cuanto a la noción de contacto (tabla 3) se pudo establecer en la mayoría de los casos, algunos en forma clara ya que 16 madres estaban cursando infección al momento del diagnóstico neonatal, en el resto de los casos se pudo determinar por el interrogatorio el antecedente materno (cinco casos) o de familiar conviviente (dos casos) en los meses previos.
La forma de presentación más común materna también fue la piel con panadizos, impétigo, celulitis, infección de la herida operatoria (cesárea), existiendo dos casos de absceso mamario.
Se aisló el germen en la madre en nueve casos, en el resto no se practicaron exudados.
En cuanto a la paraclínica, no se realizaron exámenes sanguíneos en dos pacientes que presentaron lesión única y buena evolución solamente con tratamiento local.
De las proteínas C reactivas (PCR) realizadas en los 31 pacientes restantes, 19 fueron negativas y 12 positivas (mayor de 6).
De los 31 hemogramas realizados se obtuvieron elementos patológicos en 12 pacientes: 10 con alteración en el número de plaquetas (normal entre 150.000 y 450.000 elementos/mm3), uno con leucocitosis elevada y otro con hiperplaquetosis y leucocitosis simultánea, el resto de los hemogramas fueron normales.
En los pacientes que se presentaron clínicamente con sepsis, el hemograma y la PCR al inicio del cuadro fueron normales en algunos casos s (Tabla 4).
Todas las cepas fueron sensibles a vancomicina y trimetoprim-sulfametoxasol, una cepa fue resistente a gentamicina y presentaron resistencia variable a eritromicina y clindamicina (tablas 5 y 6).


En este período se registraron tres fallecimientos entre los 33 pacientes, sólo uno en lo inmediato a causa de sepsis con fallo multiorgánico, los dos casos restantes fallecieron en forma alejada y de causa no atribuible a su infección por SAMR comunitario.
Comentarios
- Se diagnosticó infección a SAMR comunitario en 0,4% de los recién nacidos vivos en el período estudiado.
- La forma de presentación habitual, al igual que en la literatura, fue la cutánea (14,15) siendo la lesión anatómica básica producida por este germen un exudado piógeno o un absceso.
- Ningún paciente presentó clínica dentro de las primeras 24 horas de vida, si bien se ha descrito en la bibliografía internacional un caso en el que en el primer día de vida el neonato presentó hemocultivos positivos para SAMR igual que su madre, presentándose en la clínica deprimido, febril, con dificultad respiratoria. Su madre tenía rotura prolongada de membranas y elementos de corioamnionitis (16). Aunque no causa en forma habitual sepsis neonatal temprana, al ser un germen comensal vaginal algunos autores señalan que debe ser considerado como potencial agente patógeno (17).
- 18 de los 33 recién nacidos diagnosticados permanecieron junto a su madre, en el resto el cuadro clínico fue de tal magnitud que requirieron internación en sectores de mayor complejidad.
- Es importante destacar que en la mayoría de los casos se pudo evidenciar la existencia de noción de contacto de probable infección estafilocócica en el embarazo y periparto, por lo que se deben optimizar las medidas para realizar un diagnóstico y tratamiento en forma temprana y adecuada con el fin de evitar complicaciones a la madre y disminuir la posibilidad de contagio al recién nacido. Al alta se instruía a la madre, contactos y convivientes de medidas de higiene y control de infección, así como la realización de consulta temprana ante la aparición de nuevas lesiones.
- Es importante poder determinar factores de riesgo que orienten a un peor pronóstico, pero ni los antecedentes personales ni la paraclínica han demostrado estar relacionados con la posibilidad de una enfermedad más invasiva en nuestra población. Algunas publicaciones intentan demostrar que en realidad son pocos los casos en que no se puede demostrar ningún factor de riesgo de contraer este germen (18,19), pero no en cuanto a cuál caso es potencialmente más grave (20,21).
- El patrón de susceptibilidad continúa siendo igual para trimetoprim-sulfametoxasol y vancomicina. No se ha encontrado resistencia a este antibiótico como está ocurriendo en otros países. Tenemos un caso de resistencia a la gentamicina y 31% de resistencia inducible a la clindamicina. En tres casos el germen presentó resistencia total a la clindamicina no encontrada en las publicaciones nacionales previas (1), lo cual limita aún más el uso de este antibiótico como tratamiento inicial en estas afecciones.
- Se continúa con la vigilancia de los casos que continúan ingresando con el fin de poder determinar factores posibles de riesgo, así como el seguimiento de la susceptibilidad a los antibióticos.
Agradecimiento
Al laboratorio de bacteriología del CHPR y a las Dras. Gabriela Algorta, Mónica Pujadas y Mara Castro por su colaboración en la realización de este trabajo.
Referencias bibliográficas
1. Herold B, Immergluck L, Maranan M, Lauderdale D, Gaskin R, Boyle-Vavra S, et al. Community-acquired methicillin resistant Staphylococcus aureus in children with no identified predisposing risk. JAMA 1998; 279 (8): 593-8.
2. Buescher S. Community-acquired methicillin resistant Staphylococcus aureus in pediatrics. Curr Opin Pediatr; 17 (1): 67-70.
3. Hunt C, Dionne M, Delorme M, Murdock D, Erdrich A. Four pediatric deaths from community- acquired methicillin resistant Staphylococcus aureus Minnesota and North Dakota, 1997-1999. JAMA 1999; 282 (12): 1123-5.
4. Nakamura M, Rohling K, Shashaty M, Hongzhou Lu, Yiwei Tang, Kathryn E. Prevalence of methicillin resistant Staphylococcus aureus nasal carriage in the community pediatric population. Pediatr Infect Dis J 2002; 21 (10): 917-21.
5. Prego J, Galiana A, Pujadas M, Almada K, Boulay M, Carugati MJ, et al. Infecciones de piel y partes blandas en pacientes ambulatorios. Arch Pediatr Urug 2004; 75 (4): 300-6.
6. Galiana A. Infección por Staphylococcus aureus meticilino resistente adquirido en la comunidad. Arch Pediatr Urug 2003; 74 (1): 26-9.
7. Savio E, Medina J. Consideraciones clínicas y directivas terapéuticas en las enfermedades producidas por SAMR comunitario. Montevideo: MSP, 2004
8. Facultad de Medicina (Uruguay). Instituto de Pediatría; Ministerio de Salud Pública (Uruguay). Centro Hospitalario Pereira Rossell. Hospital Pediátrico. Guías de diagnóstico y tratamiento. Impétigo. Abscesos y forúnculos. Celulitis. Osteoartritis aguda. Montevideo, jul. 2004.
9. Marcinak J, Arthur L. Treatment of community-acquired methicillin resistant Staphylococcus aureus in children. Curr Opin Infect Dis 2003; 16 (3): 265-9.
10. Kaplan S. Treatment of community-associated methicillin resistant Staphylococcus aureus infections. Pediatr Infect Dis J 2005; 24 (5): 457-8.
11. Chavez-Bueno AS, Bozdogan B, Katz K, Bowlware K, Cushion N, Cavuoti D, et al. Inducible clindamycin resistance and molecular epidemiologic trenes of pediatric community-acquired methicillin resistant Staphylococcus aureus in Dallas, Texas. Antimicrob Agents Chemother 2005; 49 (6): 2283-8.
12. Crawford S, Daum R. Epidemic community-associated methicillin-resistant Staphylococcus aureus modern times for an ancient pathogen. Pediatr Infect Dis J 2005; 24 (5): 459-60.
13. Young TE, Mangum B. Neofax: A Manual of Drugs Used in Neonatal Care. 18 ed. Raleigh: Acorn Publishing, 2005.
14. L Heriteau F, Lucet J, Scanvic A, Bouvet E. Community-acquired methicillin-resistant Staphylococcus aureus and familial transmission. JAMA 1999; 282 (11): 1038-9.
15. Lee M, Rios A, Fonseca M, Mejias A, Cavuoti D, Mccracken G, et al. Management and outcome of children with skin and soft tissue abscesses caused by community-acquired methicillin resistant Staphylococcus aureus. Pediatr Infect Dis J; 23 (2): 123-7.
16. Eckhardt C, Halvosa J, Ray S, Blumberg H. Transmisión of methicillin-resistant Staphylococcus aureus in the neonatal intensive care unit from a patient with community-acquired disease. Infect Control Hosp Epidemiol 2003; 24 (6): 460-1.
17. Issacs D, Fraser S, Hogg G, Li H. Staphylococcus aureus infections in australasian neonatal nurseries. Arch Dis Child Fetal Neonatal 2004; 89 (4): F331-F335.
18. O’Connell N, Humphreys H, Pidgeon C, Smyth. Absence of risk factors for community MRSA. Clin Microbiol Infect 2003; 9 (6): 578-9.
19. Campbell A, Bryant K, Stover B, Marshall GS. Epidemiology of methicillin-resistant Staphylococcus aureus at a childrens hospital. Infect Control Hosp Epidemiol 2003; 24 (6): 427-30.
20. Purcell K, Pharm D, Fergie J. Epidemic of community-acquired methicillin-resistant Staphylococcus aureus infections. A 14 year study at Driscoll Childrens Hospital. Arch Pediatr Adolesc Med 2005; 159 (10): 980-5.
21. Ladhani S, Konana O, Mwarumba S, English M. Bacteraemia due to Staphylococcus aureus. Arch Dis Child 2004; 89 (6): 568-71.
Correspondencia: Dra. Verónica Parodi.
Luis Piera 2053/803. Montevideo, Uruguay.
Correo electrónico: vparodi@montevideo.com.uy