Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.76 no.4 Montevideo dic. 2005
CASO CLÍNICO
Arch Pediatr Urug 2005; 76(4) :312 -318
Displasia arritmogénica del ventrículo derecho
DRES. ANA ELENA MAZZULLA ALBISU 1, ROSANNA MOSCATELLI 1, PEDRO CHIESA 2, ALICIA GARCíA 3
1. Postgrado Pediatría “B”.
2. Cardiólogo Pediatra.
3. Prof. Adj. Clínica Pediátrica “B”.
Centro Hospitalario Pereira Rossell.
Clínica Pediátrica B, Prof. Dra. Alicia Montano.
Fecha recibido: 9 de setiembre de 2005.
Fecha aprobado 31 de enero de 2006.
Resumen
Se presenta el caso clínico de un escolar de 11 años que ingresó al Servicio de Pediatría B con diagnóstico de síncope. El electrocardiograma mostró episodios de extrasístoles ventriculares monomorfas, el Holter y la ergometría mostraron taquicardia ventriculares monomorfas autolimitadas. Se plantea el diagnóstico de displasia arritmogénica del ventrículo derecho (DAVD). Se efectuó estudio electrofisiológico con angiografía de ventrículo derecho y ventrículo izquierdo. Se realiza ablación del circuito de la taquicardia ventricular siendo ésta efectiva y sin complicaciones. El objetivo de presentar este caso clínico es mostrar una causa poco frecuente de síncope de origen cardíaco como es la DAVD.
Palabras clave: DISPLASIA VENTRICULAR DERECHA ARRITMOGÉNICA
TAQUICARDIA VENTRICULAR
SÍNCOPE
Summary
The clinic case of an eleven years old schoolboy which was admitted to the Paediatrics B Unit with a syncope diagnostic, it’s presented. The electrocardiogram (ECG) showed episodes of self-limited monomorphic ventricular extrasystole. The diagnosis of arrhythmogenic right ventricular dysplasia (ARVD) was reached. An electrophysiological study with angiography was done as well as an ablation of the ventricular tachycardia circuit, which was successful. The point of presenting this clinic case is to show a rare cause of the cardiac syncope, like the Arrhythmogenic right ventricular dysplasia (ARVD).
Key words: ARRHYTHMOGENIC RIGHT VENTRICULAR DYSPLASIA
TACHYCARDIA, VENTRICULAR
SYNCOPE
Introducción
El síncope se define como la pérdida súbita y transitoria (menor de un minuto) de la conciencia y tono postural debida a un deterioro reversible de la función cerebral, por reducción de la perfusión cerebral e hipoxia consecuente con recuperación espontánea y completa. Tipos de síncope: vasovagal, neurológico, cardiogénico, metabólico. Pueden existir pródromos que sugieran un síncope vasovagal. La presencia de determinados pródromos (visión borrosa, palidez, náuseas, vómitos, inestabilidad) no descarta otras etiologías. Durante el episodio existe pérdida de conocimiento de breve duración, menor a un minuto, hipotonía, hiporreflexia, hipotensión, bradicardia y pueden existir movimientos tónico-clónicos. Después del evento puede existir despertar, alerta con recuperación espontánea y completa o persistir con trastorno de conciencia (1). El síncope representa el 1,3% de las consultas en urgencia pediátrica (1). De etiología benigna generalmente, puede constituir un signo premonitorio de enfermedad grave (1-3). Es raro en menores de 6 años. La incidencia por sexo es 1=1. Se estima que 15% de los niños presentará un episodio sincopal entre los 8 y 18 años (tabla 1).
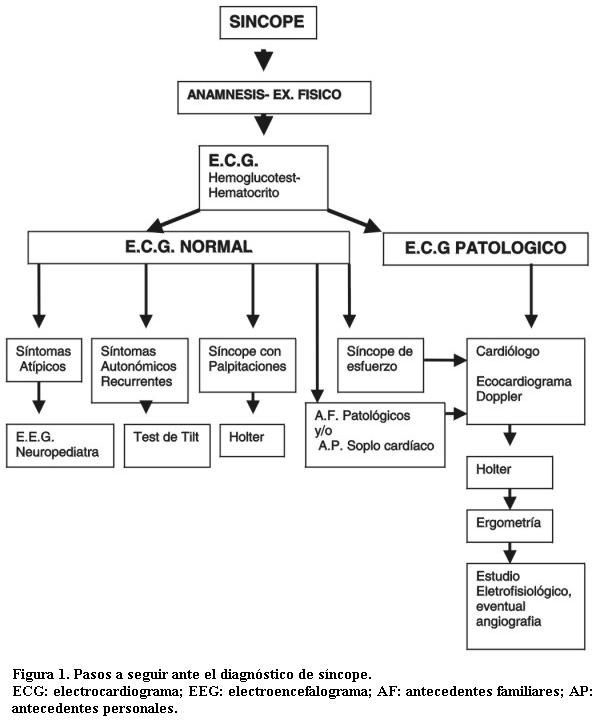
Dada la diversidad de enfermedades que pueden producir episodios sincopales, resulta beneficioso realizar un minucioso interrogatorio, examen físico y un algoritmo de estudio, para luego solicitar demás estudios paraclínicos (figura 1).
El síncope vasovagal es la causa más frecuente en niños y adolescentes sanos, con una incidencia de 33 a 70% (1), siendo un trastorno benigno autolimitado, y el diagnóstico es siempre clínico (1,2,4,5).
El síncope de origen cardíaco es raro en la infancia, con riesgo potencial de vida (1,2,4). Las causas son las arritmias, tanto las bradiarritmias como las taquiarritmias, y las cardiopatías estructurales.
Dentro de las taquiarritmias, como causa rara, se encuentra la displasia arritmogénica del ventrículo derecho (DAVD) (1,5). Ésta se define como una miocardiopatía infiltrativa, en la que el tejido miocárdico es reemplazado por tejido graso o fibrograso (6,7). Afecta en especial al ventrículo derecho, con disminución de los elementos contráctiles de la pared (6). Es poco frecuente, de etiopatogenia desconocida y es la principal causa de muerte súbita en sujetos jóvenes. Afecta principalmente al sexo masculino (5,7).
Su incidencia y prevalencia en la población general es desconocida (6). Suele existir asociación familiar. Con el análisis del ligamiento se han identificado varios locus en diferentes cromosomas, que indican que esta enfermedad es genéticamente heterogénea (8). Se identificaron mutaciones específicas en los genes de la desmoplaquina, la plakoglobina y el gen receptor de rianodina (8). Por lo tanto la DAVD puede resultar de una variedad de mecanismos genéticos, y especialmente parece ser un trastorno de proteínas comprometidas en la adhesión celular y la liberación de calcio (8).
Los pacientes presentan con frecuencia arritmias ventriculares sintomáticas, en especial taquicardias ventriculares, sostenidas o no.
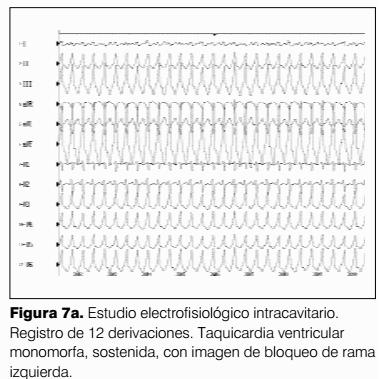
Lo típico, es una taquicardia ventricular (TV) con imagen de bloqueo completo de rama izquierdo (6,7).
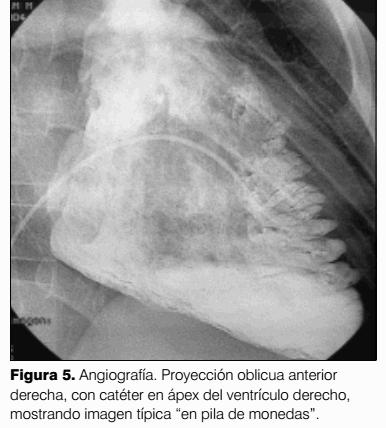
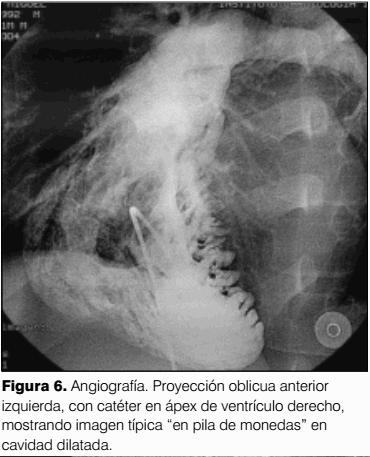
Debe sospecharse sistemáticamente, en pacientes con arritmias ventriculares originadas en el ventrículo derecho, especialmente si se acompaña de disfunción ventricular (9). Se debe realizar un protocolo de estudio: consulta con cardiólogo, electrocardiograma, Holter, ergometría, ecocardiograma y resonancia nuclear magnética (RNM) torácica o angiografía de ventrículo derecho, el cual pondrá de manifiesto dilatación e hipoquinesia de dicha cámara, con trabeculación “en pila de monedas” (patognomónico de DAVD) (10).
En cuanto al tratamiento, debe ser individualizado, con el fin de suprimir la arritmia ventricular, evitar la muerte súbita por esta causa, y en casos poco frecuente tratar la insuficiencia cardíaca derecha, si existiere (6).
En la bibliografía revisada, las posibilidades terapéuticas son:
1) farmacológicas, con beta bloqueantes (sotalol) o amiodarona;
2) la ablación con radiofrecuencia del circuito de la taquicardia ventricular, la cual tiene, sin embargo, limitaciones importantes en aquellos pacientes que presentan morfologías múltiples de taquicardia ventricular (originadas en múltiples focos) en etapas avanzadas de esta enfermedad (9);
3) los cardiodesfibriladores automáticos implantables (CDAI) estarían indicados en: TV multifocal, TV no controlada por ablación por radiofrecuencia (ARF), recurrencia de TV, incluso con una o más sesiones de ARF exitosas;
4) cuando todos los medios anteriores han demostrado ser ineficaces se plantea el trasplante cardíaco (9).
Pronóstico: la incidencia de paro cardíaco fluctúa entre 0 y 13 % a 8 años de plazo. La recurrencia de taquicardia ventricular es aproximadamente 70%, en especial en relación con el ejercicio. El marcador de mal pronóstico es la presencia de dilatación ventricular con insuficiencia cardíaca derecha o izquierda con riesgo de desencadenar fibrilación ventricular (7).
Caso clínico
MM, 11 años, sexo masculino, raza blanca, medio socioeconómico y cultural deficitario, de Montevideo. Antecedentes familiares: nada a destacar. Antecedentes personales: asma intermitente.
Motivo de consulta: cinco días antes del ingreso presentó al caminar vértigo objetivo, palidez, pérdida de conocimiento y del tono postural, de breve duración con recuperación completa espontánea. Agrega dolor retroesternal tipo puntada, de moderada intensidad, que aparece en el reposo. Asocia palpitaciones y malestar general. Consulta en policlínica periférica, es enviado al Departamento de Emergencia Pediátrica (DEP) del Centro Hospitalario Pereira Rossell (CHPR), no realizándose en ese momento estudios ni tratamiento, y enviado a domicilio.
Dado que persiste con dolor retroesternal, palpitaciones y malestar general, consulta otra vez e ingresa.
En el examen físico; se destaca, buen estado general, eupneico. Piel y mucosas normocoloreadas. Peso 28.200 g (percentil 5-10). Talla 128 cm (percentil 3).
Cardiovascular: choque de punta en 5º espacio intercostal línea medio clavicular.
Ritmo irregular de 56 latidos por minuto, con extrasístoles. No soplos.
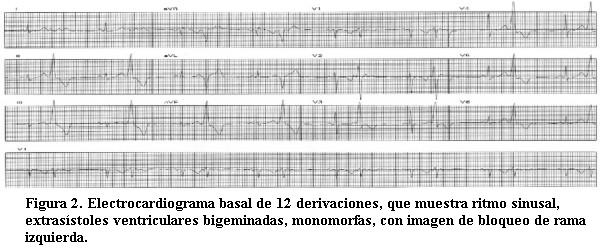
Buen relleno capilar. Pulsos periféricos presentes bilaterales simétricos, alternantes en amplitud, que se reproducen a la auscultación. Presión arterial: 100/60 mmHg. Se realiza electrocardiograma que muestra ritmo sinusal con una frecuencia aproximada de 50 latidos por minuto. Se observan extrasístoles ventriculares monomorfas bigeminadas (figura 2).
Durante la internación, en las primeras 48 horas persiste con dolor retroesternal y palpitaciones.
La radiografía de tórax es normal; el ecocardiograma Doppler color muestra dilatación de cavidades cardíacas izquierdas. FEVI levemente disminuida de 51%. Bigeminismo durante todo el estudio. No cardiopatía estructural.
Holter: ritmo sinusal interrumpido por frecuentes episodios de extrasístoles ventriculares monomorfas, aisladas y repetitivas; corrida de taquicardia ventricular monomorfas no sostenidas (figura 3).
Se solicita nuevo ecocardiograma Doppler que muestra cavidades cardíacas y contractilidad normal.
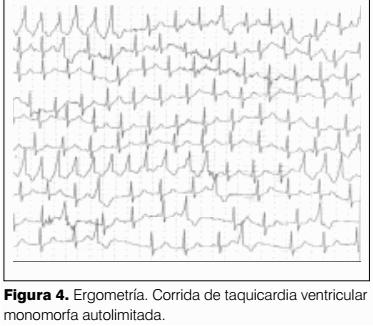
Ergometría: desencadena episodios de taquicardia ventricular autolimitada; dos intraesfuerzo y dos en postesfuerzo inmediato que obligan a suspender la prueba (figura 4). Se plantea como posible diagnóstico DAVD. El paciente permanece internado en Cuidados Intermedios (CI). Monitorizado. Saturometría ventilando espontáneamente al aire (VEA). 96-97%. Frecuencia respiratoria 20 rpm.
Frecuencia cardíaca 44-51 cpm. Presión arterial 80/50 mmHg. Lúcido, bien perfundido. Asintomático. En el monitor muestra ritmo bigeminado. Se realiza estudio electrofisiológico con cineangiocoronariografía en el Instituto de Cardiología Infantil (ICI). La ventriculografía derecha es compatible con DAVD ya que se observa imagen típica “en pilas de moneda” (figuras 5 y 6).
Mediante catéteres de estimulación endocavitarios y siguiendo un protocolo de estimulación ventricular (11) con series de ocho estímulos con el acoplamiento de extrasístoles cada vez con menor intervalo, en ápex y luego en tracto de salida del ventrículo derecho, se induce taquicardia ventricular monomorfa sostenida sin repercusión hemodinámica. Durante la misma se marca selectivamente determinados sectores del tracto de salida del VD (los más típicamente involucrados en la génesis de esta arritmia) hasta localizar un punto en el cual la morfología de los complejos es exactamente igual a los de la taquicardia. Allí se aplican impulsos de radiofrecuencia controlados por temperatura e intensidad hasta lograr el cese de la taquicardia y su paso a ritmo sinusal sin extrasístoles. (figura 7).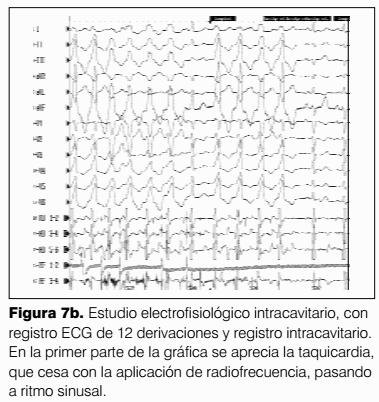
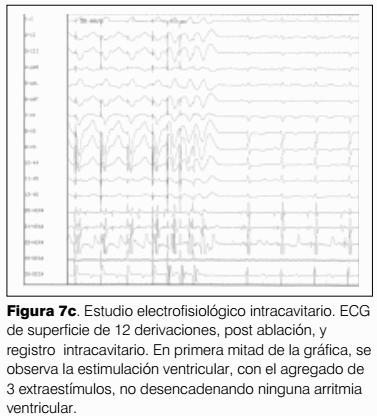
La evolución inmediata es buena; no presenta arritmias ni complicaciones hemodinámicas y estabilidad cardiorrespiratoria. No hay complicaciones en zona de abordaje.
Dada su estabilidad se decide traslado a CI y monitorización por 48 horas previo al alta a domicilio. En CI: lúcido, VEA. Frecuencia cardíaca de 120-130 cpm. Ritmo regular, bien perfundido. Normotenso. Hemodinámica estable. Visto por cardiólogo, otorga alta cardiológica con control en un mes en policlínica. Este paciente tiene alto riesgo por el medio socioeconómico deficitario, por lo que es importante controles regulares. El paciente es controlado en policlínica de cardiología bajo tratamiento con sotalol de mantenimiento. A un año de efectuada la ablación se mantiene asintomático con electrocardiograma y ergometría sin extrasístoles ventriculares.
Discusión
El presente caso corresponde a un niño de 11 años que debuta con un síncope, detectándose taquicardia ventricular derecha monomorfa sin afección del ventrículo izquierdo.
Se sospecha el diagnóstico de DAVD dadas las características clínicas y electrocardiográficas de la taquiarritmia y se confirma a través de exámenes complementarios. Se realiza estudio electrofisiológico; con ablación por radiofrecuencia del foco ectópico en el tracto de salida del ventrículo derecho, siendo efectiva en este paciente, quedando en ritmo sinusal sin extrasístoles ventriculares. Igualmente las arritmias ventriculares pueden generarse de otras áreas. Dado el riesgo aumentado de muerte súbita por arritmias ventriculares y el potencial para una progresión acelerada de la enfermedad, se debe aconsejar a los pacientes con DAVD que eviten realizar ejercicios vigorosos o participar en deportes competitivos (8,12).Dada la base genética para este trastorno es importante el asesoramiento para los familiares y se recomienda efectuar un screening en los familiares de primer grado: consulta con cardiólogo, electrocardiograma, Holter, ergometría y ecocardiograma (8,12).
El síncope cardiogénico es poco frecuente en la infancia, con riesgo potencial de vida (1).
La presentación de este caso clínico tiene un doble objetivo: por un lado mostrar una causa poco frecuente de síncope de origen cardíaco como es la displasia arritmogénica del ventrículo derecho, y su forma de presentación como síncope. La forma clínica más frecuente de esta entidad es aquella que se manifiesta por episodios de taquicardia ventricular monomorfa sostenida. Sin embargo, en ocasiones puede provocar síncope o incluso muerte súbita (9).
El otro objetivo de esta presentación es la importancia de realizar una correcta anamnesis, examen físico y un ECG a todo paciente que presente un episodio sincopal y posteriormente un correcto algoritmo de estudio (13,14).
Conclusiones
Esta presentación pretende enfatizar la importancia de realizar en todo paciente que presenta un episodio sincopal una correcta anamnesis, examen físico y un electrocardiograma, ya que el síncope puede deberse a una alteración estructural cardíaca como es la DAVD.
Un síncope sin pródromo o que aparece ante el esfuerzo es, hasta demostración de lo contrario, un síntoma de enfermedad cardiaca grave.
La taquicardia ventricular en pacientes jóvenes en quienes se sospeche un origen ventricular derecho puede sugerir la presencia de displasia arritmogénica del ventrículo derecho y debe ser estudiada de manera sistemática ya que la evolución clínica puede ser a la muerte súbita. El tratamiento debe ser individualizado y se realizará asesoramiento a los familiares.
Agradecimiento
Dr. Pedro Chiesa.
Citas bibliográficas
1. De Leonardis D. Síncope. En: Bello O, Sehabiague G, Prego J, De Leonardis D. Pediatría Urgencias y Emergencias. Montevideo: Bibliomédica, 2002: 184-204.
2. Lewis DA, Dhala A. Síncope en el paciente Pediátrico: Perspectiva del Cardiólogo. Clin Pediatr Norteam 1999; 2: 225-40.
3. Mansourati J. Revisión Diagnóstica del Síncope. [ en línea]. Rev. Inst. Med. Sucre 2003 < http://www.inmedsuc.com.mx/Especialidades/medinter 8.htm > [consulta: 20 May 2004].
4. López MS, Silvestre E, Di Santo M, Arroyo H, Capella H. Síncope en la infancia y la adolescencia. Arch Argent Pediatr 1998; 96(1): 46-9.
5. Velasco VM, Rosas F, López JF, Carrillo G, Cassalett G, Slotkus ST. Síncope Neurocardiogénico en población pediátrica. Arch Inst Cardiol Mex 1999; 69 (4): 350-5.
6. Domínguez Rodríguez A, Barragán Acea A, García González MJ, Lara Padrón A, De Armas Trujillo D. Miocardiopatía Ventricular derecha: un diagnóstico a tener en cuenta. [en línea]. An Med Interna 2001; 18 (6): 45-9 < http://scielo.isciii.es/scielo.php. > [consulta: 21 May 2004].
7. Pontificia Universidad Católica (Chile). Extrasistolía Ventricular: Displasia Arritmogénica de Ventrículo derecho. En: Diagnóstico Electrocardiográfico de las Taquicardias [en línea]. Santiago: Pontificia Universidad Católica de Chile, 2002 <http://harvey.med.puc.cl/taquicardias/tv6.html> [consulta: 21 May 2004 ]
8. Indik JH, Marcus FI. Miocardiopatía/ displasia Arritmogénica del Ventrículo derecho [en línea ]. First Internacional Symposium on Arrhythmogenic Right Ventricular Dysplasia, 2005, Abril; Arizona Tucson, EEUU. < www.arvd-symposium.org > [consulta: 8 abr 2005].
9. Rigel Martínez U, Colin Lizalde L, Guevara Valdivia M, Iturralde P, Rodríguez I. Taquicardia ventricular asociada a disfunción del ventrículo derecho aislada como indicador de displasia arritmogénica del ventrículo derecho. Arch Inst Cardiol Mex 2001; 71 (4): 324-9.
10. Merino J, Peinado R, Jiménez Borreguero LJ, Echeverría I, Ramírez LJ, Sobrino JA. Alteraciones electrocardiográficas sugestivas de displasia arritmogénica del ventrículo derecho. Rev Esp Cardiol 2000; 53 (11): 1527-8.
11. Zipes D. Clinical intracardiac electrophysiological and catheter ablation procedures. J Am Col Cardiol 1995; 26: 555-73.
12. Wichter T, Paul M, Breithardt G. Tratamiento antiarrítmico en la Miocardiopatía/ Displasia Arritmogénica del Ventrículo Derecho: Drogas, ablación con catéter o CDI. [ en línea ]. First Internacional Symposium on Arrhythmogenic Right Ventricular Dysplasia. 2005, Abril; Munster, Alemania.< www.arvd-symposium.org > [consulta: 8 abr. 2005].
13. Nagashima M, Raba R, Goto M, Nishabata K, Pagano Y. Exercise – induced ventricular tachycardia without demonstrable Herat disease in childhood. Acta Paediatr Jpn 1996; 38 (5): 495-9.
14. Memoria M. Health Systems. Los trastornos Cardiovasculares. El Síncope. [artículo en línea ]. < http://www.mmhs.com/clinical/peds/spanish/cardiac/syncope.htm. / > [ consulta. 20 May 2004 ].
15. Dumas Rossi E, Radrigán VF, Arnaiz Gómez P, Heusser Risopatrón F, Chamorros Spikin G, Becerra GS, et al. Prueba de inclinación en la evaluación del síncope o presíncope de etiología no precisada en niños y adolescentes. Rev Chil Pediatr 1995; 66 (1): 13-8.
16. Kanter RJ. Syncope and Sudden Death. In: Garson A, Bricker JT, Fisher DJ, Neish SR. The Science and Practice of Pediatric Cardiology. Baltimore: Williams & Wilkins, 1990: 2169-99.
17. Fyler DC. Nada’s Pediatric Cardiology. Philadelphia: Hanley & Belfus, 1992.
18. Vignolo Puglia WH, Freire Colla DL, Rivara Urrutia D, Lujambio Grene M, Rabiza Bruno TA, Oliveira G, et al. Displasia arritmogénica del ventrículo derecho. Rev Urug Cardiol 1997; 12(2): 147-59.
19. Around Pediheart: Right Ventricular Dysplasia. Pediatr Cardiol 2001; 22 (4): 320.
20. De Sotto ED, Falcon González H, Benito Bartolomé F. Síncope. En: Manual de diagnóstico y terapéutica en pediatría. 3 ed. La Paz-Madrid: Publires, 1996: 70-71.
21. Corrado D. Arrhythmogenic right ventricular cardiomyopathy: diagnosis, prognosis and treatment Heart 2000; 83: 588-95.
Correspondencia: Dra. Ana Mazzulla
E-mail: aema@mednet.com.uy