Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.74 no.4 Montevideo dic. 2003
Lupus eritematoso sistémico en niños y adolescentes.
Características clínicas, inmunológicas y evolutivas.
Análisis y consideraciones terapéuticas
DRES. MARINA CAGGIANI 1, GUILLERMO GAZZARA 2
1. Ex Profesor Adjunto de Clínica Pediátrica “C”. Nefrólogo Pediatra de la Policlínica de Nefrología y Vejiga Neurógena. Centro Hospitalario Pereira Rossell. Montevideo. Uruguay.
2. Ex Profesor Agregado de Clínica Pediátrica “A”. Ex Jefe de la Policlínica de Nefrología y Vejiga Neurógena. Centro Hospitalario Pereira Rossell.
Montevideo. Uruguay.
Fecha recibido 9/ 9/ 03
Fecha aprobado 24/ 11/ 03
Resumen
El lupus eritematoso sistémico (LES) es una enfermedad de base genética y patogenia autoinmune de evolución crónica. Si bien es una afección de baja prevalencia en niños y adolescentes, 20-30% se inician en esta etapa de la vida.
Se realizó un análisis retrospectivo de 18 casos de LES atendidos en una policlínica nefrológica del Hospital Pereira Rossell en el período julio de 1989 a julio de 2001; características clínicas de la enfermedad, alteraciones inmunológicas, evolución y complicaciones.
El 66% de los pacientes fueron de sexo femenino, la edad media de presentación fue de 11 años (r: 3a10m – 14a11m).
El 89% de los casos presentaron compromiso multisistémico grave. La fiebre, repercusión general y las manifestaciones cutáneas se presentaron en el 89%; las manifestaciones articulares en el 67%; en el 89% se observó compromiso nefrológico; en el 22% manifestaciones respiratorias; 22% compromiso cardiovascular; en el 16,6% manifestaciones neurológicas. Las alteraciones hematológicas se observaron en el 100% de los casos.
Los anticuerpos antinucleares fueron positivos en el 94,4%, los anticuerpos anti DNA nativo estuvieron elevados en el 94%, la complementemia se encontró descendida en el 94%.
Se realizó un seguimiento de 1 semana-17 años con una media de 5 años 5 meses.
Todos los enfermos fueron tratados con corticoides, 9 recibieron bolos de metilprednisolona. Los inmunosupresores se utilizaron en 16 pacientes: ciclofosfamida y/o azathioprina.
Fallecieron dos enfermos (11%), un caso se encuentra en remisión sin tratamiento, nueve pacientes en remisión con tratamiento, en actividad cuatro pacientes; se perdieron de seguimiento dos pacientes luego de dos y tres años estando en remisión con tratamiento.
Las complicaciones infecciosas se observaron en el 44%, el sindrome de anticuerpos antifosfolípidos en el 28%, la insuficiencia medular en el 22%, gastroduodenitis en el 16%, glaucoma en el 11%.
Se jerarquiza la importancia del diagnóstico precoz y tratamiento adecuado por equipo multidisciplinario para mejorar el pronóstico de esta severa enfermedad.
Palabras clave: LUPUS ERITEMATOSO SISTÉMICO
Summary
Systemic lupus erythematosus is an autoimmune disorder on a background of genetic predisposition with chronic evolution.
The illness prevalence is low in childhood and adolescence; 20-30% begin in this age.
A retrospective analysis of 18 patients followed in a Nephrology Service of the Hospital Pereira Rossell between July 1989 – July 2001 is presented; clinical and immunological features, pathological findings, course and complications.
66% were female, the mean age at diagnosis was 11 years (r: 3y10m-14y11m).
89% presented severe multysistemic involvement. Fever, weakness, malaise and cutaneous involvement were seen in 89%, arthritis in 67%, nephrologic disease in 89%, cardiovascular involvement in 22%, respiratory disease in 22%, central nervous system manifestations in 16,6%. Hematologic abnormalities were seen in 100% of the patients.
Antinuclear antibodies were increased in 94,4%, anti ds DNA were positive in 94%, hypocomplementemia was found in 94%.
The follow up was of 1 week – 17 years (x: 5y 5m).
All the patients received corticosteroids, 9 methylprednisolone bolus. Inmunosupresors were indicated in 16 patients: cyclophosphamide and/or azathioprine.
Two patients died (11%), is in remission without treatment one patient, in remission with treatment nine patients, in activity four cases. Two patients were lost of follow up after two and three years; they were in remission under treatment.
Infectious diseases were seen in 44%, antiphospholipid syndrome in 28%, bone marrow insufficiency in 22%, gastroduodenits in 16%, glaucoma in 11%.
We emphasize the importance of an early diagnosis and adecuate treatment by a multidisciplinary staff to improve the prognosis of this severe illness.
Key words: LUPUS ERYTHEMATOSUS, SYSTEMIC
Introducción
El lupus eritematoso sistémico (LES) es una enfermedad de base genética y de patogenia autoinmume, de evolución crónica, poco frecuente en el niño. Su reconocimiento, tratamiento precoz y adecuado mejoran el pronóstico de esta enfermedad multisistémica.
El 20-30% de los LES se inician en la primera o segunda década de la vida (1). La incidencia anual aproximada en EE.UU. sería de 0,6 casos/100.000 niños; con una prevalencia de 5-10/100.000 niños (2).
En el niño y en el adolescente son más frecuentes las formas graves de presentación con manifestaciones: nefrológicas, neurológicas, respiratorias, cardiovasculares, hematológicas; lo que conlleva la necesidad de tratamientos inmunosupresores habitualmente enérgicos y prolongados para mejorar el pronóstico. El control clínico y de laboratorio en forma periódica y una buena adherencia al tratamiento son fundamentales para lograr una evolución satisfactoria en una enfermedad con frecuentes complicaciones.
El objetivo de este trabajo es realizar un estudio descriptivo retrospectivo de los pacientes atendidos en una policlínica nefrológica del Hospital Pereira Rossell (HPR) con LES.
Material y método
Se analizaron las historias clínicas de 18 pacientes atendidos en una policlínica nefrológica del HPR con LES en el período comprendido entre julio de 1989 y julio de 2001: edad de presentación, manifestaciones clínicas, estudios de laboratorio, evolución y complicaciones.
El diagnóstico de LES se realizó según los criterios de la Academia Americana de Reumatología (ARA) de 1982 (3) (tabla 1). El paciente debía reunir cuatro o más criterios simultáneos o sucesivos; estos criterios tienen una sensibilidad y especificidad de 96%.
Según la severidad de las manifestaciones clínicas el LES se clasificó según Dubois (4) en leve o severo (tabla 2).
Las glomerulopatías se clasificaron según el criterio de la Organización Mundial de la Salud (tabla 3).
Se consideró remisión a la ausencia de signos clínicos de enfermedad, función renal normal, orina normal o proteinuria secuelar (menor a 10 mg/m2/h), anticuerpos antiADN negativos.
Resultados
En lo que respecta al sexo el 67% (12 pacientes) fueron de sexo femenino y 33% de sexo masculino.
La edad de presentación osciló entre 3 años 10 meses y 14 años 11 meses, con una media de 11 años; 33% de los pacientes estuvieron comprendidos entre 3-10 años; 67% entre 10-15 años.
Con respecto a la raza 16 niños fueron de raza blanca y dos de raza negra.
Dos casos presentaban enfermedad neurológica previa: un caso de epilepsia con retardo neurosíquico tratado con fenobarbital y comitoína, un caso de encefalopatía crónica tratada con fenobarbital, difenilhidantoína y clonazepan.
No se registraron casos con antecedentes familiares de lupus; en un caso había antecedentes familiares de artritis reumatoidea.
Clínica
- Fiebre y repercusión general: 16/18 (89%).
- Artritis: 12/18 (67%).
- Manifestaciones cutáneas: 16/18 (89%).
- Eritema malar: 11/18 (61%).
- Vasculitis: 7/18 (39%).
- Erupción inespecífica: 4/18 (22%).
- Manifestaciones respiratorias: 4/18 (22%).
- Derrame pleural: 2/18 (11%).
- Neumonitis: 1/18 (5,5%).
- Hemorragia pulmonar: 1/18 (5,5%).
- Hipertensión pulmonar: 1/18 (5,5%).
- Manifestaciones cardiovasculares: 4/18 (22%).
- Pericarditis: 2/18 (11%).
- Endocarditis Libman Sacks: 1/18 (5,5%).
- Manifestaciones neurológicas: 3/18 (16,6%).
- Corea: 2/18 (11%).
- Neuritis óptica: 1/18 (5,5%).
- Mielitis transversa: 1/18 (5,5%).
- Manifestaciones nefrourológicas: 16/18 (89%).
- Síndrome nefrótico con hipertensión arterial y/o insuficiencia renal: 8/16. De estos casos, siete correspondieron a GNPD tipo IV y un caso a una GN mesangial tipo II aunque debe señalarse que se trató de una biopsia tardía bajo tratamiento. Dada la evolución desfavorable esta paciente se rebiopsió constatándose un GNPD tipo IV.
- Proteinuria, leucocituria, hematuria (micro o macroscópica): 6/16. Los resultados anatomopatológicos mostraron: una GN mesangial tipo II, una GNPF tipo III, una GNPD tipo IV, una GN membranosa tipo V. En un caso la biopsia renal fue en blanco y la paciente se negó a reiterarla y en un caso no se realizó biopsia ya que pasó a un centro de adultos previo a la misma.
- Examen de orina normal: 1/16. La biopsia renal mostró una GN mesangial tipo II.
Un paciente presentó macrohematuria con coágulos acompañada de un síndrome urinario bajo constatándose en la tomografía computada helicoidal un engrosamiento global de la pared vesical sin imágenes vegetantes. - Manifestaciones hematológicas: 18/18 (100%).
Anemia (Hb < 10,5 g% en menores de 6 años; <11 g% en mayores de 6 años): 15/18 (83%). - Anemia hemolítica: 2/18 (11%).
- Leucopenia: 7/18 (39%).
- Trombocitopenia: 3/18 (16,6%).

Como manifestación poco frecuente citamos la parotiditis que se observó en 2 pacientes.
El 89% de los pacientes presento formas clínicas graves según la definición de Dubois (4).
Estudios inmunológicos
Complementemia: las fracciones C3 y C4 consideradas en conjunto se encontraron disminuidas en 16/17 pacientes: 94% de los casos.
La disminución de C3 se observo en 11/17 casos, mientras que la disminución de C4 se comprobó en 16/17 casos. Ambos valores (C3 y C4) fueron normales en un paciente, no disponemos de datos en un caso.
Los anticuerpos antinucleares (AAN) fueron positivos en 17/18: 94,4%.
Los anticuerpos anti DNA nativo (AcADNn) fueron positivos en 15/16:94%.En 2 casos no tenemos datos.
El anticoagulante lúpico fue positivo en 5/6 casos estudiados.
Los anticuerpos antiantígenos nucleares extraíbles como el Ac anti Sm no se realizaron en forma rutinaria. Se buscaron en los casos de niños que recibían anticonvulsivantes para diferenciar de un lupus inducido por fármacos; en ambos casos fueron positivos.
Tratamiento
El tratamiento se realizó en forma individualizada, según la forma de presentación clínica y el tipo de glomerulopatía en los casos en que ésta estuvo presente.
Los corticoides se utilizaron en todos los enfermos, siendo la Prednisona la forma mas usada. En nueve casos se administraron bolos de metilprednisolona I/V.
Los inmunosupresores se utilizaron en 16 pacientes. En 13 enfermos se administró azathioprina, en 8 casos como único inmunosupresor, en los otros 5 luego de los bolos de ciclofosfamida. En 8 casos se administraron bolos I/V de Ciclofosfamida seguidos en 6 de los casos de azathioprina, solo 2 casos recibieron ciclofosfamida como único inmunosupresor.
La plasmaféresis se indicó en un caso de glomerulopatía severa que no respondía a los corticoides ni a la Ciclofosfamida.
En un caso de vasculitis severa y plaquetopenia se administró gammaglobulina I/V.
Los anticoagulantes (heparina de bajo peso molecular) se utilizaron en cinco casos de sindrome antifosfolipídico.
Evolución
Se realizó un seguimiento de 1 semana- 17 años con una media de 5 años 5 meses.
Se encuentra en remisión sin tratamiento un caso luego de recibir 12 años de tratamiento corticoideo. La remisión clínica y paraclínica se mantiene desde hace 5 años sin medicación. Tiene como secuela una ceguera secundaria a una neuritis óptica.
Se perdieron del seguimiento dos casos que se hallaban en remisión con tratamiento con corticoides y qzathioprina luego de 2 años 10 meses y 3 años 10 meses respectivamente.
Se encuentran en tratamiento 13 casos. De éstos, nueve pacientes están en remisión, tres presentan elementos de actividad clínica y de laboratorio, un paciente mantiene elementos leves de actividad con persistencia de manifestaciones cutáneas y serología negativa.
De los tres casos en actividad, todos presentan GNPD clase IV, dos tienen un síndrome nefrótico con insuficiencia renal (IR) leve con creatininemia menor de 2 mg%, el restante tiene proteinuria no nefrótica y microhematuria con creatinina de 1,3 mg%.
Fallecieron dos pacientes: un caso de síndrome renopulmonar con hemorragia pulmonar e insuficiencia renal severa dentro de la primera semana de inicio de la enfermedad.
El otro paciente falleció luego de ser transferido a un centro de atención de adultos por empuje de su enfermedad complicada con una sepsis luego de 7 años y 10 meses de control en nuestra policlínica, estando en tratamiento con corticoides y azathioprina.
Ambos pacientes eran de sexo masculino y de raza negra.
La mortalidad en esta serie fue de 11%.
Una paciente cursó una gestación durante remisión de su enfermedad en tratamiento con prednisona y azathioprina. La gestación se complicó con una preclampsia, lo que obligó a la realización de una cesárea que dio nacimiento a un recién nacido normal sin patología perinatal.
Complicaciones y secuelas
Se observaron complicaciones infecciosas en el 44% de los casos: sepsis (2), meningitis bacteriana (1), neumonía (1), otras (5): celulitis, abscesos, micosis cutáneas, estomatitis herpética etc.
El síndrome de Cushing de entidad variable se observó en el 100% de los casos en algún momento de la evolución.
El síndrome de anticuerpos antifosfolípidos(SAAF) se manifestó en el 28% de los casos observándose tres casos de oclusión vascular: una oclusión de arteria axilar con isquemia aguda de miembro que obligó a tratamiento quirúrgico; un caso de obstrucción femoropoplítea incompleta con claudicación intermitente de miembro inferior derecho, un caso de flebotrombosis profunda de miembro inferior. En dos casos se presentaron manifestaciones neurológicas: corea, como expresión de su SAAF, uno correspondió a la paciente con la oclusión de la arteria axilar. El caso restante se presentó como vasculitis con lesiones de necrosis de pulpejos de dedos de ambas manos.
En todos los casos se observó una evolución favorable con el tratamiento de la enfermedad asociado al tratamiento anticoagulante con heparina de bajo peso molecular
En 22% de los pacientes se desarrolló una insuficiencia medular de grado variable, un caso de pancitopenia, un caso de leucopenia y trombocitopenia, dos casos de leucopenia. La mayoría de los casos obedecieron a efectos secundarios de los inmunosupresores.
Presentaron manifestaciones clínicas de gastroduodenitis el 16% de los pacientes.
En el 11% de los casos se documentó un aumento de la tensión ocular como consecuencia de la corticoterapia.
Una paciente presentó una necrosis aséptica de cabeza de fémur luego de tratamiento corticoideo prolongado.
Otra paciente quedó con una amaurosis bilateral como secuela de una neuritis óptica.
Discusión
En primer lugar debemos señalar que esta muestra no constituye el total de los pacientes con LES del hospital en ese período ya que hay casos atendidos en otra policlínica nefrológica; no existen casos registrados con esta patología en la policlínica reumatológica.
En lo que respecta a la edad de presentación, la media de 11 años está de acuerdo a lo citado en la literatura (6-8). El inicio de la enfermedad por debajo de los 10 años se observa con una frecuencia aproximada de 26% (6), en nuestra serie en el 33% el LES debutó antes de los 10 años. No encontramos diferencias en la relación de sexos en los menores y mayores de 10 años: 33% de varones en ambos, con una relación femenino / masculino de 2/1 a diferencia de lo citado por otros autores que encuentran una relación femenino / masculino de cerca de 8/1 en los mayores de 10 años (7,10). Otros autores describen una relación aun superior: 10/1 (8), 18,5/1 (9). Cameron encuentra una relación similar 4,5/1 en ambos grupos (6).
El LES es raro antes de los 5 años (7,8). En esta casuística presentamos solo un caso de diagnóstico de LES a los tres años y 10 meses que comenzó su enfermedad al año y cinco meses como un Púrpura trombocitopénico idiopático (PTI).
En lo que respecta al sexo si bien predomina en el sexo femenino: 66%, un 33% correspondieron al sexo masculino, porcentaje mayor a lo citado en la mayoría de la literatura que encuentran un 10 a 18% de varones (6,7).
En un trabajo chileno (11) y en otro argentino (12) se encuentra, en una serie de 25 y 37 niños respectivamente, un 68% de sexo femenino con una relación 2,1/1 similar a la de nuestra serie.
Se destaca el predominio de las formas graves de presentación: 89% como es habitual en el LES del niño, aunque podría tratarse de una población seleccionada.
Dentro de las manifestaciones clínicas se destacan, como más frecuentes, el cuadro febril y de repercusión general que se presentaron en el 89% de los casos. Cameron en un análisis de 672 casos de diferentes series señala esta clínica en 78% de los casos (6).
Las manifestaciones cutáneas se observaron en el 89% con un neto predominio del eritema malar que se observó en el 61% de los casos. En la literatura (6,7) la afectación cutánea se observó en 68 a 76% de la casuística.
Las manifestaciones articulares se constataron en el 67%, fueron en general artralgias o artritis de pequeñas y grandes articulaciones siempre asecuelares. Estos resultados son similares a los citados por otros autores (6,7): 75% de compromiso articular.
La necrosis aséptica de fémur se presento en 1 caso de corticoterapia prolongada durante varios años.
Las alteraciones hematológicas se presentaron en el 100% de los casos con franco predominio de la anemia normocítica crónica y baja frecuencia de la anemia hemolítica: 11%. Cassidy señala un 5% de esta patología (7).
La trombocitopenia se encontró en el 16,6% de los pacientes, Cassidy señala un 24% sobre una serie de 58 niños (7).La leucopenia se detectó en el 39%, Cassidy en la misma serie (7) encontró un 70%.
En algunos casos la trombocitopenia con los caracteres de un PTI puede preceder en años al debut de un LES, sobre todo lo casos que se acompañan de AAN positivos (2). Éste podría ser el caso del paciente menor de nuestra serie que debuto con un PTI al año y 8 meses con AAN positivos completando el cuadro clínico de LES a los 3 años 10 meses.
El compromiso renal se presentó en el 89% de los casos. La revisión de Cameron (6) encuentra un 82% de frecuencia de glomerulopatías (Rango: 28-100%), Cassidy cita un 86% (7). Predominaron las formas severas de glomerulopatía (GNPF) tipo III y (GNPD) tipo IV (77%), lo que adquiere especial jerarquía del punto de vista terapéutico y pronóstico. Esta frecuencia es algo superior a la citada por Cameron (6) y Lehman (2): (66%). En general hay correlación clínico-patológica. Así se observa que la mayoría de los casos que tenían síndrome nefrótico presentaban una GNPD. Un caso que se biopsió con examen de orina normal tenía una GNmesangial tipo II; es excepcional encontrar glomerulopatías severas con examen de orina normal.
En todos los pacientes, excepto en uno, la nefropatía se manifestó desde el comienzo de la enfermedad.
El compromiso renal se manifiesta más frecuentemente dentro de los 2 primeros años de la enfermedad pero ocasionalmente éste puede presentarse más tarde (6) como se observó en uno de los pacientes de esta serie en que la nefropatía apareció luego de 7 años de evolución bajo tratamiento corticoideo e inmunosupresor con azathioprina.
De los 9 pacientes con GNPD clase IV se destaca que cinco casos remitieron con tratamiento inmunosupresor enérgico; tres persisten con actividad de su nefropatía e insuficiencia renal leve; un caso falleció por síndrome renopulmonar con hemorragia pulmonar en la primera semana del debut de la enfermedad.
No observamos casos de nefropatía sin manifestaciones sistémicas acompañantes.
Las manifestaciones neurológicas constituyen luego de la nefritis la segunda causa de morbimortalidad en el LES (7). La mayoría de las series citan compromiso neurológico en 20-30% de los niños (2,6).
En nuestra serie las manifestaciones neurológicas se presentaron en el 16,6% de los pacientes. Los dos casos de corea estuvieron asociados a la presencia de anticuerpos antifosfolípidos como se observa con relativa frecuencia, aunque debemos señalar que esta asociación no es obligatoria (13).
La mielitis transversa es un manifestación que puede verse en el LES aunque es excepcional con 13 casos reportados en menores de 18 años (7,14). Puede o no estar asociada a SAAF; en el caso de esta serie los anticuerpos antifosfolípidos fueron negativos.
La manifestaciones cardiovasculares se ven con una frecuencia que oscila entre 10% (2) a 40% (6) siendo la pericarditis y la miocarditis las formas de presentación mas frecuentes. La pericarditis puede ser silente, manifestarse como dolor precordial o, en casos extremos, llegar a dar un taponamiento cardíaco, complicación de muy baja frecuencia; 0,8% (15).
En nuestra serie las manifestaciones cardiovasculares se encontraron en el 22% de los enfermos con tres casos de pericarditis, uno asintomático y dos que presentaron dolor precordial. El derrame fue moderado en los casos sintomáticos no requiriendo evacuación.
El drenaje esta indicado solo en el taponamiento cardíaco y la pericardiocentesis es recomendable sólo ante la sospecha de pericarditis purulenta (15).
En la casuística nacional están descritos dos casos de pericarditis, en un caso aislada y en otro asociada a un compromiso miocárdico (16).
En esta serie no se registraron casos de miocarditis que se observan en menos del 10% de los pacientes (15).
En un caso se presentaron alteraciones valvulares en la eco cardiografía sugestivas de endocarditis de Libman Sacks. Esta alteración es muy poco frecuente, se ve en 4-9% de los adultos, desconociéndose su incidencia en niños (15).
Las manifestaciones respiratorias se observan en 10-30% de los casos (2,6). El compromiso pleural es el más frecuente con las características de un derrame serofibrinoso o serohemorrágico. También en esta serie, en que la alteraciones pleuropulmonares se observaron en el 22%, el derrame pleural fue el hallazgo mas frecuente.
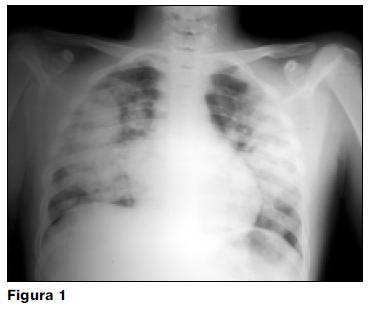
La hemorragia pulmonar, complicación rara (6%) y grave puede llevar rápidamente a la muerte (7). Ésta se observó en 1 caso de esta serie, falleciendo el paciente dentro de la primera semana del inicio de su enfermedad (radiografía de tórax: figura 1).
La hipertensión pulmonar es también una complicación grave y poco frecuente que puede llevar a la muerte por insuficiencia cardíaca descompensada (2,17). En esta casuística se presentó un caso de hipertensión pulmonar severa que revirtió en la evolución, sin complicaciones.
La serología mostró una alta sensibilidad de los AAN que fueron positivos en el 94,4%.Solo un caso, el más grave en su forma de presentación clínica inicial: síndrome renopulmonar con hemorragia pulmonar y GNPD tipo IV con insuficiencia renal grave presento AAN negativos.Este caso tenía C3 y C4 francamente descendidos y la biopsia renal mostraba una GN extracapilar con semilunas en 100% de los glomérulos con depósitos de C3, IgG, IgA como se ve en el LES.
Los AAN tienen una alta sensibilidad para detección de LES. Dentro de las causas de negatividad de los mismos se encuentran: enfermedad de reciente comienzo, uremia, depósitos tisulares de inmunocomplejos circulantes, síndrome de anticuerpos antifosfolípidos (18-20). El caso citado reunía varias de las situaciones condicionantes de ANA negativos.
Los Ac Anti DNA nativo mostraron también un alto grado de sensibilidad con 94% de positividad. La complementemia se observó descendida en el 94% de los casos con un predominio de la disminución de C4 sobre C3.
Con respecto al tratamiento todos los pacientes recibieron corticoides, algunas formas graves recibieron inicialmente bolos de metilprednisolona, el resto prednisona vía oral.
Los citostáticos se indicaron en 16 pacientes. Todos los pacientes con glomerulopatía tipo III y IV recibieron citostáticos asociados a los corticoides; múltiples trabajos señalan la mejoría del pronóstico funcional renal con este tratamiento (6,7,21-23).
No se aplicó un protocolo uniforme; en 8 casos de GNPD tipo IV se utilizaron bolos de ciclofosfamida aunque el número de bolos osciló entre 1 a 10 según el criterio del medico tratante. Las diferencias en el tratamiento obedecen también a diferentes enfoques terapéuticos en el curso de 12 años.
Pensamos que es necesario uniformizar el tratamiento de la nefropatía lúpica severa de manera de lograr los mejores resultados a largo plazo con la menor morbimortalidad. El pediatra debe tener en cuenta que con su manejo terapéutico determinará el pronóstico del paciente en la edad adulta; deberemos considerar el pronóstico no a 10 o 20 años sino a 30–50 años (6).
Trabajos recientes randomizados demuestran buenos resultados con la utilización de un tratamiento basado en 3 bolos de metilprednisolona diarios seguidos de la administración de prednisona v/oral a 0,5-1 mg kg/día, asociado a 6 bolos mensuales de ciclofosfamida de 0,5 g seguidos de la administración prolongada de azathioprina en los casos de GNP tipo III o IV. El grupo que recibió dosis mayores y mas prolongadas de ciclofosfamida no obtuvo mejores resultados (24). Pensamos que esta puede ser una buena propuesta de tratamiento para aplicar en nuestro medio, podremos así evaluar resultados terapéuticos a mediano y largo plazo.
Niaudet propone este mismo tratamiento para las GNPD tipo IV y para las tipo III con síndrome nefrótico, hipertensión arterial, insuficiencia renal (5).
Debemos señalar que si bien el agregado de ciclofosfamida y/o azathioprina disminuye la progresión a la insuficiencia renal en un 40% comparado con los corticoides solos en este tipo de glomerulopatías, los meta-análisis no indican que la ciclofosfamida sea superior a la azathioprina (21).
Los tratamientos prolongados con ciclofosfamida tienen riesgo mayor de amenorrea y esterilidad (25),además la ciclofosfamida tendría mayor potencial oncogénico que la azathioprina (26) lo que apoyaría los tratamientos más cortos con esta droga.
Si bien la glomerulonefritis constituye la manifestación mas frecuente de LES a nivel del aparato urinario, se han reportado casos de cistitis intersticial crónica (27) como el caso que presentó la macrohematuria con coágulos y una TAC vesical compatible con este diagnóstico
La mortalidad en esta serie fue de 11%. Ésta es muy variable según las diferentes series: 15-20% (17), 29,7% (12), 2,6% (28), 7,7% (29). La sobrevida ha aumentado en las ultimas décadas por una suma de factores: diagnostico temprano, accesibilidad al monitoreo inmunológico, mejor control de las infecciones, introducción de drogas citotóxicas que permiten disminuir la dosis de corticoides y lograr mejor control de la enfermedad y la nefropatía (29).
Conclusiones
El LES es una enfermedad crónica poco frecuente en las primeras dos décadas de la vida con un pico de incidencia en la edad puberal, predominando en el sexo femenino: 66%.
Es característico su presentación como formas graves con compromiso multisistémico: 90%; con una alta incidencia de nefropatía con formas histopatológicas severas.
Esta enfermedad crónica está jalonada por múltiples complicaciones determinadas por la enfermedad con sus empujes y remisiones así como por su tratamiento siendo las más frecuentes las infecciones, síndrome de Cushing, insuficiencia renal crónica, síndrome de anticuerpos antifosfolípidos.
Su manejo terapéutico debe ser dirigido por un equipo multidisciplinario con experiencia en esta patología y sus frecuentes complicaciones. Si bien el tratamiento deberá ser individualizado se propone uniformizar la conducta frente a las situaciones clínicas más frecuentes.
Bibliografía
1. Meislin AG, Rothfield NF. SLE in childhood. Analysis of 42 cases with comparative data on 200 adult cases followed concurrently. Pediatrics 1968; 42: 37.
2. Lehman T. Systemic lupus erythematosus in childhood and adolescence. In: Wallace DJ, Hahn BH. Dubois’ Lupus Erythematosus. 4th ed. Philadelphia: Lea and Febiger; 1992: 431-41.
3. Tan E, Cohen A, Fries J, Masi A, McShane D, Rothfield N, et al. The 1982 revised criteria for the classification of SLE. Arthr and Rheum 1982; 25: 1271-7.
4. Quismorio F. Systemic corticosteroid therapy in SLE. In: Wallace DJ, Hahn BH. Dubois’ Lupus erythematosus. 4th ed. Philadelphia: Lea and Febiger, 1992: 574-87.
5. Niaudet P. Treatment of lupus nephritis in children. Pediatr Nephrol 2000; 14: 158-66.
6. Cameron JS. Lupus nephritis in childhood and adolescence. Pediatr Nephrol 1994; 8: 230-49.
7. Cassidy JT. Systemic Lupus Erythematosus. In: Cassidy JT, Petty RE. Textbook of Pediatric Rheumatology. 3rd ed. Philadelphia: Saunders, 1995: 260-322.
8. Font J, Cervera R, Espinosa G, Pallares L, Ramos Casals M, Jiménez S, et al. SLE in childhood: analysis of clinical and inmunological findings in 34 patients and comparison with SLE in adults. Ann Rheum Dis 1998; 57: 456-9.
9. Iqbal S, Sher M, Good R, Cawkwell G. Diversity in presenting manifestations of SLE in children. J Pediatr 1999; 135: 500-5.
10. Lehman T, Mc Curdy D, Bernstein B, King K, Hanson V. Lupus eritematoso sistémico en la primera década de la vida. Pediatrics (ed.esp.) 1989; 27: 69-72.
11. Miranda M, Toso M, Lira L. Expresiones clínicas iniciales y evolutivas del LES infantil. Rev Chil Pediatr 221; 72: 608. Procedente del XLI Congreso Chileno de Pediatría; 2001, nov. 28-dic.1; Pucón, Chile.
12. Rahman R, Bibiloni N, Drut R, Spizzirri F. Lupus eritematoso sistémico: mortalidad y complicaciones en 37 pacientes pediátricos. Arch Arg Pediatr 1993; 91: 1-6.
13. Khamashta MA, Gil A, Anciones B, Lavilla P, Valencia M, Pintado V, et al. Chorea in SLE; association with antiphospholipid antibodies. Ann Rheum Dis 1988; 47: 681-3.
14. Vieira J, Ortet O, Barata D, Abranches M, Melo Gómez J. Lupus myelopathy in a child. Pediatr Neurol 2002; 27: 303-6.
15. Alvarez P, González S, Hernández I. Compromiso cardiovascular en niños con LES. Rev Chil Pediatr 2000; 71: 328-34.
16. García A, Ferolla C, Siri A, Lorenzo J. Pericarditis lúpica: a propósito de dos casos. Arch Pediatr Urug 1986; 57: 103-8.
17. Bader Meunier B, Quartier P, Deschenes G, Cochat P, Hadad E, Kone-Paut I et al pour le group français d’etude du lupus erythemateux dissemine de l’enfant. Le lupus erythemateux dissemine de l’enfant. Arch Pediatr 2003; 10: 147-57.
18. Pollak V, Pirani C. Lupus nephritis. In: Wallace D, Hahn B. Dubois’ Lupus Erythematosus. 4th ed. Philadelphia: Lea and Febiger, 1992: 525-41.
19. Wallace D. Differential diagnosis and disease associations. In: Wallace D, Hahn B. Dubois’ Lupus erythematosus. 4th ed. Philadelphia: Lea and Febiger, 1992: 473-84.
20. Hahn B, Tsao B. Antibodies to DNA. In: Wallace D, Hahn B. Dubois’ Lupus Erythematosus. 4ª ed. Philadelphia: Lea and Febiger, 1992: 195-201.
21. Felson DT, Anderson J. Evidence for the superiority of inmunosuppressive drugs and prednisone over prednisone alone in lupus nephritis. Results of a pooled analysis. N Engl J Med, 1984; 311: 1528-33.
22. Boumpas DT, Austin H, Vaughn E, Klippel J, Steinberg A, Yarboro C, Balow J. Controlled trial of pulse methylprednisolone versus two regimens of pulse cyclophosphamide in severe lupus nephritis. Lancet 1992; 340: 741-5.
23. Gourley M, Austin H, Scott D, Yarboro C, Vaughan E, Muir J, et al. Methylprednisolone and cyclophosphamide, alone or in combination in patientes with lupus nephritis. A randomized, controlled trial. Ann Int Med 1996; 125: 549-57.
24. Houssiau F, Vasconcelos C, D’Cruz D, Sebastián G, Garrido E, Danieli M, et al. Inmunosupresive therapy in lupus nephritis. The Euro-Lupus Nephritis trial, A randomized trial of low dose verus high dose intravenous Cyclophosphamide. Arthr Rheum 2002; 48: 2121-31.
25. Boumpas D, Austin H, Vaughan E, Yarboro C, Klippel J, Balow J. Risk for sustained amenorrea in patients with SLE receiving intermitent pulse cyclophosphamide therapy. Ann Intern Med 1993; 119: 366-9.
26. Lipsmeyer EA. Development of malignat cerebral lynphoma in a patient with SLE treated with inmunosupression. Arthr Rheum 1972; 5: 183-6.
27. Tanaka H, Waga S, Tateyama T, Nakahata T, Ito T, Sugimoto K, et al. Interstitial cistitis and ileus in pediatric onset SLE. Pediatr Nephrol 2000; 14: 859-61.
28. Carreno L, López Longo F, González C, Monteagudo I, Berto J. Manifestaciones clínicas y serológicas del LES de inicio juvenil. Acta Pediatr Esp 2002; 60: 139-50.
29. Delgado N, Missoni M, Balbarrey Z. Nefritis lúpica. Medicina infantil 2000; 7: 272-8.
Correspondencia: Dra. Marina Caggiani
Deauville 1781. Montevideo, Uruguay