Servicios Personalizados
Revista
Articulo
Links relacionados
Compartir
Archivos de Pediatría del Uruguay
versión On-line ISSN 1688-1249
Arch. Pediatr. Urug. vol.74 no.3 Montevideo ago. 2003
Emisiones otoacústicas en recién nacidos con factores de riesgo auditivo
DRAS. RENATIN FERREIRA 1, LAURA BASILE 2, FONOAUDIóLOGAS ALICIA MUNYO, GABRIELA AñAZO 3
Resumen
La hipoacusia es un problema de gran importancia en la infancia por las consecuencias que puede tener en el desarrollo intelectual y social del niño si no es identificada y tratada en forma temprana.
Se han identificado factores de riesgo para su aparición vinculados al embarazo y a la etapa neonatal.
Se presentan los resultados de un trabajo realizado en el Centro Hospitalario Pereira Rossell en recién nacidos durante un período de seis meses. Se destaca la elevada prevalencia de factores de riesgo (8%) en la población estudiada, coexistiendo varios de ellos en los casos estudiados. Se encuentran emisiones otoacústicas alteradas en un alto porcentaje de la población con factores de riesgo (24%). Se propone un protocolo de estudio para los recién nacidos con factores de riesgo.
Palabras clave:
TRASTORNOS DE LA AUDICIÓN
PÉRDIDA AUDITIVA-diagnóstico
RECIÉN NACIDO
Summary
Hypoacusia is an important problem in children due to its consequences on the social and intellectual future if it is not early diagnosed and treated in childhood. There are known risk factors related to pregnancy and to the newborn period. We have carried on a study during a six months period in the Pereira Rossell Hospital detecting evoked otoacoustic emissions in newborns.
The prevalence of risk factors is high (8%), with more than one factor in the study group. We found abnormal otoacoustic emissions in high percentage of children with risk factors (24%). We propose a study protocol for newborns with known risk factors.
Key words:
HEARING DISORDERS
HEARING LOSS
INFANT, NEWBORN
Introducción
La hipoacusia, o disminución de la percepción auditiva, es un problema de especial importancia durante la infancia, ya que el desarrollo intelectual y social del niño está íntimamente ligado a las aferencias auditivas al sistema nervioso central (SNC) (1). La hipoacusia es una deficiencia sensorial cuyo potencial discapacitante y minusvalidante depende en gran medida de la precocidad con que se realice el diagnóstico y se instaure el tratamiento y la rehabilitación (2,3). Cuanto más tarde se detecte a lo largo de la etapa prelingüística, ya sea congénita o adquirida, peores serán los resultados de cualquier intervención terapéutica. El momento óptimo para la identificación es antes de los seis meses de edad, según estudios prospectivos sobre identificación e intervención temprana en hipoacusia (4,5).
La incidencia de sordera neurosensorial bilateral varía según distintos trabajos de 0,5-1 por 1.000 a 1-3 por 1.000 recién nacidos (6-10).
Desde la década de 1970, se describe una población de recién nacidos de alto riesgo auditivo con mayor incidencia de hipoacusia, con cifras del 3 al 5%; en la que resulta obligatorio el despistaje auditivo (11).
El Comité Conjunto para la Audición Infantil identificó desde el año 1994 factores de riesgo para pérdida auditiva neurosensorial o conductiva (12). Estos son: peso al nacer menor de 1.500 g; hiperbilirrubinemia con un valor en suero que requiere exanguinotransfusión; puntuaciones de Apgar de 0 a 4 al minuto o de 0 a 6 a los 5 minutos; ventilación mecánica de cinco o más días de duración; medicamentos ototóxicos como aminoglucósidos o diuréticos de asa o la combinación de ellos. Durante el embarazo o en la etapa neonatal; meningitis bacteriana; infecciones perinatales como herpes, citomegalovirus, toxoplasmosis, rubéola, sífilis, etcétera; anomalías craneofaciales congénitas que incluyan al conducto auditivo externo; antecedentes familiares de hipoacusia y hallazgos correspondientes a síndromes que pueden asociarse con hipoacusia.
El objetivo del trabajo es:
- Detectar tempranamente las hipoacusias por medio de emisiones otoacústicas en neonatos con uno o más factores de riesgo auditivo, según las recomendaciones del Comité Conjunto para la Audición Infantil.
- Sensibilizar a los pediatras y neonatólogos sobre la importancia de la detección temprana de la hipoacusia para poder realizar una rehabilitación eficaz.
- Proponer un protocolo de estudio a nivel nacional para la detección de hipoacusias en neonatos con factores de riesgo auditivo.
Material y método
Se realizó un estudio prospectivo en recién nacidos internados en el Servicio de Neonatología del Hospital Pereira Rossell (CHPR) entre los meses de mayo y octubre del año 2001. En ese período nacieron 3741 niños. Se incluyeron también niños procedentes de otras maternidades del país dado que el Servicio de Neonatología del CHPR es un Centro de referencia. Se identificó un grupo de 300 neonatos con uno o más factores de riesgo auditivo, en los que se realizó el estudio de las emisiones otoacústicas (EOA).
Los datos fueron recabados por dos pediatras del Servicio de Neonatología del CHPR en una ficha de recolección de datos.
Los neonatos debían cumplir con uno o más de los siguientes criterios de inclusión: edad gestacional menor o igual a 36 semanas; pequeño para la edad gestacional; antecedente de algún grado de hipoxia neonatal (Apgar menor a 4 al minuto o menor a 6 a los 5 minutos de vida, pH de cordón menor a 7,10, hipoxemia mantenida); hiperbilirrubinemia que ameritó tratamiento con fototerapia; infecciones connatales o sospecha de infección intrahospitalaria valorando específicamente la presencia de meningitis; tratamiento con fármacos ototóxicos cualquiera fuera la duración y dosis del tratamiento; cualquier manifestación neurológica (convulsiones, hemorragia intracraneana o examen neurológico alterado); malformaciones craneofaciales; antecedentes familiares de sordera; infecciones durante el embarazo específicas o tratamiento ototóxico durante el mismo (datos recabados de la historia materna).
Las pruebas y la interpretación de los resultados estuvieron a cargo de dos fonoaudiólogas. Se realizaron en un sector del servicio con el menor ruido ambiental posible. Los neonatos debían tener más de 48 horas de vida para evitar la interferencia del unto sebáceo o secreciones del parto presentes en el conducto auditivo externo y debían tener estabilidad clínica. El estudio se realizó preferentemente dentro de la hora de haber sido alimentado, para que el niño se encontrara tranquilo. Los niños permanecieron con la incubadora y la monitorización electrónica apagada durante la prueba o en brazos de la madre cuando la situación del niño lo permitía. La prueba se repitió a la semana, si inicialmente no fue superada con éxito. Si la respuesta era reiteradamente patológica se solicitaba potenciales evocados auditivos de tronco, derivando el caso a equipo compuesto por otorrinolaringólogo y fonoaudiólogo para su valoración.
Se utilizó un aparato para analizar las otoemisiones espontáneas y producto de distorsión. El esquema básico de este equipo consiste en sonda, transductor, computadora y algún sistema de lectura e impresión de los resultados. El extremo de la sonda va acoplado a un terminal de goma ajustable a las distintas medidas del conducto auditivo externo. El equipo utilizado fue Starkey DP 2000.
Se realizó una estadística básica de las variables cuantitativas valorando porcentaje, tamaño de la muestra, valor mínimo y máximo, y promedios. Se realizó un conteo de frecuencias con las variables cualitativas. Se hizo una comparación de porcentajes de las variables en la población hipoacúsica y normoyente.
Resultados
Se evaluaron 300 neonatos internados en el Servicio de Neonatología del CHPR entre abril y octubre del año 2001. Todos presentaban uno o más factores de riesgo auditivo según los criterios de inclusión antes mencionados.
Los neonatos nacidos en el Servicio en ese período de tiempo fueron 3.741, a los que se les sumaron niños derivados de otros centros por patología perinatal. Se practicó la prueba a aproximadamente 8% de los neonatos internados en ese período. Los primeros 150 fueron evaluados para poner en práctica la técnica, pero los datos analizados corresponden a los 150 últimos, internados entre agosto y octubre del mismo año.
La población está formada por 78 neonatos de sexo masculino y 72 de sexo femenino.
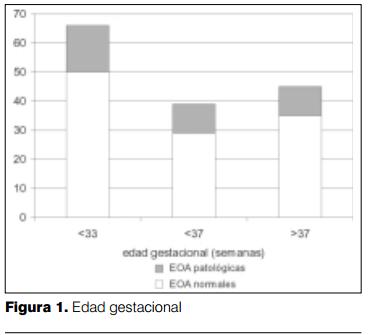
La edad al momento de la prueba estaba comprendida entre de dos y 90 días, con una media menor a las dos semanas, como se ve en la figura 1.
Se obtuvieron emisiones otoacústicas alteradas (EOA) en 36 de los 150 niños analizados (24%).
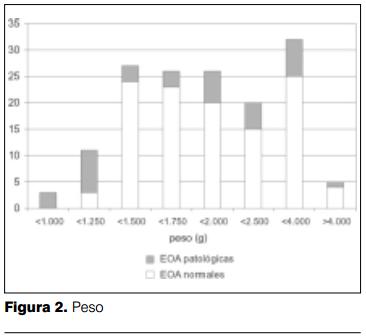
El peso al nacimiento varió entre 835 y 4.195 gramos. En la figura 2 se muestra la distribución por peso y los resultados de las EOA en los distintos grupos. Se destaca que 27,3% (41 niños) presentaban un peso menor a 1.500 gramos al nacer. De éstos, 34,1% (14 niños) presentaban EOA patológicas. En cambio, del grupo con peso mayor de 1.500 gramos al nacer sólo 15,5% presentaban EOA patológicas.
La distribución según la edad gestacional se expresa en la figura 1. Sesenta y seis niños fueron pretérminos severos; de los cuales 24,2% presentaron EOA patológicas.
Cuarenta y seis niños fueron pequeños para la edad gestacional (PEG) (30,6%). Dentro de este grupo, 16 (34,7%) presentaron EOA patológicas. Los prematuros PEG presentaron con mayor frecuencia resultados patológicos (figura 3).
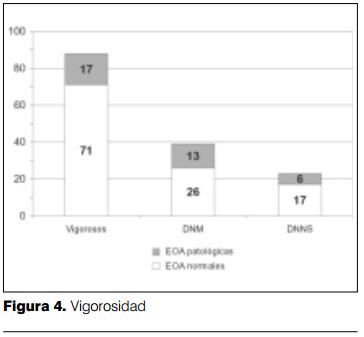
En cuanto al puntaje de Apgar, se destaca que 26% de los neonatos con puntaje menor a 3 presentaron EOA patológicas, mientras sólo ocurría en 19% de los neonatos vigorosos (figura 4).Cincuenta y dos niños presentaron elementos de hipoxia como ser apneas prolongadas o p02 menor a 50 mmHg. En este grupo, 15 presentaron EOA patológicas (28%).
Once de los 52 niños con hipoxia recibieron asistencia ventilatoria mecánica (AVM) durante cinco o más días. En este grupo, cinco niños (45,5%) presentaron EOA alteradas.
Se detectaron cuatro niños con antecedentes familiares de sordera. Sólo uno de ellos presentó EOA patológicas.
Dieciséis niños tenían antecedentes de convulsiones u otras manifestaciones neurológicas. Cuatro presentaron EOA patológicas (25%).
Se detectaron seis casos de malformaciones craneofaciales con EOA patológicas en la población estudiada; tres casos de queilopalatosquisis, uno de trisomía 13 con queilopalatosquisis, uno con síndrome de Di George y un niño con dismorfias faciales múltiples.
Se encontraron 55 niños con hiperbilirrubinemia en rango de fototerapia; 12 con EOA patológicas.
Se plantearon infecciones connatales o intrahospitalarias en 103 recién nacidos. No existió confirmación bacteriológica en todos los casos. Se diagnosticó meningoencefalitis en sólo dos casos. Todos los casos recibieron antibioticoterapia potencialmente ototóxica.
Ciento cuatro niños recibieron medicamentos ototóxicos (69%). De éstos, 24 presentaron EOA patológicas.
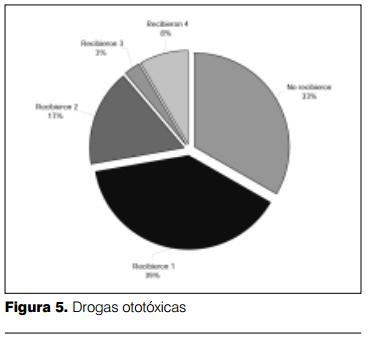
Si se analizan los 36 casos de EOA patológicas, 67% correspondían a niños que habían recibido drogas ototóxicas, mientras 33% no tenía este antecedente (figura 5). No se pudo recabar el antecedente de administración de medicación ototóxica durante el embarazo en las madres.
La medicación ototóxica utilizada con mayor frecuencia fueron los aminoglucósidos (gentamicina y amikacina), vancomicina y furosemide.
En los 104 pacientes que recibieron drogas ototóxicas se monitorizaron los niveles plasmáticos de drogas en sólo 28 oportunidades. Por esta razón no se pudo analizar la relación entre concentración plasmática de la droga y ototoxicidad.
En los neonatos con EOA patológicas se realizaron potenciales evocados auditivos de tronco previo al alta. Los resultados fueron patológicos en 33 casos y normales en tres casos.
Discusión
La prevalencia de hipoacusia severa bilateral afecta como mínimo a 1 de cada 1.300 nacidos (1). Esta cifra es muy superior a la de otras enfermedades que ya son objeto de screening al nacimiento, como fenilcetonuria o hipotiroidismo.
Por este motivo, y dadas las desastrosas consecuencias que puede aparejar el diagnóstico tardío de hipoacusia, se considera necesario la instauración de programas de detección precoz de la hipoacusia infantil. Este planteo está plenamente justificado dada la existencia de medios terapéuticos eficaces, disponibilidad de medios diagnósticos fiables y la favorable relación costo-beneficio del screening.
La elección de los criterios de inclusión es fundamental en la metodología de screening auditivo.
Para la selección de la población de alto riesgo se siguieron los criterios del "Joint Commitee on Infant Hearing" (11).
Los resultados del estudio ponen de manifiesto que la mayoría de los niños analizados tenía varios factores de riesgo asociados, por lo que es difícil determinar con exactitud la etiología de la perdida auditiva. Se demuestra, además, la existencia de una relación entre morbilidad en los recién nacidos (dada por el número de factores de riesgo) y la aparición de hipoacusia.
Los criteros de inclusión en los 36 niños con EOA patológicas más frecuentes fueron infección, drogas ototóxicas e ingreso a CTI.
Se destaca el bajo número de recién nacidos con antecedentes familiares de hipoacusia. No se conoce con exactitud la existencia de hipoacusia en las generaciones anteriores del niño. Esto se debe a la falta de profundidad de la anamnesis -en ocasiones- y en otras, al desconocimiento de los familiares.
El diseño de screening auditivo para una población de recién nacidos con una serie de factores de alto riesgo tiene también limitaciones. (11) Grundfast señala que a través de este tipo de estudios sólo se detecta entre 50 y 60% aproximadamente de las hipoacusias infantiles. Las hipoacusias hereditarias autósomicas recesivas, que representan el 80% de las hipoacusias genéticas, no serían descubiertas por este screening (2-9).
En este estudio se encontraron 6 niños con malfomaciones cráneofaciales mayores. Las malformaciones craneofaciles menores, como apéndices preauriculares, no se asocian a otras malformaciones ni deficiencia auditiva alguna.
En el grupo de recién nacidos con peso al nacimiento menor de 1.500 g (41 niños), 34,1% presentaron EOA patológicas. La etiopatogenia de la hipoacusia en este subgrupo estaría relacionada con una mayor predisposición a infecciones, fenómenos de hipoxia y otras patologías favorecidas por la prematurez y el bajo peso. Estos recién nacidos reciben -por estas razones- con mayor frecuencia fármacos potencialmente ototóxicos, agregando así otro factor de riesgo al problema.
La ictericia es un signo de carácter fisiológico que se presenta durante los primeros días de vida en 75% de los recién nacidos. Sólo el 8% corresponde a formas patológicas. Los efectos tóxicos de la bilirrubina sobre el sistema nervioso central a nivel de los ganglios basales fueron descritos por Orth en 1875 (12).
Croquet en 1944 fue el primero en describir los trastornos auditivos y oculares en niños con antecedentes de kernicterus (12). En el presente estudio se encontraron 55 niños con hiperbilirrubinemia en rango de fototerapia, 12 con EOA patológicas. Según otros estudios, cifras de bilirrubina mayores a 15 mg/dl serían potencialmente generadoras de pérdida de la audición, determinando hipoacusias neurosensoriales bilaterales de carácter severo o profundo en 85% de los casos (11).
Las infecciones prenatales constituyen en su conjunto la etiología más frecuente de hipoacusia adquirida. Durante el desarrollo embriológico el oído es un órgano muy sensible a las infecciones, como sífilis, toxoplasmosis, citomegalovirus, etcétera (10). En Uruguay no se han descrito casos relacionados con rubeóla por el antecedente de vacunación en las madres. Sí existe el antecedente de una de estas infecciones y, en particular, por citomegalovirus. Resulta fundamental el seguimiento de estos niños, ya que inicialmente pueden tener EOA normales y volverse patológicas en la evolución.
El grupo estudiado presenta un alto porcentaje con diagnóstico de infección connatal e intrahospitalaria, constituyendo un subgrupo de pacientes en el que se suman varios factores de riesgo.
La ototoxicidad se define como el conjunto de alteraciones histopatológicas y funcionales del oído interno provocadas por determinantes agentes terapéuticos o químicos.
Según Tange y Huizing, en un estudio llevado a cabo con gentamicina, las células ciliadas externas serían las lesionadas al inicio del proceso, primero en la región basal de la cóclea y posteriormente, en la región apical. En estadios más tardíos se afectan las células ciliadas internas y las de soporte (8).
Diversos fármacos con capacidad ototóxica pueden llegar por vía transplacentaria al feto y producir hipoacusia. Los trabajos de farmacocinética han demostrado que el paso de aminoglucósidos es máximo durante el primer y tercer trimestre del embarazo. Las concentraciones séricas medidas en cordón umbilical oscilan entre 15 y 70% respecto a las alcanzadas en la sangre materna. Se debe tener en cuenta, además, que el sistema renal del feto no lleva a cabo la eliminación de dichos fármacos, siendo los riñones maternos los responsables de la misma. Por lo tanto, la existencia de insuficiencia renal materna secundaria a la administración de medicamentos también nefrotóxicos daría lugar a un notorio incremento de la concentración sérica de estos fármacos en el feto con un importante riesgo de ototoxicidad.
En el Servicio de Recién Nacidos del CHPR se sigue utilizando gentamicina como aminoglucósido de primera línea y amikacina de segunda línea. Por otra parte, dado el alto porcentaje de infecciones intrahospitalarias se utiliza también vancomicina con frecuencia. Se debe realizar la monitorización de los niveles séricos de estas drogas en sangre y el ajuste de la dosificación como forma de evitar niveles tóxicos que determinen ototoxicidad. En el trabajo presentado no se realizó la monitorización de drogas en todos los pacientes, por lo que no se pueden sacar conclusiones al respecto.
De los 36 pacientes que presentaron EOA patológicas, 67% habían recibido una o más drogas ototóxicas.
La hipoxia como causa de EOA alteradas puede ser secundaria a causas fetales, maternas, placentarias o neonatales. La hipoacusia determinada por este mecanismo es de tipo neurosensorial, y se debe a lesiones del sistema nervioso central, localizadas básicamente en los núcleos cocleares. De los recién nacidos con depresión severa, 26% tuvieron EOA patológicas. Del grupo estudiado, 52 niños presentaron episodios de hipoxia, dos casos tuvieron (19% EOA patológicas), y los niños que requirieron AVM durante 5 o más días tuvieron mayor riesgo de EOA patológicas. No se puede determinar con certeza si existe una relación causa efecto entre hipoxia e hipoacusia, ya que los niños con EOA alteradas con antecedentes de hipoxia también tenían asociado algún otro factor de riesgo demostrado.
Conclusiones
El trabajo realizado muestra que 8% de la población estudiada presentó factores de riesgo para hipoacusia. Según la literatura internacional, esta cifra se encontraría entre 2 y 4% (8). Existen varios factores de riesgo en un gran porcentaje de niños, como lo demuestra los datos obtenidos en este estudio. Los factores de riesgo más frecuentes son: prematurez, bajo peso al nacer, hipoxia neonatal, y sospecha de infección con uso de drogas ototóxicas.
Mediante el despistaje auditivo en la población de riesgo sólo se detectan la mitad de los niños que en la evolución presentarán hipoacusia. Por este motivo, la tendencia actual se orienta a efectuar screening auditivo universal en los primeros 3 meses de vida.
En el primer screening se encontraron 36 casos con EOA (24%), que serán reevaluados según el protocolo de estudio propuesto en este trabajo (figura 6).
Las emisiones otoacústicas pueden se eficaces en el screening auditivo infantil ya que son objetivas, incruentas y rápidas. Su correlación con los potenciales evocados auditivos es muy alta, lo que las hace fiables.
Bibliografía
1. Manrique M, Morera C, Moro M. Detección precoz de la hipoacusia infantil en recién nacidos de alto riesgo. Estudio multicéntrico. An Esp Pediatr 1994; 40 (sup.59): 11-45.
2. Moro Serrano M, Almenar Latorre A, Sánchez-Trápaga C. Detección precoz de sorderas en la infancia. An Esp Pediatr 1997; 46: 534-7.
3. Stein L, JagaleyT, Spitz R.The hearing impairment infant: patterns of identification and habilitation. Ear Hear 1990; 11: 201-5.
4. Wood S, Mc Cormick B. Use of hearing aids in infancy. Arch Dis Child 1990; 65: 919-20.
5. Moro M, Sánchez C. Detección precoz de la sordera en la infancia. Teoría vs práctica. An Esp Pediatr 1993; 38: 1-3.
6. Arnold JE. Sordera. En: Behrman RE, Kliegman RM, Harbin AM eds. Nelson Tratado de Pediatría. 15ª ed. Madrid: Mc Graw-Hill Interamericana, 1997: 2247-56.
7. Levinsky L, Gimaraes U. Causas de sordera neurosensorial. En: Tania Sih, ed. Otorrinolaringología pediátrica. México: Interamericana 2000; 37: 199-206.
8. Newborn and Infant Hearing Detection. Treatment Task Force. Pérdida de audición en el recién nacido y en el lactante: detección e intervención. Pediatrics (ed. esp.) 1999; 47 (2): 128-31.
9. Moro M, Sánchez C. El problema de la sordera congénita. Arch Pediatr Uruguay 1991; 42 (4): 269-73.
10. Mason JA, Hermann KR. Universal infant hearing screening by automated auditory response measurement. Pediatrics 1998; 101: 221-8.
11. Lazlo K, Stein PhD. Factores que influyen sobre la eficacia de las pruebas de detección universales de la audición en recién nacidos. Clin Pediatr Norteam 1999; 1: 107-18.
12. Joint Committee on Infant Hearing. Informe sobre la posición en 1994 del Joint Committee on Infant Hearing. Pediatrics (ed. Española) 1995; 39: 55-9.
Correspondencia: Dra. Renatin Ferreira
Caramburu 5827. Montevideo, Uruguay.
E-mail: renatinferreira@adinet.com.uy